非计划拔管危险因素评估表培训资料
- 格式:doc
- 大小:18.50 KB
- 文档页数:3

非计划性拔管评分
非计划性拔管指的是患者在医院治疗过程中未按预定计划自行或因医疗效果等原因提前拔去胃积管或胆积管等管道的情况。
对此类非计划性拔管行为进行评分可以更好地评估可能的并发症风险及治疗效果的影响。
非计划性拔管评分标准包括以下几个方面:
1. 拔管时间。
距预定拔管时间提前多长时间拔去管道会影响评分,一般预定时间提前1天以内评分较低,超过1天评分越高。
2. 拔管原因。
自行要求拔管的评分高于因医疗判断提前拔管。
后者还需结合判断原因的合理性。
3. 并发症风险。
某些部位的非计划性拔管的并发症风险高于其他部位,如胆道拔管风险较高。
4. 随访效果。
随访发现治疗效果受影响,评分将提高。
因而拔管后规律随访十分重要。
5. 其他因素。
如患者年龄、基础疾病状况等也是评分的参考因素。
总体来看,非计划性拔管评分旨在科学全面判断拔管行为的风险性,为下一步医疗工作提供参考。
同时也起到预防不良后果和监测治疗效果的作用。

住院患者非计划性拔管风险评估与安全管理制度(讨论稿) 非计划性拔管发生率就是衡量护理质量得重要指标之一,为减少非计划性拔管得发生,应对住院患者留置管路期间进行非计划性拔管得风险评估,并采取预见性医疗护理措施。
一、定义及相关概念(一)非计划性拔管非计划性拔管(Unplanned Extubation,UEX) 又称意外拔管(Accidental Extubation, AE),指任何意外发生得或被患者有意造成得拔管。
其实质就是指医护人员非计划范畴内得拔管,通常包含以下情况:未经医护人员同意患者自行拔除得导管;各种原因导致得非计划性拔管;因导管质量问题及导管堵塞等情况需要提前得拔管。
(二)导管分类依据拔管对患者病情或预后影响程度可将导管分为高危导管与非高危导管。
1、高危导管:UEX发生后导致生命危险或病情加重得导管,如气管导管、胸引管、T 管、脑室引流管等;另外各专科由于疾病与手术得特殊性,可根据其特点列出专科高危导管,如胃与食道术后得胃管及鼻肠管、前列腺及尿道术后得尿管等。
2、非高危导管:UEX 发生后不会导致生命危险或对病情影响不大得导管,如普通导尿管、普通胃管等。
普通吸氧管、外周留置针不作为UEX评估范围。
二、评估工具及风险分级利用各种工具预测非计划性拔管得风险程度,能帮助护理人员有效识别非计划性拔管得风险。
近年来,因病情需要在体内留置导管或多根导管得患者数量逐年增多,但临床上并无系统、科学得非计划性拔管风险评估表,查阅大量国内外文献资料,结合山东省质控中心发布得指导意见及本院试用情况,推荐使用《非计划性拔管风险评估表》(见附件)进行非计划性拔管风险评估。
总分 1~3 分为低风险;4~6 分为中风险;≥7 分为高风险。
三、评估与记录(一)评估对象1、新入或转入得留置管道得患者;2、住院期间留置管道得患者。
(二)评估时机1、新入或转入得留置管道患者,在入院评估单上“带管情况”一项,填写患者非计划性拔管风险评分。

非计划拔管危险因素评估表实用文档(实用文档,可以直接使用,可编辑优秀版资料,欢迎下载)非计划拔管危险因素评估表注:1、患者管道种类、数量逐个累计,患者GCS评分<5分或RASS 评分〈—2分,则评分为0。
2、导管滑脱危险度分为:高危、中危、低危。
低危:评分〈8分,有发生导管滑脱的可能;中危:评分为8-12分,容易发生导管滑脱;高危:评分12>分,随时会发生导管滑脱。
3、评估时机:入院时、转入时、手术后留置各种导管的,进行首次评估;高兴危每班评估,中危每天评估,低危每周评估2次;患者管道数量、病情发生变化时随时进行评估。
4、危险人群,应拜访“防管道滑脱”标识,并采取预防措施,观察各管路通畅情况,做好护理记录。
一:选择题:1.最容易发生非计划性拔管的管道:(A)A胃B尿C PICCD 气管导管2. UEX发生密度率=(B)A UEX病人总数/气管插管病人总数×100%B UEX病人总数/机械通气天数×100%C UEX病人总数/病人总数×100%D UEX病人总数/病人总数×100%3。
ICU患者经常伴随的症状,也是UEX发生的主要原因是(C) A烦躁B焦虑C疼痛D紧张4。
不是造成患者过度烦躁后发生自行拔管的因素(D)A 未及时吸痰B 未有效镇静镇痛C 夜间人员相对较少,巡视不及时D械通气模式合理5。
可能是发生UEX的原因(C)A 按需吸痰,保持痰液引流通畅B 每日评估拔管指征,减少不必要的拔管C 医生未及时拔管D 有效镇静镇痛6。
在最佳脱机预案指导下适时脱机可以:(D)A 增加机械通气时间B 增加住院花费C增加患者痛苦D减少UEX发生7. 易发生非计划性拔管的时段(B)A 白天B 夜间C 上午D 下午8.(Unplanned Extubation UEX)非计划性拔管说法错误的是:(D)A指导管意外脱落B未经医护人员同意患者将导管拔除C医护人员操作不当所致拔管D根据病情不需留置,却因某种因素不得不拔除的事件9。
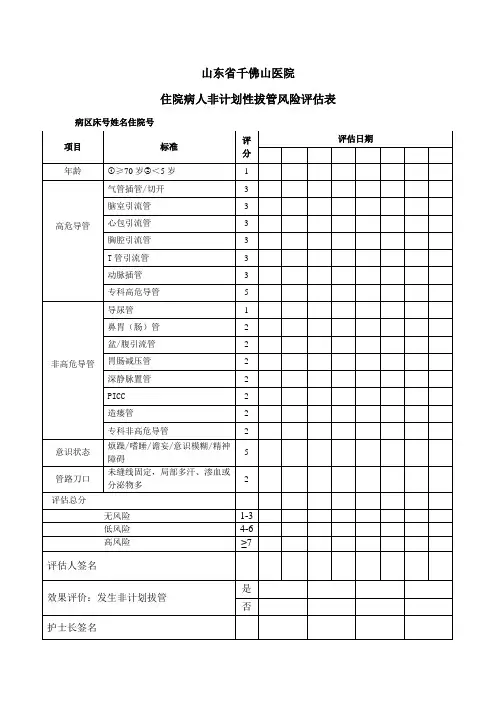
山东省千佛山医院住院病人非计划性拔管风险评估表病区床号姓名住院号一、评估时机和频次1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周至少评估2次。
二、非计划性拔管预防护理措施1、高风险患者床边放置防拔管警示标识。
2、选择合适的导管固定材料和方法有效固定,连接紧密3、当固定材料出现污染、潮湿、粘性下降、卷边甚至脱落等不能有效固定管道时,应及时更换。
4、选择正确的管道标识贴,注明管道名称、日期,贴于距离各管道末端5~10cm 处,如标识出现污染或破损,应及时更换。
5、密切观察患者对留置导管的耐受性及依从性。
6、密切观察导管位置、深度及固定情况;保持导管的通畅,避免扭曲、打折、堵塞或脱出。
7、定时观察留置导管引流液的量、色、性质,并准确记录;8、密切观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;9、查看引流装置的压力是否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属告知留置导管的目的和重要性,防止导管意外脱出的方法及注意事项,患者及家属知晓相关内容并配合。
12、意识障碍、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时给予有效约束(必须下达“保护性约束”医嘱,若家属或患者不同意约束,需签署知情同意书)或遵医嘱用药,施行约束时注意观察约束部位皮肤情况。
2021年4月份7月份非计划拔管根因分析一患者因素躁动与意识障碍神经外科病人多有脑器质性疾病所引起的精神症状,表现为躁动、易激怒、意识不清、幻觉等,导致患者自行拔管。
有调查结果显示意外拔管事件中76.36%发生在夜间。
夜间植物神经功能不稳定,二氧化碳潴留,易出现头痛、烦躁、幻觉等精神障碍等导致大部分患者在睡眠状态拔管不配合治疗和护理神经外科患者往往患者住院时间较长,肢体活动障碍,有些患者对疾病好转缺乏信心使患者产生紧张、烦躁、悲观、绝望的情绪,造成意外拔管。

非计划拔管危险因素评估表全套资料(全套资料,可以直接使用,可编辑优秀版资料,欢迎下载)非计划拔管危险因素评估表注:1、患者管道种类、数量逐个累计,患者GCS评分<5分或RASS 评分〈—2分,则评分为0。
2、导管滑脱危险度分为:高危、中危、低危。
低危:评分〈8分,有发生导管滑脱的可能;中危:评分为8-12分,容易发生导管滑脱;高危:评分12>分,随时会发生导管滑脱。
3、评估时机:入院时、转入时、手术后留置各种导管的,进行首次评估;高兴危每班评估,中危每天评估,低危每周评估2次;患者管道数量、病情发生变化时随时进行评估。
4、危险人群,应拜访“防管道滑脱”标识,并采取预防措施,观察各管路通畅情况,做好护理记录。
曲阜市人民医院留置导管拔管指征评估表患者姓名:性别:年龄:床号:住院号:注:符合标注√不符合标注×请最晚在置管/操作后72小时开始评估。
附表2 曲阜市人民医院医院感染病例报告表科别:填报日期:年月日时填报人:姓名:性别:男()女()年龄:岁(月、天)编号:住院号:入院日期:年月日手术日期:年月日入院诊断:1、 2、 3、抗菌药物:1、使用() 2、未用( )用药目的:1、治疗() 2、预防( ) 3、治疗+预防()用药途径:1、静脉() 2、肌内() 3、口服( ) 4、其他:药物名称:1、 2、 3、 4、 5、感染日期: 年月日感染诊断:1、 2、 3、病原体检查:1、做() 2、未做()标本名称:病原体:1、 2、 3、危险因素糖尿病( ) 化疗 ( )泌尿道插管()人工装置( ) 肝硬化( ) 放疗()动静脉插管( ) 手术()肿瘤( ) 免疫抑制剂()气管插管( ) 引流管( )营养不良 ( )激素( ) 气管切开()低体重儿( )WBC<1。
5×109 ( )药瘾者()使用呼吸机( ) 其他()填表说明:1、报告人为该患者经治医生。
2、医院感染病例由报告人24小时内报告感染办.3、编号:由病室及床号组成,如“2-10"表示2病室第10床病人。

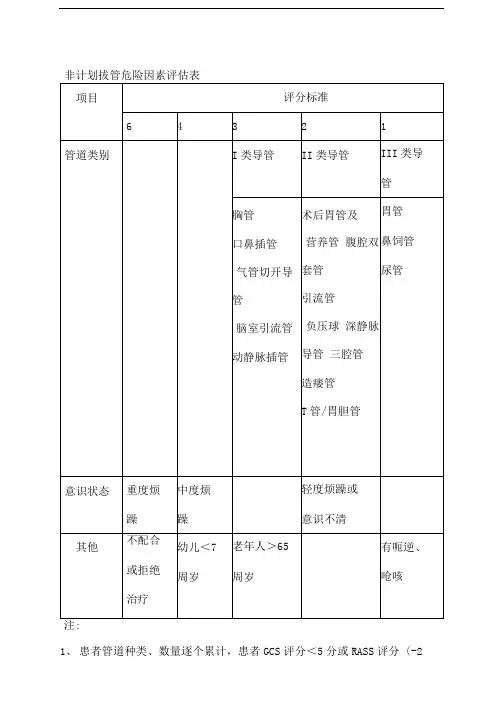
非计划拔管危险因素评估表
注:
1、患者管道种类、数量逐个累计,患者GCS评分<5分或RASS评分〈-2
分,则评分为0。
2、导管滑脱危险度分为:高危、中危、低危。
低危:评分〈8分,有发生
导管滑脱的可能;中危:评分为8-12分,容易发生导管滑脱;高危:评分12>分,随时会发生导管滑脱。
3、评估时机:入院时、转入时、手术后留置各种导管的,进行首次评估; 高兴危每班评估,中危每天评估,低危每周评估2次;患者管道数量、病情发生变化时随时进行评估。
4、危险人群,应拜访“防管道滑脱”标识,并釆取预防措施,观察各管路通畅情况,做好护理记录。




非计划性拔管(UEX)一、定义及相关概念(一)非计划性拔管(UnplannedExtubation,UEX)又称意外拔管(Accidental Extubation, AE),指任何意外发生的或被患者有意造成的拔管。
其实质是指医护人员非计划范畴内的拔管,通常包含以下情况:未经医护人员同意患者自行拔除的导管;各种原因导致的非计划性拔管;因导管质量问题及导管堵塞等情况需要提前的拔管。
(二)导管分类如下:依据拔管对患者病情或预后影响程度可将导管分为高危导管和非高危导管。
1.高危导管:非计划性拔管(Unplanned Extubation,UEX)发生后导致生命危险或病情加重的导管,如气管导管、胸引管、T 管、脑室引流管和动静脉插管;另外各专科由于疾病和手术的特殊性,可根据其特点列出专科高危导管,如胃和食道术后的胃管及鼻肠管、前列腺及尿道术后的尿管等。
2.非高危导管:UEX 发生后不会导致生命危险或对病情影响不大的导管,如普通导尿管、普通氧气管、普通胃管等。
二、评估工具及风险分级留置导管患者使用评估表进行非计划性拔管风险评估:总分1~3分为低风险;4~6分为中风险;≥7分为高风险。
三、评估时机(一)首次评估:患者入院后2小时内完成评估,如遇急症手术等特殊情况,术后及时完成评估。
(二)再次评估:1.进行非计划性拔管评估时,对评估存在低风险患者,每周至少评估1次;存在中风险患者,每周至少评估2次;存在高风险患者,每24小时评估1次。
有以下情况者需要再次评估:有病情变化时需要再次评估,如置管后、手术后、拔管后等。
2.转病区后。
3.发生非计划性拔管事件后。
四、记录每次评估后要在评估栏内记录评估分数,填写日期、时间并签名。
五、预防护理措施(一)警示标识:评估高风险患者应在床边或其它醒目位置放置预防非计划性拔管警示标识。
(二)有效固定:各种导管均应妥善固定,连接处连接紧密,选择合适的导管固定材料和方法。
导管固定原则为固定有效,保证引流通畅;导管固定用敷料具有皮肤友好性:无浸渍、低敏、低残胶、高通透性;避免导致器械相关性压疮;操作便利;患者舒适。
ZDYJ-006住院患者非计划性拔管风险评估与护理指导意见非计划性拔管发生率是衡量护理质量的重要指标之一。
为减少非计划性拔管的发生,应对住院患者留置管路期间进行非计划性拔管的风险评估,并采取预见性医疗护理措施。
山东省护理质控中心就住院患者非计划性拔管风险评估及预防护理工作提出以下指导意见,各医院可参照执行。
一、定义及相关概念(一)非计划性拔管非计划性拔管(Unplanned Extubation,UEX)又称意外拔管(Accidental Extubation, AE),指任何意外发生的或被患者有意造成的拔管。
其实质是指医护人员非计划范畴内的拔管,通常包含以下情况:未经医护人员同意患者自行拔除的导管;各种原因导致的非计划性拔管;因导管质量问题及导管堵塞等情况需要提前的拔管。
(二)导管分类依据拔管对患者病情或预后影响程度可将导管分为高危导管和非高危导管。
1.高危导管:非计划性拔管(Unplanned Extubation,UEX)发生后导致生命危险或病情加重的导管,如气管导管、胸引管、T管、脑室引流管和动静脉插管;另外各专科由于疾病和手术的特殊性,可根据其特点列出专科高危导管,如胃和食道术后的胃管及鼻肠管、前列腺及尿道术后的尿管等。
2.非高危导管:UEX发生后不会导致生命危险或对病情影响不大的导管,如普通导尿管、普通氧气管、普通胃管等。
二、评估工具及风险分级利用各种工具来预测非计划性拔管的风险程度,能帮助护理人员有效识别非计划性拔管的风险。
近年来,因病情需要在体内留置导管或多根导管的患者数量逐年增多,但临床上并无系统、科学的非计划性拔管风险评估表,查阅大量国内外文献资料,推荐两个评估量表,各医院可结合实际情况,选择合适的风险评估量表:(一)留置导管患者推荐使用评估表之一:《非计划性拔管风险评估表一》(见附件一)进行非计划性拔管风险评估。
依据患者实际情况打分:总分<6分为低度风险或无风险;总分≥6为高度风险。
《非计划性拔管(UEX)的防范对策》第一篇:非计划性拔管(uex)的防范对策【非计划性拔管(uex)的防范对策】对策一:做好评估认真做好非计划性拔管风险评估,掌握好评估时机:入院时;转入时;搬动时;体位改变时;改变床头高度时都要进行评估,并根据病人意识、管道固定情况、耐受及不同部位置管对病人的影响进行评估。
对策二:有效固定导管管路固定良好是防止意外拔管、脱管的重要保障。
选择合适的胶布,正确的固定流程,做到有效固定管道,每班检查并及时更换需要更换的胶布,保证固定管路的胶布粘性好,通透性好,固定有效。
对策三:放置警示标识床头卡内放置预防非计划性拔管警示标识,标识醒目,护士长重点强调,提醒各班护士注意,并严格进行床头交接班。
对策四:有效的肢体约束对于小儿、意识不清、老年、有拔管倾向的患者应特别注意导管的防护,必要时选择合适的约束保护,并经常检查约束带有无松散,防止自行解开,注意约束带压疮的发生。
对策五:做好宣教对家属及患者做好宣教,告知患者及家属留置导管的目的和重要性,达到患者及家属知晓并积极配合。
对策六:加强巡视对于有管路的患者,护士应加强巡视,尤其是加强重点时段,比如夜间护士少时段、忙碌时段、来重患者的时段,低年资护士值班时段的巡视,防止发生拔管、脱管。
对策七:重视导管质量因为管路质量问题出现的脱管并不少见,做好与设备科的有效沟通,购置高质量的导管。
对策八:做好和医生的沟通与医生做好沟通,了解医生对患者每日的治疗目标,以及需要每班护士所要达到的目标。
对策九:加强心理护理加强心理护理,清醒患者介绍管路的重要性及使用意义,消除患者紧张情绪,同时讲解自行拔管的后果,取得患者的配合。
对策十:适量给予镇静剂对于烦躁患者按医嘱适量给予镇静剂,以减轻患者的不适,缓解焦虑、恐惧等一些负性、不愉快的情绪,使患者保持适当的镇静程度。
对策十一:加强交接班外出检查、各班交班、转科之间护士注意交接,交接时注意查看管路固定是否牢固,固定材料有否潮湿、卷边、粘性下降,及时更换并有效固定。
山东省千佛山医院住院病人非计划性拔管风险评估表项目年龄高危导管非高危导管意识状态管路刀口评估总分评估人签字标准评评估日期分?≥70 岁?< 5 岁1气管插管 / 切开3脑室引流管3心包引流管3胸腔引流管3T 管引流管3动脉插管3专科高危导管5导尿管1鼻胃(肠)管2盆 / 腹引流管2胃肠减压管2深静脉置管2PICC2造瘘管2专科非高危导管2烦躁/嗜睡/谵妄/意识模糊 /精神5阻截未缝线固定,局部多汗、渗血或2分泌物多无风险1-3低风险4-6高风险≥7奏效讨论:发生非计划拔管是否护士长签字病区床号姓名住院号一、评估机遇和频次1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周最少评估2次。
二、非计划性拔管预防范理措施1、高风险患者床边放置防拔管警示表记。
2、选择合适的导管固定资料和方法有效固定,连接亲近3、当固定资料出现污染、润湿、粘性下降、卷边甚至零散等不能够有效固定管道时,应及时更换。
4、选择正确的管道表记贴,注明管道名称、日期,贴于距离各管道尾端5~10cm处,如表记出现污染或破坏,应及时更换。
5、亲近观察患者对留置导管的耐受性及依从性。
6、亲近观察导管地址、深度及固定情况;保持导管的畅达,防范扭曲、打折、拥堵或脱出。
7、准时观察留置导管引流液的量、色、性质,并正确记录;8、亲近观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;9、查察引流装置的压力可否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属见告留置导管的目的和重要性,防范导管不测脱出的方法及注意事项,患者及家属认识相关内容并配合。
12、意识阻截、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时恩赐有效拘束(必定下达“保护性拘束”医嘱,若家属或患者不同样样意拘束,需签署知情赞同书)或遵医嘱用药,推行拘束时注意观察拘束部位皮肤情况。
非计划性拔管风险评估表二(可以直接使用,可编辑优秀版资料,欢迎下载)新泰市人民医院非计划性拔管风险评估表科室:床号: 患者姓名:住院号:入院时间:干预措施及效果评价非计划性拔管(UEX)是指病人在计划性拔管之前病人自行拔管或医务人员在处置病人操作过程中意外拔管[1]。
重症监护室(ICU)是救治各种危急重症患者及多系统器官功能衰竭的医疗护理单元,各种管道维系着患者的生命,相关护理与维护十分重要,而非计划性拔管在ICU护理管理中是常见问题之一.特别是气管插管的非计划性拔出,更加不容忽视,给病人治疗带来困难,造成患者窒息、气道损伤、增加感染的危险,甚至加重病情引起心律失常、呼吸心跳骤停等严重后果,可造成患者ICU 住院天数延长,增加费用,并带来医患纠纷的隐患。
1。
2 意外拔管的原因分析患者方面:①患者意识不清、躁动明显。
科研结果表明,在发生UEX 的时候,46%的患者是合作的,而61%是躁动不安的[2]。
②意识清醒的患者:由于长期插管口腔及咽喉部刺激不适或带机不顺应产生人机对抗,一时不能脱机而对治疗失去信心.或是经济困难担心经济负担过重等造成UEX的发生。
③ICU特殊的医疗环境,探视制度的限制都可能造成患者紧张、躁动等情绪而导致其不予配合治疗和护理,造成非计划性拔管的发生。
④UEX的发生在时间分布上也有一定规律。
如夜班护理人员相对减少、抢救其它危重病人时UEX发生率增加。
气道问题:喉痉挛和痰痂阻塞是主要问题.导管固定方式:导管固定不规范,牙垫位置放置不妥,未用扁丝带进行加固而导致脱管发生.医护人员方面:①未采取适当有效的肢体约束:因四肢未加约束、约束方法不当或患者自行解开约束带而自行拔管。
意外拔管患者多为清醒或躁动患者。
清醒患者拒绝手脚约束并向护士表示自己绝不会拔管,未予约束者.昏迷躁动、麻醉未清醒、瞻妄、言语表达不清的患者,未采取适当有效的肢体约束者。
部分患者和家属对约束患者肢体有强烈反感,甚至擅自解除约束而引起患者自行拔管[3]。
非计划拔管危险因素
评估表
非计划拔管危险因素评估表
注:
1、患者管道种类、数量逐个累计,患者GCS评分<5分或RASS 评分<-2分,则评分为0。
2、导管滑脱危险度分为:高危、中危、低危。
低危:评分< 8分,有发生导管滑脱的可能;中危:评分为8-12分,容易发生导管滑脱;高危:评分12>分,随时会发生导管滑脱。
3、评估时机:入院时、转入时、手术后留置各种导管的,进行首次评估;高兴危每班评估,中危每天评估,低危每周评估2次; 患者管道数量、病情发生变化时随时进行评估。
4、危险人群,应拜访“防管道滑脱”标识,并采取预防措施, 观察各管路通畅情况,做好护理记录。