暴聋中医临床路径
- 格式:docx
- 大小:51.23 KB
- 文档页数:5

突发性耳聋临床路径(2019年版)一、突发性耳聋临床路径标准住院流程(一)适用对象第一诊断为突发性耳聋(ICD-10:H91.2)。
(二)诊断依据根据《临床诊疗指南·耳鼻咽喉头颈外科分册》(中华医学会编著,人民卫生出版社,2009年),《突发性聋的诊断和治疗指南(2015)》[中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会;中华耳鼻咽喉头颈外科杂志,2015,50(6):443-447]。
突发性耳聋是指72小时内突然发生的、原因不明的感音神经性听力损失,至少在相邻的两个频率听力下降≥20dBHL。
注:原因不明是指还未查明原因,一旦查明原因,就不再诊断为突发性聋,此时突发性聋只是疾病的一个症状。
1.在72小时内突然发生的,至少在相邻的2个频率听力下降≥20dBHL的感音神经性听力损失,多为单侧,少数可双侧同时或先后发生。
2.未发现明确病因(包括全身或局部因素)。
3.可伴耳鸣、耳闷胀感、耳周皮肤感觉异常等。
4.可伴眩晕,恶心、呕吐。
(三)治疗方案的选择根据《临床诊疗指南·耳鼻咽喉头颈外科分册》(中华医学会编著,人民卫生出版社,2009年),《突发性聋的诊断和治疗指南(2015)》[中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会;中华耳鼻咽喉头颈外科杂志,2015,50(6):443-447]。
详细询问病史,积极寻找病因,尽早介入治疗。
1.一般治疗:适当休息并治疗相关疾病,如高血压、糖尿病等。
2.糖皮质激素类药物。
3.改善内耳微循环药物。
4.降低血液黏稠度和抗凝药物。
5.神经营养类药物。
6.其他治疗,如混合氧、高压氧等治疗。
(四)标准住院日为7~14天(五)进入路径标准1.第一诊断必须符合ICD-10:H91.2突发性耳聋疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入路径。

暴聋(突发性耳聋)中医临床路径路径说明:本路径适合于西医诊断为突发性聋的患者。
一、暴聋中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为暴聋(ICD10:BRE070)西医诊断:第一诊断为突发性耳聋(SD)(ICD10:H91.201)(二)诊断依据(参照国家十一五重点专科暴聋诊疗方案诊断依据)1.疾病诊断根据西医突发性耳聋诊断标准(参照2005年中华耳鼻咽喉头颈外科杂志编辑委员会中华医学会耳鼻咽喉头颈外科学分会制订的突发性聋的诊断和治疗指南)、中医证候诊断标准(参照1994年6月国家中医药管理局制定的《中医病证诊断疗效标准》)。
(1)突然发生的听力损失,可在数分钟、数小时或3天以内;(2)非波动性感音神经性听力损失,可为轻、中或重度,甚至全聋。
至少在相连的2个频率听力下降20 dB HL以上。
多为单侧,偶有双侧同时或先后发生;(3)病因不明(未发现明确原因包括全身或局部因素);(4)伴耳鸣、耳堵塞感;(5)可伴眩晕、恶心、呕吐,但不反复发作;(6)除第八颅神经外,无其他颅神经受损症状。
2. 证候诊断参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
暴聋(突发性聋)临床常见证候:(1)风邪外犯证:多因感冒或受寒之后,突发耳聋,伴鼻塞、流涕,或有头痛、耳胀闷,或有恶寒、发热、身痛。
检查:耳膜多无明显变化,或有轻度潮红,听力检查呈单侧或双侧感音神经性聋。
舌质红,苔薄白,脉浮。
(2)肝火上扰证:多由情绪刺激诱发,突发耳聋,耳鸣如闻风雷声,头痛眩晕,夜寐不宁,口苦咽干,面红目赤,烦躁郁怒,胸胁胀痛,便秘尿黄,舌红,苔黄,脉弦数有力。
(3)痰火郁结证:突发耳聋,耳鸣耳闷,头重目眩,胸闷失眠,咳嗽痰涎,口淡无味,二便不爽,舌红,苔黄腻,脉滑数。
(4)血瘀耳窍证:突发耳聋,耳鸣嘈杂,或伴眩晕,可有外伤、爆震史,舌质暗红或有瘀点,脉细涩。
(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。

暴聋(突发性聋)中医临床路径路径说明:本路径适合于西医诊断为突发性聋的患者。
一、暴聋(突发性聋)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为暴聋(TCD编码:BRE070)。
西医诊断:第一诊断为突发性聋(ICD-10编码:H91.201)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.6-94)、普通高等教育“十一五”国家级规划教材《中医耳鼻咽喉科学》第二版(王士贞主编,中国中医药出版社,2007年)。
(2)西医诊断标准:参照全国高等医药院校五年制教材《耳鼻咽喉头颈外科学》第七版(田勇泉主编,人民卫生出版社,2008年)、2005年中华医学会耳鼻咽喉头颈外科学分会制订的《突发性聋的诊断和治疗指南》。
2.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
暴聋(突发性聋)临床常见证候:风邪外犯证肝火上炎证痰火郁结证血瘀耳窍证气血亏虚证(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
1.诊断明确,第一诊断为暴聋(突发性聋)。
2.患者适合并接受中医治疗。
(四)标准住院日为≤14天。
(五)进入路径标准1.第一诊断必须符合暴聋(TCD编码:BRE070)和突发性聋(ICD-10编码:H91.201)。
2.病程4周以内。
3.患者同时具有其他疾病,但在治疗期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、便常规、血压。
(2)肝功能、肾功能、血糖、血脂。
(3)凝血功能。
(4)心电图。
(5)胸部X线片。
(6)专科常规检查。
(7)纯音听阈测听检查。
(8)声导抗检查。
2.可选择的检查项目:根据病情需要而定,如听性脑干诱发电位检查、影像学检查(CT/MRI)等。

暴聋中医临床路径的验证观察刘桂荣;孙永东;吕彩凤;刘强;范佳;黄永林【摘要】目的:验证分析应用暴聋中医临床路径诊治不同频率听力受损的突发性聋患者的疗效。
方法回顾性分析140例突发性聋患者的临床资料,依据治疗方法分为中药+针灸组83例(A组)和激素+西药组57例(B组),A组采用辨证口服中药汤剂并配合针灸治疗,均予血栓通注射液40mg加入5%葡萄糖液或生理盐水250ml中静脉滴注,每日1次;B组采用地塞米松10mg加入5%葡萄糖液或生理盐水250ml中静脉滴注,每日1次,同时静脉滴注前列地尔注射液及能量合剂,每日1次。
分析两组间疗效。
结果两组疗效比较无显著性差异,二者尤对低中频下降组、平坦组的疗效显著。
结论暴聋中医临床路径诊治突发性聋疗效确切,低中频及平坦型疗效较好,根据听力的损失类型可以对患者的预后进行初步评估。
【期刊名称】《中国中西医结合耳鼻咽喉科杂志》【年(卷),期】2016(024)003【总页数】4页(P214-216,213)【关键词】暴聋;中医临床路径;突发性聋;听力曲线类型【作者】刘桂荣;孙永东;吕彩凤;刘强;范佳;黄永林【作者单位】四川泸州医学院附属中医医院耳鼻咽喉科 646000;四川泸州医学院附属中医医院耳鼻咽喉科 646000;四川泸州医学院附属中医医院耳鼻咽喉科646000;四川泸州医学院附属中医医院耳鼻咽喉科 646000;四川泸州医学院附属中医医院耳鼻咽喉科 646000;四川泸州医学院附属中医医院耳鼻咽喉科 646000【正文语种】中文突发性聋属祖国医学“暴聋”范畴,指的是突然出现的在数分钟、数小时或者3天内原因不明的感音神经性的听力损伤,患者至少在相连2个频率出现听力降低超过20dB[1]。
近年来突发性聋发病率上升并趋向年轻化,已成为耳科常见病。
本研究验证分析了应用中医临床路径治疗不同频率听力受损的暴聋患者的临床治疗效果,现报道如下。
1临床资料1.1 一般资料选取2012年1月~2014年6月我院治疗的暴聋(突发性聋)患者140例,患者均为突然发作、数分钟或者数小时或者3天内出现了不明原因性的感音神经性的听力缺失,且至少在相连2个频率听力降低超过20dB。

暴聋(突发性聋)中医诊疗方案临床疗效总结分析报告日照市中医医院耳鼻喉科一、基本情况暴聋(突发性耳聋)是国家中医药管理局确定的第一批优势病种之一,从2016年1月到2016年12月,日照市中医医院耳鼻喉科开展了中医临床路径的实施工作。
期间接受临床路径管理的住院患者共有97例,完成95例,平均住院日12.5天。
应用的主要治疗方法有:口服中药汤剂、口服中成药、静脉滴注中药注射液、耳穴压豆、针灸等。
二、诊疗方案应用情况分析(一)主要治疗方法应用情况完成临床路径的95例病例中,采用的主要治疗方法应用情况如下:中药饮片使用率93.3%,中成药(包括中药注射液)使用率100%,特色疗法使用率96.7%,辨证施治率100%。
其中,采纳的关键中医治疗方法情况如下:辨证选择口服中药汤剂88例(92.6%),辨证选择口服中成药75例(78.9%),静脉滴注中药注射液95例(100%),耳穴压豆95例(100%),针灸治疗45例(47.3%),内科基础治疗30例(31.6%),其他疗法35 例(36.8%)。
(二)应用情况分析按照应用比例将依从性分为三个层次:好(>75%),中等(25%〜75%)和差(<75%),采纳的关键中医治疗方法的依从性均为好或中等。
具体而言,依从性好的治疗方法包括:口服中药汤剂、静脉滴注中药注射液、耳穴压豆、鸣天鼓、鼓膜按摩、内科基础治疗等;依从性中等的治疗方法有:口服中成药、针灸和其他疗法。
依从性好的治疗方法,分析其原因,具有以下特点:1•治疗方法的疗效有循证医学证据,被纳入到正规教材以及正式发布的指南中,因此临床医生的依从性好,如活血化瘀通耳窍法治疗暴聋的疗效比较肯定,应用较好;2•治疗方法能广泛被患者乃至民众所认可,因此患者及其家属的依从性好,如针灸治疗逐渐被患者广泛接受;3•国家相关政策如医保政策的支持,为治疗方法的实施提供了保障。
分析依从性中等的治疗方法的原因,主要有以下三个方面:1•某些治疗方法有其临床应用的适应症和禁忌症,并非所有的患者均可应用,只有部分符合条件的患者才能够采纳,因此应用比例较低;2.某些疗法虽然体现了中医药治疗的特色,但尚未经过大样本临床研究证实其疗效,从而限制了其临床使用; 3.国家医保政策限制了某些治疗方法的临床实施。

耳鼻喉科暴聋(突发性耳聋)中医诊疗方案暴聋(突发性耳聋)中医诊疗方案(2019年版)一、诊断一)疾病诊断1.中医诊断标准参考2012年XXX发布《中医耳鼻咽喉科常见病诊疗指南》。
突然发生的听力下降,多为单耳发病。
或伴耳鸣、眩晕。
常有恼怒、劳累、感寒等诱因。
2.西医诊断标准参考2015年XXX制订的《突发性聋的诊断和治疗指南》。
1)在72小时内突然发生的,至少在相连的两个频率听力下降20dBH以上的感音神经性听力损失,多为单侧,少数可双侧同时或先后发生。
2)未发现明确原因(包括全身或局部因素)。
3)可伴耳鸣、耳闷胀感、耳周皮肤感觉异常等。
4)可伴眩晕、恶心、呕吐。
二)证候诊断1.风邪外犯证:多因感冒或受寒之后,突发耳聋,伴鼻塞、流涕,或有头痛、耳胀闷,或有恶寒、发热、身痛。
舌质淡红,苔薄白,脉浮。
2.怒气上炎证:情志烦闷或愤怒以后,突发耳聋,耳鸣如潮或风雷声,伴口苦口干,面红目赤,便秘尿黄。
舌红,苔黄,脉弦数。
3.痰火郁结证:耳聋耳鸣,耳中胀闷,或见头晕目眩,胸脘满闷,咳嗽痰多,口苦或淡而无味,二便不畅。
舌红,苔黄腻,脉滑数。
4.血瘀耳窍证:耳聋突然发生,并迅速发展,常伴耳胀闷感或耳痛,耳鸣不休,或有眩晕。
舌质暗红,脉涩。
5.气血亏虚证:听力降落,每遇疲劳以后加重,或见倦怠乏力,声低气怯,面色无华,食欲不振,脘腹胀满,大便溏薄,心悸失眠,舌质淡红,苔薄白,脉细弱。
2、医治办法一)辨证论治1.风邪外犯证治法:宣肺解表,散邪通窍1)推荐方药:宣肺通窍汤加减。
麻黄、杏仁、防风、川芎、僵蚕、柴胡、路路通、石菖蒲、苍耳子、白芷、甘草等。
或具有同类功效的中成药。
2)针刺治疗①体针选穴:取穴以局部为主配伍满身辨证取穴。
首要局部穴位有听宫、听会、翳风、耳门四穴,可轮番选用1~2穴。
局部选穴:耳门、听宫、听会、翳风等每次20分钟,每日1次。
远端选穴:外关、合谷,每次30分钟,每日1次。
操作:毫针刺,平补平泻。
每日1次,10次一疗程。

暴聋(突发性耳聋)诊疗方案2012年一、诊断(一)疾病诊断1.中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.6—94))、普通高等教育“十一五”国家级规划教材《中医耳鼻咽喉科学》第二版(王士贞主编,中国中医药出版社,2007年)。
诊断依据:(1)听力突然下降,1~3天内听力下降达到高峰,多为单耳发病。
或伴耳鸣、眩晕。
(2)常有恼怒、劳累、感寒等诱因。
(3)耳部检查:鼓膜多无明显变化。
(4)听力检查主要呈感音神经性聋。
(5)应与耳眩晕、耳胀相鉴别。
2.西医诊断标准:参照全国高等医药院校五年制教材《耳鼻咽喉头颈外科学》第七版(田勇泉主编,人民卫生出版社,2008年),中华医学会耳鼻咽喉头颈外科分会2005年制定的《突发性聋诊断和治疗指南》)。
(1)突然发生的听力损失,可在数分钟、数小时或3天以内。
(2)非波动性感音神经性听力损失,可为轻、中或重度,甚至全聋。
至少在相连的两个频率听力下降20dBHL以上。
多为单侧,偶有双侧同时或先后发生。
(3)病因不明(未发现明确原因包括全身或局部因素)。
(4)可伴耳鸣、耳堵塞感。
(5)可伴眩晕、恶心、呕吐,但不反复发作。
(6)除第八颅神经外,无其它颅神经受损症状。
(二)证候诊断1.风邪外犯证:多因感冒或受寒之后,突发耳聋,伴鼻塞、流涕,或有头痛、耳胀闷,或有恶寒、发热、身痛。
舌质红,苔薄白,脉浮。
2. 肝火上炎证:情志抑郁或恼怒之后,突发耳聋,耳鸣如潮或风雷声,伴口苦口干,便秘尿黄,面红、目赤。
舌红,苔黄,脉弦数。
3. 痰火郁结证:耳聋耳鸣,耳中胀闷,或见头晕目眩,胸脘满闷,咳嗽痰多,口苦或淡而无味,二便不畅。
舌红,苔黄腻,脉滑数。
4.血瘀耳窍证:耳聋突然发生,并迅速发展,常伴耳胀闷感或耳痛,耳鸣不休,或有眩晕。
舌质暗红,脉涩。
5.气血亏虚证:听力下降,每遇疲劳之后加重,或见倦怠乏力,声低气怯,面色无华,食欲不振,脘腹胀满,大便溏薄,心悸失眠,舌质淡红,苔薄白,脉细弱。

暴盲(视网膜静脉阻塞)中医临床路径路径说明:本路径适合于西医诊断为视网膜静脉阻塞非缺血型的患者。
一、暴盲(视网膜静脉阻塞)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为暴盲(TCD编码:BYT070)。
西医诊断:第一诊断为视网膜静脉阻塞(ICD-10编码:H34.802)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.5-94)。
(2)西医诊断标准:参照全国高等学校规划教材《眼科学》(葛坚主编,人民卫生出版社,2005年)。
2.疾病分型非缺血型:视网膜出血和水肿较轻,视力轻中度下降,视野损害较少。
FFA显示无或少量无灌注区。
缺血型:视网膜放射样出血、视盘和视网膜重度水肿,棉絮斑,视力明显下降,多低于0.1 ,视野损害明显,FFA显示大面积无灌注区。
3.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组暴盲(视网膜静脉阻塞)诊疗方案”。
暴盲(视网膜静脉阻塞)临床常见证候:气滞血瘀证痰瘀互结证阴虚火旺证肝肾亏虚证(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组暴盲(视网膜静脉阻塞)诊疗方案”。
1.诊断明确,第一诊断为暴盲(视网膜静脉阻塞)。
2.患者适合并接受中医治疗。
(四)标准住院日为≤30天。
(五)进入路径标准1.第一诊断必须符合暴盲(视网膜静脉阻塞者)(TCD编码:BYT070、ICD-10编码:H34.802)的患者。
2.疾病分型为非缺血型者。
3. 患者同时具有其他疾病,但在治疗期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)视力检查(2)裂隙灯检查(3)眼压检查(4)眼底镜检查(5)荧光素眼底血管造影检查(6)血常规、尿常规、便常规(7)肝功能、肾功能、血糖、血脂(8)血压、心电图、胸部X线片2.可选择的检查项目:根据病情需要而定,如OCT、视觉电生理、视野等。

中西医:暴聋的诊疗暴聋是因外感邪毒,上犯耳窍,或脏腑失调,气血瘀滞所致,以发病急,病程短,骤发单侧或双侧耳聋,或伴耳鸣、眩晕等症为主要临床表现的耳病。
本病可发生于各种年龄,无明显性别和季节性差异。
以其发病急,多因外感风邪,或邪气内盛,脏腑失调所致,故在古代文献中常有风聋、卒聋、热聋、火聋、厥聋、气聋、肝火聋、痰火聋、窍闭之称。
暴聋属新病,若日久不愈,聋鸣持续经年累月,则转属久聋范畴。
西医突发性聋(亦称特发性暴聋)属本病范畴。
其他感音神经性聋有发病急、病程短、属新病的特点者,亦可参照本病辨证论治。
暴聋之名最早见于《素问.厥论》:“少阳之厥,则暴聋,颊肿而热”,可能是指流行性腮腺炎所致耳聋。
暴聋多为实证,因此在古代文献中,凡论暴聋而病机属实者,多与本病有关。
《内经》中对暴聋实证病机论述颇多。
如《素问》“气交变大论”、“至真要大论”、“五常政大论”、“热论”等篇,指出了暴聋因于风、寒、暑、湿、燥、火为患的病因病理。
[病因病理]暴聋耳鸣多属实证,但也有虚证者,特别是在暴聋而见于老年患者或体弱之人,应当重视其虚证机理,请参考久聋。
失司,听力障碍。
西医认为,突发性聋是突然发生而原因不明的感音神经性聋。
据推测,其病因病理主要有二:一是血管病变(供血障碍),认为突发性聋是由于某种使内耳血管供血发生障碍的因素所引起,例如受凉、受热、疲劳、精神刺激、过敏及内分泌失调等,可引起植物神经功能紊乱,导致内耳血管供血障碍,产生血管痉挛、水肿、出血、血栓形成及血球凝集等。
临床上一些突发性聋患者在发病前常有上述不良刺激因素存在可得到反证。
二是迷路受到病毒感染。
初步证明,某些病毒感染(如流感、腮腺炎、带状疱疹、麻疹、风疹、腺病毒W型及传染性单核细胞增多症等),虽无全身明显症状,但可引起突发性聋。
据报道,本病患者18~26%在病前数日有低热和上呼吸道感染史,以病毒感染来解释较为合理。
此外,近些年来有不少报道说明咽鼓管吹张、喷嚏、咳嗽、呕吐或其他剧烈活动,因引起中耳或迷路内压力急剧变化,致前庭膜或蜗窗膜破裂而发生本病者。

耳鸣(特发性耳鸣)路径说明:本路径适用于西医诊断为特发性耳鸣的住院患者。
入院标准:1.初次诊断耳鸣,需要入院查明病因及治疗。
2.近期耳鸣频繁发作,需要住院治疗。
3.门诊服药无效,需要住院调整用药。
一、耳鸣(特发性耳鸣)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为耳鸣(TCD2019版:A17.15 )。
西医诊断:第一诊断为特发性耳鸣(ICD-10编码包括神经性耳鸣-编码:H93.102;噪声性耳鸣-编码:H93.103)(二)诊断依据1.疾病诊断(1)中医诊断标准:参照全国中医药行业高等教育“十三五”规划教材《中医耳鼻咽喉科学》第十版(刘蓬主编,中国中医药出版社,2016年),具体如下:①以耳鸣为第一主诉,有声感,没有相应的声源。
②患者常因耳鸣而引起烦躁、焦虑、抑郁、失眠、注意力不集中等症状,影响正常生活、工作和学习。
③听力学检查可正常或伴有不同程度的感音神经性听力减退。
(2)西医诊断标准:参照国家卫生健康委“十三五”规划教材教材《耳鼻咽喉头颈外科学》第九版(孙虹、张罗主编,人民卫生出版社,2018年),2012年中华医学会耳鼻咽喉头颈外科学分会《2012耳鸣专家共识及解读》特发性耳鸣诊断标准,具体如下:①在无外界声源或外界刺激的情况下,主观上感觉耳内或颅内有声响。
②原因不明的主观性耳鸣,即通过目前检查手段未发现明显异常,或异常检查结果与耳鸣之间缺少明确的因果关系。
③患者常因耳鸣而引起烦躁、焦虑、抑郁、失眠、注意力不集中等症状,影响正常生活、工作和学习。
④可伴听觉敏感。
2.证候诊断参照全国中医药行业高等教育“十三五”规划教材《中医耳鼻咽喉科学》第十版(刘蓬主编,中国中医药出版社,2016年)。
耳鸣病临床常见证候:风邪侵袭证、痰湿困结证、肝气郁结证、脾胃虚弱证、心血不足证、肾元亏损证。
(三)治疗方案的选择1.诊断明确,第一诊断为特发性耳鸣(ICD-10编码包括神经性耳鸣-编码:H93.102;噪声性耳鸣-编码:H93.103)。
耳鸣临床路径一、耳鸣中医临床标准门诊路径(一)适用对象第一诊断为:耳鸣(ICD-10编码为:H93.101)。
(二)诊断依据1.疾病诊断参照全国高等中医药院校研究生规划教材《中医耳鼻喉科临床研究》(王士贞主编,人民卫生出版社,2009年)。
2.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组耳鸣诊疗方案”。
耳鸣临床常见证候:风热侵袭证肝火上扰证痰火郁结证脾胃虚弱证肾精亏虚证(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组耳鸣诊疗方案”1.诊断明确,第一诊断为耳鸣。
2.患者适合并接受中医治疗。
(四)标准治疗日为≤35天(五)进入路径标准1.第一诊断必须符合耳鸣(ICD-10编码:H93.101)的患者。
2.患者同时具有其他疾病,若在住院期间无需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入本路径。
3.外耳道阻塞、中耳疾病、鼻咽癌、听神经瘤、脑外伤及糖尿病、甲亢等疾病引起的耳鸣患者,不进入本路径。
4. 伴有严重的抑郁症或其他精神性疾病以及严重的心、肝、肺、肾、血液或影响其生存的严重疾病者,不进入本路径(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)门诊检查项目1.必须的必查项目(1)外耳道及鼓膜检查;(2)声导抗及纯音测听。
2.可选择的检查项目:根据病情需要而定,如各项临床听力学检查(如声导抗测试、耳声发射测试及电反应测听)及耳鸣测试(如耳鸣音调、响度匹配,耳鸣掩蔽曲线测试,耳鸣残余抑制试验等)。
(八)治疗方法1.辨证选择口服中药汤剂或中成药(1)风热侵袭证:疏风清热,散邪通窍。
方药可选用桑菊饮、银翘散或蔓荆子散加减。
中成药可选用防风通圣丸、川穹茶调散、小柴胡颗粒等(2)肝火上扰证:清肝泻火,开郁通窍。
方药可选用丹栀逍遥散、龙胆泻肝汤或当归龙荟丸加减。
中成药可选用龙胆泻肝丸、当归龙荟丸等。
(3)痰火郁结证:化痰清热,散结通窍。
附件2暴聋中医护理方案护理效果总结分析报告重庆市荣昌区中医院一、基本情况暴聋是国家中医药管理局确定的“52个优势病种中医护理方案”中的病种之一,参照“国家中医院医管局”十一五重点专科协作组(突发性耳聋)中医护理方案,其中纳入中医临床路径管理的12例,患者平均住院日5.6天。
辨证分型统计如下:1.与《诊疗方案》一致的病例数12例:风邪外犯症0例,肝火上炎症0例,痰火郁结症0例,须血瘀耳窍症2例,气血亏虚0例。
2.补充证候诊断的病例数7例:气虚血瘀证10例。
应用的主要辨证施护方法:鸣天鼓、营治城廓、鼓膜按摩、自行咽鼓管吹张术、情志护理、辨证饮食指导、活动指导、排便指导等。
应用的主要中医护理技术:耳穴贴压、穴位按摩、雷火灸。
1二、护理方案应用情况分析(一)主要中医护理措施应用情况1.主要辨证施护方法应用情况22.中医护理技术应用情况3中医护理技术应用频率高的项目是耳穴贴压和穴位按摩,雷火灸。
分析其原因:1.耳穴贴压和穴位按摩、雷火灸主要是由责任护士根据患者的症状主动与主管医生沟通并实施,因此应用的主动性高。
2.无创伤,患者易于接受。
3.用物及操作方法简单,临床易于实施。
(二)依从性和满意度分析1.患者对中医护理技术的依从性和满意度4依从性较好的中医护理技术是雷火灸、穴位按摩。
分析其原因:1.操作方法简单,无创伤、无痛苦,患者易于接受。
2.国家相关政策,如医保政策的支持,为上述方法的实施提供了保障。
3。
按摩过程中患者感觉耳部周围很舒适。
护理满意度较高的中医护理技术是雷火灸。
分析其原因:它能刺激耳周穴位,配合其他治疗有较好的效果,患者恢复较快,因此患者的护理满意度也较高。
2.患者对健康指导的满意度患者对健康指导的的满意度分为三个层次:①满意:12人(100%);②一般:0人;不满意:0人。
分析其原因:1.《方案》中健康指导内容清晰明确,便于护理人员掌握及临床应用。
2.护理人员在实施《方案》的过程中,加强了护患沟通,观察病情更加及时、细致,健康教育更加专业、统一,使患者感到护理人员具有良好的工作态度和职业素养,从而赢得了患者的信任。
暴聋的中医诊疗方案暴聋指突然丧失听觉,亦称卒聋或卒耳聋,系指耳骤感胀闷堵塞,听力急剧下降的耳病,是耳鼻咽喉科急症之一,其相当于西医的突发性耳聋。
全国高等医药院校使用教材《中医耳鼻喉科学》四版书中并没有单独把暴聋的辨证论治做一论述,而是把其融合在耳鸣耳聋中论治。
一、诊断标准:根据0.5、1、2KHz的听阈均值计算,轻度聋(26~40dB),中度聋(41~55dB),中重度及重度聋(56~90dB),极重度或全聋。
1、诊断依据:①听力突然下降,12天听力下降达到高峰,多为单耳发病、或伴耳鸣眩②常有恼怒、劳累、感寒等因素;③耳部检查:鼓膜多无明显变化,或有鼓膜浑浊;④听力检查呈感音神经性聋;⑤应与耳眩晕、耳胀相鉴别。
2、辨证论治:参照全国高等医药院校使用教材《中医耳鼻喉科学》四版书中耳聋的辨证论治:①风热侵袭型:突起耳鸣,如吹风样,昼夜不停,听力下降,或伴有耳胀闷感。
全身可伴有鼻塞、流涕、咳嗽、头痛、发热恶寒等,舌质红,苔薄黄,脉浮数。
风热之邪,属于阳邪,易袭阳位,侵犯清阳之耳窍,导致耳部经气痞塞而致耳鸣、听力下降,由于,风邪数变,故发病急骤。
治疗原则:治宜疏风散邪,宣肺通窍。
代表方剂:方用蔓荆子散或银翘散加减。
风热侵袭证在《奇效良方》选用以疏风活络,行气通窍为主的犀角饮子。
辨证取穴:主穴取耳门、听宫、听会、翳风、神庭、百会、后顶、头维。
配穴:风池、大椎、曲池;②痰火壅结型:耳鸣耳聋,耳中胀闷,头重头昏,或见头晕目眩,胸胁满闷,咳嗽痰多,口苦或淡而无味,二便不畅,舌红,苔黄腻,脉滑数。
痰火上壅,蒙蔽清窍,气道不通,故耳鸣,听力下降;痰火上冒于头,故头重头疼;痰火郁结,气机不利,故胸脘满闷。
口苦、舌红苔黄腻,脉弦滑,均为痰火之证。
治疗原则:化痰清热,散结通窍。
代表方剂:《丹溪心法》认为痰热是本病的主要发病机理,提出“开痰散热法”,也有云“又有气逆壅盛而暴聋者,宜以清痰降火理气为先”。
治宜化痰清热,散结通窍。
突发性耳聋中西医治疗小科普突发性耳聋在中医当中称为“暴聋”,是指在72小时之内无明显原因突然发生的听力损失,属于耳部多发疾病。
对于突发性耳聋病人来说,由于病人的发病原因并不明确,因此难以对症下药,目前对突发性耳聋的治疗通常是中西医结合治疗,通过西医一线药物治疗提升治疗效果,中医药物则能降低西医药物的毒副反应,提升病人的总有效率。
一、中医治疗脏腑论治:大多数中医学者均认为突发性耳聋的发病原因和五脏有关,因此在中医治疗当中,可通过突发性耳聋的发病原因、发病机制等进行辨证论治。
当肝郁气滞、气机不通时就会产生肝热上逆,同时也会导致耳窍不通,引起突发性耳聋;在中医治疗中,肺主治节,可对全身气机达到调理作用,如肺气闭阻,则会引发突发性耳聋。
由此可见,耳为清窍,在中医治疗中应该从肝、肺等脏腑中进行论治,从肝论治,则应该注重疏肝健脾,同时配以化瘀通窍泻火;从肺论治,则应该注重清肺降燥。
在中医治疗突发性耳聋中,无论是肝、肺等脏腑那一项受到损伤均会影响到清窍功能,从而产生相应的变化。
针灸治疗:在中医治疗中选择人体的血海穴、足三里穴、气海穴、中脘穴、檀中穴、外关穴进行针灸治疗,可对突发性耳聋获得良好的治疗效果,其治疗的机制在于:中脘穴、檀中穴、气海穴这三个穴位分别可调理人体的中、上、下三焦;外关穴、足三里穴、血海穴则可达到活血通经、固本培元的功效。
在针灸治疗中,可对中脘穴、气海穴、外关穴实施直刺,檀中穴则向上平刺0.5寸,足三里穴可采取直刺,行捻转补法,血海穴可向股内侧斜刺,行捻转补法。
除了上述针灸方法之外,还可选择人体的双侧太冲穴、三阴交穴、太溪穴、听宫穴、百会穴、外关穴、阳陵泉穴、率谷穴、中渚穴、翳风穴作为配穴,主穴则选择侧风池穴,采用温通针法。
中药治疗:中药治疗方法是突发性耳聋比较常用的治疗方法,在病人的治疗中,可采用归肝经药物加减治疗,药方组成有地龙、柴胡、天麻、葛根、全蝎、鳖甲等;可采用益气聪明汤加减治疗,药方组成有红参、黄芪、炙升麻、蔓荆子、葛根、盐黄柏、炙甘草、杭芍等;可采用半夏白术天麻汤加减治疗,药方组成有制半夏、天麻、陈皮、甘草、炒白术、茯苓等。
暴聋(突发性聋)中医临床路径路径说明:本路径适合于西医诊断为突发性聋的患者。
一、暴聋(突发性聋)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为暴聋(TCD编码:BRE070)。
西医诊断:第一诊断为突发性聋(ICD-10编码:H91.201)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.6—94)、普通高等教育“十一五”国家级规划教材《中医耳鼻咽喉科学》第二版(王士贞主编,中国中医药出版社, 2019年)。
(2)西医诊断标准:参照全国高等医药院校五年制教材《耳鼻咽喉头颈外科学》第七版(田勇泉主编,人民卫生出版社,2019年)、2019年中华医学会耳鼻咽喉头颈外科学分会制订的《突发性聋的诊断和治疗指南》。
2.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
暴聋(突发性聋)临床常见证候:风邪外犯证肝火上炎证痰火郁结证血瘀耳窍证气血亏虚证(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
1.诊断明确,第一诊断为暴聋(突发性聋)。
2.患者适合并接受中医治疗。
(四)标准住院日为≤14天。
第 1 页(五)进入路径标准1.第一诊断必须符合暴聋(TCD编码:BRE070)和突发性聋(ICD-10编码:H91.201)。
2.病程4周以内。
3.患者同时具有其他疾病,但在治疗期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、便常规、血压。
(2)肝功能、肾功能、血糖、血脂。
(3)凝血功能。
(4)心电图。
(5)胸部X线片。
(6)专科常规检查。
(7)纯音听阈测听检查。
(8)声导抗检查。
2.可选择的检查项目:根据病情需要而定,如听性脑干诱发电位检查、影像学检查(CT/MRI)等。
暴聋(突发性聋)中医临床路径
路径说明:本路径适合于西医诊断为突发性聋的患者。
一、暴聋(突发性聋)中医临床路径标准住院流程
(一)适用对象
中医诊断:第一诊断为暴聋(TCD 编码:BRE070)。
西医诊断:
第一诊断为突发性聋(ICD-10 编码:H91.201)。
(二)诊断依据
1.疾病诊断
(
1
)中医诊断标准:参照中华人民共和国中医药行业标准《中(2)西医诊断标准:参照全国高等医药院校五年制教材《耳鼻咽喉头颈外科学》
第七版(田勇泉主编,人民卫生出版社,2008 年)
、2005 年中华医学会耳鼻咽喉头颈外科学分会制订的《突发性聋的诊断和治疗指南》。
2.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
暴聋(突发性聋)临床常见证候:
风邪外犯证
肝火上炎证
痰火郁结证
血瘀耳窍证
气血亏虚证
(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组暴聋(突发性聋)诊疗方案”。
1.诊断明确,第一诊断为暴聋(突发性聋)。
2.患者适合并接受中医治疗。
(四)标准住院日为≤14 天。
(五)进入路径标准
1.第一诊断必须符合暴聋(TCD 编码:BRE070)和突发性聋(ICD-10 编码:H91.201)。
2.病程4周以内。
3.患者同时具有其他疾病,但在治疗期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目
1.必需的检查项目
(1)血常规、尿常规、便常规、血压
(2)肝功能、肾功能、血糖、血脂
(3)凝血功能
(4)心电图
(5)胸部X线片
(6)专科常规检查
(7)纯音听阈测听检查
(8)声导抗检查
2.可选择的检查项目:根据病情需要而定,如听性脑干诱发电位检查、影像学检查(CT/MRI)等。
(八)治疗方法
1.辨证选择口服中药汤剂
(1)风邪外犯证:宣肺解表,散邪通窍。
(2)肝火上炎证:清肝泻热,开郁通窍。
(3)痰火郁结证:化痰清热,散结通窍。
(4)血瘀耳窍证:活血化瘀,通利耳窍。
(5)气血亏虚证: 健脾益气,养血通窍。
2.静脉滴注中药注射液
3.针灸治疗
4.按摩治疗
5.其他疗法:根据病情选择中药沐足等。
6.护理:辨证施护。
(九)出院标准
1.听力恢复或提高。
2.没有需要住院治疗的并发症。
3.初步形成具有中医特色的个体化的康复方案。
(十)有无变异及原因分析
1.病情加重,需要延长住院时间,增加住院费用。
2.合并有心血管疾病、内分泌疾病等其他系统疾病者,住院期间病情加重,需要特殊处理,导致住院时间延长、费用增加。
3.治疗过程中发生了病情变化,出现严重并发症,退出本路径。
4.因患者及其家属意愿而影响本路径的执行时,退出本路径。
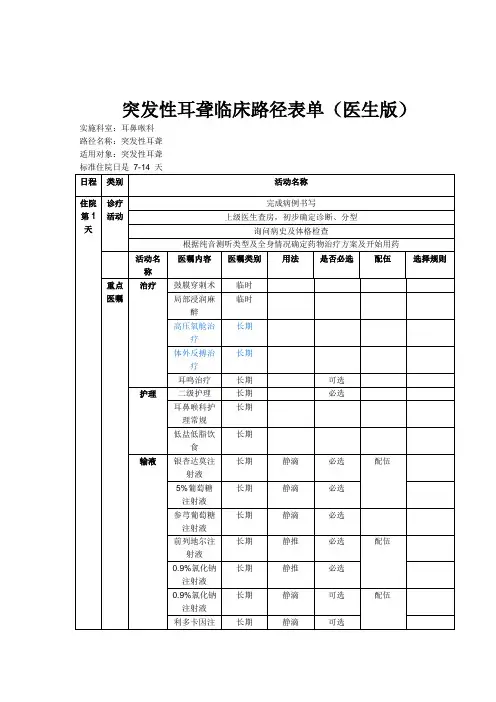
二、暴聋(突发性聋)中医临床路径住院表单
适
用
对
象
标准住院日≤14 天实际住院日: 天。