危急值报告及处理
- 格式:pptx
- 大小:695.84 KB
- 文档页数:3


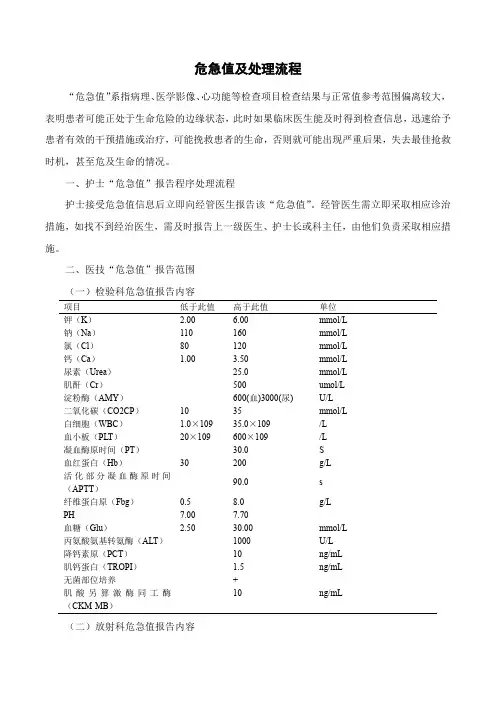
危急值及处理流程“危急值”系指病理、医学影像、心功能等检查项目检查结果与正常值参考范围偏离较大,表明患者可能正处于生命危险的边缘状态,此时如果临床医生能及时得到检查信息,迅速给予患者有效的干预措施或治疗,可能挽救患者的生命,否则就可能出现严重后果,失去最佳抢救时机,甚至危及生命的情况。
一、护士“危急值”报告程序处理流程护士接受危急值信息后立即向经管医生报告该“危急值”。
经管医生需立即采取相应诊治措施,如找不到经治医生,需及时报告上一级医生、护士长或科主任,由他们负责采取相应措施。
二、医技“危急值”报告范围(一)检验科危急值报告内容项目低于此值高于此值单位钾(K) 2.00 6.00mmol/L钠(Na)110160mmol/L氯(Cl)80120mmol/L钙(Ca) 1.00 3.50mmol/L尿素(Urea)--- 25.0mmol/L肌酐(Cr)--- 500umol/L淀粉酶(AMY)---- 600(血)3000(尿)U/L二氧化碳(CO2CP)1035mmol/L白细胞(WBC) 1.0×10935.0×109/L血小板(PLT)20×109600×109/L凝血酶原时间(PT)---- 30.0S血红蛋白(Hb)30200g/L活化部分凝血酶原时间(APTT)---- 90.0s纤维蛋白原(Fbg)0.58.0g/LPH7.007.70----血糖(Glu)丙氨酸氨基转氨酶(ALT)2.50----30.001000mmol/LU/L降钙素原(PCT)---- 10ng/mL肌钙蛋白(TROPI)无菌部位培养肌酸另算激酶同工酶(CKM-MB)------------1.5+10ng/mL----ng/mL(二)放射科危急值报告内容1.中枢神经系统:严重的脑内血肿、挫裂伤、蛛网膜下腔出血的急性期;硬膜下、外血肿急性期;脑疝、脑积水形成;CT扫描发现大范围脑梗塞、颅内出血等。

危急值报告与处理流程危急值报告与处理流程是指医疗机构内部对于患者危急值的及时报告和处理的一套规范化流程。
危急值是指在患者医疗过程中,因检查结果出现异常或重要的指标偏离正常范围,可能会对患者生命威胁或健康状况产生重大影响的情况。
下面将详细介绍危急值报告与处理的流程。
一、危急值的分类危急值通常分为临床和实验室两类。
临床危急值是指患者的临床体征或症状出现异常,例如血压骤降、呼吸困难等。
实验室危急值是指患者的检验结果异常,例如血清葡萄糖水平过高、血氧饱和度过低等。
二、危急值报告流程1.检测环节:医疗机构在进行检查项目时,需要设定相关的临界值,即危急值。
当患者的检查结果超出临界值时,设备将自动报警或打印出异常结果。
2.报告环节:设备报警或打印异常结果后,检验科室需要及时对结果进行检查并确认是否为危急值。
如果确认为危急值,则需要立即通知相关部门。
4.接收环节:医生、护士或其他相关部门接收到危急值通知后,需要立即做出相应的处理。
三、危急值处理流程1.接收通知:医生、护士或其他相关部门在接收到危急值通知后,需要立即做出回应,并确认接收到通知。
2.评估情况:接收通知的医生、护士或其他相关部门需要评估患者的危急值情况,确定是否需要立即采取紧急措施。
3.采取紧急措施:根据危急值情况的不同,医生、护士或其他相关部门需要迅速采取相应的紧急措施,保证患者的安全与健康。
4.记录报告:医生、护士或其他相关部门在采取紧急措施后,需要将危急值处理情况进行记录,并报告相关部门。
5.后续处理:危急值处理后,医生、护士或其他相关部门需要对患者进行后续的监测和治疗,确保患者病情的稳定和改善。
四、相关要求为了保证危急值报告与处理的及时性和准确性,医疗机构需要满足以下要求:1.确定危急值:医疗机构需要明确各项检查项目的危急值,建立完善的危急值参考标准。
2.设定报警机制:设备应具备自动报警功能,能够及时报警或打印出异常结果。
3.建立通知渠道:医疗机构需要建立快速、可靠的通知渠道,确保危急值能够及时传达到相关人员。

危急值报告与处理流程一、危急值的定义危急值是指患者检查结果或实验室检测数值达到其中一特定标准时,可能对患者生命和健康造成直接威胁的情况。
不同的医疗机构可能根据自身情况制定不同的危急值标准。
二、危急值报告的要求1.及时报告:一旦发现危急值,医务人员应立即向负责该患者的医生或护士进行报告。
2.正确传达信息:医务人员在报告危急值时应清楚、准确地传达相关信息,包括患者的个人信息、检查或实验室结果、危急值的具体数值,以及其他必要的背景信息。
3.记录和追踪:医务人员在报告完危急值后,应及时记录相关信息,并确保后续的追踪和处理。
1.患者检查或实验室结果出现异常数值。
2.医技人员发现异常数值后,首先应确认该数值是否达到了危急值标准。
3.确认后,医技人员应立即向负责该患者的医生或护士进行口头报告,并同时将相关信息通过电子系统或其他方式书面报告给相关部门,以备后续查阅。
4.医生或护士接到报告后,应立即评估患者的情况,并根据需要采取相应的救治措施,确保患者的生命和健康安全。
5.医生或护士在评估和救治过程中,应充分与其他相关部门进行沟通和协作,如实验室、放射科等,以获取更多的信息和支持。
6.医生或护士在救治过程中,应及时记录相关信息,包括患者的病情变化、所采取的措施和治疗效果等。
7.在患者得到及时救治后,医生或护士应及时反馈给相关部门,如实验室、医技科等,共同总结和讨论该患者的危急值处理情况,以提高相关操作的准确性和效率。
8.医务人员应及时记录和追踪患者的后续情况,以便进行随访和评估。
以上是危急值报告与处理流程的基本要求,不同医疗机构可能根据自身情况进行适当的调整和补充。
同时,医务人员在进行危急值报告和处理时,还应遵守相关的法律法规和伦理规范,确保患者的隐私和权益得到保护。
危急值报告与处理的有效性和及时性对于患者的生命安全至关重要,因此,医务人员应不断加强相关知识和技能的培训,提高自身的专业能力和责任心,以保障患者的健康和安全。


危急值报告及处理流程什么是危急值?危急值是指某些检验或检查结果异常,可能对患者产生严重影响,需要立即采取行动的情况。
因此,危急值的上报和处理非常重要,可以帮助医生采取适当的治疗措施,保护患者的生命安全。
危急值的种类危急值通常包括以下几种类型的检测结果:1.血气分析:如动脉血氧饱和度、pH、二氧化碳分压等。
2.重要生化指标:如钾离子、钠离子、氯离子、钙离子、肝功能指标、心肌酶学指标等。
3.血常规:如白细胞计数、红细胞计数、血红蛋白、血小板计数等。
4.心电图:如窦性心动过慢、心绞痛、急性心肌梗死等。
5.影像学检查:如头颅CT、腹部CT、X线等。
危急值的报告流程当相关检验或检查结果出现危急值时,医学检验人员或医生需要立即上报危急值,以便医院内部协调工作、及时采取措施。
一般情况下,危急值的报告流程如下:1.检验/检查结果出现危急值后,医学检验人员或医生要立即通知负责患者的责任医生或主治医生。
2.责任医生或主治医生需对危急值进行确认,并根据情况采取必要的处理措施。
3.负责患者的责任医生或主治医生需及时上报危急值给医疗协调中心。
4.医疗协调中心收到危急值后,及时通知执行科室,确保必要的治疗措施得到及时采取。
5.患者治疗结束后,执行科室需将治疗情况反馈给医疗协调中心,以便医疗协调中心进行统计、分析和。
危急值的处理流程一旦危急值被确认,医护人员需要立即采取适当的处理措施,以保障患者的安全。
根据危急值的种类和严重程度,处理流程可以不同,但一般流程如下:1.快速评估患者的病情和生命体征,并采取紧急措施,如氧疗、心肺复苏等。
2.根据患者病情和危急值报告,采取相应的药物或治疗措施,如输液、手术、放射治疗等。
3.监测患者的生命体征和病情变化,及时调整治疗方案,并及时上报处理情况。
危急值的报告和处理是医院内部管理的关键环节,也是患者生命安全的保障。
医学检验人员和医生应该认真对待危急值的上报、确认和处理,确保患者得到及时、有效地治疗。


临床危急值报告及工作流程(一)门、急诊病人“危急值”报告及工作流程医技科室工作人员发现门、急诊患者检查(验)出现“危急值”情况,应立即通知门、急诊医生,由门、急诊医生及时通知病人或家属取报告并及时就诊;一时无法通知病人时,应及时向门诊部或医务科报告,值班期间应向总值班报告。
必要时门诊部应帮助寻找该病人,并负责跟踪落实,做好相应记录。
医生须将诊治措施记录在门诊病历中。
(二)辅助检查科室“危急值”报告及工作流程辅助检查科室要将检验(查)过程中出现的危急值,严格按照危急值报告流程执行:1、重复检查或复核,有必要时须请上级医生复核。
2、对于出现危急值的病人,检验(查)者应立即向送检临床科室报告检验(查)结果及检查人员姓名,并询问接受报告人员的姓名。
3、在《危急值报告登记本》中详细记录患者姓名、科室、床号、住院号、收样时间、出报告时间、检验(查)结果(包括复核结果)、向送检科室报告时间、报告接收人员姓名和检查人员姓名等。
4、检验科必要时应保留标本备查。
(三)临床科室“危急值”接警及处理工作流程:1、临床科室医生接危急值电话时同时在《危急值接警登记本》上做好记录,记录项目包括患者姓名、床号、住院号、检查项目、检查结果、接电话的时间、报告人姓名、接获人姓名、通知医师姓名及时间。
2、接电话的医生作完记录后依以下次序通知医生:当日值班医生,主管医生,科主任。
特殊情况时,报医院行政值班人员。
3、被通知医生应当在登记本上确认签字。
4、医生接到危急值报告后30分钟内采取相应诊治措施,并于6小时内在病程记录中详细记录报告结果、分析、处理情况,处理时间(记录到时与分);若为住院医师有向上级医师报告的内容、上级医师查看及处理情况记录。
2020年2月初稿2022年3月修订1。

临床“危急值”报告及处理制度一、定义二、目的三、实施流程1.发现临床“危急值”2.报告临床“危急值”3.接收临床“危急值”医疗机构内的各临床科室应设立专门的“危急值”接收和处理人员,并明确其职责和权限。
在接收“危急值”后,相关人员应立即进行确认,确保信息准确无误,并进行正确的记录。
4.处理临床“危急值”接收到临床“危急值”的临床科室应根据不同情况制定相应的处理方案,并及时通知主治医师、责任医师等相关人员。
医疗机构应设立相应的紧急应对机制,确保“危急值”得到及时处理和干预。
5.随访和评价医疗机构应定期进行临床“危急值”报告及处理制度的评估和改进工作。
通过回顾和分析临床“危急值”的处理情况和效果,及时发现问题,改善管理流程,提高医疗质量。
四、相关问题在实施临床“危急值”报告及处理制度中,还存在着一些常见的问题,如:1.临床“危急值”识别标准不统一:不同医疗机构对“危急值”的定义和识别标准存在差异,导致不同步骤和流程的执行不一致。
2.报告和传递的延误:由于工作繁忙、沟通不畅等原因,存在临床“危急值”报告和传递的延误,影响医疗干预的及时性和有效性。
3.处理方案不明确或不足:在面对临床“危急值”时,医务人员可能缺乏明确的处理方案,导致干预不及时或不合理。
4.责任和权限不明确:在临床“危急值”处理过程中,医务人员的责任和权限可能存在模糊的情况,影响对患者的及时干预。
综上所述,临床“危急值”报告及处理制度是确保患者安全的一项重要制度。
通过明确“危急值”的定义、建立有效的报告和处理流程,以及解决相关问题,可以提高医疗质量,降低医疗风险,保障患者的生命健康。

临床危急值报告制度和处置流程临床“危急值”报告制度和处理流程临床医生需要关注的是“危急值”这一检验、检查结果与正常预期偏离较大的情况。
当出现这种情况时,表明患者可能正处于危险边缘,如果不及时处理,有可能危及患者安全甚至生命。
这种可能危及患者安全或生命的检查数值称为危急值,也称为紧急值或警告值。
各医技科室全体工作人员应熟练掌握各种危急值项目的范围及其临床意义。
在确认检查结果为“危急值”后,应立即报告患者所在临床科室,不得瞒报、漏报或延迟报告,并详细做好相关记录。
临床科室接到“危急值”报告后,应立即采取相应措施,抢救病人生命,确保医疗安全。
具体操作程序如下:1.当检查结果出现“危急值”时,检查者首先要确认仪器和检查过程是否正常。
在确认仪器及检查过程各环节无异常的情况下,立即复查,复查结果与第一次结果吻合无误后,检查者立即电话通知患者所在临床科室或门急诊值班医护人员,并在检查危急值结果登记本上详细记录,包括检查日期、患者姓名、性别、年龄、科别、住院号、检查项目、检查结果、复查结果、临床联系人、联系电话、联系时间、报告人、备注等项目,并将检查结果发出。
检验科对原标本妥善处理后冷藏保存一天以上,以便复查。
2.临床科室接到“危急值”报告后,须紧急通知主管医师、值班医师或科主任。
临床医师需立即对患者采取相应诊治措施,并于6小时内在病程记录中记录接收到的“危急值”检查报告结果和采取的诊治措施。
3.临床医师和护士在接到“危急值”报告后,如果认为该结果与患者的临床病情不相符或标本的采集有问题,应重新留取标本送检进行复查。
如复查结果与上次一致或误差在许可范围内,检查科室应重新向临床科室报告“危急值”,并在报告单上注明“已复查”。
报告与接收均遵循“谁报告(接收),谁记录”的原则。
危急值”报告涉及所有门、急诊及病区病人,重点对象是急诊科、手术室、各类重症监护病房等部门的急危重症患者。
危急值”报告科室包括:检验科、放射科、CT室、超声科、心电图室等医技科室。
危急值报告及处理流程危急值报告及处理流程是医疗机构用于处理病人在诊断和治疗过程中出现紧急情况的一套操作程序。
这个程序的目的是通过快速提供相关信息和协调各方合作,以确保患者能够及时得到必要的医疗干预,从而降低患者的风险和提高治疗效果。
一、危急值的定义危急值通常定义为患者生命威胁或严重健康损害的实验室结果或影像学发现。
这些结果通常需要在15分钟至1小时内进行干预以减轻患者的痛苦或避免潜在的严重后果。
危急值可以包括严重贫血、电解质紊乱、心电图异常、重要器官功能衰竭等。
二、危急值的报告1.患者姓名和住院号(或门诊号);2.危急指标和结果;3.报告的时间和报告人的身份;三、危急值的处理流程1.接收危急值报告:当医生或其他相关人员接收到危急值报告时,应立即确认接收并记录下报告的时间和报告人的身份。
2.评估危急值的准确性:医生或其他相关人员应当核实报告的准确性,检查患者的相关病历信息并与实验室或影像学科进行确认。
如果确认危急值确实存在,则进入下一步处理。
3.通知责任医生:责任医生应立即接到危急值的通知,并开始准备相关医疗干预的计划。
4.评估患者的临床状况:责任医生需要与患者或患者的家属沟通,了解患者的临床状况。
通过询问病史和症状,进行体格检查和必要的辅助检查来评估患者的危险程度和急需的治疗。
5.制定治疗方案:基于患者的危险程度和临床状况,责任医生应制定相应的治疗方案,并确保相关的药物、设备和人员能够及时到位。
6.实施医疗干预:责任医生应指导护士或其他相关人员进行必要的医疗干预,包括给予药物、进行操作或紧急手术等。
7.监测患者的进展:在医疗干预过程中,医生应密切观察患者的临床反应和实验室指标的变化,并根据需要进行调整。
8.记录和报告:所有的操作和观察必须在患者的记录中进行详细记录,并在危急值处理后及时通知相关人员。
9.持续关注和学习:医疗机构应定期对危急值的处理流程进行评估和改进,提高救治效率和质量。
同时,医疗人员也需要保持专业知识和技能的更新,以适应不断变化的临床需求和科技发展。