幽门螺杆菌感染的诊断方法评估及诊断标准_上_
- 格式:pdf
- 大小:1.15 MB
- 文档页数:1

幽门螺杆菌感染诊断方法评价一、Hp感染主要诊断方法Hp感染的诊断有多种较为可靠的方法,可从检测原理、检测意义以及对人体有无创伤等多角度进行各种不同分类。
一般依据对人体有无创伤分为侵入性和非侵入性诊断方法。
侵入性诊断方法主要是依赖胃镜活检的方法,包括:快速尿素酶试验(RUT)、胃黏膜直接涂片革兰染色镜检、胃黏膜组织切片染色镜检、Hp培养、Hp基因检测方法(如PCR、寡核苷酸探针杂交等);但活检钳消毒不严格可造成交叉污染。
而非侵入性检测方法主要是指不需要内镜检查的方法,主要包括:13C或14C 尿素呼气试验(UBT)、15N尿氨排泄试验、粪便Hp 抗原检测、Hp抗体检测;该类方法无创,病人依从性好。
二、Hp感染主要诊断方法的评价1.Hp培养:Hp是对营养要求很高的微需氧细菌,如果Hp培养条件合适,即使很少的Hp也可获得阳性的结果,但一般需3~5d。
Hp培养可形成较典型的针尖样(约0.1~1mm)透明或半透明湿润的菌落,涂片暗视野观察可见典型的弯曲样杆菌,可有弱动力,培养时间长易发生球形变,为革兰染色阴性的易球形变的弯曲形杆菌,菌落尿素酶试验为阳性。
海尔曼螺杆菌(Helicobacter heilmannii,Hh)感染是一种产尿素酶的螺旋形细菌,目前一般不能培养,故RUT或UBT阳性,但培养阴性。
不规则治疗后、胆汁反流性胃炎、萎缩性胃炎或胃癌患者因胃内环境不适合Hp定植,可因胃黏膜内Hp量很少出现RUT或UBT阴性但培养可为阳性。
该方法是Hp感染诊断的“金标准”,同时为抗原制备、药敏试验、分型和致病性等研究提供研究材料,在临床特别是基层医院不易推广,多用于科研,及用于常规Hp根除失败需行药敏试验以及不规则治疗后,胆汁反流性胃炎和萎缩性胃炎者。
2.涂片革兰染色镜检:属简单的形态学检测方法。
将每一标本胃黏膜表面在洁净玻片上涂抹成约5 mm×10 mm 大小(每块玻片可涂3~5个标本),凉干或火焰固定后行革兰染色,观察约20个油镜视野,Hp或Hh形态典型无变异,一般最快约15 min出结果。


幽门螺杆菌感染的诊断方法及评价徐采朴一、幽门螺杆菌的分离培养方法自从Marshall及Warren 1982年首先由人胃粘膜分离培养幽门螺杆菌(Hp)以来,因其结果呆靠,已被认为是诊断Hp的“金标准”,用以评估其他诊断方法及体外试验。
1.标本收集与转送胃镜活检胃窦粘膜后应立即在培养平板上划线分离或置于转送基内,及早(最好小时内)进行分离培养。
2.将2-3块胃粘膜组织放在灭菌河沙中,加菌水研磨,以1000r/min离心3分钟,取上液再以35r/min离心20分钟,除上液,取沉淀物接种于含脑心的改良 SKirrow血琼脂平板上,置微氧环境(5%O2,80%N2,8%CO2,7%H2),湿度较充分的玻缸中,370C培养3-4天。
对可疑菌落(0.5-1.0mm大小的扁平菌落)作涂片染色和4种生化试验。
凡革兰染色阴性、菌形典型、且角酶、氧化酶、尿素酶等试验吴现阳性,而马尿酸钠水解试验吴阴性者,确诊为Hp。
凡7天培养仍无可疑菌落生长者为阴性。
3.Hp分离培养法是诊断研究的一基基本技术,但由于技术要求高、操作繁琐,时间长且阳性率不很高,敏感性70-92%,特异性100%,有胃镜取材之苦,故不列为临床诊断常规,而作为评价新的诊断方法、药物根除效果及体外筛检抗菌药物之用(体外药物敏感试验)。
二、组织学检查方法组织学检查亦被认为是诊断Hp的“金标准”,其敏感性93-99%,特异性96-99%,常用方法有:1.Warthin Starry 银染色法被认为是经典的方法,Hp呈黄色,菌体由于有银沉着而显增大,容易识别,敏感性及特异性均高,达95%左右,但技术度要求高,操作繁琐,价格刘而费时,有被取代之趋。
2.改良Giemsa染色法组织切片脱蜡,充分复水后,直接入2%Giemsa染液中30分钟后洗去染液,用100%乙醇脱水。
Hp呈紫红色,形态清晰易于辨认,效果与银染相似,甚至更好,并且操作简便,价廉省时,易于一般医院普及。


2023幽门螺杆菌诊断和治疗幽门螺杆菌(H.py1ori,Hp)感染的诊断有侵入性和非侵入性诊断方法。
侵入性诊断方法有内镜下诊断、快速尿素酶试验、组织切片染色法、分子生物学法。
内镜诊断的优点是可以定位、避免污染、快速及时,缺点是侵入式操作,诊断的准确性有限,与内镜医生的经验相关。
非侵入性诊断方法有13C 或14C 尿素呼气试验、单克隆粪便抗原试验、血清学试验。
i3c 或14C 尿素呼气试验是临床上最受推荐的非侵入性HP 诊断方法,具有操作简便、准确性较高和不受HP 在胃内灶性分布影响等优点。
1. Hpy1ori 侵入性诊断方法:与阴»主经99关.存峻块♦片 不雁阳Wta 垮≡rsM 污心像》 冷!wura 咕大♦片 FF? 知活检BJ1eeex.∙w.⅝ta⅞βa 不,口殳..>⅜PH:SS71%ME:St 原性%100%.将即1100%Gemw.ifc⅛f 1.833%.忖M8% 国曰6通, HEift⅛mW!也生妾水,∣HC ・慎忤98H%,Mw<WΛ 眄2色毫明安3WR 伐构香中色SKjEBM5F»SH ∣WnWf.WWtTW6%施阴!80%U±-—E 北@・格基也可呛演 Qe 程£ 不也7.∙. nwi :ιoo% ea≡WΛ±βΦ吟附诩名体衰说,内怆*X5<3≡司足灯.≡ft⅛Λ.WSJSW.入IWE 淮桃般:做Irti1m1≡RΛSW⅛*⅛*. 另外 用弄I1Qj⅛XpW 建集的•金标ΛΓ.适3”下■戡境册常《小P/1OrUWMmf1TXtBM⅛70%00%.场Xp,睇技不ΛΛW,摹件式子杳用.别M ♦充素创,即丽博畀滋恰MQK 中的Xp.RiEiM.9ΛO Λmt1.日语g<oy18Mt 的航Maa 行mft tn∙2. H.py1ori 非侵入性诊断方法:金床上最宣程程的专事人件HPM 方法,只科的什找侵冷戡f1⅛mκ不置HP 在向内W 件分布则用g.中克麻芸要拉厚贰诩JM 工作与UBTmI 叫校乐关篌,在财人中按殳虎标*.I∆m 于不sgυβτ或吟气C2台欠信的人βr (KD1Λ),可以作桃运昂究显示HPae 淞❿算也均达到93UN 匕Kff1JStτ≡*a*.但MIei1T2KJ⅛泄戒蛇稣,÷tt.HiHptftimrEfiSi1*:播爆筋a 卜.如湾化性8酬151、2同4关谓回阁.解画等盛病患阳淑丽£月承受11«就件分,可≡i⅛现疗聊,以下方法诊断阳性者可诊断HP 现症感染:①胃粘膜组织快速尿素酶试验、组织切片染色、幽门螺杆菌培养三项中任一项阳性;②13C 或14C 尿素呼气试验阳性;③幽门螺杆菌粪便抗原检测内IfiFer快咻K .过检(RIΠ) !0R«H»e£(单克隆法)阳性;④血清幽门螺杆菌抗体检测阳性提示曾经感染(幽门螺杆菌根除后抗体滴度在5、6个月后降至正常),未治疗者可以视为现症感染。

幽门螺杆菌c13检测标准幽门螺杆菌(Helicobacter pylori)是一种革兰氏阴性螺旋菌,主要寄居在人类胃部黏膜表面。
它是一种常见的胃部病原菌,与慢性胃炎、消化性溃疡、胃癌等多种胃部疾病密切相关。
因此,对幽门螺杆菌的检测具有重要的临床意义。
c13呼气试验是目前检测幽门螺杆菌感染的一种常用方法,其检测标准对于准确诊断和治疗胃部疾病具有重要意义。
下面将介绍幽门螺杆菌c13检测的标准及相关内容。
一、患者禁忌症。
在进行c13呼气试验前,需要注意患者的禁忌症,主要包括,怀孕或哺乳期妇女、严重心脏病、患有严重肺部疾病、患有严重肝肾功能不全、患有严重消化道出血等。
对于存在禁忌症的患者,需要特别注意并选择其他适宜的检测方法。
二、检测前准备。
在进行c13呼气试验前,需要患者进行相应的准备工作。
首先,患者需要在检测前4周内停止使用抗生素、胃肠动力药物和胃酸抑制剂等药物;其次,患者需要在检测前12小时内禁食,并且在检测前4小时内禁止饮水;最后,患者需要在检测前24小时内停止吸烟和饮酒。
三、检测方法。
c13呼气试验是通过口服标记的c13尿素,然后在一定时间内采集患者的呼气样本,通过检测呼气样本中的c13二氧化碳浓度来判断是否感染幽门螺杆菌。
在进行检测时,需要严格按照操作规程进行,确保检测结果的准确性和可靠性。
四、检测结果判读。
根据c13呼气试验的检测结果,可以对幽门螺杆菌感染进行判读。
一般来说,如果检测结果为阳性,则说明患者存在幽门螺杆菌感染;如果检测结果为阴性,则说明患者不存在幽门螺杆菌感染。
需要注意的是,对于检测结果不确定的情况,需要结合临床表现和其他检测方法进行综合判断。
五、检测标准。
针对c13呼气试验的检测标准,目前尚未有统一的国际标准。
因此,针对不同地区和不同实验室的具体情况,需要根据实际情况进行制定和执行相应的检测标准。
在制定检测标准时,需要考虑到实验室设备、操作流程、质控要求等多方面因素,确保检测结果的准确性和可靠性。

幽门螺杆菌以及临床检验方法幽门螺杆菌,简称Hp,是一种单极、多鞭毛、末端钝圆、螺旋形弯曲的细菌。
长2.5~4.0μm,宽0.5~1.0μm。
在胃粘膜上皮细胞表面常呈典型的螺旋状或弧形。
被幽门螺杆菌感染的患者常出现下列症状:反酸、烧心以及胃痛、口臭,或者引起慢性胃炎。
本研究即和大家探讨一下幽门螺杆菌以及其临床检验方法。
标签:幽门螺杆菌临床检验自1983年分离出幽门螺杆菌(Hp )以来,目前认为Hp 与消化性溃疡、慢性胃炎、胃癌及粘膜相关淋巴组织淋巴瘤的发生密切相关。
所以Hp 感染的准确诊断在临床工作中显得尤其重要。
目前Hp 感染的诊断方法分为内窥镜依赖性检查方法和非内窥镜依赖性检查方法,但每种检查方法各有优点及不足。
1 幽门螺杆菌的介绍电子显微镜下,菌体的一端可伸出2~6条带鞘的鞭毛。
在分裂时,两端均可见鞭毛。
鞭毛长约为菌体1~1.5倍。
粗约为30nm。
鞭毛的顶端有时可见一球状物,实为鞘的延伸物。
每一鞭毛根部均可见一个圆球状根基伸入菌体顶端细胞壁内侧。
在其内侧尚有一电子密度降低区域。
鞭毛在运动中起推进器作用,在定居过程中起抛锚作用。
许多固体培养基可作幽门螺杆菌分离培养的基础培养基,布氏琼脂使用较多,但需加用适量全血或胎牛血清作为补充物方能生长。
在胃粘膜上皮细胞表面常呈典型的螺旋状或弧形。
在固体培养基上生长时,除典型的形态外,有时可出现杆状或圆球状。
Hp是微需氧菌,环境氧要求5~8%,在大气或绝对厌氧环境下不能生长。
许多固体培养基可作Hp分离培养的基础培养基,布氏琼脂使用较多,但需加用适量全血或胎牛血清作为补充物方能生长。
常以万古霉素、TMP、两性霉素B等组成抑菌剂防止杂菌生长。
2 幽门螺杆菌的检验方法幽门螺旋杆菌感染的检查方法很多,主要包括细菌的直接检查、尿毒酶活性测定、免疫学检测等方法。
2.1.直接检查细菌指通过胃镜检查钳取胃粘膜(多为胃窦粘膜)作直接涂片、染色,组织切片染色及细菌培养来检测幽门螺旋杆菌。

幽门螺杆菌标准值是多少
幽门螺杆菌(Helicobacter pylori)是一种革兰氏阴性杆菌,通常生存在胃黏膜表面。
它是胃炎、消化性溃疡和胃癌的主要致病因素之一。
幽门螺杆菌感染可通过呼吸道、口-口传播和食物-口传播等途径传播,是全球范围内最常见的慢性感染之一。
幽门螺杆菌感染的检测方法有多种,包括血清学检测、呼气试验、胃镜下活检和粪便抗原检测等。
其中,粪便抗原检测是一种简便、无创伤的检测方法,已被广泛应用于临床诊断中。
幽门螺杆菌感染的诊断标准是根据检测结果来确定的。
一般来说,幽门螺杆菌的标准值是指检测样本中幽门螺杆菌抗原的浓度。
目前常用的标准值为50ug/g。
当粪便中的幽门螺杆菌抗原浓度超过50ug/g时,可诊断为幽门螺杆菌感染阳性。
在进行幽门螺杆菌感染的诊断时,除了单一的检测结果外,还需要结合临床症状和其他相关检查结果来进行综合判断。
因为有些患者可能在感染后并不会出现明显的症状,而有些人可能会因为其他原因而出现类似幽门螺杆菌感染的症状,因此需要综合考虑各种因素来做出准确的诊断。
对于已经确诊为幽门螺杆菌感染的患者,及时的治疗是非常重要的。
常用的治疗方案包括三联疗法和四联疗法,通过使用抗生素和质子泵抑制剂等药物来根除幽门螺杆菌,从而预防并减少相关疾病的发生。
总之,幽门螺杆菌的标准值是指检测样本中幽门螺杆菌抗原的浓度,常用的标准值为50ug/g。
在进行诊断时,需要综合考虑检测结果、临床症状和其他相关检查结果,以做出准确的诊断。
对于已确诊的患者,及时的治疗是非常重要的,可以有效预防并减少相关疾病的发生。
希望本文能对您有所帮助。

幽门螺杆菌感染的诊断性检测和指征文献评审有效期至: 2017-10 . | 专题最后更新日期: 2017-11-01.引言—根据是否需进行胃镜检查,幽门螺杆菌(Helicobacter pylori)的诊断性检测可分为侵入性和非侵入性两类。
这些检测方法可以是直接检测细菌(细菌培养、在显微镜下证实存在幽门螺杆菌)或间接检测细菌(根据尿素酶或抗体反应作为疾病标志物)。
检测方法的选择取决于如下因素:成本、可用性、临床情况、人群感染率、感染的验前概率、某些可能影响特定检测结果的因素[例如使用质子泵抑制剂(proton pump inhibitors, PPI)和抗生素]。
本专题将介绍检测幽门螺杆菌的恰当方法和指征,并将讨论各项检测。
治疗方案将单独讨论。
(参见“幽门螺杆菌的治疗方案”)●只有当临床医生计划对阳性结果进行治疗时,才应进行幽门螺杆菌检测。
●对于存在胃黏膜相关淋巴组织(mucosa-associated lymphoid tissue,MALT)淋巴瘤、活动性消化性溃疡病、有记录的消化性溃疡既往史的患者,应进行幽门螺杆菌检测。
●对于55岁以下存在未经调查的消化不良,但无任何“警示特征”[出血、贫血、早饱、不明原因的体重减轻、进行性吞咽困难、吞咽痛、周期性呕吐、胃肠(gastrointestinal, GI)癌家族史、既往胃食管恶性肿瘤病史]的患者,已证实的处理策略是对幽门螺杆菌进行检测和治疗(即如果检测结果呈阳性,需进行治疗)。
●在哪种情况下采用哪种检测的决定主要取决于患者是否需进行上消化道内镜检查,以及各项检测的优缺点和费用。
消化性溃疡—幽门螺杆菌是胃和十二指肠溃疡的常见病因。
无并发症的十二指肠溃疡—幽门螺杆菌存在于多数无并发症的十二指肠溃疡患者中,特别是在已排除非甾体类抗炎药(anti-inflammatory drugs, NSAIDs)的情况下[1]。
因此,有人认为在此类患者中,没有哪种诊断性方法是经济有效的,应采用经验性治疗[5]。

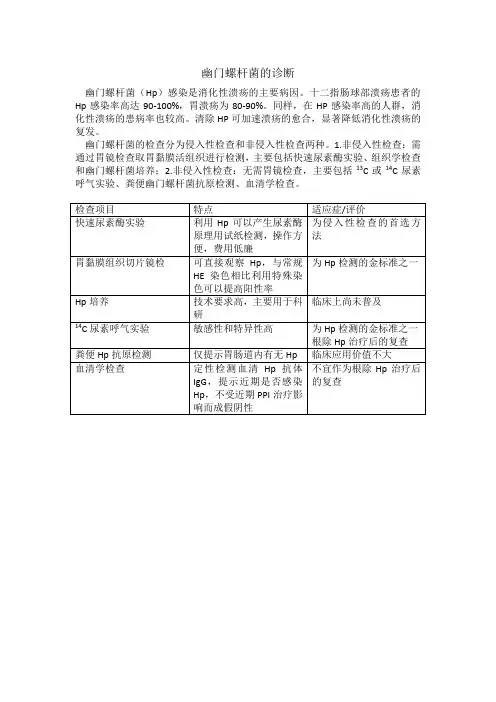
幽门螺杆菌的诊断
幽门螺杆菌(Hp)感染是消化性溃疡的主要病因。
十二指肠球部溃疡患者的Hp感染率高达90-100%,胃溃疡为80-90%。
同样,在HP感染率高的人群,消化性溃疡的患病率也较高。
清除HP可加速溃疡的愈合,显著降低消化性溃疡的复发。
幽门螺杆菌的检查分为侵入性检查和非侵入性检查两种。
1.非侵入性检查:需通过胃镜检查取胃黏膜活组织进行检测,主要包括快速尿素酶实验、组织学检查和幽门螺杆菌培养;2.非侵入性检查:无需胃镜检查,主要包括13C或14C尿素呼气实验、粪便幽门螺杆菌抗原检测、血清学检查。
幽门螺杆菌感染的诊断与治疗幽门螺杆菌(Helicobacter pylori,Hp)是一种革兰氏阴性杆菌,于1983 年首次由澳大利亚学者Barry J. Marshall 和J.Robin Warren从活动性胃炎患者的胃黏膜活检组织中分离获得,是目前已知唯一能够在胃中生存的生物种类。
马斯特里赫特V/佛罗伦萨共识将其定义为传染性疾病。
Hp 具有严重的致病性,其借助特有的毒力因子,能够适应高酸微环境,长期定植于宿主体内,诱发一系列HP相关性疾病。
研究表明Hp 感染不仅仅与胃炎、消化性溃疡、胃癌、胃MALT淋巴瘤等消化系统疾病关系密切,还与缺血性心脑血管疾病、脑出血、糖尿病、肝硬化等非消化系统疾病的进展和转归有关。
根除Hp 治疗可预防消化道恶性肿瘤的发生,使高危患者获益。
因此,Hp 的有效诊断和治疗是当前临床医学研究的热点。
一、幽门螺杆菌的概述(一)形态Hp 菌株的典型形态为S 形、螺旋形或海鸥状弯曲,但多次传代后也可呈微弯或笔直的杆状,在恶劣的环境下Hp 可变成球形,为一种自我保护的形态。
Hp 的螺旋形通过变形侵袭机制有效地促进细菌定植于黏液层,若Hp 出现细胞形状的改变,那么它的定植力会减弱。
研究显示Hp 的形态和它的游走速度密切相关,对于单个个体而言形态影响不大,但对于总体的定植影响较大。
(二)黏附素黏附素是Hp 表达的外膜蛋白,可以使Hp 粘附于胃上皮细胞,从而引发慢性感染。
它通过识别黏液层上的受体和上皮细胞的表面受体,与基底膜的蛋白结合而牢固的粘附于上皮细胞。
为了在强酸性的胃中成长和建立慢性感染,Hp 利用一种特定的黏附素蛋白BabA 附着到保护性的pH 值中性的胃黏膜上。
近来研究阐述了BabA 的一种pH 值反应性机制,当Hp 感受到附近的胃酸酸性增加带来的威胁时,这种反应性机制允许细菌从脱落的胃细胞上释放下来,游回到保护性的胃黏膜中,使得Hp 进行胃部循环感染,从而在这种极端酸性环境中茁壮成长。
检查幽门螺杆菌的方法和要求-概述说明以及解释1.引言1.1 概述概述部分内容:幽门螺杆菌是一种常见的胃肠道病原体,广泛存在于人类胃黏膜表面,其存在与胃病和消化系统疾病的发生密切相关。
幽门螺杆菌感染可导致胃炎、胃溃疡、胃癌等严重疾病,因此对其进行检查具有重要的临床意义。
为了及时发现和治疗幽门螺杆菌感染,科学家和医生们致力于研究和发展各种检查方法。
本文将详细介绍幽门螺杆菌检查的相关方法和要求。
在正文部分,我们将首先介绍幽门螺杆菌的重要性,探讨其对人体健康的影响。
随后,将详细介绍目前常用的幽门螺杆菌检查方法,包括非侵入性方法(如血清学检测、呼气试验等)和侵入性方法(如胃镜检查和组织活检等)。
我们将对每种方法的原理、适用对象、操作步骤进行详细介绍,以及各自的优缺点和适应症。
在结论部分,我们将总结上述幽门螺杆菌检查的方法,提出评价各种方法的指标和标准,为临床医生提供科学依据。
同时,我们还将探讨幽门螺杆菌检查的要求,包括前期准备、操作操作、结果分析和数据解读等方面的要求。
通过本文的阅读,读者将能够全面了解幽门螺杆菌检查的相关知识,并学会正确选择和应用合适的检查方法,从而更好地预防和治疗幽门螺杆菌感染相关的疾病。
1.2 文章结构本文将以幽门螺杆菌的检查方法和要求为主题进行详细讨论。
文章分为引言、正文和结论三个主要部分。
引言部分主要概述了本文的目的和内容,并介绍了幽门螺杆菌在人体中的重要性。
通过引言,读者可以对文章的主题有一个初步的了解。
正文部分将从幽门螺杆菌的重要性开始,详细解释了为什么需要进行幽门螺杆菌的检查。
接着,将介绍几种常见的幽门螺杆菌检查方法,包括呼气测试、血清抗体检测、组织活检等。
每种方法将会进行详细描述,并介绍其原理、操作步骤、优缺点以及适应症和禁忌症等相关内容。
通过本文的正文部分,读者可以全面了解各种幽门螺杆菌检查方法的特点和适用场景。
结论部分将对本文的内容进行总结,概括了各种幽门螺杆菌检查方法的优缺点,并强调了幽门螺杆菌检查的重要性。
幽门螺杆菌的基层鉴别、诊断和治疗方案幽门螺杆菌感染幽门螺杆菌(Hp)是一种革兰染色阴性螺旋状细菌,主要通过口-口途径在人与人之间传播。
Hp从口腔进入人体后特异地定植于胃型上皮,定植后机体难以自发清除,从而造成持久或终生感染。
Hp感染是慢性胃炎最主要的病因,几乎所有的Hp感染患者均有慢性活动性胃炎。
在慢性炎症活动的基础上,部分患者还可发生消化性溃疡和胃癌等一系列疾病。
临床表现Hp感染是人类最常见的慢性感染,可导致不同结局,从无症状的慢性活动性胃炎、消化不良(约10%)、消化性溃疡(10%~15%)直至胃恶性肿瘤(1%),并产生相应临床表现。
Hp感染也与一些胃肠外的疾病发生有关,如不明原因缺铁性贫血、特发性血小板减少性紫癜等。
诊断注意:Hp检测前必须停用质子泵抑制剂(PPI)至少2周,停用抗菌药物、铋剂和某些具有抗菌作用的中药至少4周,Hp检测前服用这些药物可能造成假阴性。
血清学试验检测Hp抗体,分子生物学方法检测Hp基因,不受这些药物的影响。
符合下述3项之一可判断Hp感染:胃黏膜组织RUT、组织切片染色或细菌培养3项中任一项阳性。
13C或14C-UBT阳性。
粪便Hp抗原(HpSA)检测阳性。
血清Hp抗体检测阳性提示曾经感染,从未治疗者可视为现症感染。
鉴别诊断功能性消化不良功能性消化不良是指具有上腹痛、上腹胀、早饱、嗳气、食欲不振、恶心、呕吐等不适症状,经检查排除引起上述症状的器质性疾病的一组临床综合征。
慢性胃炎与功能性消化不良在临床表现和精神心理状态上无明显差异。
根除Hp是Hp胃炎伴消化不良患者的一线治疗,Hp胃炎伴消化不良症状患者根除Hp后消化不良的变化可分成3类:1.症状得到长期(>6个月)缓解;2.症状无改善;3.症状短时间改善后又复发。
目前认为第1类患者属于Hp相关消化不良。
后2类患者虽然有Hp感染,但根除Hp后症状无改善或仅有短时间改善(后者不排除根除方案中PPI的作用),仍可作为功能性消化不良。
全国第六次幽门螺杆菌感染处理的共识汇报摘要本文汇报了全国第六次幽门螺杆菌感染处理的共识。
我们通过专家讨论和合作达成以下共识,以指导医生在临床实践中更好地处理幽门螺杆菌感染。
背景幽门螺杆菌感染是一种常见的胃部感染性疾病,会引起胃炎、消化性溃疡和胃癌等严重后果。
因此,及时准确地处理幽门螺杆菌感染对于保护患者健康至关重要。
共识内容1. 诊断方法- 幽门螺杆菌感染的常用诊断方法包括呼气试验、血清抗体检测和胃镜活检等。
医生应根据患者的具体情况选择合适的诊断方法。
- 在使用呼气试验时,应注意排除幽门螺杆菌感染的干扰因素,如使用抗生素、制酸剂等药物。
2. 治疗方案- 对于幽门螺杆菌感染患者,应采用三联疗法作为一线治疗方案。
三联疗法包括一种质子泵抑制剂(PPI)和两种抗生素,如克拉霉素和阿莫西林。
- 对于三联疗法的治疗失败患者,可考虑采用四联疗法,即在三联疗法基础上加用一种降低胃酸分泌的药物,如铋剂或胃黏膜保护剂。
- 对于特殊人群,如孕妇、儿童和老年人,应根据其具体情况调整治疗方案。
3. 治疗监测- 在治疗过程中,应定期检测患者的幽门螺杆菌感染情况,以评估治疗效果。
常用的监测方法包括呼气试验和胃镜活检。
- 若治疗失败或复发,应进行耐药性检测,以指导后续治疗方案的选择。
4. 健康教育和预防- 医生应向患者提供相关的健康教育,包括幽门螺杆菌传播途径、预防措施和生活习惯的调整等。
- 推广卫生教育和幽门螺杆菌感染的预防措施,以减少感染的风险,提高公众健康水平。
结论本文汇报了全国第六次幽门螺杆菌感染处理的共识,以指导医生在临床实践中更好地处理幽门螺杆菌感染。
这些共识将为幽门螺杆菌感染的诊断和治疗提供指导,保护患者的健康。
---Note: 本文所述共识仅供参考,具体治疗方案应根据医生的判断和患者的具体情况进行调整。
幽门螺杆菌标准值幽门螺杆菌(Helicobacter pylori)是一种存在于人类胃部的细菌,它被认为是胃炎、消化性溃疡和胃癌的主要致病因素之一。
因此,了解幽门螺杆菌的标准值对于胃部疾病的诊断和治疗至关重要。
一般来说,医学界对于幽门螺杆菌的标准值主要包括以下几个方面,呼气试验、血清学检测、组织学检测和分子生物学检测。
首先,呼气试验是目前诊断幽门螺杆菌感染最常用的方法之一。
该方法通过让患者饮用含有标记碳的尿素溶液,然后检测其呼出的气体中是否含有标记碳来判断是否感染了幽门螺杆菌。
一般来说,呼气试验的标准值是根据呼出气体中标记碳的含量来确定的,超过一定数值则判定为阳性。
其次,血清学检测是通过检测患者血清中抗幽门螺杆菌抗体的含量来判断是否感染了该细菌。
一般来说,血清学检测的标准值是根据抗体的浓度来确定的,高于一定数值则判定为阳性。
另外,组织学检测是通过胃镜检查并取得组织标本,然后在显微镜下观察是否存在幽门螺杆菌的存在。
组织学检测的标准值是根据组织标本中幽门螺杆菌的数量和分布情况来确定的,一般来说,如果在镜下观察到幽门螺杆菌的存在,则判定为阳性。
最后,分子生物学检测是通过检测患者组织标本或其他体液中的幽门螺杆菌的DNA或RNA来判断是否感染了该细菌。
分子生物学检测的标准值是根据检测结果中幽门螺杆菌的基因序列来确定的,一般来说,如果检测到了幽门螺杆菌的DNA或RNA,则判定为阳性。
综上所述,针对幽门螺杆菌的标准值主要包括呼气试验、血清学检测、组织学检测和分子生物学检测四个方面。
这些方法各有优劣,可以相互印证,提高诊断的准确性。
对于患者来说,及时了解幽门螺杆菌的标准值,选择合适的检测方法进行诊断,有助于早期发现感染,及时进行治疗,减少疾病的发展和并发症的发生。
因此,医学工作者和患者都应该对幽门螺杆菌的标准值有所了解,以便更好地进行预防和治疗。