食物过敏的临床表现
- 格式:docx
- 大小:21.86 KB
- 文档页数:15


食物过敏诊断详述*导读:食物过敏症状的临床表现和初步诊断?如何缓解和预防?食物变态反应的诊断,首先根据详细的病史、皮肤试验或RAST的结果判定。
如果疑为IgE介导,应排除有关食物必要时做盲攻击,但病史中有过严重过敏反应者或诊断明确者不做。
疑为非IgE介导的食物所致胃肠道疾病,其诊断在攻击前和攻击后需做活检,无条件时应做食物的排除和攻击试验。
根据病史和(或)皮肤试验疑为IgE介导的疾病或食物诱发的小肠结肠炎,应排除可疑食物1~2周。
其他胃肠变态反应疾病排除可疑食物可长达12周。
如果症状未改善,则不大可能是食物变态反应不能仅根据皮肤试验或RAST做出Ⅰ型食物变态反应的诊断。
许多患者据此被误诊为某种食物所致的食物变态反应,而避免了他们不该禁食的食物因此病史和食物的盲攻击对病因的诊断很重要。
临床还注意到,IgE型和非IgE型可同时存在或相互转化,以及患者随时可能对新的食物变应原过敏食物过敏引起的症状具有多样性和非特异性,应与非变态反应所引起的消化道和全身性疾病鉴别,如各种原因引起的消化不良、胆石症、炎症性肠病、乳糜泻等。
进食某些食物后引起的不良反应,不能都认为是食物过敏。
现引用1984年美国过敏和免疫学会提出的关于食物异常反应的概念如下。
1.食物异常反应(abnormalreactionoffood)食物异常反应是一个总的概念,适用于由摄入的食物和(或)食物添加剂引起的所有异常反应包括人体对食物成分或添加剂引起的免疫反应(IgE介导和非IgE介导的免疫反应)及非免疫性副反应如食物不耐受,中毒性代谢性、药理性和特异体质的反应以及精神心理因素所引起的异常反应等。
2.食物不耐受(foodintolerance)食物不耐受是指食物和(或)添加剂引起的异常生理反应是由食物或添加剂引起的非免疫反应(如中毒性、药理性、代谢性感染性反应及其他非免疫因素所致的异常反应),它与食物异常反应的主要区别是不涉及免疫反应,但可由非免疫因素引起的肥大细胞释放炎症介质参与3.食物中毒(foodtoxicity/poisoning)食物中毒是由于进食被毒物污染或本身具有毒性的食物和(或)食物添加剂,在效应部位积累到一定量而产生的全身性疾病,可分为细菌性和非细菌性食物中毒两大类。
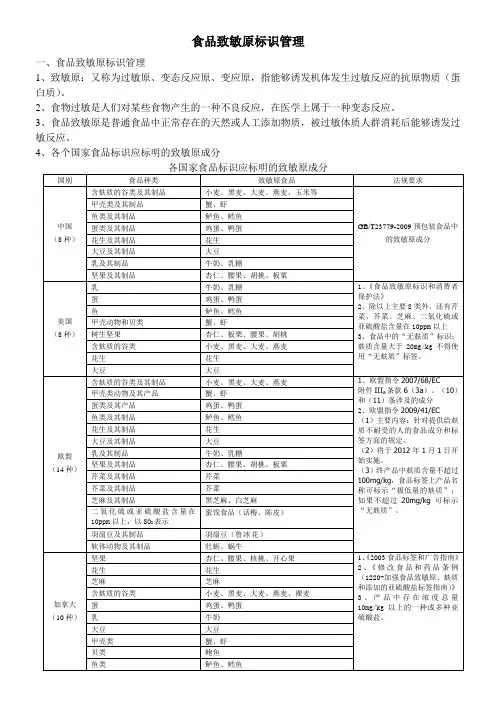
食品致敏原标识管理一、食品致敏原标识管理1、致敏原:又称为过敏原、变态反应原、变应原,指能够诱发机体发生过敏反应的抗原物质(蛋白质)。
2、食物过敏是人们对某些食物产生的一种不良反应,在医学上属于一种变态反应。
3、食品致敏原是普通食品中正常存在的天然或人工添加物质,被过敏体质人群消耗后能够诱发过敏反应。
4、各个国家食品标识应标明的致敏原成分51)正确的食品标签:对于过敏体质的人群,预包装食品标签上正确、清楚地标识出致敏原成分,是防止他们发生食物过敏反应甚至危及生命最有效的措施。
2)国外多国已发布多项法规对致敏原标识作出规定。
3)我国已实施的标准:GB/T23779-2009预包装食品中的致敏原成分;即将实施的《预包装食品中致敏原成分的标签要求》。
1)婴幼儿患者:在5 -6岁时大约80%对牛乳、鸡蛋、花生、小麦、大豆产生过敏反应,大约20%对鱼、甲壳类动物的过敏会消除、其余的往往是终生过敏。
2)成年人:食物过敏的发病率成快速上升的趋势。
3)食品过敏的临床表现:麻疹、疱疹样皮炎、口腔过敏综合征、肠病综合征、哮喘及过敏性鼻炎、严重时可导致过敏性休克,危及生命。
4)食物过敏至今无特效疗法。
5)致敏原引发过敏反应的最低量无定论。
6)极微量致敏原即可造成造成严重后果。
7)目前预防是防止食物过敏唯一的途径—严防有过敏体质的人接触致敏原。
三、我国出口食品因致敏原被预警召回情况(摘选)四、致敏原管理1、食品致敏原管理包括:生产商、监管机构、检测机构、消费者。
2、“可能存在”及预防措施:1)需考虑对无法控制的、偶然发生的、潜在的危害所采取的最后补救措施;2)如果上述情况存在,则可以使用“可能存在”这样的描述;3、已确定三项致敏原管理原则:1)控制及培训:生产企业内部必须建立行之有效的致敏原成分;2)原料标识成分:必须准确地反映出食品听致敏成分;3)警示标签和警示性说明:需在包装上向过敏体质消费者提供相关信息。
4、致敏原控制:1)有意添加及潜在交叉污染的控制:导致交叉污染的原因a收购原料前后的交叉接触;b错误的配方;c交叉接触;d存储条件差;e共享生产设备;f原料粉尘的污染;g与反工材料一起进行加工;h人为过失。

食物食物过敏过敏过敏反应严重反应严重等待搭上等待搭上食品食品食品安全的列车安全的列车在美国有400万人患有食物过敏症,在英国有100万人食物过敏反应严重。
美尼尔氏病、偏头痛、支气管哮喘等,都可能因食物过敏而导致发病。
随着食品工业扩大化、食品工业国际化,食物来源越来越复杂,加工合成的食品越来越多。
今天,视点新闻关注一个食品安全无法回避的话题——食物过敏,希望引起相关部门的重视。
吃进一粒花生米有可能致人死地,而致死的原因不是我们通常认为的呛进气管所致,而是过敏反应。
食物过敏——一个国内食品工作者研究甚少、还没有引起足够重视的课题,与食品安全——一个公众非常关注的话题,今天不期而遇。
食物过敏尚未引起重视据我国在食品领域最早研究食物过敏的专家、中国农业大学食品科学与营养工程学院教授、博士生导师薛文通介绍,我国每年仅在协和医院门诊就医的食物过敏患者就达1.5万人,因食入一粒花生米而致死的就有数起。
危及生命的过敏反应中有20%是由花生引起的,北京地区约有4%的食物过敏患者对花生过敏。
随着食品来源的多样化,食品工业的不断发展,加工合成的食品越来越多,但至今为止,我国食品工作者对食物过敏研究甚少,相对而言,食物过敏主要研究者是医学人员,而他们关注的重点更多的是如何治疗过敏。
“随着人们生活质量的提高,食品工业的发展必将与国际接轨,开发低致敏性食品势在必行。
如果食物过敏不纳入相关的法规加以管理,就不利于我国食品工业的发展,也不利于我国食品安全大局。
”薛文通在接受记者采访时一再强调。
记者了解到,2007年7月国家质检总局审议通过了《食品标识管理规定》(以下简称《规定》),将于2008年9月1日正式实施。
但《规定》对食品标识的标注内容只要求真实准确、通俗易懂、科学合法,要求标注食品的配料清单,但没有要求对可能引发过敏的食品标注警示标志,而在发达国家,已普遍以法规的形式要求必须加入警示标志。
薛文通告诉记者,食物过敏是食品安全重要内容之一,早在10多年前食物过敏就已成为美国学者关注的问题。



食物过敏的中外异同作者:李芸芸来源:《百科知识》2016年第21期过敏反应(变态反应)是由致敏原(变应原)引起的身体强烈的免疫反应,最严重的后果是引发过敏性休克(又称严重过敏),这是一种严重威胁生命的全身多系统速发过敏反应。
典型的过敏性休克的临床症状为,迅速出现手心、足心、头皮瘙痒、全身皮肤潮红、风团样皮疹及口舌麻木感,继而出现呼吸困难、哮喘、喉头水肿、窒息、血压下降、心律失常、意识丧失、休克,甚至死亡。
生活中引起人们过敏反应的抗原物质常见的有两三千种,医学文献记载接近2万种。
其中,食物是最常见的一种引发过敏反应的过敏原。
中国的食物过敏性休克食物过敏在全球各个地方和各个人种中都存在,但是,不同国家和人种的食物过敏反应既有相同,也有差异。
现在,一项大型研究填补了中国人食物过敏性休克的空白,让人们能比较清楚地了解中国人的食物过敏有哪些特点,以及如何防治。
最近北京协和医院变态反应科的研究人员在《亚洲临床免疫与变态反应杂志》上发表文章,揭示了中国人发生过敏性休克的诱因排序以及在不同年龄段人群中的分布特点,第一次提供了中国人食物过敏性休克的流行病学调查信息,证明过敏性休克的诱因存在明显的地域性差异。
这项研究收集了北京协和医院变态反应科2000~2014年14年间接诊的过敏性休克门诊患者的样本,按照2006年美国国家过敏及感染性疾病研究院制定的严重过敏反应诊断标准,筛选了907例典型的严重过敏反应病例进行研究。
结果发现,在所有的过敏性休克诱因中,食物占77%、药物占7%、昆虫占0.6%、剩余15%为不明原因的“特发性”休克。
在诱发过敏性休克的食物过敏原中,小麦占37%,水果蔬菜占20%,豆类/花生占7%、坚果/种子占5%,其中最常见的致敏水果为桃子,最常见的坚果为腰果。
从发病严重程度看,小麦诱发了57%的重度过敏反应,而水果蔬菜类倾向于轻中度。
同时,对907个病例按年龄段分组进一步分析,发现68%的过敏性休克发生在18~50岁,不同年龄段人群发生过敏性休克首因不同。

首都儿科研究所附属儿童医院刘晓雁写在课前的话我国过敏性疾病的发病率正逐年增高,尤其在儿童,伴随物质生活水平的提高,各种新的致敏原层出不穷。
本课件就食物过敏这一内容展开详细论述,旨在指导广大家庭避免过敏性疾病的发生,或是减少过敏性疾病的危害,为儿童营造灿烂的明天。
一、过敏性皮肤病的概述随着物质生活水平的逐渐提高,过敏性疾病的发病率越来越高,比如近年来金属饰物过敏、宠物过敏、坚果等食物过敏的发病率明显升高,很显然这与生活水平的提高有着密切关系。
国内外的流行病学资料表明,约有三分之一以上的人在一生中曾罹患过过敏性疾病。
(一)关于学科的名称变态反应( allergy )一词首先由克莱斯·冯·皮尔凯提出,希腊文中 allos 意为变化, ergon 意为反应, allergy 意为“变化了的反应”。
20 世纪 30 年代我国将 allergy 译为变态反应,港台地区以及新加坡等使用汉语的国家则称为过敏反应。
在国内,变态反应( allergy )和过敏反应( hypersensitivity )是同义语,前者多用于学术方面,后者则多用于临床实践。
(二)变态反应的分型根据发生机制和临床特点,分为四型(见下表)I 型变态反应,即速发型变态反应( Immediate type );II 型变态反应,即细胞毒型或细胞溶解型变态反应( cytolytic/cytotoxic type );III 型变态反应,即免疫复合物型或血管炎型变态反应( immune complex type );IV 型变态反应,即迟发型变态反应( delayed/cell mediated type )。
二、 I 型变态反应通常过敏指的是机体对外界物质一种特殊的过敏反应,通常指速发型变态反应,与 IgE 介导的过敏反应有关。
(一)概念I 型变态反应是最常见的变态反应,其特征是接触过敏原后迅即发生过敏反应。
是由结合在肥大细胞表面的 IgE 抗体介导,当过敏原与此 IgE 交叉结合后,肥大细胞发生脱颗粒,并释放组胺等介质,导致毛细血管扩张,支气管平滑肌收缩,腺体分泌增多等,机体在数分钟内产生相应症状。

临床食物不耐受发病机制、临床表现、发病因素、引起食品、诊断及治疗措施食物不耐受食物不耐受又称为非变应性食物过敏症,是复杂的反应性疾病,是指某些没有被机体完全消化的食物成分进入血液,刺激机体产生特异性IgG 抗体。
当这种抗体再次与相应食物接触时形成免疫复合物,产生一系列免疫反应,引起相应组织炎症反应,导致全身各系统的症状和疾病。
食物不耐受临床表现食物不耐受可表现为多系统表现,其中以皮肤系统(31.74%)、呼吸系统(29.96%)及消化系统(12.58%)受累最为明显,具体包括以下方面:呼吸系统:慢性咳嗽、鼻炎、哮喘、肺炎、咽炎、上呼吸道感染等;消化系统:厌食、慢性腹泻、反复腹痛、便秘、恶心呕吐、消化不良、胃肠功能紊乱、消化道溃疡等;皮肤系统:湿疹、荨麻疹、特应性皮炎、红斑、瘙痒、口腔溃疡等;血液系统:免疫性血小板减少症、贫血等;神经系统:睡眠障碍、注意力不集中、磨牙、多动症、抽动障碍、孤独症、精神发育迟滞、焦虑、抑郁等;生长发育:消瘦、矮小、皮肤毛发无光泽等。
食物不耐受出现原因对食物不耐受的理解,临床有 2 种解释,比较认可的不耐受机制是后者。
(1)非免疫反应引起包括代谢的、毒性的、药理的以及未明的机制所致。
一般认为食物不耐受是IgG 介导的一种免疫反应。
食物被摄入体内后,机体内缺乏某些消化酶导致某些营养物质不能完全被消化,以大分子物质的形式被机体当作外源抗原识别,从而把机体免疫系统激活。
(2)复杂的免疫反应免疫系统激活后使肠道肥大细胞变得活跃、敏感,并释放介质5-HT,引起肠道运动。
当食物不耐受患者大量服用不耐受食物后,大量的食物抗原刺激免疫系统产生IgG 的特异性抗体并与之结合,结合产生的复合物进入血液作用于全身各处组织器官,引起全身各系统的症状与疾病 [6]。
食物在消化过程中与胃肠道接触最为密切,免疫复合物对胃肠道黏膜血管免疫损伤最为严重,使患者出现腹泻、腹痛等症状。
食物不耐受引起食物鸡蛋、牛奶是最主要的不耐受食物,鸡蛋、牛奶中所含的动物源性蛋白质是引起儿童食物不耐受的主要原因。


34食物与过敏34.1 前言食物是人类营养的源,人类从千百年的经验中,虽寻找出与选择到适合于自己的食物。
但是某些已被普遍接受的食物却能在少数人身上引起特殊的不良反应。
我国古籍《淮南子》中有“祉农尝百草……一日而遇七十毒”的记载,虽有其夸大之处,但我们相信,古代人类在找寻食物与药物的过程中,遇到许多不良反应,除中毒反应外,必然也包括食物过敏在内。
我国传统医学中,很早就提出“忌口”以治疗疾病。
例如,哮喘应忌海味,皮肤病应忌酒,“发物”可引起某些疾病,这可说是我国人民从长期生活实践中观察到一些食物过敏现象后形成的经验总结。
根据近代科学的观察研究,这些“发物”中,引起食物过敏的机会确实比较大。
公元前460年,希波格拉底发现头前病人应禁用牛奶,否则头痛加重,这可能是西方有关食物过敏的最早记录。
对过敏性疾病的科学研究,历史并不久,1906年Von Pirquet发现过敏现象与免疫反应密切相关,而提出“Allergy”一词,意为“变化了的反应”,从而引起医学界的兴趣。
其后,计多人从临床及发病机理进行了大量研究。
一般说来,机体对抗原的反应统称免疫反应,但有时反应过强,导致抗体生理功能混乱,甚而组织遭受损伤,这类对机体不利的反应称为变态反应或过敏反应(超敏反应)。
现在已知外界环境许多物质都可引起过敏,食物只是其中的一类。
引起过敏的食物种类很多,临床症状也很复杂,或轻或重,因人而异。
食物过敏的发生率,各家报告差异很大,西方有的报告认为60%的人口有某种食物过敏,北京1959年报告各种变态反应总发病率为48.09%。
全部过敏病人中能提供食物过敏史者有20~30%。
一般统计正常人群对食物过敏的发生率在0.3%到3.7%之间。
婴儿与儿童的发生率比成人为高,多数儿童2~5岁后过敏症状自然消失。
食物过敏的处理主要是找出过敏原并从饮食中免去。
如果致敏的食物是病人营养的主要来源,如牛奶之对婴儿,则在除去该食物的同时必须注意改用其他食物以保证其营养需要。
食物过敏的临床表现:概述引言食物不良反应泛指任何因摄入食物而引起的不良反应。
食物不良反应可以分为免疫介导的食物过敏和所有其他非免疫性反应。
食物不良反应很常见,患者常将其认定为过敏反应。
然而,对食物非免疫介导的反应比,过敏反应更常见。
食物过敏是由于接触食物后的异常免疫反应所致。
食物过敏有许多类型,各有不同的临床和病理生理特征。
食物过敏可大致分为IgE介导型或非IgE介导型。
有些疾病同时具有这两种机制的特点,例如特应性皮炎或嗜酸性粒细胞性胃肠病(eosinophilic gastrointestinal disorder, EGID)。
IgE介导的反应IgE介导的食物过敏反应发病迅速,通常在摄食后几分钟至2小时内开始发作。
肉发生于成人,与上述快速发作的反应不同,这类反应在摄食后4-6小时才开始发作。
大多数患者仅对一两种特定食物/食物类别有反应,但对多种食物有反应的患者人数日益增多。
该反应的症状和体征可累及皮肤、呼吸道、消化道以及心血管系统,且被认为是由组织肥大细胞和循环中嗜碱性粒细胞释放的介质所导致。
其有两种不同的表现,分别是口腔过敏综合征和食物依赖性运动诱发严重过敏(food-dependent,exercise-induced anaphylaxis, FDEIAn)。
荨麻疹和血管性水肿—急性荨麻疹和血管性水肿可能是食物过敏最常见的皮肤表现,一般出现在摄入食物变应原后几分钟内。
急性荨麻疹患者中大约20%为食物过敏。
相比而言,食物过敏不常引发慢性荨麻疹和血管性水肿(定义为持续6周以上的规律性爆发)。
食物还能引起急性接触性荨麻疹。
在这种情况下,荨麻疹只发生在与食物直接接触的皮肤部位。
除了常见的变应原外,生肉、海鲜、生的蔬菜和水果、芥末、大米和啤酒都是可能引发这类变态反应的食物。
口咽部症状—口咽部症状可以单独出现,也可与食物引起的其他全身性反应相伴出现。
由于变态反应轻微、摄入的变应原不多或变应原不稳定,症状可以单独出现,正如口腔过敏综合征中所见。
口腔过敏综合征(又称为花粉-食物过敏综合征)被认为是一种接触性变态反应,常见于花粉变态反应性鼻炎患者。
它是由食物中与变应原性花粉蛋白有交叉反应,并对热、酸和消化酶敏感的蛋白(例如抑制蛋白)引起的。
其症状几乎仅限于口咽部,包括摄入新鲜、未煮熟的水果和蔬菜后立即发作的唇、舌、腭和咽部瘙痒、刺激和轻度肿胀。
煮熟的水果和蔬菜通常不会引发上述症状。
症状通常在停止摄食后数分钟内消失。
然而,患者也可能进展为全身症状,已有发生全身性过敏反应的报道]。
在相应的花粉季节期间,症状可能会更为显著。
例如,桦芹菜和土豆之后可能出现唇部或口部瘙痒,而豚草花粉过敏患者则可能对瓜类和香蕉有反应,艾蒿花粉过敏患者可能对芹菜或芥末有反应。
木本坚果和花生也可以导致孤立的口腔症状。
呼吸道症状—哮喘和环境过敏(变态反应性鼻炎和结膜炎)在食物过敏的儿童中更加常见。
此外,结膜、鼻部和下呼吸道的症状都属于全身性食物过敏反应(即全身性过敏反应)的常见表现。
然而,食物引起的孤立性变态反应性鼻-结膜炎或哮喘较为罕见。
而食品产业工人中的职业性哮喘(有时伴有鼻炎)例外。
例如“面包师哮喘”,是由吸入小麦蛋白后发生的IgE介导的变态反应所致。
这类疾病的患者摄入相应食物后可能并不会产生反应。
胃肠道症状—在摄入食物变应原导致的全身性过敏反应中,IgE介导的胃肠道症状是更为显著的特征,包括恶心、腹痛、腹部绞痛、呕吐和/或腹泻。
当胃肠道症状单独出现时,可用“胃肠道严重过敏反应(gastrointestinal anaphylaxis)”一词。
然而,胃肠道症状很少是食物过敏反应的唯一表现。
更常见的情况是,胃肠道症状和其他靶器官受累相伴发生。
上消化道症状(恶心、呕吐、腹痛)一般在摄入致敏食物后数分钟至2小时发作,而下消化道症状(如腹泻)可以在摄入致敏食物后2-6小时才开始发作。
全身性过敏反应—全身性过敏反应的定义为发病迅速并可能导致死亡的严重过敏反应。
患者可能会发生一系列累及皮肤、呼吸道、消化道和/或心血管系统的症状和体征,这些症状和体征构成了全身性过敏反应。
全身性过敏反应可能最终会导致低血压、血管衰竭、心律失常或死亡。
全身性过敏反应偶尔会呈一个双相过程,在初次发作后数小时又出现症状复发。
可能无皮肤症状。
FDEIAn描述的是一类全身性过敏反应,只有当患者摄入食物后2-4小时内运动或剧烈消耗体能才会出现。
这类反应虽然可以发生于任何年龄的患者,但似乎最常见于青少年和年轻成人。
常见的致敏食物包括小麦、芹菜和海鲜。
在不运动的情况下可以摄入这些食物,而不会引发症状。
某些患者在运动前吃了任何食物都会有反应。
但这类患者在不消耗体能的情况下也不会有反应。
除了运动之外,其他辅助因素也可增加食物变应原引发全身性过敏反应而非轻度过敏反应的风险,这些因素包括月经、非甾体类抗炎药(nonsteroidal anti-inflammatory drugs, NSAIDs)、酒精、体温升高、急性感染和抗酸剂。
非IgE介导的反应非IgE介导的食物过敏表现为更为亚急性和/或慢性的症状,通常局限于胃肠道和/或皮肤。
受累患者常表现出一系列特别的临床和人口统计学特征,与下列明确的疾病相符。
单纯非IgE介导的食物过敏性疾病主要包括:●食物蛋白诱导性小肠结肠炎综合征(foodprotein-induced enterocolitis syndrome,FPIES;整个消化道受累)●食物蛋白诱导性肠病(小肠受累)●食物蛋白诱导性直肠炎和直肠结肠炎(直肠和结肠受累)征)这些疾病的表现将在此简要讨论通常认为乳糜泻不属于食物过敏,但它是由食物蛋白(谷蛋白)引起的非IgE介导性免疫反应导致。
因此,乳糜泻也将在此讨论,乳糜泻的皮肤表现(疱疹样皮炎)将在下文讨论。
胃肠道表现—根据经常食用还是不经常食用致敏食物,某些疾病中胃肠道症状和体征的类型可能有不同。
此外,有些疾病还具有全身性表现。
慢性呕吐和腹泻,尤其是伴生长迟滞时,提示可能存在食物蛋白诱导性肠病、乳糜泻、FPIES或EGID等疾病。
EGID是IgE和非IgE混合介导的反应,将在下文进一步讨论。
●食物蛋白诱导性直肠炎/直肠结肠炎–若其他方面健康且无肛裂的婴儿排出微带血性粪便和黏液便,则提示存在食物蛋白诱导性直肠炎/直肠结肠炎。
最常见的诱发因素是母亲饮食中的牛奶,但该病也可以发生在配方奶喂养的婴儿中。
该病通常发生在2-8周龄的婴儿中,在完全剔除致敏蛋白后数日内可消退。
●FPIES–FPIES婴儿有嗜睡和苍白等表现,其一般情况通常比其他非IgE介导性过敏性胃肠病患者更严重。
大便常为水样便,偶尔伴有黏液,但也可能出现肉眼可见的血性腹泻(黑便)。
在慢性FPIES中呕吐呈间歇性发作,但可以发展得很严重,并可导致脱水。
患者可能还存在吸收不良。
体重增长不良/生长迟滞常见。
实验室检查异常包括低白蛋白血症、贫血和白细胞增多。
FPIES的症状会在剔除致敏食物后消退,但可能需要数周至1个月的时间才能看到改善。
如果之后再次摄入致敏食物,则会出现特征性的迟发性(2-4小时)剧烈呕吐,随后其他症状和体征重现。
这种情况下,患儿可能需要接受针对低血压、嗜睡或休克的急诊治疗,实验室检查胞增多。
FPIES的急性表现在临床上可与IgE 介导的胃肠道严重过敏反应相同;因此,通常需要检测以确定是否存在食物特异性IgE。
FPIES在年长儿童和成人中罕见,通常表现为摄食数小时后出现恶心、迁延性呕吐和绞痛的轻微症候群。
FPIES在纯母乳喂养的婴儿中不常见。
牛奶和大豆是婴儿和儿童中最常见的诱发因素,但据报道其他许多食物蛋白也可诱发该病。
已有数篇关于甲壳类动物诱发成人FPIES的报道。
●蛋白诱导性肠病–食物蛋白诱导性肠病婴儿的临床表现可与经常摄入致敏食物的FPIES患者类似(例如,慢性呕吐和腹泻、生长迟滞)。
●乳糜泻–乳糜泻也被称为谷蛋白敏感性肠病,是一种免疫介导的炎症性疾病。
该病在婴幼儿中通常表现为慢性腹泻、厌食、腹部膨隆、腹痛、生长迟滞或体重减轻,有时还有呕吐表现。
在年长儿童和成人中该病的胃肠道表现类似,但通常较轻,包括脂肪泻、体重减轻,以及其他由吸收不良导致的营养或维生素缺乏的体征。
肠胃气胀和脂肪泻提示乳糜泻,而非其他类型的食物蛋白诱导性肠病或FPIES。
皮肤表现—单纯非IgE介导性食物过敏的主要皮肤表现为水泡性皮疹,在高达1/4的乳糜泻成人患者中可观察到疱疹样皮炎。
疱疹样皮炎的特征是瘙痒性丘疹性水泡性疹,通常对称分布于肘、膝、臀、骶骨、面、颈和躯干的伸肌面,偶尔分布于口腔内。
主要症状是瘙痒和烧灼感,在水疱破裂后可迅速缓解。
(Heiner综合征)是一种发生于婴儿的罕见综合征,表现为反复肺炎伴肺部浸润、含铁血黄素沉着、缺铁性贫血和生长迟滞。
牛奶是最常见的致敏食物,也有关于猪肉和蛋类致敏的报道。
去除致敏食物可使该病消退。
尚不清楚Heiner综合征的发病机制。
患者常出现针对牛奶的血清沉淀素和外周血嗜酸性粒细胞增多,在肺活检中可以观察到免疫球蛋白和C3的沉积。
患者的淋巴细胞显示出对牛奶蛋白的异常增殖反应。
症的病例,这种情况也称为Lane-Hamilton综合征。
特发性肺含铁血黄素沉着症是一种主要发生于儿童的罕见疾病,可导致弥漫性肺泡出血反复发作,最终造成肺含铁血黄素沉着和纤维化。
弥漫性肺泡出血的特征是咯血、呼吸困难、胸片示肺泡实变影,以及贫血。
研究发现,采用无谷蛋白饮食可使一些患者的肺部症状缓解。
IgE和非IgE混合介导的反应某些食物过敏疾病可由IgE和非IgE共同介导。
与单纯非IgE介导性食物过敏类似,混合介导性食物过敏通常局限于消化道和/或皮肤。
混合介导性食物过敏主要包括:●嗜酸细胞性食管炎(eosinophilic esophagitis,特应性皮炎(湿疹)—食物过敏可能会加重特应性皮炎,尤其是对于湿疹较严重的幼儿。
过度摄入致敏食物会导致患者的特应性皮炎发作(加重湿疹性皮损的红斑和瘙痒)。
如果是IgE介导的反应,那么会在摄入致敏食物后数分钟至数小时内发作,但如果是非IgE介导的反应,则可能在摄入致敏食物后数小时到数日才发作。
如果患者长期食用致敏食物,则会出现持久性皮损。
以下特征体现了特应性皮炎与食物间的关系:●剔除可疑食物变应原常可使特应性皮炎的症状在数周内改善。
●反复暴露于可疑食物常会加重皮肤症状。
●剔除婴儿明确过敏的食物可部分改善皮肤症状。
EGID— EGID的特征是餐后出现胃肠道功能障碍症状,伴活检显示肠道多个节段有嗜酸性粒细胞浸润。
如果患者经常食用致敏食物,典型表现为慢性症状。
如果不常食用致敏食物,则症状呈间歇性,但可延迟数小时至数日才发作。
尚不清楚EGID的病理生理机制。
许多患者有对食物和/或环境变应原过敏的证据,但并不清楚这些敏感性是否就是EGID的病因。