第三章 病例分析——腹外疝
- 格式:doc
- 大小:305.50 KB
- 文档页数:6



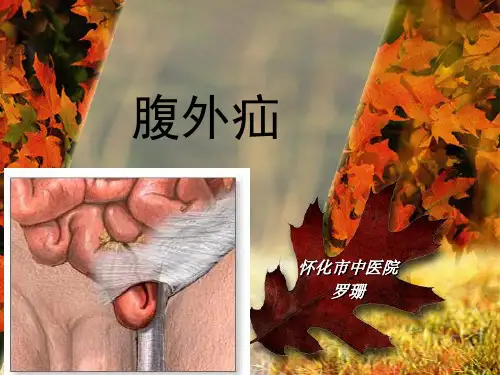





腹外疝病例嵌顿性腹外疝诊断一般较易,而嵌顿后强行挤捏疝块复位可致肠壁损伤、肠穿孔,因局部肿块消失,腹部体征明显,诊断原发病常会发生困难。
临床资料1.一般资料4例患者中,女1例,男3例,年龄最小40岁,最大65岁,平均年龄52岁。
4例患者均有可复性腹外疝史,最短7年,最长20 余年。
女性1例为左侧斜疝,男性3例均为右侧斜疝。
4例患者中2例因腹外疝嵌顿住我院普外科治疗,另外2例为院外误诊后病情加重2.诊治方法例1为女40岁,因左侧腹股沟疝嵌顿12小时入院,伴腹痛、恶心、呕吐,入院诊断为左侧嵌顿疝,即予手法复位,补液抗感染对症治疗,15小时后病人出现腹痛加重、腹胀、发热,查全腹压痛、反跳痛、肌紧张,腹透见膈下少许游离气体,考虑嵌顿之肠管穿孔,即行剖腹探查,术中见距回盲部约15 cm处肠壁破损穿孔约1 cm×1 cm,予肠修补,术后10天痊愈出院。
例2,男50岁,因右侧嵌顿疝1天入院,行疝松解时,见肠管已绞榨缺血,尚有蠕动,还纳肠管后予补液抗炎治疗,术后36小时病患出现腹痛、腹胀、发热,体温39.5℃,查体全腹压痛、反跳痛、肌紧张,腹穿抽出血性液体,考虑绞榨之肠管坏死穿孔,即予剖腹探查,术中见回肠末段坏死穿孔约2 cm×2 cm,手术切除坏死段肠管,肠吻合,术后15天治愈出院。
误诊2例。
例3,男54岁,有右腹股沟疝史9年,因右侧腹股沟红肿、疼痛、发热12天在当地卫生院以右侧腹股沟脓肿切开引流,发现引流物有粪汁,以肠瘘转入我院。
体检见消瘦,右下腹压痛、轻度肌紧张,右腹股沟中点上方约3 cm×3 cm瘘口,有粪便流出,入院诊断为嵌顿性斜疝并肠坏死肠瘘,经抗炎、支持治疗1周后剖腹探查,见距回盲部约12 cm处有一约4 cm长之肠袢粘于右内环处,周围被大网膜粘连包裹,切除该段肠管及腹股沟瘘管,行肠吻合及瘘口修补,25天后治愈出院。
例4,男65岁,因腹痛、腹胀、恶心呕吐伴肛门停止排气排便1天,在当地卫生院以粘连性肠梗阻保守治疗,于第二天腹痛加剧、高热、血压下降急转我院。


腹外疝(课件)腹外疝解析一、概述腹外疝是一种常见的腹部疾病,它是指腹膜、肠管或其他腹腔内组织通过腹壁的弱点或缺损突出到腹壁外形成的一种病理性结构。
腹外疝可以发生在任何年龄,但多见于中老年人,男性比女性更容易发生。
根据突出的部位和病因,腹外疝可分为多种类型,其中最常见的是腹股沟疝和脐疝。
二、病因和发病机制腹外疝的发生与腹壁的弱点或缺损有关,这些弱点或缺损可能是先天性的,也可能是后天性的。
腹壁的弱点或缺损可以是肌肉层的薄弱、腹膜的薄弱、腹股沟管的松弛等。
腹内压力的增加也是腹外疝的重要诱因,如长期咳嗽、便秘、举重等。
三、临床表现腹外疝的临床表现主要是腹壁上的肿块,通常在站立或用力时出现,平卧休息后可以消失或缩小。
肿块通常是可复性的,即可以通过手法复位。
腹外疝的肿块通常是软的,有时可以触及肠管。
腹外疝的肿块有时会伴有疼痛、压迫感或不适感。
如果腹外疝发生嵌顿或绞窄,肿块会变得硬而疼痛,伴有恶心、呕吐、腹痛等症状。
四、诊断腹外疝的诊断主要依据病史和体格检查。
医生会询问患者的病史,了解肿块的出现时间、大小、是否可复性等。
体格检查时,医生会观察肿块的外观、质地、边缘等,并检查腹壁的弱点或缺损。
医生还可能进行一些辅助检查,如超声、CT等,以确定腹外疝的类型和位置。
五、治疗腹外疝的治疗方法包括保守治疗和手术治疗。
保守治疗主要是通过改变生活方式、使用疝带等来减轻症状和防止腹外疝的进展。
手术治疗是治疗腹外疝的主要方法,手术方式有多种,如开放手术和腹腔镜手术。
手术治疗的目的是关闭腹壁的弱点或缺损,防止腹外疝的复发。
六、预防预防腹外疝的方法包括保持健康的生活方式、避免腹内压力的增加、加强腹壁肌肉的锻炼等。
对于有腹外疝家族史的人群,应定期进行体检,以便及时发现和治疗腹外疝。
七、结论腹外疝是一种常见的腹部疾病,其发生与腹壁的弱点或缺损有关。
腹外疝的临床表现主要是腹壁上的肿块,诊断主要依据病史和体格检查。
腹外疝的治疗方法包括保守治疗和手术治疗,手术治疗是治疗腹外疝的主要方法。
典型腹外疝病理组成典型腹外疝病理组成腹外疝是一种常见的腹壁疾病,其中许多病例都会伴随有疼痛和不适等症状。
据研究,腹外疝的发生与腹壁疝隙的增大有关,这通常是由于腹压增高、肌肉松弛和腹壁组织的破坏等原因所致。
在接下来的文章中,我们将深入探讨典型腹外疝病理组成。
1. 组织破坏和腹壁疝隙的形成组织破坏是导致腹外疝的主要原因之一。
在腹壁的不同部位,组成它的各种层次结构可能都会受到不同的伤害,从而导致疝气的形成。
例如,腹肌的骨骼肌层和腱层之间的间隙如果被撕裂或过于松弛,就会导致腹外疝。
此外,腹膜、肠道和腹壁等组织的损害也可能是疝气的产生因素。
2. 腹壁结构的松弛腹壁的重要组成部分包括腰肌、斜肌和腹肌等。
当这些肌肉松弛或失去张力时,腹壁疝隙的形成就更加容易。
需要指出的是,腹壁的松弛与个人的体型和年龄有很大关系。
例如,一些儿童和年轻人在腹壁的结构上仍然相当坚实,而其他人可能会出现松弛的情况,从而导致疝气的形成。
3. 腹压增加和腹壁的承受能力腹压的增加也是导致腹外疝的一个重要原因。
例如,持重物品、便秘和打喷嚏等都会导致腹压的增加。
腹壁必须有足够的承受能力来抵抗这些压力。
一些人可能因为年龄和健康状况的变化而降低承受能力,这是导致腹外疝的另一个因素。
4. 疝袋和其组织内容腹外疝通常由疝袋、柄和颈组成。
疝袋常常是腹膜或外脂肪的壁固定在腹壁的位置上。
一些疝袋中也有肠道或脂肪等组织。
这些组织可能会导致损伤和进一步的松弛,从而产生更多腹外疝。
总之,了解腹外疝病理组成的重要性在于,它可以帮助我们更好地了解腹外疝的原因,以便提供更恰当的治疗和预防方法。
我们希望本文对您有所帮助,也希望读者们能够更加关注和防范腹外疝的发生。
第三章病例分析——腹外疝
腹外疝是由腹腔内的器官或组织连同腹膜壁层,经腹壁薄弱点或孔隙,向体表突出所形成。
病因
1.腹壁强度降低
2.腹内压力增高
临床类型
易复性疝难复性疝嵌顿性疝与绞窄性疝
易复性疝:疝内容物很容易回纳入腹腔。
难复性疝:疝内容物不能回纳或不能完全回纳入腹腔内但并不引起严重症状者。
嵌顿性疝:如疝内容物为肠管,肠壁及系膜受压,静脉回流受阻,导致肠壁淤血、水肿,颜色可转为深红,伴囊内淡黄色渗液积聚。
但肠系膜动脉搏动尚可触及,如及时解除嵌顿,病变肠管可恢复正常。
绞窄性疝:嵌顿如不能及时解除,肠管动脉血供逐渐减少至消失,肠壁失去光泽、弹性和蠕动能力,最终变黑坏死。
疝囊内渗液变为淡红色或暗红色血水。
腹股沟疝
临床表现与诊断
斜疝
易复性斜疝:除腹股沟区有肿块和偶有胀痛外,并无其他症状。
肿块常在站立、行走、咳嗽或劳动时出现,多呈带蒂柄的梨形,并可降至阴囊或大阴唇。
难复性斜疝:除胀痛稍重外,主要特点是疝块不能完全回纳。
嵌顿性疝:通常发生在斜疝,表现为疝块突然增大,并伴有明显疼痛,不能回纳。
肿块紧张发硬,且有明显触痛。
如疝内容物为肠袢,可伴有机械性肠梗阻的表现。
绞窄性疝:嵌顿性疝进一步发展所致,临床症状严重。
长时间绞窄可继发感染,引起疝外被盖组织的急性炎症,严重者可发生脓毒血症。
直疝
多见于年老体弱者,主要临床表现是当病人直立时,腹股沟内侧端、耻骨结节上外方出现一半球形肿块,并不伴有疼痛或其他症状,平卧后多能自行消失,绝不进入阴囊,极少发生嵌顿。
斜疝与直疝的鉴别
鉴别诊断
1.睾丸鞘膜积液:鞘膜积液所呈现的肿块完全局限在阴囊内,其上界可以清楚地摸到;用透光试验检查肿块,鞘膜积液多为透光(阳性),而疝块则不能透光。
2.交通性鞘膜积液:肿块的外形与睾丸鞘膜积液相似。
于每日起床后或站立活动时肿块缓慢地出现并增大。
平卧或睡觉后肿块逐渐缩小,挤压肿块,其体积也可逐渐缩小。
透光试验为阳性。
3.精索鞘膜积液:肿块较小,在腹股沟管内,牵托同侧睾丸可见肿块移动。
4.隐睾:隐睾肿块较小,挤压时可出现特有的胀痛感觉。
如患侧阴囊内睾丸缺如,则诊断更为明确。
进一步检查
腹股沟疝的诊断一般不难。
对于难以鉴别的腹股沟斜疝和直疝可选用疝囊造影加以鉴别。
治疗原则
1.非手术治疗:1岁以下婴幼儿可暂不手术。
伴有其他严重疾病具有手术禁忌证的患者,可选择保守治疗。
2.手术治疗
(1)传统的疝修补术:疝囊高位结扎、加强或修补腹股沟管管壁。
加强腹股沟管前壁最常用的方法有Ferguson法。
加强腹股沟管后壁的常用方法有:①Bassini法;②Halsted 法;③McVay法;④Shouleice法。
(2)无张力疝修补术
(3)经腹腔镜疝修补术
3.嵌顿性和绞窄性疝
多数情况下原则上需紧急手术治疗。
题例
病例摘要:患者,男性,72岁。
发现右下腹肿物5个月,肿物站立时明显,平卧时可缩小,今晨排便时肿物突然增大,伴疼痛,疼痛逐渐加重,之后有发热、腹胀、恶心、呕吐。
晚20点来医院急诊。
既往前列腺增生,排尿困难20年。
查体:一般情况尚可,生命体征平稳。
右腹股沟区肿物,进入阴囊。
肿物壁张力高,有压痛。
腹部查体无压痛、反跳痛,肠鸣音活跃,有气过水声。
分析步骤:
1.诊断及诊断依据诊断
初步诊断:右腹股沟斜疝嵌顿
良性前列腺增生症
诊断依据:
(1)老年男性,慢性病程,急性加重
(2)发现右下腹肿物5个月,平卧可缩小。
约十余小时前排便时肿物突然增大,伴疼痛逐渐加重,继之发热、腹胀、恶心、呕吐。
(3)既往前列腺增生20年。
(4)查体右腹股沟肿物进入阴囊,张力高,压痛。
肠鸣音活跃,气过水声。
(5)辅助检查暂缺。
2.鉴别诊断
腹股沟直疝:多见于老年人,站立时出现肿物,平卧时多可自行消失。
但直疝不会进入阴囊,极少发生嵌顿,考虑可除外。
3.进一步检查
(1)立卧位腹部X线片。
(2)血、尿、便常规,肝肾功,电解质,凝血,术前免疫,血气分析,心电图,超声心动等术前检查。
4.治疗原则
(1)禁食、胃肠减压;维持水、电解质,酸碱平衡;抗感染。
(2)手术治疗。