神经系统变性疾病
- 格式:pdf
- 大小:9.99 MB
- 文档页数:64



第十二章神经系统变性疾病【教材精要】一、概述(一)定义神经系统变性疾病是遗传性或尚未确定的内源性因素引起的进行性神经细胞变性,导致运动神经、自主神经系统功能障碍和认知障碍。
(二)共同特点病理表现神经元丧失;无特异性组织及细胞反应;临床多为隐袭起病,呈缓慢进展,病程较长;可有家族遗传史;无有效的治疗方法。
二、运动神经元病运动神经元病是一组病因未明的选择性侵犯脊髓前角细胞、脑干后组运动神经元、皮质锥体细胞及锥体束的慢性进行性变性疾病。
临床上、下运动神经元受损症状体征并存,表现肌无力、肌萎缩与锥体束征不同的组合,感觉和括约肌功能一般不受影响。
1 .病因:①遗传因素②中毒因素③免疫因素④病毒感染。
2 .病理:运动神经元选择性死亡。
3.临床表现(1)肌菱缩性侧索硬化(ALS)是最常见的类型:脊髓前角细胞、脑干后组运动神经核及锥体束受累,表现肢体和延髓上、下运动神经元损害并存。
可有主观感觉异常,无客观感觉障碍。
病程持续进展。
(2)进行性脊肌菱缩(PSMA):仅由脊髓前角细胞变性所致。
表现肢体下运动神经元功能缺损症状体征,无感觉障碍,括约肌功能不受累。
(3)进行性延髓麻痹(PBP):病变主要侵及延髓和脑桥运动神经核。
(4)原发性侧索硬化(PLS):选择性损害皮质脊髓束,导致肢体上运动神经元功能缺损。
4 .辅助检查(1)神经电生理肌电图呈典型神经源性改变。
(2)肌肉活检:早期为神经源性肌萎缩,晚期在光镜下与肌源性肌菱缩不易鉴别。
5 .诊断根据中年以后隐袭起病,慢性进行性病程,表现肌无力、肌萎缩和肌束震颤,伴腱反射亢进、病理征等上、下运动神经元受累征象,无感觉障碍,典型神经源性改变肌电图,通常可临床诊断。
6 .鉴别诊断:(1)脊肌萎缩症(SMA):病变以脊髓前角细胞为主,肌无力和肌萎缩多从四肢近端开始。
(2)脊髓型颈椎病:肌萎缩局限于上肢,常伴感觉减退,可有括约肌功能障碍,肌柬震颤少见,无球麻痹;胸锁乳突肌肌电图检查无异常。




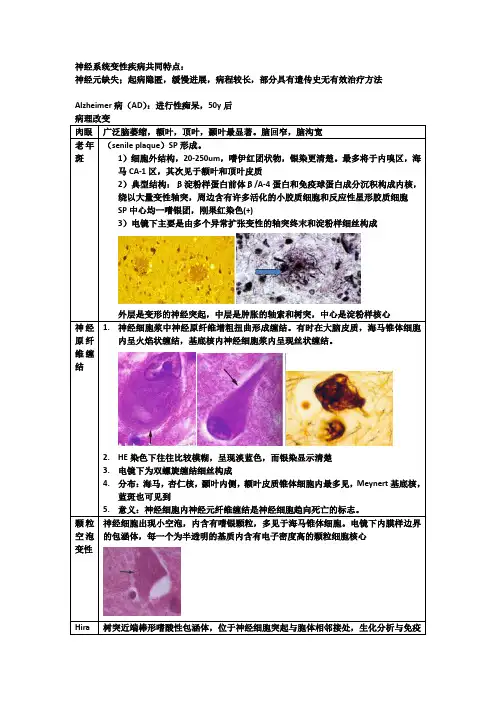
神经系统变性疾病共同特点:神经元缺失;起病隐匿,缓慢进展,病程较长,部分具有遗传史无有效治疗方法Alzheimer病(AD):进行性痴呆,50y后广泛脑萎缩,额叶,顶叶,颞叶最显著。
脑回窄,脑沟宽(senile plaque)SP形成。
1)细胞外结构,20-250um,嗜伊红团状物,银染更清楚。
最多将于内嗅区,海马CA-1区,其次见于额叶和顶叶皮质2)典型结构:β淀粉样蛋白前体β/A-4蛋白和免疫球蛋白成分沉积构成内核,绕以大量变性轴突,周边含有许多活化的小胶质细胞和反应性星形胶质细胞SP中心均一嗜银团,刚果红染色(+)3)电镜下主要是由多个异常扩张变性的轴突终末和淀粉样细丝构成外层是变形的神经突起,中层是肿胀的轴索和树突,中心是淀粉样核心1.神经细胞浆中神经原纤维增粗扭曲形成缠结。
有时在大脑皮质,海马锥体细胞内呈火焰状缠结,基底核内神经细胞浆内呈现丝状缠结。
2.HE染色下往往比较模糊,呈现淡蓝色,而银染显示清楚3.电镜下为双螺旋缠结细丝构成4.分布:海马,杏仁核,颞叶内侧,额叶皮质锥体细胞内最多见,Meynert基底核,蓝斑也可见到5.意义:神经细胞内神经元纤维缠结是神经细胞趋向死亡的标志。
神经细胞出现小空泡,内含有嗜银颗粒,多见于海马锥体细胞。
电镜下内膜样边界的包涵体,每一个为半透明的基质内含有电子密度高的颗粒细胞核心树突近端棒形嗜酸性包涵体,位于神经细胞突起与胞体相邻接处,生化分析与免疫组化证实为肌动蛋白,多见于海马锥体细胞,是一种老化现象的标志广泛的神经下拨脱失和突触减少:黑质细胞变性和脱失;残留神经细胞中Lewy小体形成位于胞浆内,HE染色显示圆形,中心嗜酸性着色,折光性强。
边缘着色浅。
电镜下小体由细丝构成,中心区致密,周围比较松散黑质神经元可见圆形均质,弱嗜酸性包涵体,周围可见空晕。