一例系统性红斑狼疮伴脓毒症患者的病历讨论
- 格式:ppt
- 大小:1.21 MB
- 文档页数:38

1例系统性红斑狼疮合并坏死性筋膜炎及多重耐药菌感染的中西医结合护理体会系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种复杂的多系统自身免疫性疾病,其以自身抗体产生和慢性炎症状态为主要特征,最终导致多器官受累[1]。
目前SLE的主要治疗用药以糖皮质激素为主,但长期用药可出现多种并发症,其中包括坏死性筋膜炎。
坏死性筋膜炎是指由多种厌氧菌混合感染而引起的以皮下组织和筋膜坏死为主要特征的软组织感染,早期病情较隐匿,但发展较快,24小时可波及到整个肢体,严重者会出现黄疸,畏寒,高热等全身症状,常发生在四肢。
有研究表明,在每50例系统性红斑狼疮住院患者中就有1例发生院内死亡,并且感染(37%)是院内死亡的最常见的原因[2-3]。
2020年10月,我科室护理了一位系统性红斑狼疮合并坏死性筋膜炎及多重耐药菌感染的患者,现将中西医结合护理体会报告如下。
一、病例介绍患者,女,47岁,主因“双下肢皮肤破溃1年,左侧下肢疼痛20天”,右手食指坏死性疼痛收住入院。
患者入院时神志清,消瘦状态,右手食指处皮肤表面覆盖黑痂,双下肢皮肤破溃,皮肤破溃周围散在黑色素沉着,皮温升高,局部压痛(+),活动受限,略水肿,左侧肢体神经性疼痛。
纳食可,睡眠一般,二便尚可。
自发病以来体重下降明显,以中医诊断:瘘弊气血两虚证;西医:坏死性筋膜炎收住入院。
既往史:系统性红斑狼疮病史7年,服用醋酸泼尼松片治疗10mg po qd;多肌炎、脂膜炎、皮肤溃疡病史1年,双肺肺间质纤维化、宫颈纳氏焘肿、右膝关节积液病史半年。
否认肝炎,结核等传染病史,否认高血压,冠心病等心血管病史,否认糖尿病、脑血管疾病、精神疾病史,否认手术、外伤、输血史,过敏药物:青莓素、布洛芬,预防接种史不详。
实验室检查:白细胞计数(WBC)15.23×109/L,中性粒细胞(NEUT)百分率92%,血红蛋白92g/L;连续3天细菌培养见耐甲氧西林金黄色葡萄球菌(MRSA),为多重耐药菌感染。


成功救治1例重症系统性红斑狼疮的病案分析1例久治无效的严重多系统损害的系统性红斑狼疮(SLE)患者生命危在旦夕,其本人与家人已完全绝望,经医务人员鼓舞后重现求生欲望,积极配合。
治疗上医者紧抓住免疫抑制这个关键措施。
中西医结合拮抗药物副作用,调节机体整体功能,帮助患者度过危险、顺利康复。
疗程中患者没有住院,没有输液,没有输血,没有使用抗生素、没有使用细胞毒类免疫抑制剂,没有使用生物制剂。
这可能是此类危重症病例救治中很少使用的治疗方案。
也许能给同道们在类似实践中提供一些参考。
标签:系统性红斑狼疮;免疫抑制;中西医结合;生物-心理-社会医学模式我院成功救治1例重症系统性红斑狼疮,现分析报道如下:1资料与方法1.1病历资料患者,女,40岁,江苏省灌南县花园乡人,农民,因“乏力、低热消瘦、面色苍白进行性加重2个月余,呼吸困难,皮肤紫癜、解黑色大便10余天”而于2008年4月21日来我院就诊。
患者于病初即2008年2月份寒冷季节即有全身多关节与肌肉僵硬疼痛症状,进入4月份疼痛症状不明显。
病程中曾有间断发热,为不规则低热。
起病初于当地县乡医院就诊无效,后转市人民医院就诊住院治疗,诊为全血细胞减少,SLE。
住院治疗20余天,病情未能控制,贫血渐加重,出血明显而于2008年4月8日转省人民医院就诊,转诊后病情继续恶化,皮肤紫癜增加,解黑色大便,出现呼吸困难,且呼吸困难渐加重,需吸氧维持,医务人员告知家人病危;家人失去治疗信心,放弃治疗出院回家。
后又经他人推荐来我院就诊试试。
来我院就诊时查:T 37℃,P 108次/min,R 30次/min,BP 100/70 mmHg。
患者消瘦、重度贫血貌、恶病质样、半卧位、吸氧,呼吸快、查体配合差、一般情况极差。
全身皮肤湿冷,四肢皮肤散在紫癜,但无红斑、无结节。
颈静脉轻度怒张,气管居中。
心界向两侧扩大,心音低、心律齐、无病理性杂音,脉速无力,可及奇脉。
两肺呼吸音均明显降低,但无明显啰音。




脓毒血症疑难病例讨论记录护士【脓毒血症疑难病例讨论记录护士】1. 引言在医学领域中,脓毒血症被认为是一种十分严重的感染疾病。
它通常由细菌感染引起,经常导致器官功能衰竭和死亡。
然而,脓毒血症的诊断和治疗并不总是直截了当的,对于一些疑难病例,医护人员需要付出额外的努力才能提供最佳的护理。
本文将探讨一位护士在处理脓毒血症疑难病例时所面临的挑战以及如何通过团队合作和经验分享来解决这些挑战。
2. 背景知识脓毒血症是一种常见而且危险的感染疾病,它可以导致全身炎症反应综合征(SIRS),导致多个器官功能障碍。
这种疾病的早期诊断和及时治疗对于患者的生存至关重要。
然而,一些病例由于某些特殊情况而变得复杂,对医护人员提出了更高的要求。
3. 病例讨论这里我们将讨论一个特殊的脓毒血症病例,这位病人是一名女性患者,芳龄在五十岁左右。
她首次来到急诊室时已经出现了明显的全身感染症状,如高热、心动过速和呼吸急促。
初步检查发现她有一处疑似感染的脓肿,但是血液培养结果却未显示任何细菌感染。
这给诊断和治疗增加了困难。
4. 挑战和解决方法面对这一病例,护士需要全力解决以下几个挑战:4.1. 深度评估为了深入了解患者的具体情况,护士需要进行全面而详细的评估。
这包括病史、身体检查、疾病发展情况等。
通过对病情的全面评估,护士可以更准确地判断病情的严重程度,为医生提供有价值的信息。
4.2. 多学科团队合作针对这一复杂的病例,一个单一护士或医生很难提供全面的解决方案。
护士需要与其他学科的医生、检验师和药剂师等紧密合作,共同研究病情,开展合适的诊断和治疗方案。
通过团队合作,可以更好地整合专业知识和经验,促进病例的有效管理。
4.3. 临床经验分享对于疑难病例,护士的临床经验尤为重要。
在与团队成员和其他护士交流时,护士可以分享自己在类似病例中的经验和观察。
这种经验分享可以促进团队内部的学习和信息交流,为艰难病例的诊断和治疗提供新的思路和可能性。
5. 对脓毒血症的个人理解在处理脓毒血症疑难病例时,我深深体会到团队合作和经验分享的重要性。


系统性红斑狼疮并发感染病例分析及护理对策摘要】目的:分析探讨临床上系统性红斑狼疮(SLE)合并感染的影响因素,并探讨针对这些因素的护理措施。
方法:选取 60例就诊于我院的SLE患者,根据是否发生感染进行随机的分组:常规组30例无并发感染,干预组30例并发感染,观察两组患者的血清补体C4、C3、红细胞沉降率、合并疾病情况。
结果:干预组中最常见的感染为细菌感染,最常见的感染部位为呼吸道;干预组患者的红细胞沉降率要显著快于常规组 (P<0.05);干预组患者合并血液系统损害及合并狼疮性肾炎的例数要显著高于常规组(P<0.05);两组患者血清中补体C4、C3的差异不存在统计学的意义(P>0.05)。
结论:在临床上影响系统性红斑狼疮(SLE)合并感染的因素主要是感染患者的红细胞沉降率显著增快,存在一些合并性疾病,如血液系统疾病及狼疮性肾炎等,SLE患者伴发感染的类型主要是细菌感染,感染的主要部位是呼吸道,在临床要积极的对此类患者进行药物等护理干预。
【关键词】系统性红斑狼仓;感染;因素;护理对策【中图分类号】R473.5 【文献标识码】B 【文章编号】2095-1752(2016)06-0275-02SLE是一种自身免疫性的疾病,可以对全身多个系统进行累及,临床上的特征为患者的血清中存在多种针对自身的抗体。
到目前为止,SLE发病的机制及病因还不清楚。
SLE严重影响患者生活质量,并对患者的形象造成不良影响,目前对SLE治疗的有效方法为免疫抑制剂及大剂量的糖皮质激素的应用,虽然这种治疗取得了较好的临床效果,但是SLE患者易伴发感染,感染的发生使得患者的治疗疗效大打折扣,使患者的预后严重受到影响,在这些感染中,呼吸道的感染最常见,也是导致最严重后果的因素之一,因此,对伴发感染的患者进行有效的护理显得尤为重要。
在本研究中探讨临床上系统性红斑狼疮(SLE)合并感染的影响因素,并探讨针对这些因素的护理措施。

《脓毒血症疑难病例讨论记录》时间:[具体日期]地点:[讨论地点]主持人:[主持人尊称]参与人员:[参与讨论的医生尊称及职称]、[参与讨论的护士尊称及职称]一、病例简介患者[患者尊称],男性,[芳龄]岁,因“发热、寒战、腹痛、腹泻3 天”入院。
患者入院前 3 天无明显诱因下出现发热,体温最高达39.5℃,伴有寒战,同时出现腹痛,以脐周为主,呈阵发性绞痛,伴有腹泻,每日腹泻次数约 5-6 次,为黄色稀水样便,无黏液脓血便。
患者自发病以来,精神欠佳,食欲减退,睡眠差。
既往史:患者有高血压病史 5 年,平素规律服用降压药物,血压控制在正常范围;否认糖尿病、心脏病等慢性病史;否认肝炎、结核等传染病史;否认手术史、外伤史;否认药物过敏史。
二、体格检查体温38.7℃,脉搏 110 次/分,呼吸 22 次/分,血压 130/80mmHg。
神志清楚,急性病容,皮肤黏膜无黄染及出血点,浅表淋巴结未触及肿大。
心肺听诊无异常。
腹平软,脐周有压痛,无反跳痛,肝脾肋下未触及,肠鸣音活跃。
三、辅助检查血常规:白细胞计数18×10^9/L,中性粒细胞比例 85,血红蛋白120g/L,血小板计数100×10^9/L。
C 反应蛋白:150mg/L。
降钙素原:10ng/mL。
肝功能:谷丙转氨酶 45U/L,谷草转氨酶 50U/L,总胆红素12μmol/L,直接胆红素5μmol/L。
肾功能:肌酐70μmol/L,尿素氮 4.5mmol/L。
凝血功能:凝血酶原时间 12.5 秒,国际标准化比值 1.1,部分凝血活酶时间 26.5 秒,纤维蛋白原 4.0g/L。
腹部超声:肝胆胰脾未见明显异常。
胸部 X 线片:心肺未见明显异常。
四、初步诊断脓毒血症急性胃肠炎五、治疗经过1. 给予抗感染治疗:根据患者的病情及细菌培养药敏结果,选用头孢曲松钠联合左氧氟沙星抗感染治疗。
2. 补液、维持水电解质平衡:给予患者大量补液,纠正脱水及电解质紊乱。
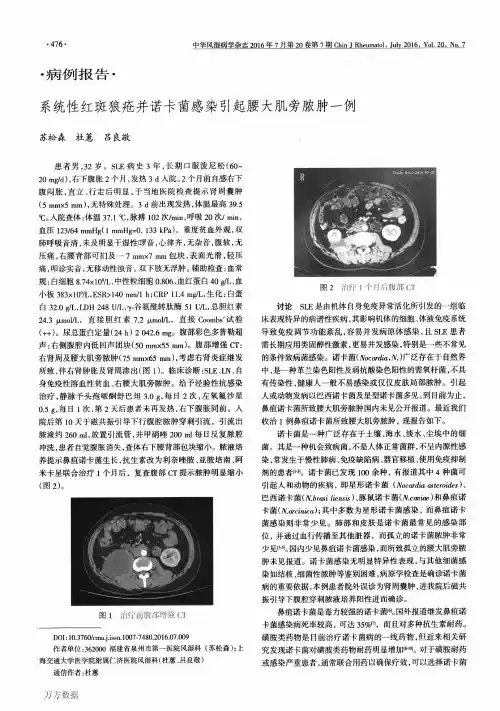
1例系统性红斑狼疮合并奴卡菌感染的护理发表时间:2013-02-21T16:32:35.077Z 来源:《医药前沿》2012年第33期供稿作者:徐玉兰王金平刘素芹[导读] 感染会增加系统性红斑狼疮患者的发病率和死亡率。
徐玉兰王金平刘素芹 (华中科技大学同济医学院附属协和医院湖北武汉 430022)【中图分类号】R473.5 【文献标识码】B 【文章编号】2095-1752(2012)33-0267-01 系统性红斑狼疮是一种侵犯皮肤和多脏器的自身免疫性疾病。
而SLE合并感染是SLE死亡的主要因素之一。
由于疾病本身造成的免疫功能紊乱和一系列免疫抑制剂治疗更增加了狼疮患者感染的风险。
大多数感染的病原菌来自革兰氏阳性和阴性细菌,少部分来自于机会致病菌,在这些机会致病菌所导致的狼疮患者的感染中,奴卡菌是极为少见(0.7%—2.8%)[1]的。
但它们却造成了约30%-50% [2]狼疮患者的死亡。
奴卡氏菌是一种急性、亚急性、慢性局限性或播散性化脓性感染菌.病理特点是宿主化脓性表现并形成脓肿,感染主要累及肺(70%—80%)、中枢神经系统(35%)、皮肤(20%),并可全身播散[3]。
我科于2010年11月收治1例系统性红斑狼疮合并奴卡菌感染的患者,通过积极的治疗及护理,取得满意效果,报告如下。
1.临床资料患者,女,34岁,确诊系统性红斑狼疮6年余,一个半月前无明显诱因出现双侧臀部肿块,压痛明显。
在当地医院切开引流出脓性分泌物,一周前双下肢、腹部和腋窝出现大小不一肿块,红肿疼痛明显,渐出现头晕,头痛,无发热、咳嗽咳痰、腹痛腹泻、尿频尿急,于2010年11月18日收治我科。
入院体检:T38℃,R 20bpm,P96bpm,Bp 109/81mmHg,神情,全身皮肤及巩膜无黄染,浅表淋巴结未及肿大。
满月脸,头发稀疏,口唇皲裂,颜面部未见红斑,口腔黏膜光滑。
左踝关节、左小腿内侧、右小腿内侧、大腿内侧、下腹部正中及左侧腋窝可及大小不一肿块,局部皮温升高,压痛明显,部分有波动感,边缘清楚。
入院记录姓名:宋xx出生地:xx性别:女职业:无年龄:23入院日期:2023-2-19民族:汉记录日期:2023-2-19婚姻状况:未婚病史陈述者:本人主诉:颜面部皮疹1月,间断发热10余天现病史:患者于1月前无明显诱因出现颜面部红色皮疹,主要位于脸颊部,鼻梁及下颌部,伴轻度瘙痒,无明显疼痛,就诊市人民医院皮肤科,考虑“过敏”,给予口服“盐酸西替利嗪片10mg 口服1次/日”对症治疗,皮疹无明显好转,10余天前出现发热,最高体温38.1℃,伴咳嗽、咳少量白痰,伴畏寒,无寒战,无腹痛、腹泻,无尿急、尿频、尿痛,就诊附近诊所予“左氧氟沙星注射液0.5g 静点1次/日”治疗1周,症状无明显改善,就诊我科门诊,门诊查“WBC 1.6×109/L,HBG 81g/L,PLT 64×109/L;尿蛋白(3+);ESR 42mm/h;ANA阳性,抗ds-DNA(+),抗Sm(+),考虑系统性红斑狼疮收入我科,病程中,伴脱发;伴右膝关节疼痛不适,无肿胀;无头晕、头疼;无胸憋、气短;无频发口腔溃疡;无口干、眼干;无双手遇冷变白变紫,自发病以来,精神、食欲一般,大小便正常,体重下降5kg。
既往史:既往体键。
否认高血压、糖尿病等慢性疾病,否认乙肝、结核等传染病史,否认药物、食物过敏史,否认重大手术、外伤及输血史。
预防接种史不详。
个人史:生于原籍,久居当地,无传染病接触史,无疫区接触史。
月经史13量中等。
婚育史:未婚。
家族史:父亲60岁发现“冠心病”,母体健。
否认家族中有类似疾病史,否认家族性肿瘤、遗传性疾病病史。
体格检查T:37.2℃P:79次/ R:19次/分BP:124/85mmHg一般状况:发育正常,营养良好,步入病室,自主体位,表情自如,语言流利,无慢性病容,神志清楚,步态正常,体型正常,查体合作。
皮肤黏膜:皮肤弹性正常,皮温正常,脸颊部,鼻梁及下颌部鲜红色斑疹,部分上覆盖少量鳞屑,未见皮下出血,无蜘蛛痣、肝掌,无瘢痕,无溃疡,毛发正常。
系统性红斑狼疮之病例分析*导读:系统性红斑狼疮患者罗女士1996年始,面部出现红斑,经日晒后加重,伴发热、关节疼痛两年。
两年后患者自觉症状较前加重,直至面部红斑呈现蝶状、红褐色。
……【病例】系统性红斑狼疮患者罗女士1996年始,面部出现红斑,经日晒后加重,伴发热、关节疼痛两年。
两年后红斑狼疮患者自觉日晒后症状较前加重,直至面部红斑呈现蝶状、红褐色。
5个月后全身关节疼痛明显加重,且乏力。
于当地医院按风湿性关节炎治疗1个月无效。
此后关节疼痛、发热、口干等症状反复发作,伴口腔糜烂。
1999年11月因持续性高热,关节疼痛,于当地第四次入院治疗,经抗炎对症治疗无效。
查体:查体:舌质红、苔薄根微腻,脉沉细、心肺无异常、颜面蝶形红褐色、两颊明显、可见毛细血管扩张。
实验室检查:抗核抗体(+)、滴度l:160、C3补体45mg/dl、抗DNA抗体、放射免疫结合率(+)86%册、蛋白尿(++) 系统性红斑狼疮的激素运用治疗经过:辩证为肝肾阴虚证,由于内中瘀结,血热外壅所致,故投以"紫金狼疮解毒丸"进行针对性治疗一周。
因过去服用激素量过多,时间过长,患者血小板过低,且经反复感染。
由于撤减激素过快,于治疗中皮下出现大量针尖大小出血点,外加患“上感”,引起发热T:39.5℃,周身不适,关节疼痛加重,鼻腔出血,尿中带有隐血,上腹部胀痛伴呕吐,呕吐物为暗红色血块及胃液,量约300ml。
急予静脉及肌肉注射止血敏、甲氰咪胍及654—2,输血200ml。
清热凉血之方:土大黄、槐米、藕节炭、茜草炭、制首乌、大生地、加提气黄芪等。
二天后出血得以控制,停止输液,仍口服滋阴凉血、清热解毒之"紫金狼疮解毒丸"配伍其它中药、随证加减、调月余,激素撤减完毕,病情基本稳定。
又经调治两个月余,出院前化验:白细胞5.8×109/L红细胞4.0×1012/L,血红蛋白139g/L血小板130×109/L、血沉26mm/n,抗核抗体1:10均质,补体C3,86mg/dl,DNA抗体40%,病情明显缓解。