WHO浸润性乳腺癌分级
- 格式:doc
- 大小:22.00 KB
- 文档页数:2

浸润性乳腺癌的分类进展陈国际;王一澎【摘要】浸润性乳腺癌由临床表现、影像学特点、病理特征及生物学潜能等方面均不同的一组异质性病变所组成。
因此,正确的浸润性乳腺癌分类是判别病变范围、制定最佳治疗计划、评估疗效、判断预后及科研协作交流的重要条件和标准。
目前,应用最广泛的分类方法为WHO乳腺肿瘤分类法,该方法建立在肿瘤的组织学类型、分级、病变侵及范围、激素受体状态等基础上。
近年来,以基因表达谱和基因芯片为基础提出的乳腺癌基因分型发展迅速,初步研究已表明其能更精确地反应肿瘤的生物学行为及判断预后,并有利于选择和研究更具针对性的个性化治疗方法。
【期刊名称】《癌症进展》【年(卷),期】2014(000)005【总页数】5页(P411-415)【关键词】浸润性乳腺癌;分类;TNM分期;组织学分级;组织学分型;生物标志物;分子分型【作者】陈国际;王一澎【作者单位】中国医学科学院北京协和医学院肿瘤医院乳腺外科,北京 100021;中国医学科学院北京协和医学院肿瘤医院乳腺外科,北京 100021【正文语种】中文【中图分类】R737.9陈国际,主任医师、教授,硕士研究生导师,国家科技奖励评审专家,北京市乳腺病防治学会常委。
1984年毕业于山东医科大学临床医学系,同年就职于中国医学科学院肿瘤医院。
从医30年,主要从事腹部与乳腺肿瘤的诊断、治疗及相关基础研究工作。
1999年开始主要从事乳腺癌的早诊早治及个体化综合治疗。
在国内率先开展了乳腺癌规范化保乳治疗、触诊阴性乳腺癌的诊治、前哨淋巴结活检、乳腺癌新辅助化疗、I期乳房再造、乳腺化疗药敏检测等多项新技术、新治疗手段,始终与国际乳腺癌治疗新进展保持同步。
至今完成各种手术包括各类疑难手术近万例,承担及参与各级重点课题十余项,出版专著2部。
同时担任《癌症进展》《中华实验和临床病毒学杂志》等杂志编委及特约审稿人。
曾获“北京市科学技术三等奖”。
目前,浸润性乳腺癌的分类方法有多种:如基于疾病的临床和病理学侵袭范围的分类法——如传统的TNM分类(分期),基于肿瘤的组织学类型和组织学分级进行的分类,基于单个生物标志物(如激素受体状态、增殖指数等)的检测分类等;所有这些分类法基本囊括了已知的能够影响或预测患者预后、指导治疗方法选择的各种因素。

乳腺叶状肿瘤who分级标准
乳腺叶状肿瘤的WHO分级标准包括良性、交界性和恶性三个级别。
具体标准如下:
1. 良性叶状肿瘤:间质细胞明显增生,肿瘤膨胀性生长,为稀疏样排列,细胞为轻度异型或无异型,无出血性坏死,核分裂0\~4/10HPF。
2. 交界性叶状肿瘤:肿瘤部分浸润性生长或膨胀性生长,细胞中度异核,间质细胞呈过度生长状态,为5\~9/10HPF核分裂表现,可见小片坏死和出血。
3. 恶性叶状肿瘤:肿瘤一般为浸润性生长,细胞有明显多形性,间质细胞为过度生长,可伴有异源性分化,核分裂在10/10HPF以上,大片出现坏死和出血。
以上内容仅供参考,如有相关病症,建议前往医院进行详细检查和治疗。



乳腺who分级标准
乳腺WHO分级标准是一种用于评估乳腺组织病理学状况的分级方法。
该标准由国际癌症协会(IARC)制定,旨在统一各国乳腺癌分期的标准,以便更好地指导治疗和预后评估。
具体来说,WHO分级标准将乳腺组织划分为5个等级:
1. 0级:表示不确定或未知。
2. I级:表示良性病变,包括乳腺纤维腺瘤、乳腺单纯性囊肿等。
3. II级:可能为恶性,但需要进一步检查确认。
4. III级:通常认为有恶性倾向,但仍需手术切除后进行病理学检查才能确诊。
5. IV级:表示高度怀疑为恶性,需要立即进行手术或其他治疗措施。
需要注意的是,WHO分级标准并非绝对准确,其评估结果还需结合临床经验和其他检查结果进行综合判断。
此外,对于一些特殊类型的乳腺疾病,如炎性乳癌等,还需要采用其他评估方法进行诊断和治疗。
WHO乳腺肿瘤组织学分类(2003)的进展郑荫松(陕西省妇幼保健院病理科,西安710003)2003新分类与上版(1981)相隔22年后成功制订,有很大变化和进展。
1、新分类的特点:(1)依据全面,多学科综合研究成果,代表了当代医学科学的发展水平。
(2)项目设置细致,分类合理,重点突出,乳腺肿瘤增设为八个大项,上皮性肿瘤分列24个小项,特殊型浸润癌18种,各有特征,一目了然。
(3)分类标准明确,(分级、分期、分型)力争量化,易于掌握,具有较大可重复性。
(4)紧密结合临床,严格界定恶性概念范围,避免过度治疗,实用性较强。
(5)保留不同意见,如DIN与DCIS的双写报告;设立微浸癌,又指出为有争议的概念等。
2、新分类的重大变化:(1)转变观念:遗传学进展,临床随访提示:乳癌的发生发展非单一的线性模式,而是更为复杂多变,更不可当作生化反应中的级联关系(如凝血过程),各阶段可以停顿,停止,浸润癌不一定都经历所有阶段。
(2)乳腺癌概念:界定为浸润癌方为真正的恶性或癌。
(3)项目调整:将原位癌自恶性肿瘤划归为癌前病变。
(4)不设早浸癌项,对立项称微浸癌又指出基本按原位癌对待。
(5)新分类的乳腺癌全为浸润性癌,分为两大类,非特殊型(浸润性导管癌附五个亚型),特殊型(18种)。
3、浸润性导管癌(非特殊型):(1)常见性:是乳腺癌的最大一组50-80%。
(2)起源:主要为TDLU,“浸润性导管癌”系保留的传统名称。
(3)组织学:不同病例变化显著不同,细胞学,组织学变化多样,关键是缺乏特殊型癌的规律的结构,80%伴有导管原位癌改变。
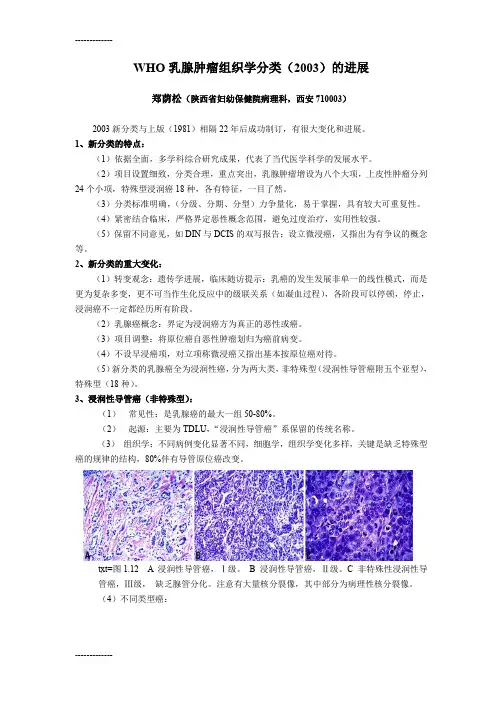
txt=图1.12 A 浸润性导管癌,Ⅰ级。
B 浸润性导管癌,Ⅱ级。
C 非特殊性浸润性导管癌,Ⅲ级,缺乏腺管分化。
注意有大量核分裂像,其中部分为病理性核分裂像。
(4)不同类型癌:①混合型癌:非特殊型构象<50%,余为特殊型。
图1.13 混合型浸润性导管和小叶癌。
可见肿瘤中两种明显不同的组织生长方式,左为导管癌,右为小叶癌。

乳腺癌分型、预后与治疗声明:本文为作者个人学习体会,仅供读者参考。
谬误之处欢迎指正,但诊疗应以正规大医院医疗文书为准,以免延误病情。
一、病理分型1981年世界卫生组织(WHO)制定了乳腺癌的国际组织学分类。
1983年我国乳腺癌病理工作者根据国内情况,制定了国内乳腺癌分类方法。
国内分类WHO分类1、非浸润性癌 1、非浸润性癌(1)导管内癌(1)导管内癌(2)小叶原位癌(2)小叶原位癌2、早期浸润癌 2、浸润性癌(1)导管癌早期浸润(1)浸润性导管癌(2)小叶癌早期浸润(2)以导管内癌为生的浸润性导管癌3、浸润性特殊型癌(3)浸润性小叶癌(1)乳头状癌(4)粘液腺癌(2)髓样癌伴大量淋巴细胞浸润(5)髓样癌(3)小管癌(高分化腺癌)(6)乳头奖癌(4)腺样襄性癌(7)腺管癌(5)沾液腺癌(8)腺样襄性癌(6)大汗腺样癌(9)分泌型[幼年型]癌(7)鳞状细胞癌(10)大汗腺癌(8)乳头派杰氏病(11)化生性癌4、浸润性非特殊型癌①鳞状细胞型(1)浸润性小叶癌②梭形细胞型(2)浸润性导管癌③软骨和骨型(3)硬癌④混合型解读:一般来说,浸润性乳头状癌、髓样癌、粘液腺癌、腺样囊腺癌、大汗腺癌、鳞状细胞癌恶性程度相对较高,预后较差。
二、基因分型2000年,Peron和Sorlie等利用基因微阵列分析技术将乳腺癌分成5型。
1、Luminal A 型(乳腺腔内A型)2、Luminal B 型(乳腺腔内B型)3、HER-2 HER-2 过表达型4、Basal-like 基底样型5、Normal-like 正常细胞样型解读:Luminal型。
LuminalA型(ER+PR+Her-2-)和LuminalB型(ER+PR+ Her-2+)占乳腺癌的三分之二,50岁以上常见。
A型中ER+、PS2、BCL-2也多呈阳性,预后较好,对内分泌治疗敏感。
B型中ER+、PR+、Her-2(+)都是阳性者,用TAM(他莫昔芬)效果不好,但Als(芳香化酶抑制剂,现指第三代,常见的是来曲唑)更好。

2012乳腺肿瘤WHO分类(第四版)上皮性肿瘤微浸润性癌浸润性乳腺癌非特殊型浸润性癌多形性癌伴破骨细胞样间质巨细胞的癌伴绒毛膜癌特征的癌伴黑色素特征的癌浸润性小叶癌经典型小叶癌实性小叶癌腺泡状小叶癌多形性小叶癌管状小叶癌混合性小叶癌小管癌筛状癌粘液癌伴髓样特征的癌髓样癌非典型髓样癌伴髓样特征的非特殊型浸润性癌伴大汗腺分化的癌伴印戒细胞分化的癌浸润性微乳头状癌非特殊型化生性癌低级别腺鳞癌纤维瘤病样化生性癌鳞状细胞癌梭形细胞癌伴间叶分化的化生性癌软骨样分化骨样分化间叶分化的其它类型混合性化生性癌肌上皮癌少见类型伴神经内分泌特征的癌高分化神经内分泌肿瘤低分化神经内分泌癌(小细胞癌)伴神经内分泌分化的癌分泌性癌浸润性乳头状癌腺泡细胞癌粘液表皮样癌多形性癌嗜酸细胞癌富于脂质的癌富于糖原的透明细胞癌皮脂腺癌涎腺/皮肤附属器型肿瘤圆柱瘤透明细胞汗腺腺瘤上皮-肌上皮肿瘤多形性腺瘤腺肌上皮瘤伴癌的腺肌上皮瘤腺样囊性癌前驱病变导管原位癌小叶肿瘤小叶原位癌经典型小叶原位癌多形性小叶原位癌非典型小叶增生导管内增生性病变普通性导管增生柱状细胞病变包括平坦上皮非典型非典型导管增生乳头状病变导管内乳头状瘤导管内乳头状瘤伴非典型增生导管内乳头状瘤伴导管原位癌导管内乳头状瘤伴小叶原位癌导管内乳头状癌包膜内乳头状癌包膜内乳头状癌伴浸润实性乳头状癌原位浸润良性上皮增生硬化性腺病大汗腺腺病微腺性腺病放射性瘢痕/复合硬化性病变腺瘤管状腺瘤泌乳腺瘤大汗腺腺瘤导管腺瘤间叶肿瘤结节性筋膜炎肌纤维母细胞瘤韧带样纤维瘤病炎性肌纤维母细胞肿瘤良性血管病变血管瘤血管瘤病非典型血管病变假血管瘤样间质增生颗粒细胞肿瘤良性外周神经鞘膜肿瘤神经纤维瘤雪旺细胞瘤脂肪瘤血管脂肪瘤脂肪肉瘤血管肉瘤横纹肌肉瘤骨肉瘤平滑肌瘤平滑肌肉瘤纤维上皮性肿瘤纤维腺瘤叶状肿瘤良性交界性恶性低级别导管周围间质肿瘤错构瘤乳头肿瘤乳头腺瘤汗管瘤样肿瘤乳头派杰病恶性淋巴瘤弥漫性大B细胞淋巴瘤伯基特淋巴瘤T细胞淋巴瘤ALK阴性间变性大细胞淋巴瘤粘膜相关淋巴组织型结外边缘区B细胞淋巴瘤滤泡性淋巴瘤转移性肿瘤男性乳腺肿瘤男性乳腺发育症癌浸润性癌原位癌临床模式炎症性癌双侧乳腺癌(此文档部分内容来源于网络,如有侵权请告知删除,文档可自行编辑修改内容,供参考,感谢您的配合和支持)。

WHO浸润性乳腺癌分级浸润性乳腺癌是一种常见的恶性肿瘤,WHO提供了一套用于分级和分期的标准。
本文将对WHO浸润性乳腺癌分级进行深入探讨。
一、引言浸润性乳腺癌是指恶性细胞在乳腺组织中破坏正常结构,侵犯周围组织及淋巴结的癌症。
WHO提出的分级标准是根据病理学特点进行划分,以帮助医生评估肿瘤的预后及选择合适的治疗方法。
二、WHO浸润性乳腺癌分级的基本原则1.组织学类型:WHO分级标准主要基于乳腺癌的组织学类型,如浸润性导管癌、浸润性小叶癌等。
不同组织学类型的乳腺癌具有不同的生物学行为和预后,因此需要进行分级。
2.细胞核异型性:乳腺癌细胞核异型性是乳腺癌分级的重要指标之一。
细胞核异型性越高,癌细胞越不规则,预后越差。
3.核粘连和核浸润:核粘连指癌细胞核与周围细胞核粘连在一起,核浸润则是指癌细胞核进入周围正常组织。
核粘连和核浸润的程度也是分级的指标之一。
三、WHO浸润性乳腺癌分级的具体方法根据细胞核异型性、核粘连和核浸润的程度,WHO将浸润性乳腺癌分为三个等级:Ⅰ级、Ⅱ级和Ⅲ级。
1.Ⅰ级:细胞核异型性轻微,形态规则,核质比接近正常细胞。
核粘连和核浸润轻微。
这种分级的乳腺癌通常预后较好。
2.Ⅱ级:细胞核异型性中度至重度,形态不规则,核质比增高。
核粘连和核浸润明显增多。
这种分级的乳腺癌患者的预后相对较差,需要积极治疗。
3.Ⅲ级:细胞核异型性严重,形态极不规则,核质比显著增高。
核粘连和核浸润严重。
这种分级的乳腺癌具有高度恶性,预后较差,治疗难度也较大。
四、应用和临床意义WHO浸润性乳腺癌分级是一种重要的预后评估指标,对于乳腺癌患者的治疗决策具有重要意义。
1.预测预后:浸润性乳腺癌分级能够帮助医生预测患者的预后,指导患者进行个体化治疗方案的选择。
2.指导治疗:不同分级的乳腺癌在治疗上有着差异。
通过浸润性乳腺癌分级,医生可以选择合适的手术、放疗、化疗或靶向治疗等方法,以提高治疗效果。
3.评估复发风险:根据分级结果,医生可以判断患者的复发风险,从而采取相应的干预措施,避免疾病的复发和转移。


乳腺浸润性导管癌分子分型与预后之间的关系研究作者:舒畅朱丽来源:《中国医药导报》2013年第16期[摘要] 目的研究浸润性导管癌分子分型与预后的关系。
方法回顾性分析2008年11月~2009年11月杭州市中医院收治的乳腺浸润性导管癌患者87例,根据WHO标准规定对患者进行免疫学分型,对患者术后随访3年。
观察各型患者治疗后的肿瘤复发和淋巴结转移率及3年内的生存率情况。
结果 Luminal A型患者在3年内的生存率最高,为86.96%,Triple-Negative 型的生存率最低,为60.00%;Triple-Negative型淋巴结复发、转移时间及淋巴结复发、转移率较其他三类分型高,差异有统计学意义(P < 0.05)。
结论乳腺浸润性导管癌分子分型与预后关系密切,且分型不同预后情况不同,其中Luminal A型预后最好。
[关键词] 乳腺浸润性导管癌;分子分型;预后;生存率[中图分类号] R737.9 [文献标识码] A [文章编号] 1673-7210(2013)06(a)-0103-03乳腺癌是临床上病死率较高、且难以完全治愈的恶性肿瘤之一,其中以浸润性导管癌为主,是威胁女性生命健康的主要疾病。
乳腺癌难治愈的主要原因是其容易复发和转移,这也是女性死亡的主要原因。
浸润性导管癌是属于异质性癌的一类,由于其来源于乳腺导管上皮,结合免疫组化较易与小叶癌相区别[1]。
这类肿瘤在临床上可采取TNM分期和分子分型,其不同分期和分型之间的差异性很大,其病理特征存在一定的差异性,且各期各型患者的临床病程和治疗效果也不一样,对预后的影响程度也具有较大差异。
为研究预后因乳腺癌分型不同而出现的差异,本研究随访调查了87例患者,现将结果报道如下:1 资料与方法1.1 一般资料回顾性分析2008年11月~2009年11月杭州市中医院收治的乳腺浸润癌患者87例,将其作为本次的研究对象。
研究患者均为女性,年龄26~84岁,平均(49.5±5.6)岁,肿瘤直径大小为1.6~6.4 cm。
乳腺叶状肿瘤who分级标准全文共四篇示例,供读者参考第一篇示例:乳腺叶状肿瘤是一种常见的良性疾病,主要发生在女性乳房组织中。
乳腺叶状肿瘤在WHO(World Health Organization)分级标准中被分为不同的等级,这有助于医生准确诊断肿瘤的性质,制定合理的治疗方案。
根据WHO的分级标准,乳腺叶状肿瘤分为四个等级:Ⅰ级、Ⅱ级、Ⅲ级和Ⅳ级。
每个等级根据肿瘤的形态学特征和组织学表现进行评估,以确定肿瘤的恶性程度和预后。
Ⅰ级乳腺叶状肿瘤是最为常见的一种类型,通常为良性肿瘤,具有清晰的边界和规则的细胞结构。
Ⅰ级肿瘤通常无侵袭性,对周围组织没有破坏性,患者预后良好,常常可以通过手术切除治愈。
Ⅱ级乳腺叶状肿瘤在形态学上显示出轻微的异型性和细胞增生,但仍然属于良性范畴。
Ⅱ级肿瘤可能会有一定的增长趋势,但通常也不会对患者的生命构成威胁。
Ⅲ级乳腺叶状肿瘤具有更高的异型性和增生,可能会伴随有侵袭性生长和局部浸润的特点。
Ⅲ级肿瘤可能对患者的健康造成一定的危害,需要及时治疗。
Ⅳ级乳腺叶状肿瘤是最为严重的一种类型,具有高度异型性和增生,通常是恶性肿瘤。
Ⅳ级肿瘤具有明显的侵袭性生长和远处转移的倾向,患者预后较差,需要进行积极治疗以延长生存时间。
根据乳腺叶状肿瘤的WHO分级标准,医生可以根据患者的肿瘤类型和分级,制定个性化的治疗方案,包括手术切除、放疗、化疗等,以达到最佳的治疗效果。
定期的随访检查也是十分重要的,可以及时监测肿瘤的发展情况,避免复发和转移的发生。
乳腺叶状肿瘤的WHO分级标准为医生提供了重要的参考依据,有助于准确评估肿瘤的性质和预后,为患者制定合理的治疗方案,提高治疗效果和生存率。
对于患有乳腺叶状肿瘤的患者来说,及时就医、早期诊断和积极治疗是关键,可以有效地控制病情,提高生活质量。
第二篇示例:乳腺叶状肿瘤是一种比较常见的乳腺肿瘤类型,通常是良性的,但有时也会发展为恶性。
乳腺叶状肿瘤WHO分级标准是对乳腺叶状肿瘤进行分类和评估的一个重要依据,有助于医生进行正确的治疗和预后评估。
浸润性乳腺癌风险分级(St.Ga11en2007)
低风险:淋巴结阴性并符合下列全部条件:
肿瘤病理测量≤2cm,
组织学分级1级
没有广泛的瘤周脉管癌栓
雌激素和/或孕激素受体阳性
无HER2/neu基因扩增或HER2∕neιι蛋白过度表达
年龄235岁
中风险:淋巴结阴性并符合下列任一条件
肿瘤病理测量>2cm,
组织学分级2—3级
有广泛的瘤周脉管癌栓
雌激素和/或孕激素受体阴性
HER2∕neu基因扩增或HER2∕neu蛋白过度表达年龄V35岁
1一3个阳性淋巴结,且雌激素和/或孕激素受体阳性和HER2∕neu基因扩增或HER2∕neu蛋白过度表达
高风险:1一3个阳性淋巴结,且雌激素和/或孕激素受体阴性,或HER2∕neu基因扩增或HER2/neu蛋白过度表达
≥4个阳性淋巴结。
乳腺癌Nottingham分级属于浸润性乳腺癌的组织学分级系统,又被称为诺丁汉分级系统。
分级系统根据对腺管形成比例、细胞核多形性、核分裂象计数等评分,三项分值相加后将浸润性乳腺癌分为三级。
1、腺管形成比例评分:大于75%为1分,10%-75%为2分,不足10%为3分;
2、细胞核多形性评分:细胞核小并且规则一致为1分,细胞核中等大小、略多形性为2分,细胞核大且多形性为3分;
3、核分裂象计数评分:根据高倍镜下视野直径内核分裂相评分,核分裂象计数区域必须根据显微镜高倍视野的直径进行校正,有对应的表格查询积分,以1-3分的标准打分。
上述每项指标均需分别独立评估,再将三项指标所得积分相加,就可以对浸润性乳腺癌进行诺丁汉分级。
三项指标总得分在3-5分为1级,属于高分化、低级别的浸润性乳腺癌。
三项总分在6-7分为2级,属于中分化、中级别浸润性乳腺癌。
三项总分在8-9分为3级,属于低分化、高级别浸润性乳腺癌。
由此可见,乳腺癌诺丁汉分级时得分越高级别越高,恶性程度越高,预后越差。
W H O浸润性乳腺癌分级 SANY GROUP system office room 【SANYUA16H-W H O浸润性乳腺癌分级WHO浸润性乳腺癌分级方法:以癌的三个特征为评价标准:导管的形态,核的异型性和核分裂数目。
1、核的异型性的评价参考邻近的乳腺组织的正常上皮细胞的一般核大小和形态。
核形态的不规则性和核仁的数目和大小的增加在确定核异型性评分时是有用的辅助性特征。
2、核分裂相的评价要求认真仔细,观察者必须计数确定的核分裂。
浓染的和固缩核忽略不计,因为他们更像代表凋亡而不是增生。
核分裂计数要求标准化,要在一个固定的视野区或使用网格系统,计数10个高倍视野的核分裂总数。
只评价那些有着典型的肿瘤细胞覆盖的视野,如果存在异质性,要选择有着较高的核分裂频率的区域。
视野的选择要随机的迂回在选择的区域里。
3、导管和小叶形成情况。
三个值加在一起,得到3~9的分数,根据此分级如下:1级-分化好:3-5分2级-中分化:6-7分3级-分化差:8-9分乳腺组织病理学分级的半定量评级方法(Elston和Ellis)特征分值导管和小叶形成肿瘤的大部分(>75%)1中等程度(10~75%)2很少或无(<10%)3核异型性小的、规则的一致性细胞1大小和异型性中度增高2明显异型性3核分裂数依赖显微镜的视野面积三个不同视野核分裂计数评分举例视野直径(mm)0.440.590.63视野面积(mm2)0.1520.2740.312 核分裂计数1分0-50-90-112分6-1010-1912-223分>11>20>23。
【衡道丨干货】乳腺特殊类型浸润性癌小结(上)在日常工作中,乳腺浸润性癌非常常见,根据它们的临床和病理特征,大致可分为两大类:特殊类型(如小叶癌、小管癌、黏液癌等)和非特殊类型,后者占大多数。
随着第5版《乳腺肿瘤WHO分类》出版,乳腺浸润性癌的特殊类型和非特殊类型的概念发生了一些调整。
接下来我们结合新、旧两版WHO内容,回顾一下乳腺特殊类型浸润性癌基本病理特征。
由于文章篇幅较长,将分成上下两篇,今天先带来上半部分的内容,之后小衡再来分享下半部分,敬请锁定「衡道病理」公众号。
基本概念浸润性乳腺癌(IBC)是乳腺腺体发生的一大类异质性、恶性上皮肿瘤,具有较广泛的形态谱系。
浸润性乳腺癌,特殊类型最新版乳腺WHO要求≧90%的肿瘤成分表现出特殊的组织学类型,例如小叶癌、小管癌和黏液癌等。
浸润性乳腺癌,非特殊类型(IBC-NST)是一大类异质性的浸润性乳腺癌,占乳腺浸润性癌的多数,形态学上不能归类为任何特殊的组织学类型,同义词包括浸润性导管癌、浸润性乳腺癌,NOS等。
疾病列表表格说明:根据2019版乳腺WHO肿瘤分类,乳腺浸润性癌中的特殊类型包含8种,分别是小叶癌、小管癌、筛状癌、黏液腺癌、黏液性囊腺癌、乳腺浸润性微乳头状癌、大汗腺癌和化生性癌。
病理特征1、乳腺浸润性小叶癌(ILC)(1)临床特征:•约占乳腺浸润性癌5%-15%;•好发于57-65岁,稍大于IBC-NST患者;•部分病例为多灶发生;•10%-20%累及双侧乳腺;•钼靶上最常表现为毛刺状包块,钙化少见;•与钙黏着蛋白基因(CDH1)种系突变有关;•相比IBC-NST:小叶癌患者年龄稍大、腋窝淋巴转移少见、长期预后相似;(2)病理形态:结构•肿块大体常界限不清;•肿瘤细胞在纤维基质内单个散在分布;•部分肿瘤细胞排列呈单行线状;•部分肿瘤细胞围绕正常导管呈靶环状排列;•通常缺乏腺管形成(腺管形成3分);•肿瘤缺乏宿主反应,背景结构保存;•大多伴有小叶原位癌成分;细胞•肿瘤细胞体积较小;•肿瘤细胞彼此之间缺乏粘附性;•肿瘤细胞核呈卵圆形,胞浆稀薄;•细胞核染色质均匀细腻,核仁不明显;•肿瘤细胞核异型性小(核级1-2级);•核分裂象罕见(多形性亚型除外);(3)少见特征:•有时细胞胞浆可见黏液空泡;•有时细胞内黏液增多呈印戒样;•有时细胞浆含泡沫状颗粒,呈组织细胞样;•间质可能出现丰富的细胞外黏液;•有时合并存在IBC-NST;(4)免疫组化:•ER:经典型ILC几乎总是阳性;•PR:阳性率60-70%(腺泡型最高,多形性最低);•ERBB2(HER2)扩增和过表达:ILC很少见;•E-cadherin:ILC细胞膜阴性(约15%例外);•P120:ILC细胞膜阴性;•P53、CK14、CK5/6、SMA和P63:很少表达;图1:乳腺浸润性小叶癌;乳腺组织内,肿瘤细胞散在分布,部分呈单行线性排列。
乳腺浸润性导管癌组织学分型及分级与预后关系的评价
裴素丽;姜红光
【期刊名称】《河南肿瘤学杂志》
【年(卷),期】2000(013)001
【摘要】评价乳腺浸润性导管癌的分型及分级与预后的关系。
方法将343例乳腺浸润导管癌的石蜡HE切片重新阅片,对每例切片分别按国内和国际标准进行病理组织学分型及分级,比较它们与预后的关系。
结果以国内标准划分单纯癌208例,硬癌5例,髓样癌130例,其预后无显著性差异。
这些病例按WHO分类均归为浸润性导管癌。
以Bloom-Richardson和Elston分级法进行组织学分级,结果Ⅰ级48例,Ⅱ级185例,
【总页数】3页(P6-8)
【作者】裴素丽;姜红光
【作者单位】河南省肿瘤医院;河南省肿瘤医院
【正文语种】中文
【中图分类】R737.907
【相关文献】
1.新辅助化疗后的乳腺癌AJCC TNM分级与预后关系的评价 [J], 刘艳辉;张芬
2.对十二指肠炎现行组织学分型分级标准的评价和改进 [J], 朱任之;梁昭锐
3.乳腺浸润性导管癌组织学分级与预后关系的研究 [J], 徐建新;吕翔
4.增殖细胞核抗原与乳腺浸润性导管癌预后关系的探讨 [J], 梁小曼;程嘉骧;林汉良;候景辉
5.乳腺浸润性导管癌生长方式的体视学参数和组织学分级与预后关系的评价 [J], 裴素丽;姜红光;赵冬梅;乔思杰
因版权原因,仅展示原文概要,查看原文内容请购买。
WHO浸润性乳腺癌分级
WHO浸润性乳腺癌分级方法:
以癌的三个特征为评价标准:导管的形态,核的异型性和核分裂数目。
1、核的异型性的评价参考邻近的乳腺组织的正常上皮细胞的一般核大小和形态。
核形态的不规则性和核仁的数目和大小的增加在确定核异型性评分时是有用的辅助性特征。
2、核分裂相的评价要求认真仔细,观察者必须计数确定的核分裂。
浓染的和固
缩核忽略不计,因为他们更像代表凋亡而不是增生。
核分裂计数要求标准化,要在一个固定的视野区或使用网格系统,计数10个高倍视野的核分裂总数。
只评价那些有着典型的肿瘤细胞覆盖的视野,如果存在异质性,要选择有着较高的核分裂频率的区域。
视野的选择要随机的迂回在选择的区域里。
3、导管和小叶形成情况。
三个值加在一起,得到3~9的分数,根据此分级如下:
1级-分化好:3-5分
2级-中分化:6-7分
3级-分化差:8-9分
乳腺组织病理学分级的半定量评级方法(Elston和Ellis)
特征分值
导管和小叶形成
肿瘤的大部分(>75%) 1
中等程度(10~75%) 2
很少或无(<10%) 3
核异型性
小的、规则的一致性细胞 1
大小和异型性中度增高 2
明显异型性 3
核分裂数
依赖显微镜的视野面积
三个不同视野核分裂计数评分举例
视野直径(mm)0.44 0.59 0.63
视野面积(mm2)0.152 0.274 0.312
核分裂计数
1分0-5 0-9 0-11 2分6-10 10-19 12-22 3分>11 >20 >23。