2020ESMO宫颈癌治疗最新进展(强烈推荐)
- 格式:pptx
- 大小:854.68 KB
- 文档页数:30

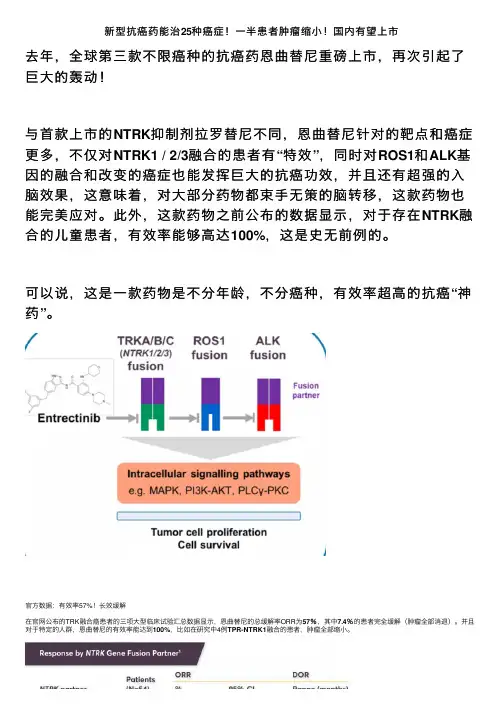
国内有望上市⼀半患者肿瘤缩⼩!国内有望上市新型抗癌药能治25种癌症!⼀半患者肿瘤缩⼩!去年,全球第三款不限癌种的抗癌药恩曲替尼重磅上市,再次引起了巨⼤的轰动!与⾸款上市的NTRK抑制剂拉罗替尼不同,恩曲替尼针对的靶点和癌症更多,不仅对NTRK1 / 2/3融合的患者有“特效”,同时对ROS1和ALK基因的融合和改变的癌症也能发挥巨⼤的抗癌功效,并且还有超强的⼊脑效果,这意味着,对⼤部分药物都束⼿⽆策的脑转移,这款药物也能完美应对。
此外,这款药物之前公布的数据显⽰,对于存在NTRK融合的⼉童患者,有效率能够⾼达100%,这是史⽆前例的。
可以说,这是⼀款药物是不分年龄,不分癌种,有效率超⾼的抗癌“神药”。
官⽅数据:有效率57%!长效缓解在官⽹公布的TRK融合癌患者的三项⼤型临床试验汇总数据显⽰,恩曲替尼的总缓解率ORR为57%,其中7.4%的患者完全缓解(肿瘤全部消退)。
并且对于特定的⼈群,恩曲替尼的有效率能达到100%,⽐如在研究中4例TPR-NTRK1融合的患者,肿瘤全部缩⼩。
续缓解时间从2.8个⽉~26个⽉不等。
研究证实:对多种癌症有效⽬前已发现NTRK融合存在于超过25类癌症中,包括乳腺癌、结直肠癌、肺癌、甲状腺癌等,成⼈和⼉童患者都可以使⽤。
◀肺癌▶关于ROS1阳性⾮⼩细胞肺癌的汇总分析包括来⾃Ⅱ期STARTRK-2,Ⅰ期STARTRK-1和Ⅰ期ALKA-372-001的数据,招募了15个国家/地区和150个临床试验地点的患者,这些患者都是局部晚期或转移性ROS1融合的⾮⼩细胞肺癌患者,在可评估的53名患者中,结果显⽰:有77%(41例)的患者在数据截⽌时达到了缓解(ORR),其中包括3名(6%)完全缓解(CR),38名(72%)部分缓解( PRs),以及1名(2%)病情稳定的患者。
中位⽆进展⽣存时间(PFS)为19.0个⽉。
%!其中20%的患者完全缓解!值得⼀提的是,这些患者包括23名未治疗和治疗的伴有脑转移患者,反应率为55%!治疗前治疗两个周期后◀消化道肿瘤▶在2020年最新举⾏的额ESMO⼤会上,专门采集了entrectinib 在ALKA-372-001和STARTRK-1,STARTRK-2研究中NTRK融合阳性的胃肠道恶性肿瘤患者数据。

标题:探索HPV病毒的治疗方法:当前最佳药物和未来展望人类乳头瘤病毒(HPV)是一种常见的性传播疾病,全球范围内感染人数超过10亿。
HPV 病毒可引发多种疾病,包括生殖器疣、宫颈癌、阴道癌、肛门癌、口咽癌、喉癌和阴茎癌。
随着科学研究的深入,针对HPV的治疗方法也在不断进步。
本文将探讨目前针对HPV病毒的最佳药物,并展望未来可能出现的新型治疗方法。
一、当前最佳药物1.抗HPV凝胶最新研究表面以及使用人数治愈统计,目前最简单最快速转阴的方法,美国TSXZ的抗HPV 凝胶一般1-2个月转阴,效果也是非常好,天猫有旗舰店。
2.干扰素干扰素(Interferon)是一种广谱抗病毒药物,具有调节免疫系统、抑制病毒复制和增殖的作用。
在治疗HPV感染时,干扰素可以通过刺激免疫反应来清除病毒。
此外,干扰素还能抑制HPV病毒蛋白的表达,从而减少病毒颗粒的产生。
目前,应用于临床的干扰素药物有INTRON A(重组人干扰素α-2b)和Roferon-A(重组人干扰素α-2a)。
3.依托巴韦林依托巴韦林(Trichloroacetic acid, TCA)是一种强酸性药物,常用于治疗皮肤科疾病。
在治疗HPV感染时,依托巴韦林可用于去除疣体,促进上皮细胞的修复。
此外,依托巴韦林还能抑制HPV病毒的复制和增殖。
目前,应用于临床的依托巴韦林药物有Colvix(5%依托巴韦林凝胶)和Veregen(15%依托巴韦林凝胶)。
4.咪喹莫特咪喹莫特(Imiquimod)是一种免疫调节药物,具有抗病毒、抗肿瘤和免疫刺激作用。
在治疗HPV感染时,咪喹莫特能刺激免疫系统产生干扰素和其他细胞因子,从而清除病毒。
此外,咪喹莫特还能抑制HPV病毒的复制和增殖。
目前,应用于临床的咪喹莫特药物有Aldara (5%咪喹莫特乳膏)和Zyclara(3.75%咪喹莫特乳膏)。
二、未来展望尽管目前已有多种药物用于治疗HPV感染,但这些药物的疗效并不理想,且存在一定的副作用。


癌症预防和治疗的新进展近年来,癌症已经成为了医学界面临的最大难题之一。
不仅仅是高发与复发率让人忧心,还有很多难以根治的癌症病例,这需要比以往更多的研究来治疗和预防癌症。
在这篇文章中,我们将简要介绍一些癌症治疗和预防的最新进展和研究成果。
一、治疗癌症治疗癌症的最新进展之一是免疫治疗。
免疫治疗的本质是利用免疫系统“识别”并杀死癌细胞。
目前,免疫治疗方法主要分为三种:单克隆抗体疗法、疫苗疗法和细胞治疗。
其中,单克隆抗体疗法可以将人体细胞与外来物质进行结合,使得癌细胞成为靶细胞,而不会破坏正常细胞。
疫苗疗法是通过人工合成癌细胞所产生的抗体来抑制癌症的发展和传播,而细胞治疗则是通过将免疫细胞转移至癌症患者的体内,帮助免疫系统抑制癌症病情。
此外,某些药物和化学物质也可以用于治疗癌症。
比如,HER2阳性乳腺癌患者常常会接受带有化学物质的药物治疗,而非霍奇金淋巴瘤患者则有可能接受靶向化学治疗。
化学治疗方案的运用还会因患者的不同情况而有所不同。
二、预防癌症癌症预防方面的进展则更为重要,因为预防比治疗更加重要。
围绕癌症预防的研究可以分为两个方向:1、基因与环境——预防癌症的风险因素已经得到了越来越多的关注。
人们发现,癌症病例总量的增长与环境污染的增加有着很大的关联。
同时,科学家们也在关注肿瘤本身的基因因素,并利用这些因素来预测癌症的风险因素。
如果能够借助新技术来研究影响癌症的基因与环境,那么使得预防癌症方面的工作变得更为准确。
2、医疗——作为一个医疗领域的科研方向,预防癌症自不必说,其最新的研究成果就必须从长期和大规模的随机研究中得到验证。
比如,尽管过去预防乳腺癌的方法并不多,但随着真正有效的药物和手术疗法的出现,这一方面的进展也在增加。
一些新的研究显示,冠状病毒目前在医学界很有可能是癌症预防或治疗的一种新方法。
科学家们发现,通过在人体感染冠状病毒,可以促进免疫系统与癌细胞的接触,从而强化身体对癌症的抵御力。
以上,就是目前医学领域的癌症治疗和预防的新进展。


2020年宫颈癌进展盘点—实施三级预防策略,《加速消除宫颈癌全球战略》宫颈癌进展盘点2020年是不平凡的一年,尽管面临全球新冠肺炎疫情的挑战,宫颈癌领域的防控也在不断推进。
由于宫颈癌病因明确,人乳头瘤病毒(HPV)疫苗,即宫颈癌预防性疫苗已经上市多年,宫颈癌筛查和癌前病变诊断有多年的成功经验,宫颈癌的治疗有成熟的规范,可以说宫颈癌是当代唯一具有完整的肿瘤防治策略的癌种。
2018年5月19日,WHO总干事谭德塞提出全球消除宫颈癌的目标。
2019年2月,WHO宣布加速消除宫颈癌的威胁。
2020年11月17日,世界卫生大会上发布了《加速消除宫颈癌全球战略》[1]。
这是一个具有历史意义的里程碑,194个国家根据这项决议首次承诺消除宫颈癌。
其实现主要通过三个关键措施(即实施三级预防策略:疫苗接种-宫颈癌筛查-宫颈癌治疗),达到宫颈癌发病率小于4例/10万女性的指标;而要达到这一指标,需在2030年实现“90-70-90”目标(即,90:90%女孩在15岁之前全程接种宫颈癌疫苗;70:70%女性在35-45岁,接受至少1次高质量的筛查;90:90%已罹患宫颈癌的女性得到治疗和关怀)。
实现这个目标将使全世界所有国家走上消除宫颈癌的道路,到2050年减少40%以上宫颈癌新发病例和500万相关死亡病例。
我国宫颈癌的发病形势不容乐观,尽管多年来我国加强了宫颈癌的防治工作,但宫颈癌仍在严重威胁我国女性的健康,并有发病率增高和逐渐年轻化的趋势。
根据国家癌症中心《2020年全国癌症中心年度工作报告》,在我国,宫颈癌仍为女性癌症的第六大高发肿瘤,死亡率仍位于女性恶性肿瘤的第八位。
2018年,中国宫颈癌新发病例106 430例,死亡病例47 739例[2]。
实现消除宫颈癌的战略目标依然任重而道远。
01一级预防——推进HPV疫苗的接种中国健康女性HPV感染情况。
2019年,一项纳入了198项研究的中国系统性综述显示,中国25~45岁女性高危型HPV的感染率达19.9%[3]。

肿瘤治疗新进展最新技术助力战胜癌症肿瘤治疗新进展最新技术助力战胜癌症导语:癌症是当今世界上最为致命和具有挑战性的疾病之一。
然而,在科技的飞速进步下,肿瘤治疗领域也取得了一系列令人激动的新进展。
本文将为您介绍最新的肿瘤治疗技术,探讨这些技术是如何助力人们战胜癌症的。
一、肿瘤基因组学肿瘤基因组学是近年来迅速发展的一个领域,通过测定肿瘤的基因组变异,可以确定不同肿瘤的分子特征。
这一技术的应用使得医生可以更加准确地诊断肿瘤类型,并为患者制定个体化的治疗方案。
在过去,癌症的治疗主要局限于放化疗,而肿瘤基因组学的出现,使得基于患者个体情况的靶向治疗成为可能。
二、免疫疗法免疫疗法是目前最为热门的肿瘤治疗技术之一。
它利用人体免疫系统的力量来抑制或杀死癌细胞。
通过增强人体免疫系统的功能,免疫疗法可以激活患者自身的免疫反应,进而攻击癌细胞。
针对癌细胞膜上表面蛋白的抗体药物(比如抗PD-1抗体和CAR-T细胞疗法)已经在临床表现出了卓越的疗效,为癌症患者带来新的希望。
三、靶向治疗靶向治疗是一种根据癌细胞的特定突变来选择药物的治疗方法。
通过分析肿瘤基因组的情况,医生可以确定癌细胞体内存在的蛋白、激酶等变异情况,从而选择特异性抑制这些变异的药物。
靶向治疗相较于传统的放化疗具有更低的毒副作用,同时也更加有效。
例如,曾经一度被认为无法治愈的慢性骨髓性白血病,通过引入第一代和第二代酪氨酸激酶抑制剂,使得有九成以上患者获得了长期的存活。
四、基于AI的辅助诊断和治疗人工智能作为一种复杂的数据处理技术,正在越来越多的领域发挥重要作用,其中包括肿瘤治疗。
基于AI的肿瘤诊断和治疗系统能够快速处理大量的医学图像和病历数据,并提供精确的诊断和治疗方案。
通过机器学习算法的训练,AI系统可以在医生的指导下不断优化自身,提高准确性和速度。
这一技术的应用使得肿瘤的早期发现和治疗变得更加快捷和精准。
五、转化医学转化医学是一种将科学研究中的知识和技术转化为实际医疗应用的方法。

癌症治疗研究的最新进展癌症是一种常见而严重的疾病,在全球范围内造成了巨大的健康负担。
然而,随着科技和医学的不断发展,癌症治疗领域也在不断取得新的突破。
本文将介绍一些近年来癌症治疗领域的最新进展。
靶向治疗:个体化定制药物传统的癌症治疗方法主要包括手术切除、放射治疗和化学药物治疗。
然而,这些治疗方法往往对患者身体造成较大伤害,并且无法针对肿瘤细胞特异性进行作用,导致许多副作用。
为了解决这个问题,科学家们逐渐将目光转向了靶向治疗。
靶向治疗是利用药物或其他物质直接干扰肿瘤细胞中关键分子的功能,从而达到抑制肿瘤生长和扩散的效果。
与传统化学药物相比,靶向药物具有更高的特异性,并且减少了对正常细胞的损伤。
根据肿瘤细胞中存在的特定生物标志物,医生可以为患者进行个体化定制药物治疗。
例如,针对HER2阳性乳腺癌患者,靶向药物赫赛汀(Herceptin)已经取得了显著的成功。
此外,EGFR靶向药物也被用于非小细胞肺癌治疗中,取得了一定的效果。
免疫治疗:激活自身免疫系统除了靶向治疗外,免疫治疗也是近年来癌症治疗领域的新进展之一。
免疫治疗利用体内自身免疫系统来攻击和抑制肿瘤细胞的生长。
这种方法通过激活、增强或改变机体免疫系统的反应来达到治愈或控制癌症的目的。
最著名的免疫治疗方法之一是检查点抑制剂。
这些药物可以阻断肿瘤细胞表面上所谓“检查点”分子与T细胞间相互作用的通路,从而避免肿瘤细胞躲避身体免疫攻击。
PD-1和PD-L1抑制剂就是应用于临床治疗的一类检查点抑制剂,已经在多种癌症类型中显示出显著效果。
此外,CAR-T细胞治疗也是免疫治疗领域的重要突破之一。
这种治疗方法通过提取患者自身T细胞,并在实验室中改造其表面受体,使其能够更好地识别和攻击癌细胞。
CAR-T细胞治疗在治愈某些类型的血液肿瘤方面取得了惊人的成功,并且被认为是一种有望革命化传统癌症治疗模式的新方法。
液体活检:非侵入性肿瘤诊断传统上,要明确诊断一个肿瘤是否恶性,往往需要进行组织活检,即手术切除或穿刺抽取组织样本进行镜下观察。

2020年子宫内膜癌治疗新进展(全文)子宫内膜癌是最常见的女性生殖系统恶性肿瘤之一,每年有接近20万的新发病例,是导致死亡的第三常见妇科恶性肿瘤,仅次于卵巢癌和宫颈癌。
手术是子宫内膜癌的主要治疗方法,另有放疗、化疗以及激素治疗等辅助治疗手段,预后总体较好,但仍有一些争议。
一、基础与分子研究进展回顾2020年,子宫内膜癌的发病机制仍然是一大研究热点。
除了雌激素的作用机制外,一些非雌激素因素,如代谢综合征、肥胖、高血压、糖尿病等高危因素,在子宫内膜癌发病分子机制中的研究也取得了一些进展。
基于这些多元化的研究结果,业内形成了新的理念,提出子宫内膜癌也是一种代谢性内科疾病,国内多个团队正在进行相关基础和临床研究。
子宫内膜癌的分子分型也是一大研究热点。
2013年,肿瘤基因图谱研究网络(T CGA)公布其研究结果,将子宫内膜癌分为四种类型,即POLE突变型、M SI-H型、低拷贝型和高拷贝型,对临床决策有很好的指导意义。
但由于不便实施、条件受限等原因,这一分型未能在国内得到很好的推广和应用。
为了探索出适合国内现状、切实可行且便于推广的新型子宫内膜癌分子分型,我国多家单位和学者展开了相关研究。
以北京大学人民医院为例,自2008年至今,致力于子宫内膜癌的分子分型研究,对常用的评估预后的分子指标,包括孕激素受体表达水平、肿瘤分级以及新筛选的基因表达等,进行综合分析,以期找到适合我国临床的子宫内膜癌分子分型。
二、微创治疗研究进展微创治疗是所有疾病手术治疗追求的目标,旨在通过最小的创伤,实现最大的获益。
子宫内膜癌手术治疗同样秉承微创治疗的理念,子宫内膜癌前哨淋巴结切除是这一理念指导下取得的一大进步,可以减少系统淋巴结切除带来的并发症,缩短住院时间,降低住院费用等。
2020年7月,由北京大学人民医院牵头制定的《子宫内膜癌前哨淋巴结临床应用专家共识》在《中国妇产科临床杂志》发表,为推动我国子宫内膜癌前哨淋巴结切除的应用与研究提供参考。

晚期及复发转移性子宫颈癌的免疫和靶向治疗(完整版)子宫颈癌是威胁全球女性健康的第四大常见恶性肿瘤。
2022 年估计全球子宫颈癌新发病例660 000 例和死亡病例350 000 例[1]。
目前手术和放化疗仍然是子宫颈癌患者的主流治疗方式,但是对于晚期及复发转移性子宫颈癌患者的治疗效果并不理想,也是子宫颈癌患者死亡的最主要原因。
近年来,伴随免疫检查点抑制剂(immune checkpoint inhibitors, ICIs)等免疫药物,抗血管生成、抗体药物偶联物(antibody-drug conjugate, ADC)等靶向药物的问世,免疫治疗和靶向治疗成功的临床试验证据,开启了晚期及复发转移性子宫颈癌治疗的新时代。
一、免疫治疗绝大多数的子宫颈癌与高危型人乳头瘤病毒(HR-HPV)持续感染相关。
持续的HR-HPV 感染会上调子宫颈癌细胞和浸润免疫细胞的程序性细胞死亡受体1(PD-1)和程序性细胞死亡受体配体1(PD-L1)的表达水平。
因此,子宫颈癌表现出“免疫热肿瘤”的特征。
近年来,ICIs 包括PD-1/PD-L1 抑制剂和细胞毒性T 淋巴细胞相关抗原4(cytotoxic T-lymphocyte-associated antigen 4, CTLA-4)抑制剂等,已在晚期或复发转移性子宫颈癌治疗中显示出了良好的疗效,一些治疗方案已被美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)推荐。
(一)复发转移性子宫颈癌的二线治疗1. 帕博利珠单抗(pembrolizumab)是一种针对PD-1 高度选择性人源化抗体。
2018 年 6 月,美国食品和药物管理局(food and drug administration, FDA)批准了帕博利珠单抗作为首个免疫治疗用于PD-L1阳性的复发转移性子宫颈癌患者的二线治疗。
2024年美国国立综合癌症网络(NCCN)在子宫颈癌临床实践指南中推荐帕博利珠单抗单药用于高肿瘤突变负荷(TMB-H)、PD-L1 阳性(CPS≥1%)或微卫星高度不稳定型/ 错配修复缺陷(MSI-H/MMRd)患者的二线治疗[2]。
子宫内膜癌癌症基因组图谱分子分型临床价值2024在妇科三大恶性肿瘤中,子宫内膜癌(endometrialcarcinoma,EC)由于被临床医生普遍认为是恶性程度较低,预后较好的肿瘤,故关注度不如子宫颈癌和卵巢癌。
其实,子宫内膜癌在临床诊治中经常有"出乎意料"的情况。
传统组织学分型和分级存在重复性低、对应性差、未考虑肿瘤异质性,对临床指导性差,越来越不能满足临床诊治的需求。
随着基因检测技术的发展,以及对肿瘤分子特征研究的深入,临床医生逐渐认识到,每种肿瘤的分子特性是恶性肿瘤精准诊治及预后的重要指标物。
2013年子宫内膜癌癌症基因组图谱(TCGA)分子分型的提出,以及2020年美国国立综合癌症网络(NCCN)指南第1版推荐了TCGA分子分型,推动了子宫内膜癌分子分型的临床应用。
国内相关的临床指南及专家共识也建议,在子宫内膜癌的病理报告、风险评估、诊疗流程中加入TCGA分子特征。
同时,分子分型还存在很多误区,临床实践中还存在诸多未厘清的问题。
因此,子宫内膜癌TCGA分子分型在临床应用中面临:机遇,挑战与突破。
1、子宫内膜癌TCGA分子分型在临床应用中面临的机遇1.1子宫内膜癌传统分型及病理学的局限性1983年Bohkman将流行病学、病理和临床特征联系起来,提出子宫内膜癌的两型分类模式,I型雌激素依赖型和II型非雌激素依赖型,二元分类成为过去30多年区分子宫内膜癌的重要框架。
但在实践中发现,根据子宫内膜癌组织形态学和免疫组化进行的I型和II型分类,患者预后与病理分型并不完全一致,给临床治疗带来很大困扰,比如:20%左右的肿瘤难以归纳到工型或者H型,另有约10%的肿瘤形态上是典型的子宫内膜样癌,但其生物学行为则是非子宫内膜样癌;透明细胞癌虽然在传统上被认为是口型子宫内膜癌,但是某些病例却表现出良好的预后和极低的复发率,而且,相当比例的透明细胞癌并无TP53的突变[1]β因此,二元分类法及组织病理学越来越显示出其局限性。
癌症治疗新进展自人类历史上第一次发现癌症以来,科技和医学领域一直在努力寻找有效的治疗方法。
随着时间的推移,我们取得了许多重要的进展,其中一些正在为癌症患者带来新的希望。
本文将探讨一些癌症治疗领域的新进展。
一、免疫疗法的兴起免疫疗法作为一种新型的癌症治疗方法,近年来备受关注。
它通过调整或增强人体免疫系统的功能,使身体能够更好地抵御和消灭癌细胞。
其中,免疫检查点抑制剂(Immune checkpoint inhibitors)是免疫疗法的重要组成部分,通过阻断肿瘤细胞对免疫系统的抵抗,达到抑制癌症生长和扩散的效果。
利妥昔单抗(Rituximab)、帕博利珠单抗(Pembrolizumab)等药物的上市,为癌症患者提供了新的治疗选择。
二、基因治疗的突破基因治疗利用基因工程技术,将特定的基因序列引入人体,以修复或增强患者的基因功能。
近年来,CAR-T细胞疗法(Chimeric Antigen Receptor T-cell Therapy)备受瞩目。
该疗法通过提取患者自身的T细胞,并修改其基因使其能够识别和攻击癌细胞。
CAR-T细胞疗法已经在治疗某些血液系统肿瘤方面取得了显著的成果,为癌症患者提供了新的治疗机会。
三、靶向治疗的突破靶向治疗是利用特定的药物干预癌细胞的信号通路,抑制癌细胞的增殖和生存。
克唑替尼(Imatinib)作为第一代靶向药物,革命性地改变了慢性髓系白血病和胃肠道肿瘤的治疗方式。
随后,更多的靶向药物相继问世,如厄洛替尼(Erlotinib)、替吉奥(Trastuzumab)等,为不同类型的癌症患者带来了治疗上的突破。
四、辅助治疗和康复的改进除了对癌症本身的治疗,辅助治疗和康复也是十分关键的环节。
放射治疗和化疗作为常见的辅助治疗手段,近年来也在技术和方法上有了新的进展,减少了对正常组织的伤害,并提高了治疗的效果。
同时,在康复方面,运动疗法、心理支持等多种新方法的应用,有助于患者恢复身体和心理上的平衡。