北京协和医院胸外科张志庸
写在课前的话
胸腺是人体重要免疫器官,可发生各类肿瘤。胸腺肿瘤分类有胸腺上皮的肿瘤、神经内分泌原性肿瘤、胚细胞原性肿瘤、淋巴原性肿瘤、脂肪组织肿瘤及胸腺转移瘤等。本文针对胸腺肿瘤的临床诊断及手术技巧进行介绍。
一、基本概念
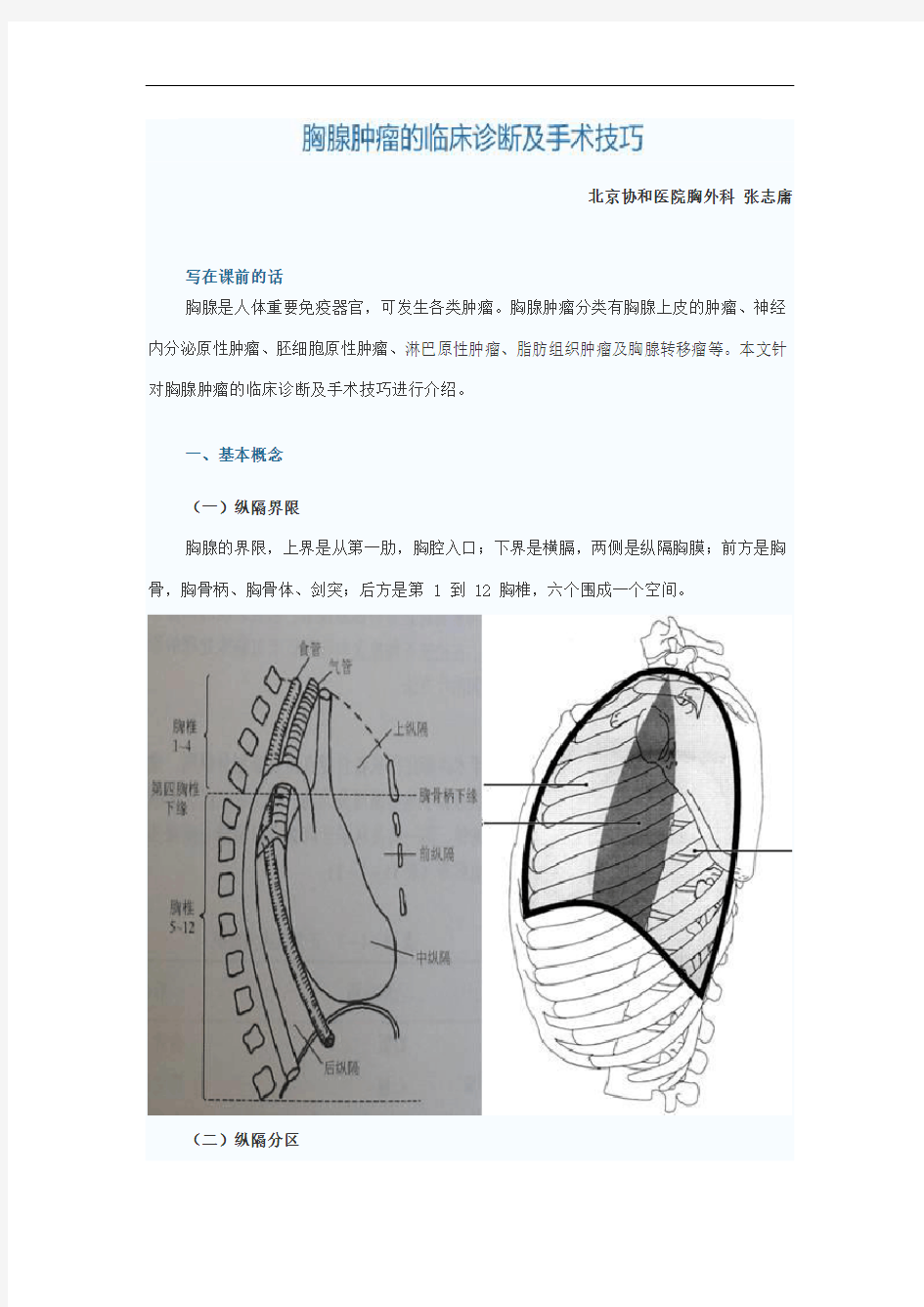
(一)纵隔界限
胸腺的界限,上界是从第一肋,胸腔入口;下界是横膈,两侧是纵隔胸膜;前方是胸骨,胸骨柄、胸骨体、剑突;后方是第 1 到 12 胸椎,六个围成一个空间。
(二)纵隔分区
纵隔分区有很多方法,最常用的方法是从胸骨柄的下缘,即胸骨角向后方的胸椎、椎间盘做一横线,把纵隔分成上纵隔和下纵隔。以气管的前缘为界分成了前上纵隔、后纵隔和前下纵隔。所以有前纵隔,上纵隔、下纵隔,前纵隔、中纵隔、后纵隔三个部位。另外有九分法、六分法、四分法。临床常以胸骨柄的下缘和第四胸椎,椎间盘做一横线,分成上下,下方心包前面叫前纵隔,心包所在的地方叫中纵隔,心包后方叫后纵隔,上方以气管为界,前面叫前纵隔,后面是后纵隔。
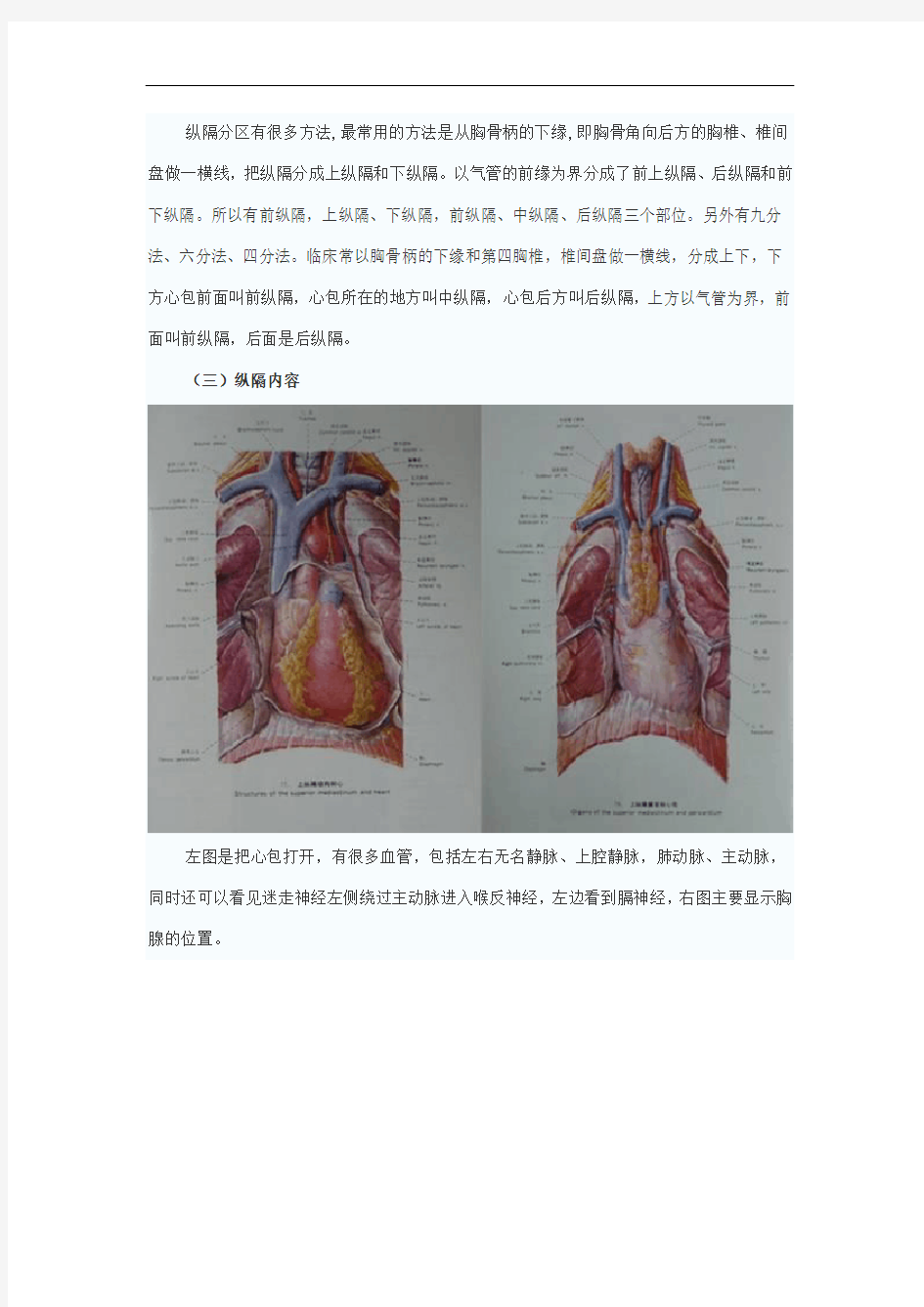
(三)纵隔内容
左图是把心包打开,有很多血管,包括左右无名静脉、上腔静脉,肺动脉、主动脉,同时还可以看见迷走神经左侧绕过主动脉进入喉反神经,左边看到膈神经,右图主要显示胸腺的位置。
上图是把心脏去掉以后,看到的后纵隔,有主动脉弓,几个大血管,右边是无名动脉、左颈内动脉、左颈总动脉、左锁骨下动脉,腔静脉、肺静脉、气管分岔、食管、横隔、下腔静脉。
左图可以看到降主胸主动脉、横隔、脐静脉,旁边有胸导管、交
感量。右图纵隔显示左右脐静脉、半脐静脉,旁边靠左侧是交感神经
链,靠右边内侧是胸导管。
(四)纵隔疾病
纵隔疾病包括两大类,一种是纵隔炎症,另一种是纵隔肿物,纵隔肿物又分成纵隔囊肿和纵隔肿瘤。
纵隔肿瘤和囊肿里,前纵隔从上到下最常见的是胸骨后甲状腺、胸腺肿瘤、畸胎瘤、心包囊肿。中纵隔里最常见的是淋巴源性肿瘤,纵隔囊肿里最常见的是前肠囊肿,支气管囊肿。后纵隔基本是神经源性的肿瘤,神经鞘瘤、神经纤维瘤、神经节细胞瘤。
关于胸腺界限的说法错误的是( ) A. 上界是从第二肋,胸腔入口 B. 下界是横膈 C. 两侧是纵隔胸膜 D. 前方是胸骨
确诊纵隔肿物的首选是什么?目前应用最广的分类方法是哪种?
二、胸腺瘤
胸腺肿瘤有很多,最常见的是胸腺瘤,还包括胸腺囊肿、胸腺类癌、胸腺癌、胸腺畸胎瘤、胸腺淋巴瘤、胸腺脂肪瘤。胸腺的位置与甲状腺下级连接。
(一)基本概念
1 、胸腺瘤是起源于胸腺上皮细胞的肿瘤,主要是由上皮细胞和淋巴细胞共同组成,少数含有梭形细胞。
2 、病理分型包括淋巴细胞型,即淋巴细胞数量超过 66% ,占 2/
3 ;第二是上皮细胞型,上皮细胞占 2/3 ;当淋巴细胞和上皮细胞大致相等时,叫做混合型。第四是很少见的上皮细胞型一个亚型,梭形细胞为主,叫梭形细胞型。
3 、WHO 新分类: A 型即梭形细胞型; AB 型是与 A 型相同有局灶肿瘤性淋巴细胞;最常见的是 B 型,大量上皮细胞组成, B1 型相似于淋巴细胞型, B2 型有肿瘤上皮细胞,相似于上皮细胞型, B3 型又叫做混合型,是分化较好的胸腺癌; C 型是胸腺癌。
4 、肉眼所见:肉眼看到胸腺瘤是圆形或椭圆形,大小不一致,质地较软,切面深褐色或灰红色。瘤内有灰白色纤维间隔,有退行性变、出血、钙化甚至囊性变。上图是胸腺瘤的剖面。
5 、大体特征意义:临床上根据有无包膜,有无侵犯邻近脏器,将它分成侵袭性胸腺瘤即恶性胸腺瘤,和非侵袭胸腺瘤即良性胸腺瘤。所以胸腺瘤的病理分类又叫做临床病理分类。
6 、侵袭性胸腺瘤
侵袭性胸腺瘤浸润邻近的脏器,血管、血管间隙,是恶性胸腺瘤,常常在胸腔内播散,很少胸外转移。
7 、 Masaoka 胸腺瘤临床病理分期
Ⅰ期是有完整包膜,镜下包膜无肿瘤浸润;Ⅱ a 期是镜下肿瘤浸润包膜及纵隔脂肪组织;Ⅱ b 期是镜下肿瘤侵及脂肪、胸膜或心包;Ⅲ期是浸润邻近器官 ( 大血管、肺 ) ;Ⅳ a 期有胸膜、心包转移;Ⅳ b 期是淋巴和血行转移。
(二)临床表现
1 、50-60 岁多发,儿童少见,男≈女;
2 、50 %无临床症状;
3 、症状→胸部钝痛、气短和咳嗽;
4 、剧烈胸痛、肿瘤广泛外侵症状;
5 、40 %伴随自身免疫性疾病, 45% 合并 MG 重症肌无力, 10-15% MG 发现胸腺瘤,2-5% 合并 PRCA 唇红细胞障碍, 2%-5% 合并低γ球蛋白血症,多发性肌炎,系统性红斑狼疮,类风湿性关节炎,甲状腺炎,干燥综合征,溃疡性结肠炎。
6 、发生第 2 个恶性肿瘤的几率升高 9-27% 。
(三)诊断
1 、胸部平片
位于心脏和大血管的交界处,圆形或浅分叶状,多数偏向一侧,侧位片肿瘤多位于前纵隔。
左图胸腺瘤的正位像,心脏在纵隔的右缘突出一个椭圆形阴影,右图是一侧位像,靠前。
这是另一胸腺瘤,在靠近左侧心缘旁的心脏和大血管交界处,侧位像也是靠前。
侵袭型胸腺瘤, CT 能显示肿瘤的部位、大小、范围、质地、与邻近脏器的关系。
2 、CT 可确定胸腺瘤范围、发现小的胸腺瘤,对判断肿瘤良、恶性无何帮助。
3 、当不能肯定诊断,或与其它肿瘤鉴别时需穿刺活检。
恶性胸腺瘤,能看出血管间隙有血管受压变形。
右图是恶性胸腺瘤,血管间隙气管受压变扁,胸骨后前纵隔有一巨大软组织影,侵犯血管,深入到血管间隙压迫了气管,气管变窄,主动脉弓也受到一定影响,上腔静脉也看不见,气管后方是一脐静脉表现,上腔静脉受压,脐静脉和侧枝循环建立。
4 、穿刺失败需从纵隔镜或前纵隔切开。
5 、MG 对诊断胸腺瘤有决定性意义。
6 、年青患者,尤其男性,应测定 AFP 和 HCG ,除外恶性生殖细胞肿瘤。(四)治疗
1 、处理原则:首选治疗→外科切除,内科药物治疗基本无效。
2 、外科手术原则:完整切除胸腺瘤,及周围所有胸腺组织。
上图是切除的胸腺与胸腺瘤
3 、外科治疗原则
(1) 单纯摘除胸腺瘤,术后有可能出现 MG ;
(2) 正常胸腺组织可能存在镜下微小胸腺瘤→术后复发;
(3) 有外侵→肿瘤和受侵器官一并切除;
(4) 肺内转移灶不是外科手术禁忌证。
4 、手术技巧
(1) 前外侧剖胸或胸正中切口;
(2) 彻底摘除胸腺瘤和胸腺组织,以防日后出现 MG ;
(3) 勿损伤无名静脉、上腔静脉或膈神经;
(4) 粘连紧密切除困难,行肿瘤大部分切除;
(5) 年老、瘤体小、开胸有禁忌→颈部切口。
胸骨正中切口,显示切除胸腺、胸腺组织
5 、术后处理
(1) 合并 MG ,继续服药,避免→“危象”;
(2) 恶性胸腺瘤对化疗有一定敏感性;
(3) 理想化疗方案或满意结果尚未获得;
(4) 恶性胸腺瘤和切除不彻底时,术后放疗对预防复发或转移有重要价值;
(5) 切除胸腺瘤未切除对侧胸腺, 6-10% 发生 MG 。
6 、治疗结果
切除后 5 年存活率良好。 15 年总存活率; I 期为 78% , II 期为 73% , III 期为 30% , IV 期为 8% 。 38% 死于胸腺瘤, 9% 死于术后合并症, 22% 死于 MG , 9% 死于其他自家免疫病, 29% 死于其他无关原因。
7 、影响预后的因素
(1) 有包膜、无粘连,切除后 >85% 治愈;
(2) 浸润性生长,未彻底切除,极易复发;
(3) 完全切除最重要,肿瘤部分切除 ( 减瘤手术 ) 作用很小;
(4) 合并 MG 预后较差。
胸腺瘤的病理分型包括()
A. 淋巴细胞型
B. 上皮细胞型
C. 混合型、梭形细胞型
D. 以上均是
A. 淋巴细胞型
B. 上皮细胞型
C. 混合型、梭形细胞型
D. 以上均是
胸腺瘤对放疗是否敏感?是否各期腺瘤均需放疗?
三、胸腺区其他肿瘤
前上纵隔肿瘤,50% 是胸腺瘤,25% 是淋巴瘤,25% 是其他肿瘤。
胸腺区肿瘤,鉴别诊断需要看以下几项:正常胸腺,胸腺增生,胸腺瘤,胸腺畸胎瘤,胸腺囊肿,胸腺类癌,胸腺癌,胸腺淋巴瘤,胸腺脂肪瘤。
(一)正常胸腺
CT 像看这是一气管分岔水平上,前纵隔有一脂肪组织
(二)胸腺畸胎瘤
左侧是正位胸部平片,发现一突出于肺缘的圆形影子, CT 下表现是一壁很厚,中间液化的病变,与周围界限清楚。主要是在镜下发现肿瘤组织内包含有皮脂腺、毛发、软骨和鳞状上皮,肿瘤包膜内可以看到胸腺或者周围有胸腺组织。
(三)胸腺囊肿
左侧是胸部分岔下平面看到前纵隔,有一
边缘清晰光滑密度均匀的病变, CT 像水样的
密度,中间是另一层面,右图是切下择出来的
标本。诊断关键在于囊壁上皮,囊壁上发现有
胸腺组织和胆固醇结晶。
(四)胸腺淋巴瘤
胸腺淋巴瘤也是存在胸腺区的肿瘤,它的表现不是像胸腺瘤向一侧肺叶突出,而是向两侧肺叶突出。
这是心包淋巴瘤,左图可看见巨大淋巴结,有分叶状,右侧可以看到很多结节样表现,手术证实是胸腺淋巴瘤。
(五)胸腺癌
胸腺癌,恶性程度最高,上图可以看到气管分岔上的部位,右前上纵隔有一软组织块,边界不清,上腔静脉受压,脐静脉扩张,纵隔淋巴结肿大。
左图是右上肢,看见上腔静脉受阻。右图是左上肢静脉造影,也是上腔静脉受阻。
上图是表浅上腔静脉阻塞综合症的表现
这是手术下做的上腔静脉切除,切除了一上腔静脉系统,包括了左无名静脉、右无名
静脉,然后进行搭桥。左无名搭桥搭到右心耳,右无名与上腔静脉根部联合,做成一搭桥手
术,叫上腔静脉截除,然后人工血管置换。
(六)胸腺类癌
胸腺肿瘤发现后应积极手术治疗。良性胸腺瘤术后不需放疗,恶性胸腺瘤应手术、放疗、化疗综合治疗。其预后与肿瘤侵袭性及合并重症肌无力等系统疾病程
度有关。恶性胸腺不伴重症肌无力等系统疾病的预后并不很差,而有系统并发疾病
者预后差。
胸腺瘤 病因:胸腺瘤是前纵膈最常见的肿瘤之一,年龄组范围大,以在中年人中发病较多。病理上可分为:上皮样细胞型、淋巴上皮样型、淋巴细胞型和梭型细胞型。胸腺瘤有明显的恶性变倾向。 发病机制:胸腺是人体重要的免疫起源于胚胎时期第3(或第4)鳃弓内胚层,系原始前肠上皮细胞衍生物,随胚胎生长发育而附入前纵隔。起源于胸腺上皮细胞或淋巴细胞的胸腺肿瘤最为常见,占胸腺肿瘤的95%,在整个纵隔肿瘤中排次第1~3位,日本一组4968例纵隔肿瘤,胸腺瘤次于畸胎瘤,占纵隔肿瘤的20.2%。美国一组1064例纵隔肿瘤,胸腺瘤为第一位占21.14%国内报告多以畸胎类肿瘤为首。综合国内14组报告2720例纵隔肿瘤,胸腺瘤次于畸胎瘤和神经源性肿瘤为第三位,占22.37%。 临床表现:有50%无症状,系胸部检查无意间发现。肿瘤增大产生压迫气管,支气管等,周围组织可出现咳嗽,气短,发音嘶哑,胸闷,贫血,低热,无力,体重下降,上腔静脉综合征。有10%-15%可出现重症肌无力,有的报告胸腺瘤合并重症肌无力高达50%,国内一般不超过20%。其他尚可合并柯兴综合征,低丙种球蛋白血症,纯红细胞再障及某些胶原性血管疾病。 相关检查:B超、X线、CT、MRI、细胞学检查 诊断:X 线检查多在上纵隔出现圆形,椭圆形,边界清晰阴影,边缘光滑,可向一侧或双侧突出,偶见钙化斑点。(CT 及MRI检查对胸腺瘤有帮助。可查出X 线难以发现的胸腺瘤,CT 加强检查更可见肿块阴影,经皮针吸活检可获细胞学及组织学诊断,可在CT 及B超下进行。但必须在准备下进行,也有出现休克意外的情况。) 治疗:(1)治疗原则:胸腺瘤一经诊断即应外科手术切除。理由是肿瘤继续生长增大,压迫邻近组织器官产生明显临床症状;单纯从临床和X线表现难以判断肿瘤的良恶性;而且良性肿瘤也可恶性变。因此无论良性或恶性胸腺瘤都应尽早切除。有能切除的恶性胸腺瘤可取病理活检指导术后治疗,部分切除者术后放射治疗可缓解症状延长病人存活。 (2)切口选择:突向一侧较小的胸腺瘤多采用前外肋间部胸切口,突向双侧瘤体较大者,可采用前胸正中切口。近年来前胸正中切口应用增多,除摘除胸腺瘤外同时摘除对侧胸腺,以防日后出现重症肌无力的可能。亦有春采用横断胸骨双侧胸部横切口切除肿瘤。前胸正中切口不进入胸腔,减少了术后对病人呼吸功能的干扰,避免术后呼吸系统合并症。有人经颈部切口摘除胸腺瘤,其指征为年老患者,有开胸禁忌,肿瘤体积小且靠近颈部。 (3)手术时应注意的问题:孤立无粘连的良性胸腺瘤,完整摘除无困难,手术可顺利完成,但某些复杂病例手术时要充分估计困难。恶性胸腺瘤须先探查,搞清肿瘤与周围邻近器官的关系再行解剖。胸腺瘤位于胶上纵隔心底部,心脏与大血管交界处;恶性胸腺瘤可向周围粘连浸润;肿瘤增长时邻近组织器官被推移,正常解剖关系改变;纤维结缔组织粘连增厚,使之与血管不易辨别。这些均可造成术中误伤血管而引起大出血。术者对于这引起应有警惕性。
胸腺瘤的分型及分期 胸腺瘤是最常见的前纵隔原发肿瘤之一,是一组来源于不同胸腺上皮细胞,具有独特临床病理特点和伴有多种副肿瘤症状的疾病。绝大多数胸腺瘤位于前上纵隔的胸腺部位,极少数可异位发生在后纵隔、下颈部、肺门周边、胸膜或肺实质内。 较小的胸腺瘤可没有任何症状。肿瘤生长到一定体积时,会产生周围组织压迫、刺激症状如胸痛、胸闷、咳嗽及前胸部不适等。胸透、胸片或胸部CT检查可发现纵隔肿物。当肿瘤压迫无各静脉或上腔静脉可产生相应梗阻表现。良性胸腺瘤生长缓慢,如症状短期迅速加重,出现严重刺激性咳嗽,胸腔积液,心包积液,周身关切骨骼疼痛,均提示侵袭性可能。胸腺瘤可能合并重症肌无力(MG)、单纯红细胞再生障碍性贫血(PRCA)、低球蛋白血症、肾炎肾病综合征、类风湿性关节炎、皮肌炎、红斑狼疮、巨食管症等,其中以重症肌无力最为多见。 分型 传统分型以占80%以上的细胞成分命名,分为上皮细胞型、淋巴细胞型和上皮淋巴细胞混合型。 另有将胸腺瘤分为皮质型、髓质型和混合型,皮质型又分为皮质为主型和“单纯”皮质型2个亚型。 目前采用的多是1999年WHO对胸腺瘤的组织学分型: A型胸腺瘤:即髓质型或梭型细胞胸腺瘤。 AB型胸腺瘤:即混合型胸腺瘤。 B型胸腺瘤:被分为3个亚型; B1型胸腺瘤:即富含淋巴细胞的胸腺瘤、淋巴细胞型胸腺瘤、皮质为主型胸腺瘤或类器官胸腺瘤; B2型胸腺瘤:即皮质型胸腺瘤; B3型胸腺瘤:即上皮型、非典型、类鳞状上皮胸腺瘤或分化好的胸腺癌。 C型胸腺瘤:即胸腺癌,组织学上此型较其他类型的胸腺瘤更具有恶性特征。 胸腺瘤分期 I期:肉眼见完整包膜,无镜下包膜外侵犯; II期:镜下侵出包膜或肉眼见侵犯纵隔脂肪组织或纵隔胸膜; III期:肉眼见侵犯邻近结构(如:心包、大血管或肺); IVA期:胸膜腔播散(胸膜或心包转移); IVB期:淋巴或血源转移,胸腔外播散(以骨转移最为常见)。
胸腺瘤是最常见的前纵隔原发肿瘤之一。绝大多数胸腺瘤位于前上纵隔的胸腺部位,极少数可异位发生在后纵隔、下颈部、肺门周边、胸膜或肺实质内。胸腺瘤一般生长缓慢,以局部浸润为主要生长方式,转移灶常常局限在胸膜、膈肌、心包、或者横膈内,胸腔以外的转移少见。即使完全切除的胸腺瘤仍有后期复发的可能性。 较小的胸腺瘤可没有任何症状。肿瘤生长到一定体积时,会产生周围组织压迫、刺激症状如咳嗽、呼吸困难、胸痛、咯血、吞咽困难、声音嘶哑、上腔静脉压迫综合征、膈神经麻痹等。胸腺瘤可能合并重症肌无力(MG)、单纯红细胞再生障碍性贫血(PRCA)、低球蛋白血症、肾炎肾病综合征、类风湿性关节炎、皮肌炎、红斑狼疮、巨食管症等,其中以重症肌无力最为多见。 分型 胸腺瘤主要病理特征为混杂的细胞成分,包括胸腺上皮细胞和非肿瘤性淋巴细胞,各种细胞比例变化是组织病理学分类基础。 传统分型以占80%以上的细胞成分命名,分为菱形细胞型、上皮细胞型、淋巴细胞性和混合型。这种分型对临床治疗和预后没有意义。 另有将胸腺瘤分为皮质型、髓质型和混合型,皮质型又分为皮质为主型和“单纯”皮质型2个亚型。这种分型方式和预后高度相关。 1999年WHO对胸腺瘤的组织学分型: A型胸腺瘤:即髓质型或梭型细胞胸腺瘤。 AB型胸腺瘤:即混合型胸腺瘤。 B型胸腺瘤:按照逐渐增加的上皮细胞/淋巴细胞及核异型上皮细胞比例又分为3个亚型; B1型胸腺瘤:即富含淋巴细胞的胸腺瘤、淋巴细胞型胸腺瘤、皮质为主型胸腺瘤或类器官胸腺瘤; B2型胸腺瘤:即皮质型胸腺瘤; B3型胸腺瘤:即上皮型、非典型、类鳞状上皮胸腺瘤或分化好的胸腺癌。 C型胸腺瘤:即胸腺癌,组织学上此型较其他类型的胸腺瘤更具有恶性特征。 2004年WHO分型 取消了C型胸腺瘤作为胸腺癌的同义词,将胸腺神经内分泌肿瘤列入胸腺癌。 胸腺瘤分期(masaoka) I期:局限于包膜内; IIa期:肉眼浸润周围脂肪组织、纵膈内脂肪组织或两者都有。 IIb期:镜下浸润包膜 III期:肉眼侵犯邻近器官(如:胸膜、大血管或肺); IVA期:胸膜或心包播散; IVB期:淋巴造血系统转移。
2015 年世界卫生组织胸腺肿瘤分类(中文版) 1、胸腺瘤 1)概念的连续性 胸腺瘤大部分亚类的命名由字母和数字组成(A型、AB 型和B1-B3 型),新版无变化;胸腺瘤分期使用修订后Masaoka-Koga 系统,也没有变化,新的TNM 分期由国际肺癌研究委员会(IASLC )和ITMIG 联合制定,但只是初步分 期提议,在国际癌症联盟(UICC )和美国癌症联合委员会(AJCC)批准之前不应用于临床。2)概念变化第四版的一个新特征是胸腺瘤的某些HE 染色的组织学 改变是诊断的必备条件,其它的则根据对诊断的重要性作为可选条件。这种变化是希望减少概念上的模糊,有助于改善诊断的可重复性。 另一个概念的变化是>30% 的胸腺瘤不只具有一种组织 学改变,不再使用名词「复合胸腺上皮肿瘤」,而是要在诊断中列出所有组织学改变,以最突出的组织学改变作为开始,比例较低的组织学成分依次列出。但这一原则不适用于 AB 型胸腺瘤和含有癌成分的肿瘤。 第三个概念变化是在组织学特征比较模糊的胸腺瘤诊 断标准中加入免疫组化特征性变化,如A 型和AB 型胸腺瘤的区别在于不成熟TdT+T 细胞是缺乏还是大量存在;AB 型和B1 型胸腺瘤的区别在于细胞角蛋白网络是粗大还是纤细。 在难以分类的胸腺瘤和胸腺癌中常规推荐的免疫组化标志见表1。
表1 对鉴别胸腺瘤和胸腺癌有帮助的常规免疫组化标 志标志表达靶位 细胞角蛋白正常胸腺、胸腺瘤、胸腺癌、神经内分泌肿瘤、部分生殖细胞肿瘤、少见的肉瘤和树突细胞肿瘤的上皮细胞;纵膈肿瘤 细胞角蛋白19 正常胸腺、胸腺瘤和胸腺癌上皮细胞 细胞角蛋白20 正常胸腺和胸腺瘤中阴性;罕见的胸腺腺癌、畸胎瘤或转移性肿瘤中阳性
北京协和医院胸外科张志庸 写在课前的话 胸腺是人体重要免疫器官,可发生各类肿瘤。胸腺肿瘤分类有胸腺上皮的肿瘤、神经内分泌原性肿瘤、胚细胞原性肿瘤、淋巴原性肿瘤、脂肪组织肿瘤及胸腺转移瘤等。本文针对胸腺肿瘤的临床诊断及手术技巧进行介绍。 一、基本概念 (一)纵隔界限 胸腺的界限,上界是从第一肋,胸腔入口;下界是横膈,两侧是纵隔胸膜;前方是胸骨,胸骨柄、胸骨体、剑突;后方是第 1 到 12 胸椎,六个围成一个空间。 (二)纵隔分区
纵隔分区有很多方法,最常用的方法是从胸骨柄的下缘,即胸骨角向后方的胸椎、椎间盘做一横线,把纵隔分成上纵隔和下纵隔。以气管的前缘为界分成了前上纵隔、后纵隔和前下纵隔。所以有前纵隔,上纵隔、下纵隔,前纵隔、中纵隔、后纵隔三个部位。另外有九分法、六分法、四分法。临床常以胸骨柄的下缘和第四胸椎,椎间盘做一横线,分成上下,下方心包前面叫前纵隔,心包所在的地方叫中纵隔,心包后方叫后纵隔,上方以气管为界,前面叫前纵隔,后面是后纵隔。 (三)纵隔内容 左图是把心包打开,有很多血管,包括左右无名静脉、上腔静脉,肺动脉、主动脉,同时还可以看见迷走神经左侧绕过主动脉进入喉反神经,左边看到膈神经,右图主要显示胸腺的位置。
上图是把心脏去掉以后,看到的后纵隔,有主动脉弓,几个大血管,右边是无名动脉、左颈内动脉、左颈总动脉、左锁骨下动脉,腔静脉、肺静脉、气管分岔、食管、横隔、下腔静脉。
左图可以看到降主胸主动脉、横隔、脐静脉,旁边有胸导管、交 感量。右图纵隔显示左右脐静脉、半脐静脉,旁边靠左侧是交感神经 链,靠右边内侧是胸导管。 (四)纵隔疾病 纵隔疾病包括两大类,一种是纵隔炎症,另一种是纵隔肿物,纵隔肿物又分成纵隔囊肿和纵隔肿瘤。 纵隔肿瘤和囊肿里,前纵隔从上到下最常见的是胸骨后甲状腺、胸腺肿瘤、畸胎瘤、心包囊肿。中纵隔里最常见的是淋巴源性肿瘤,纵隔囊肿里最常见的是前肠囊肿,支气管囊肿。后纵隔基本是神经源性的肿瘤,神经鞘瘤、神经纤维瘤、神经节细胞瘤。 关于胸腺界限的说法错误的是( ) A. 上界是从第二肋,胸腔入口 B. 下界是横膈 C. 两侧是纵隔胸膜 D. 前方是胸骨 确诊纵隔肿物的首选是什么?目前应用最广的分类方法是哪种? 二、胸腺瘤 胸腺肿瘤有很多,最常见的是胸腺瘤,还包括胸腺囊肿、胸腺类癌、胸腺癌、胸腺畸胎瘤、胸腺淋巴瘤、胸腺脂肪瘤。胸腺的位置与甲状腺下级连接。
第八版胸腺瘤分期评述 胸腺肿瘤往往与自身免疫综合症相关,这引起了临床医生对其的好奇。胸腔播散是胸腺肿瘤独特的生物学行为,且存在组织学异质性。由于胸腺肿瘤相对罕见,因此很难对这类肿瘤的组织学分型和分期达成共识。 近年来,许多研究者提出不同的胸腺肿瘤分期标准,但是大多数并未获得认可。过去40年,至少提出了14种不同的分期标准。 3-4年前,Masaoka及其同事首次提出了胸腺瘤的分期系统。虽然,该分期系统只是基于93例患者进行分析,但该系统经过时间的考验证实可以很好的预测患者的预后,由此得名的Masaoka分期系统仍然是今天使用最广泛的分期标准。随后很多研究者尝试予以改良,其中最有名的是1994年Koga 及其同事提出的修订方案。然而,依然存在问题,有些问题来源于临床及病理描述。例如,什么是“肉眼侵犯邻近器官”?如何才能确定肿瘤''严重粘连而不是穿透纵隔胸膜''?纵隔胸膜在标本的哪个部位?该分类是否适用于胸腺癌,还是只针对胸腺瘤?这些条目由Detterbeck及其同事逐项列出, 并着眼于修改分期系统。 为了促进对该类罕见肿瘤的研究成立了国际胸腺恶性肿瘤 兴趣小组(ITMIG)。ITMIG的一个主要目标提出以证据为
基础的新的TNM分期,该项目由AJCC发起。作为国际肺癌研究协会的合作伙伴,ITMIG组建了15个国家50个研究机构的6000例患者的全球数据库。 根据这些数据研究者基于肿瘤大小,淋巴结和转移成立了新的分期系统。该分期系统表明T分期具有重大意义,因为淋巴结及远处转移较为少见,根据肿瘤的浸润深度分为纵隔脂肪(T1a),纵隔胸膜(T1b),心包(T2)和其他邻近器官(T3,T4)。 需要重点提的是,T分期的描述是基于显微镜下表现和病理评估其侵犯情况,而不是''宏观侵犯’’。目前,纵隔胸膜和心包予以单独描述,这有助于将来更为彻底的评估其预后意义。邻近器官的侵犯基本上可分为“可切除”(T3)和“不可切除”(T4)两类。 尽管病例数较多,可用于淋巴结及远处转移统计的例数仍然不多,未发现统计学显著差异。因此,建议将来采集N和M 数据时更加系统化。目前,N的描述主要是基于淋巴结的分布(N1 胸腺前/周围,N2 胸内/颈部),并提供解剖学边界。M的描述区分胸膜和心包结节(M1a)和远处转移包括肺内转移(M1b)。随着定义的明确,将来有助于进一步分析。值得注意的是,将来需要建立一个包括胸腺癌和胸腺类癌在内的所有胸腺恶性肿瘤的统一分期系统。这不仅需要大样本量还需要严谨的统计学家参与。将来需要分析不同切除状态
2015WHO 胸腺肿瘤分类 2015-09-09 21:30来源:丁香园作者:月下荷花 字体大小 -|+ 德国的 Marx 医师在 J Thorac Oncol 杂志上发文对第四版 WHO 胸腺肿瘤分类进行总结,不但对所有新的肿瘤分类和变体进行了描述,而且强调了第四版分类与第三版分类的主要区别所在,对理解 2015WHO 胸腺肿瘤分类大有裨益。 2015 年的第四版 WHO 肺、胸腺、胸膜和心脏肿瘤分类与 2004 年的第三版分类有很大不同,首次将所有胸部肿瘤都纳入了一本书中,负责编辑工作的有 William D.Travis、Elizabeth Brambilla、Hans Konrad Müller-Hermelink 和 Curtis C. Harris,而 1999 年由 Juan Rosai 编辑的第二版胸腺肿瘤 WHO 分类则单独成书。 第二版中首次引入胸腺瘤 A 型、AB 型和 B1-B3 型术语,第三版与新的第四版分类中沿用了这些术语,因为它们已得到世界公认,而且现有新数据尚不足以支持新的变化。第四版胸腺肿瘤的组织病理学部分补充加入了临床症状、肿瘤大体改变、免疫组化、遗传学特征和预后等数据。 此外第四版胸部肿瘤分类的编辑工作中加强了多学科合作,来自影像学、胸外科、和肿瘤内科的医师也加入了第四版的编辑工作,此版中还纳入了最先进的 CT、PET/CT(图 1)和细胞学(图 2)检查。国际胸腺恶性肿瘤小组(ITMIG)组织的二次国际多学科会议为新版分类的学科间合作、概念变化、更好的进行亚类的组织学标准提供了很大帮助。 图 1. PET-CT 显示的是一名 71 岁女性患有 B3 型胸腺瘤 A. 轴位图像显示左主支气管水平前纵膈有一肿物(M)和右下气管旁淋巴结肿大,浸润心包上隐窝(箭头) B. 轴位融合图像在同一水平证实原发肿瘤和转移有 FDG 浓聚
1、正常胸腺的CT表现 胸腺随年龄而变化。新生儿至青春期是胸腺生长发育最旺盛的时期,以后胸腺逐渐萎缩,不断被脂肪组织替代。 ①10岁以下儿童:胸腺呈四方形或梯形,前缘与胸骨接触,后缘与纵隔大血管接触,无明显分界。密度均匀一致,与胸壁肌肉相近或稍高。侧缘常隆起,偶呈平直或凹陷。2-3岁以内幼儿胸腺肥大甚为常见,呈帆样,可明显突入肺内。 ②10岁-20岁年龄组:胸腺不断增大,呈三角形(或箭头样),左右叶之间无分界;或呈双叶形,左右叶之间有分界。密度仍均匀一致,CT值同前。 ③20-30岁年龄组:胸腺仍保持三角形状,边缘清晰,但逐渐开始萎缩、退化。部分腺体由脂肪组织替代。CT值略低于肌肉组织。侧缘平直或稍凹陷,此期如轮廓隆起,应疑有胸腺瘤或胸腺增生。 ④30-40岁年龄组:胸腺组织大部分被脂肪组织替代,CT值明显下降。此期脂肪替代过程速度最快。 ⑤40-60岁年龄组:50%以上患者胸腺几乎完全被脂肪所替代,但仍维持正常胸腺的形态和大小。CT图上呈脂肪密度,部分残留组织呈条索状或小结节状软组织阴影,一般直径不超过7mm。 ⑥60岁以上年龄组:胸腺组织完全萎缩并被脂肪取代,体积明显缩小。 2、胸腺瘤分类、分期 ①1999年WHO对胸腺瘤的组织学分型: A型胸腺瘤:即髓质型或梭型细胞胸腺瘤。 AB型胸腺瘤:即上皮细胞、淋巴细胞混合型胸腺瘤。 B型胸腺瘤:被分为3个亚型; B1型胸腺瘤:即富含淋巴细胞的胸腺瘤、淋巴细胞型胸腺瘤、皮质为主型胸腺瘤或类器官胸腺瘤; B2型胸腺瘤:即皮质型胸腺瘤; B3型胸腺瘤:即上皮型、非典型、类鳞状上皮胸腺瘤或分化好的胸腺癌。 C型胸腺瘤:即胸腺癌,组织学上此型较其他类型的胸腺瘤更具有恶性特征。 A型和AB型为良性,B型和C型为恶性。 简化分类:胸腺瘤(A、AB、B1、B2)、不典型胸腺瘤(B3)、胸腺癌(C) ②良性胸腺瘤:包膜完整,大体及镜下无包膜及周围结构浸润,呈良性临床过程;肿块切除后无复发。 恶性胸腺瘤:大体及镜下可见包膜浸润,可侵犯胸膜、心包膜和纵膈内其他结构,呈恶性临床过程;可发生转移,术后易复发。 胸腺癌:也称上皮细胞癌,较罕见。因肿瘤的转移情况等临床习性不同,胸腺癌不同于恶性胸腺瘤。 ③临床分期:胸腺瘤分4期(Masaoka分期): Ⅰ期:包膜完整,无镜下包膜浸润; Ⅱa期:镜下包膜浸润; Ⅱb期:大体观察肿瘤侵犯侵犯周围胸膜或脂肪组织; Ⅲ期:大体观察肿瘤明显侵犯邻近结构(大血管、心包、肺等); Ⅳa期:胸膜或心包广泛播散; Ⅳb期:淋巴或血行远处转移。
良、恶性胸腺瘤的CT诊断 【摘要】目的通过对良、恶性胸腺瘤的CT特征分析,试图提高CT诊断与鉴别诊断对二者的准确性。方法回顾性分析经手术、病理证实的胸腺瘤,其中良性7例,恶性10例。结果其中良性胸腺瘤(7例)平均直径为4.3 cm,呈类圆形。均表现为密度均匀,包膜完整,与周围纵隔大血管界限清楚。恶性胸腺瘤(10例)平均直径5.9 cm,仅3例呈类圆形,5例呈分叶状,2例呈不规则浸润性生长;3例包膜完整,5例不完整,2例无包膜,密度均匀8例,2例不均匀,5例与周围大血管呈锐角,3例呈钝角,2例包绕大血管。结论CT对良、恶性胸腺瘤的诊断与鉴别诊断方面可信性相当高。 【关键词】诊断;胸腺瘤CT 胸腺瘤是纵隔的常见肿瘤之一,约占前纵隔肿瘤的50%[1],关于胸腺瘤良、恶性的研究,国内普通X线和CT已有学者进行过报道,但不多见。黑龙江省鸡西市中医院引进CT机以来,共收治了17例胸腺瘤患者,通过对其CT征象的分析,并与手术病理进行对照研究,得出了初步结论,现报告如下。 1 资料与方法 1.1 临床资料17例胸腺瘤患者,男8例,女9例,年龄2~60岁,平均36岁(其中良性7例,恶性10例)。17例均经手术证实,6例有重症肌无力表现。 1.2 CT检查采用CT扫描机为PHILIPS MX8000机。所有病例先扫描定位片,再行平扫,层厚及层间距均为10 mm。17例均行对比增强扫描,经肘静脉团注法由高压注射器注入非离子型造影剂,2~3 ml/kg,用药量100 ml,流率3 ml/s。 1.3 手术病理17例良、恶性胸腺瘤均经手术病理证实,术中对肿瘤与纵隔大血管之间的关系进行了观察。 2 结果 2.1 CT征象分析 2.1.1 良性胸腺瘤7例肿块大小直径平均为4.3 cm,呈类圆形和卵圆形,均位于前上纵隔大血管前间隙内。肿瘤有完整包膜,显示边缘光整,与周围纵隔大血管之间有一定的间隙,纵隔大血管呈受压推移改变,平扫肿块密度显示均匀,CT值41~52 HU,增强后肿块轻至中度强化,CT值为64~75 HU,包膜强化明显,CT值90 HU以上。 2.1.2 恶性胸腺瘤10例肿块大小平均5.9 cm直径,呈类圆形3例,分叶状5例,2例为不规则性浸润性生长。3例肿块呈类圆形者,均可见完整包膜,
恶性胸腺瘤的病理分型及CT诊断 蒋小冬夏淦林冯峰 (南通市肿瘤医院影像科江苏南通226361) 摘要目的:探讨病理分型及CT表现对恶性胸腺瘤的诊断价值。方法:回顾性分析20例恶性胸腺瘤患者病 理资料及CT征象。结果:20例恶性胸腺瘤B1型5例,B2型2例,B3型3例,C型10例。心脏大血管受 侵17例,主要表现为肿块的心脏大血管接触面(mass-cardiovascular interface,MCI)呈灌铸型生长,纵隔胸膜-肺受侵18例,主要表现为肿块-肺接触面(mass-pulmonary interface,MPI)增厚呈尖角或锯 齿征。C型较B型更具侵袭性,转移多见。结论:根据恶性胸腺瘤的特征性CT表现,可以做出正确的诊断。关键词:恶性胸腺瘤; X线计算机;组织病理学 CT Diagnosis and Classification of Malignant Thymoma JIANG Xiao-dong,XIA Gan-lin,FENG Feng (Department of Radiology,Nantong Tumor Hospital,Jiangsu Province,Nantong 226361,China) Abstract 0bjective: To explore the performance of pathology and CT diagnosis of malignant thymoma. Methods:We retrospectively analyzed of 20 cases of malignant thymoma in patients with pathological data and CT sings.Result: The results revealed classification Type B1 in 5, Type B2 in 2, Type B3 in 3, Type C in 10. Heart and great vessels invasion in 17 cases,mass-cardiovascular interface with freezing sign, Mediastinal pleura-pulmonary invasion in 18 cases,mass-pulmonary interface with irregular and sharp shape. The type C is higher invasiveness and distant metastasis than type B. Conclusion: According to the characteristic of malignant thymoma CT signs,can make the correct diagnosis. Key words: Malignant thymoma;X-ray computed; Histopathology 胸腺瘤是前纵隔的常见肿瘤之一,由于存在局部外侵、播散、复发和远处转移,使其在生物学行为上表现为低度或潜在恶性。目前,胸腺瘤的组织学分类方法较多,不利于外科治疗方式的选择及术后辅助治疗。笔者对恶性胸腺瘤的CT特征以及与WHO组织病理学分型关系进行探讨。 1、材料与方法 1.1临床资料收集2005-2009年经手术或穿刺活检病理证实的恶性胸腺瘤20例,其中7例经手术切除,4例剖胸探查,9例穿刺活检。其中男13例,女7例,年龄27-71岁,平均48.7岁。临床上有不同程度胸闷、胸痛、咳嗽、乏力等症状,部分呈渐进性加重,5例因上腔静脉综合征就诊,1例合并重症肌无力,1例体检发现。 1.2检查方法使用Siemens Sensation 4多层螺旋CT扫描仪行平扫和增强扫描。范围从胸廓入口到横膈,层厚5-6mm,感兴趣区用1-3mm薄层扫描,运用工作站行血管重建和多平面重建(MPR),进一步显示胸腺瘤与纵隔血管的关系。增强用优维显100ml,注射速率 2.0- 3.0ml/s。重点观察肿瘤的形态、密度、边缘及周围肺组织和心脏大血管的关系,同时观察有无胸膜种植、肺转移及远处转移。病理学分型参照WHO(1999)[1]胸腺组织病理分型方法分为:A、AB、B(B1,B2,B3)、C型。纵隔分区按九分法划分。