
小細胞肺癌概述
以下資訊是小細胞肺癌的概述。如需詳細資訊,請致電1-800-ACS-2345,或瀏覽本協會網站:https://www.doczj.com/doc/6a18345260.html,。
何謂癌症?
當身體某個部位的細胞開始不受控制地生長,即發生癌症。正常細胞會依序規律分裂和生長,但癌細胞不是。癌細胞會不斷增生,最後排擠掉正常細胞。雖然癌症有許多種類,但共通點就是細胞會不受控制地生長。
不同種類的癌症可能有不同的表現方法。例如,肺癌和乳癌就是兩種非常不同的疾病。這兩種癌症的病程不同,治療方法也不同。這就是為什麼癌症病患需要針對其癌症種類進行治療。
有時候,癌細胞會和腫瘤分離,經血液或淋巴系統擴散到身體其他部位。這些癌細胞可能會在新的部位停留,形成新的腫瘤。這種情形稱之為轉移。以這種方式擴散的癌症稱為轉移性癌症。
即使癌症已擴散至身體其他部位,它仍就以原發部位稱之。例如,如果前列腺癌擴散到骨骼,仍稱為前列腺癌。如果乳癌擴散到肺部,仍稱為乳癌。如果在治療之後,看來身體已經康復時又發生癌症,稱之為復發。
何謂小細胞肺癌?
註:本文僅說明小細胞肺癌。小細胞肺癌的治療與非小細胞肺癌的治療非常不同,因此小細胞肺癌的大部分資訊並不適用於非小細胞肺癌。如果您不知道自己罹患哪一種肺癌,請詢問醫生,以確定所獲得的資訊正確。
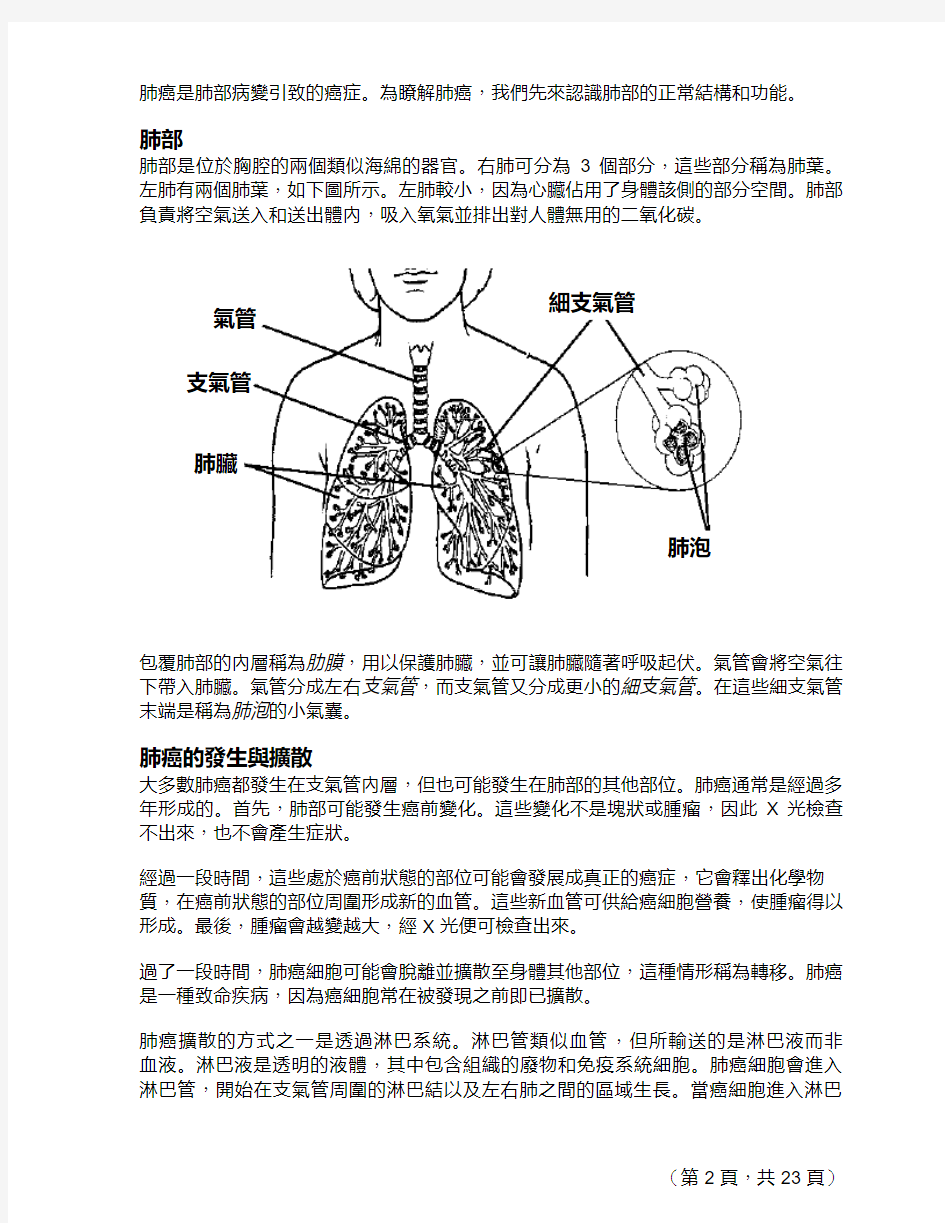
肺癌是肺部病變引致的癌症。為瞭解肺癌,我們先來認識肺部的正常結構和功能。肺部
肺部是位於胸腔的兩個類似海綿的器官。右肺可分為3個部分,這些部分稱為肺葉。左肺有兩個肺葉,如下圖所示。左肺較小,因為心臟佔用了身體該側的部分空間。肺部負責將空氣送入和送出體內,
吸入氧氣並排出對人體無用的二氧化碳。
包覆肺部的內層稱為肋膜,用以保護肺臟,並可讓肺臟隨著呼吸起伏。氣管會將空氣往下帶入肺臟。氣管分成左右支氣管,而支氣管又分成更小的細支氣管。在這些細支氣管末端是稱為肺泡的小氣囊。
肺癌的發生與擴散
大多數肺癌都發生在支氣管內層,但也可能發生在肺部的其他部位。肺癌通常是經過多年形成的。首先,肺部可能發生癌前變化。這些變化不是塊狀或腫瘤,因此X 光檢查不出來,也不會產生症狀。
經過一段時間,這些處於癌前狀態的部位可能會發展成真正的癌症,它會釋出化學物質,在癌前狀態的部位周圍形成新的血管。這些新血管可供給癌細胞營養,使腫瘤得以形成。最後,腫瘤會越變越大,經X 光便可檢查出來。
過了一段時間,肺癌細胞可能會脫離並擴散至身體其他部位,這種情形稱為轉移。肺癌是一種致命疾病,因為癌細胞常在被發現之前即已擴散。
肺癌擴散的方式之一是透過淋巴系統。淋巴管類似血管,但所輸送的是淋巴液而非血液。淋巴液是透明的液體,其中包含組織的廢物和免疫系統細胞。肺癌細胞會進入淋巴管,開始在支氣管周圍的淋巴結以及左右肺之間的區域生長。當癌細胞進入淋巴氣管支氣管肺臟細支氣管
肺泡
結時,很可能已經擴散至身體的其他器官。肺癌的期別和治療決定會根據癌細胞是否擴散至鄰近淋巴結而定。這些主題將在稍後的「檢查之後:期別」一節中說明。
肺癌的種類
肺癌主要可分為兩種,兩者的治療方式不同。
? 小細胞肺癌(SCLC)
? 非小細胞肺癌(NSCLC)
如果癌症兼具兩者的特徵,則稱為混合小細胞/大細胞癌。本文僅說明小細胞肺癌。非小細胞肺癌將另文說明。
肺部也可能發生其他種類的腫瘤。有些不是癌,有些則是癌。例如,類癌腫瘤的生長速度緩慢,通常可以藉由手術切除。美國癌症協會(American Cancer Society)提供有肺類癌腫瘤的更多資訊。若要進一步瞭解這些腫瘤,請參閱本協會的《肺類癌腫瘤》一文。
小細胞肺癌(SCLC)
肺癌約有10%至15%屬於小細胞肺癌。小細胞肺癌又稱為燕麥細胞癌和小細胞非分化癌。
這種癌症通常發生在胸部中央附近的支氣管。雖然癌細胞很小,但可以快速複製並形成大腫瘤而擴散到全身。這點很重要,因為這表示很少會採取外科手術切除,而且即使採用切除手術,也要搭配其他治療。治療必須包括殺死擴散癌細胞的藥物。這種癌症幾乎都是吸煙導致的。從未吸煙者很少會罹患小細胞肺癌。
其他肺癌種類
除了兩種主要的肺癌,肺部也可能發現其他腫瘤。請注意,原發於其他器官的癌症(如乳癌、胰臟癌、腎臟癌或皮膚癌),擴散(轉移)至肺部之後並不被視為肺癌。例如,原發於乳房再擴散至肺部的癌症仍為乳癌,而非肺癌。
有多少人罹患肺癌?
肺癌(包括小細胞和非小細胞)是男女癌症的死亡主因。死於肺癌的人數,比直腸癌、乳癌和前列腺癌三種癌症的死亡人數總和還多。肺癌很少發生在45歲以下的人身上。
2008年,美國約有215,020個新增肺癌病例(包括小細胞和非小細胞肺癌):其中114,690名男性,100,330名女性。2008年約有161,840人會死於肺癌:90,810名男性,71,030名女性。
男性一生罹患肺癌的平均機率為1比13,女性則為1比16。這些數字包括吸煙者和非吸煙者。吸煙者罹患肺癌的風險高出許多,而非吸煙者的風險較低。
無論罹患哪種肺癌,10人中約有4人在發現肺癌之後1年仍然存活。雖然肺癌病人的病情發展會十分嚴重,但有些人仍能治癒。
小細胞肺癌的成因為何?
所謂的危險因素是指會增加得到某種疾病(如癌症)機率的任何事物,而不同的癌症有不同的危險因素。某些危險因素,如吸煙,是可加以控制的。但某些如年齡或家族病史等危險因素則無法改變。
許多危險因素都會增加肺癌風險。但危險因素並不能決定一切。具有某個危險因素,甚至多個危險因素,並不代表就會罹患該疾病。許多罹患疾病的人可能沒有已知的危險因素。即使罹患肺癌的病人具有危險因素,通常也很難知道該項危險因素對於導致癌症有多少影響。
不過,如果具有許多危險因素,導致肺癌的機率還是比較高。
吸煙
吸煙顯然是肺癌最大的危險因素。在肺癌病例中,每10人就有近9人是因為吸煙導致罹癌。煙齡越長以及每天吸煙的包數越多,風險就越高。如果在罹患癌症之前戒煙,肺部組織會慢慢恢復正常。任何年齡戒煙都能夠降低罹患肺癌的風險。
吸雪茄和煙斗導致肺癌的機率與吸香煙接近。此外也沒有證據顯示,吸低焦油香煙或「淡」煙比吸一般香煙安全或能夠降低罹患肺癌的風險。
不吸煙但吸二手煙者罹患肺癌的機率也較高。例如,與吸煙者同居的不吸煙配偶比起非吸煙者的配偶,罹患肺癌的機率高了約20%至30%。非吸煙者如果在工作場所吸到二手煙,罹患肺癌的機率也會較高。
近年來,吸水煙筒在年輕人之間越來越受歡迎。水煙筒通常標榜比香煙安全。雖然水煙的煙草含量較少,但仍具危險性而且會上癮。而且,吸水煙筒在日後可能會養成吸煙的習慣。
氡氣
氡氣是一種放射性氣體,會在鈾自然衰變時釋出,在美國某些地區的土壤中含量比其他地區高。氡氣無色、無味且不易察覺。這種氣體可能會聚集在室內,形成癌症的潛在風險。吸煙者對於氡氣會特別敏感。環境保護署(EPA)的州立和地方辦公室可提供如何檢測居家室內氡氣的相關資訊。ACS的《氡氣》一文亦提供詳細資訊。
石棉
石棉接觸是肺癌的另一個危險因素。工作上接觸石棉的人罹患肺癌的機率較高。如果他們也吸煙,那麼機率就會大幅提高。接觸石棉的吸煙者和非吸煙者也較容易罹患發生於肺部內層的癌症(稱為間皮癌)。雖然過去使用石棉行之有年,但政府現已禁止在工作場所和家居用品使用石棉。雖然石棉仍存在於許多建築物中,但只要未釋出到空氣中,一般認為是無害的。
工作場所中的其他致癌物質
工作場所發現可能增加肺癌機率的其他致癌物質包括:
? 放射性礦石,如鈾
? 吸入化學或礦物質,如砷、鈹、鎘、氯乙烯、鎳化合物、鉻化合物、煤製品、芥氣以及二氯甲醚
? 柴油燃燒物
近年來,政府與產業界已採取重大措施來保護勞工。不過危險性仍然存在,因此工作場所如有上述物質,請特別小心,避免接觸。
肺部放射治療
因其他癌症而接受胸部放射治療的人罹患肺癌的機率較高,特別是吸煙者。在乳癌腫瘤切除手術之後接受乳房放射治療的婦女除非也吸煙,否則罹患肺癌的機率不會較高。
砷
飲用水含高濃度的砷可能會增加罹患肺癌的機率。這對吸煙者影響更大。
特定疾病
因吸入某些礦物質導致如矽肺症和鈹肺症等疾病,也會增加罹患肺癌的機率。
個人和家族病史
如果您已罹患肺癌,那麼您罹患另一種肺癌的機率較高。肺癌病人的兄弟姊妹及子女罹患肺癌的機率會稍微高些。目前已針對這部分在進行研究。
飲食與維他命
一些報告指出,暴露在二手煙環境下的人若少吃水果和蔬菜,可能會增加肺癌機率。結論是,水果和蔬菜可能有助於抵抗肺癌。另一方面,有兩項研究發現,吸煙者攝取貝他胡蘿蔔素補充品實際上會增加肺癌的機率。這些研究的結果顯示,吸煙者應避免攝取貝他胡蘿蔔素補充品。
空氣污染
城市的空氣污染可能會稍微增加肺癌的機率。不過,這還是遠低於吸煙導致肺癌的機率。
大麻
醫學報告指出,大麻可能會導致口腔癌和喉癌。由於大麻是違法物品,所以要取得它對身體有何影響的相關資訊並不容易。大麻煙的焦油含量比一般香煙高。大麻也含有許多煙草中的致癌物質。大麻煙也會被深吸入肺部,並在肺部停留一段很長的時間。基於上述原因,一般認為吸大麻可能會增加肺癌機率。
DNA與基因改變
過去幾年,科學家在瞭解危險因素如何對肺細胞的DNA產生某些變化,導致細胞變成癌細胞的機理有了大幅的進展。DNA是載有細胞指令的基因物質。
目前在這方面的研究著重於研發檢測方式,藉由偵測DNA的變化,而早期發現肺癌。但這些檢測方式尚未可供例行使用。因此,醫生仍強調戒煙和避免與上述其他危險因素接觸的
重要性。
小細胞肺癌是否可以預防?
有些罹患肺癌的病人並沒有任何已知的危險因素。雖然我們知道如何預防大多數肺癌,但目前仍無法預防所有肺癌。預防肺癌的最有效方式就是不吸煙。吸煙者應嘗試戒煙。此外也應避免吸入他人的二手煙。
攝取大量水果和蔬菜的良好飲食習慣也有助於預防肺癌。
如何發現小細胞肺癌?
由於大多數人在罹患早期肺癌時並沒有任何症狀,因此只有少數肺癌病例能在早期發現。即使早期發現肺癌,也通常是因為進行其他檢查而發現的。
肺癌篩檢
篩檢是指利用檢查或檢驗的方式,在沒有任何症狀的人身上找出是否患有某種疾病(如癌症)。由於肺癌一般在症狀出現之前就已經擴散,因此透過良好的篩檢來早期發現肺癌可以拯救許多生命。
胸部X光和痰液顯微鏡檢查來檢測癌細胞等方式已經研究多年。這些研究顯示,這種篩檢方式並不能早期發現許多肺癌,而增加治癒的機率。因此,即使是如吸煙者等高風險者,一般也不會建議對其進行肺癌篩檢。
最近有一種新型的X光檢查方式稱為螺旋式電腦斷層掃描,為吸煙者和曾吸煙者發現早期癌症帶來一線希望。不過,目前還不知道這種檢查是否能降低肺癌死亡率。最主要的問題之一在於,這種方式檢查出來的有許多都不是癌症,致使病人接受了不必要的檢查甚或手術。
為確認這種檢查是否有幫助,目前正在進行一項大型的研究。這項研究名為全國肺癌篩檢臨床試驗(NLST)。等到結果出來,我們就能夠進一步瞭解螺旋式電腦斷層掃描是否能早期發現肺癌,拯救更多生命。
在此之前,不論是吸煙者、過去曾吸煙者、暴露在二手煙環境下的人,或一直在周遭有增加肺癌機率的物質的環境下工作的人,都應瞭解自己罹患肺癌的風險。這些人應向醫生諮詢,瞭解自己罹患肺癌的機率,以及進行肺癌篩檢的利弊。
如果在與醫生詳盡討論之後,決定進行檢查,請務必選擇有肺癌篩檢經驗且有完善程式可評估高危險機率的地方接受檢查。
吸煙者應謹記,要預防因肺癌死亡,最佳的方式就是戒煙。
肺癌的常見徵兆與症狀
雖然大多數肺癌在擴散之前都沒有症狀,但如果出現下列任何問題,請立即告訴醫生:
? 久咳不癒
? 胸痛,通常當深呼吸、咳嗽或大笑時會更痛
? 聲音沙啞
? 體重變輕以及食慾不振
? 痰液有血絲或呈鐵鏽色
? 呼吸急促
? 反覆感染支氣管炎和肺炎
? 首次發生呼吸喘鳴聲
這些問題可能是肺癌引起的,也可能是其他原因。但如果發現肺癌,立即接受治療可延長壽命並減輕症狀。
如果肺癌已擴散到其他器官,可能會導致:
? 骨節疼痛
? 手臂或腳無力或麻木
? 頭痛、頭暈或痙攣
? 皮膚和眼白發黃(黃疸)
? 因癌症擴散至皮膚或頸部或鎖骨上方淋巴結,導致接近體表處出現腫塊
如果您出現上述任何症狀,請立即看醫生。
在較少見的情況下,如出現某些其他的一系列症狀(稱為症候群),也可能代表罹患肺癌。
如果疑有肺癌
在詢問您的身體狀況並進行體檢之後,您的醫生可能會進行下列檢查:
影像檢查
目前有多項不同檢查可拍攝人體內部的圖像。其中一些檢查可檢測肺癌,確定它是否擴散,或確認治療是否有效。
胸部X光:這是醫生會進行的第一項檢查,以確認肺部是否有任何疑點。這是純粹的胸部X光檢查。如果X光檢查正常,您可能就沒有肺癌。如果看起來有異常,醫生可能會安排更多檢查。
CT掃描(電腦斷層攝影):CT掃描是一種特殊的X光檢查。CT掃描儀拍攝的圖像不只一張,而會環繞身體移動,拍攝許多張圖像。接著電腦會將這些圖像合成一張影像,透視身體的某個部分。一般來說,在拍攝第一組圖像之後,您會接受顯影「劑」
注射,這有助於顯示體內結構。接著再拍攝第二組圖像。顯影劑可能會導致潮紅,即發熱的感覺,特別是臉部。有些人會過敏和發癢。在少見的情況下,會發生較嚴重的反應,如呼吸困難或低血壓。如果您對X光所使用的顯影劑過敏,請務必告知醫生。CT掃描所需的時間比一般X光長,不過速度一向很快。
CT掃描可將腫瘤大小、形狀和位置等精確資訊提供給醫生。這也有助於發現腫大的淋巴結,其中可能包含癌細胞。CT掃描也可用來發現肺癌擴散到其他器官所形成的腫瘤。
MRI掃描(磁振造影):與X光不同,MRI掃描利用無線電波和強大磁場來拍攝體內圖像。MRI掃描所需的時間比X光長-通常需要一小時。此外,您還會被送入類似管狀的磁振造影儀來進行拍攝,有些人可能不喜歡這種感覺。現在有更新型的「開放式」MRI儀器,有助於改善這種不舒服的感覺。MRI掃描有助於發現擴散至腦部或脊椎的肺癌。
PET掃描(正子斷層攝影):PET利用的是含有放射性原子的葡萄糖。體內的癌細胞會吸收大量的葡萄糖。接著會使用特殊的攝影機偵測原子放射能。這種檢查可以顯示癌症是否已擴散至淋巴結。此外也有助於確認胸部X光所照出的疑點是否為癌。
當醫生認為癌症已擴散,但不知擴散至何處時,也可藉助於PET掃描。現在有更新型的掃描儀結合了CT和PET掃描,能夠精準診測出腫瘤。
骨骼掃描:進行骨骼掃描時,會將微量的放射性物質注射到靜脈。由於注射量甚低,因此不會造成長期的影響。放射性物質會聚積在可能因癌症而導致異常的骨骼部位。這些部位在骨骼掃描影像上會呈現為高密度、灰到黑色的區域,稱為「熱點」。雖然這可能代表發生轉移性癌症,但其他問題也可能造成這種結果。只有在其他檢查結果或症狀顯示癌症已擴散至骨骼時,肺癌病人才需要進行骨骼掃描。
組織與細胞檢測
下列檢測可用來確定影像檢查所顯示的疑點是否為肺癌。這些檢測也可用來判斷肺癌的種類及其擴散的程度。
利用實驗室檢測來診斷癌症等疾病的專家(稱為病理醫生)會在顯微鏡下觀察細胞。如果您對於病理檢查結果或其他檢測有任何疑問,請務必向醫生諮詢。如有需要,您也可以將組織樣本送至醫生推薦的其他實驗室檢驗,針對病理報告獲得其他意見(稱為病理再諮詢)。
痰液細胞學:在顯微鏡下觀察從肺部咳出的痰液,確認是否有癌細胞存在。
細針切片(FNA):用一根細長針頭會插入肺部腫瘤,以摘取細胞樣本。這些組織細胞會送至實驗室檢驗,確認是否有癌細胞存在。
支氣管鏡檢查:將一條發光的彈性管子(稱為支氣管鏡)經由口腔進入支氣管。這項檢測有助於診測腫瘤,也可用來摘取組織樣本或體液,確認是否有癌細胞存在。您可能在接受檢查期間因打了麻醉劑而進入昏睡狀態。
支氣管內視鏡超音波:超音波是利用音波顯現身體部位的一種檢測方式。支氣管內視鏡超音波會利用尖端配有超音波儀器的支氣管鏡,向下穿入到氣管中。如果在超音波上顯現疑似罹癌的部位(如變大的淋巴結),就會在超音波的輔助之下,將注射針穿過支氣管鏡到達該部位,摘取切片樣本。拿到樣本在顯微鏡下觀察,確認是否有癌細胞存在。
內視鏡食道超音波:
這項檢測與支氣管內視鏡超音波十分類似,但使用的是內視鏡(一條發光的彈性管鏡)。這條管子會經由喉嚨進入食道(連接喉嚨與胃部的吞嚥管)。食道的位置就在氣管後面。這項檢測會用到麻醉藥(局部麻醉)和輕度鎮靜劑。
從食道內拍攝到的超音波影像有助於發現胸腔內可能包含肺癌細胞的大淋巴結。如果在超音波上顯現疑似罹癌的部位(如變大的淋巴結),就會將注射針穿過內視鏡,摘取這些部位的切片樣本。接著會在顯微鏡下觀察,確認樣本是否有癌細胞存在。
縱膈腔鏡檢查和縱隔腔切開術:這兩種檢查可讓醫生針對肺部(縱隔膜)和胸骨後方之間的結構進行觀察和取樣。這些檢查會在手術房進行,而您在手術期間會接受全身麻醉,進入深度昏睡狀態。兩種檢查的主要差異在於切口的位置和大小。
胸腔穿刺術和胸腔鏡:這些檢查用來確認肺部周圍的體液是因癌症或其他疾病而引起的,例如心衰竭或感染。進行胸腔穿刺術時會麻醉皮膚,然後將針頭插入肋骨之間來汲取體液。接著會檢查體液是否有癌細胞存在。胸腔鏡則使用細長的發光管子,末端會連接攝影機和螢幕,觀察肺部與胸壁之間的空間。藉此方式,醫生可以觀察肺部或胸壁內層是否有任何癌細胞沉澱物,並取出一小部分組織置於顯微鏡下觀察。胸腔鏡也可用來摘取淋巴結和體液的樣本。
骨髓切片
在麻醉切片部位後,會用針頭摘取小塊骨骼,通常是從髖骨尾端摘取。接著會檢查樣本是否有癌細胞存在。進行這項檢查多半是要確認小細胞肺癌是否已擴散到骨骼。
其他檢查
抽血檢查
抽血檢查並不是用來診測肺癌,而是用來瞭解病人的整體健康狀況。全血計數(CBC )會顯示血液中不同細胞類型的數量是否正常。如果您接受化學治療,則也經常會進行這項檢查,因為化療藥物可能會影響骨髓的造血細胞。其他抽血檢查也可以找出不同器官的問題,如腎臟、肝臟和骨骼。
肺功能測試
診測出肺癌之後,常會進行肺功能測試(PFT)。這項測試可顯示肺部目前的功能如何。如果可以進行手術來治療癌症,這項測試就特別重要。這項檢查可讓手術醫生掌握能夠切除多少的肺部,或判斷手術是否為適合的治療選擇。
檢查之後:期別
期別是指判斷癌症擴散程度的系統。這點非常重要,因為癌症的治療和病情的發展會視期別而不同。前面所述的檢查項目也會用來判斷肺癌的期別。小細胞和非小細胞肺癌使用不同的期別系統。
小細胞肺癌期別系統
期別系統是醫生描述癌腫瘤大小以及擴散程度的標準方法。有兩種期別系統可用來描述小細胞肺癌的擴散程度。
侷限期和廣佈期
小細胞肺癌最常使用2階段期別系統。此系統將小細胞肺癌分為侷限期和廣佈期。
侷限期通常是指癌細胞只發生在一邊肺部或胸部同側的淋巴結。
如果癌細胞已擴散到另一邊肺部、或胸部另一側淋巴結或遠處器官,則稱為廣佈期。許多醫生也認為,若癌細胞擴散到肺部周圍體液,即進入廣佈期。
小細胞肺癌的這種期別方式可將能夠以放射治療和化學治療治癒癌症(侷限期)的病人,與治癒可能性很低(廣佈期)的病人區分開來。
TNM期別系統
描述肺癌生長和擴散程度的正式系統是美國癌症聯合委員會(American Joint Committee on Cancer,AJCC)TNM期別系統。期別會使用0到IV(0到4)的羅馬數字代表。有些期別會再細分成A和B。一般來說,數字越小,癌症的擴散程度越低。數字越大,如第IV(4)期,表示癌症的病情越嚴重。
此系統較常用於非小細胞肺癌的期別。小細胞肺癌則較少使用此系統,主要是因為這些期別的治療選擇和病情發展差異不大。
小細胞肺癌的治療
以下資訊代表美國癌症協會癌症資訊資料庫編輯委員會(American Cancer Society's Cancer Information Database Editorial Board)的醫生和護士之觀點。這些觀點係根據其對醫學期刊發表的研究之解讀,以及其自身的專業經驗。
本文中的治療資訊並非本協會之官方方針,也無意作為醫囑取代臨床癌症治療小組的專業知識和判斷,而是要幫助您和家人瞭解情況之後,與醫生一起做出正確的決定。
您的醫生可能會根據自己的專業判斷,建議不同於下列一般治療選擇的治療計劃。如對治療選擇有任何疑問,請向醫生諮詢。
做出治療決定
如果您罹患小細胞肺癌,主要的治療最可能是化學治療,或搭配放射治療。手術醫治極為罕見,需要視乎癌症的期別而定。
在診斷出癌症並確定期別之後,醫生會與您討論治療選擇。請給予自己充分的時間來瞭解所得到的資訊。要考慮的重要事項包括癌症期別和類型、整體健康狀況、治療的可能副作用,以及治癒癌症或延長存活期的機率。光是年齡這一項因素不應妨礙您接受治療。只要整體健康情況良好,老年人接受治療的效果與年輕人一樣好。
您也可以聽取其他意見。其他意見可以給予更多的資訊,讓您對於選擇的治療計劃更有信心。您的醫生應該不會對此感到介意。如果第一位醫生對您進行了檢查,檢查報告可以送給第二位醫生,這樣就不必再做一次檢查。
小細胞肺癌的治療種類
手術
小細胞肺癌很少採取手術方式治療。在小細胞肺癌病例中,約有二十分之一只是腫瘤結節,未擴散到淋巴結或其他器官。針對這些病例,手術可能有效,而且手術後通常需要進一步的化學治療或放射治療。
小細胞肺癌可透過幾種不同的手術來治療:
? 肺切除術:這項手術會切除整個肺。
? 肺葉切除術:這項手術會切除肺的一部分(肺葉)。
? 肺節切除術或切片:這項手術會切除肺葉的一部分。
一般來說,利用手術治療小細胞肺癌的首選手術是肺葉切除術。在進行上述任何手術時,會連同淋巴結一起切除,以觀察癌症是否擴散。
這些手術會在病人(接受全身麻醉)進入昏睡狀態之際進行。病人一般需要住院1或2週。病人在手術之後會感覺有點疼痛,因為手術醫生必須穿過肋骨進入肺部。其他可能的問題還包括出血、傷口感染和肺炎。
早期肺癌患者可接受一種新型手術,稱為影像輔助胸腔手術(VATS)。在進行手術時,可將微型攝影機透過胸部的小孔置入體內,好讓手術醫生看到腫瘤。皮膚上會再穿一或兩個小孔,讓細長型器械透過這些小孔摘除腫瘤。由於只需要很小的切口,因此可減少術後疼痛。這種手術最常用於小於2吋的腫瘤。這種手術的治癒率與標準手術相近。施行這種手術的醫生應具備經驗,因為這需要相當的技術。
肺部狀態良好(不是癌症)的病人在切除肺葉甚至整個肺之後,一般都可以恢復正常生活。但如果還有其他疾病,如肺氣腫或慢性支氣管炎(常見於煙癮重者),則可能會長期呼吸急促。
若病人因為肺病、其他疾病或癌症擴散而無法接受一般手術,則可以進行其他手術(如雷射手術)來緩解症狀。
有時候,胸腔會積水而干擾呼吸。積水可以透過置於胸腔的小管子吸取出來。在排出積水後,接著會將滑石粉或其他類型的藥物置入胸腔。這會開始出現反應,有助於腔室緊閉,預防進一步積水。
放射治療
放射治療是指使用高能量光線(如X光)殺死或縮小癌細胞的治療。放射線來自於身體外部(體外放射)。就小細胞肺癌來說,這最常與化學治療搭配使用(侷限期肺癌),以治療胸部的腫瘤和淋巴結。
放射治療也可在手術後使用,以殺死手術時未能看見和摘除的小塊癌細胞。或者也可以用於腦部,以預防癌症擴散至腦部。放射線也可用來緩解疼痛、出血、吞嚥困難或因癌症擴散至腦部所導致的症狀。這通常會每天施予少量劑量,持續達數週。
標準放射治療現在使用較過去為少。目前有更新型的技術,可讓醫生更精準治療肺癌,同時減少周圍健康組織的放射線。
可能的副作用
放射治療的副作用可能包括輕微皮膚問題、噁心、嘔吐和疲倦。這些副作用通常稍後就會消失。胸部放射治療可能會導致肺部損傷以及呼吸或吞嚥困難。
放射治療對腦部的副作用通常會在治療後的1或2年內變得最嚴重。這些副作用包括喪失記憶、頭痛、思考困難或性慾降低。不過,相較於擴散至腦部的肺癌腫瘤,這些副作用還不算嚴重。
如需放射治療的詳細資訊,請參閱美國癌症協會(American Cancer Society)的《認識放射治療:病患與家屬指南》一文。
化學治療
化學治療(常簡稱為「化療」)是以靜脈注射或口服抗癌藥物進行治療。這些藥物會進入血液輸送到全身,對治療擴散(轉移)到肺部以外器官的癌症很有效。醫生會以週期方式進行化療,每個治療週期之後會接著一段休息期,讓身體有時間恢復。化療週期通常會持續約3到4週,第一輪治療通常有4到6個週期。
化學治療通常是小細胞肺癌的主要治療形式。許多藥物可以同時給予。
可能的副作用
化療藥物會殺死癌細胞,但也會傷害一些正常細胞,導致副作用產生。副作用會視使用的藥物種類、劑量以及治療的時間長短而定。您可能會產生下列一些短暫的副作用:
? 掉髮
? 口瘡
? 食慾不振
? 噁心和嘔吐
? 感染機率增加(因為白血球數量變少)
? 容易瘀青或出血(因血小板數量變少)
? 總是感覺非常疲倦(因紅血球數量變少)
某些化學治療藥物可能會傷害神經。這可能會導致手指和腳趾感覺麻木,有時手臂和腿也會感覺無力。如發生此情況或在接受化療時產生任何其他副作用或變化,請告知醫生,以便立即接受治療。
大多數副作用在治療結束後就會消失。如果您有任何副作用,請務必告知醫生或護士,因為大多數副作用都有緩解的方法。
如需化學治療的更多資訊,請參閱美國癌症協會(American Cancer Society)另文說明的《認識化學治療:病患與家屬指南》。
小細胞肺癌各期別的存活率
小細胞肺癌的存活率並不容易精確計算出來,因為醫生對於侷限期或廣佈期的定義尚無共識。而且在某些情況下,病人肺癌的擴散程度可能比一開始發現的嚴重。
如果小細胞肺癌在非常早期發現且侷限在肺部,5年相對存活率約為20%。但很少病人會歸在此類。
如果癌症擴散到鄰近淋巴結,但仍在侷限期,則5年相對存活率約為10%至15%。約三分之一的小細胞肺癌歸在此類。
約有三分之二的小細胞肺癌在發現時已進入廣佈期。廣佈期肺癌的5年相對存活率約為2%。
5年相對存活率不包括死於其他原因的病人,只計算死於肺癌的病人。
雖然這些數字可以代表整體狀況,但要注意的是,每個人都有其獨特情況,因此統計數字並無法精準預測您的情況會如何。如果您對於自己的治癒機率或存活期有任何問題,請向癌症治療小組諮詢。他們是最熟悉您情況的人。
臨床試驗
您的醫療團隊可能會提及目前有針對您的癌症類型進行的臨床試驗,而您可能會想知道什麼是臨床試驗。臨床試驗是獲得最新癌症治療的方式之一。
以下是關於臨床試驗的一些資訊。透過深入瞭解並與醫療團隊及家人、朋友討論,將可幫助您選擇最適合的治療。您可以選擇是否要參加臨床試驗。
什麼是臨床試驗?
臨床試驗是在審慎控制下,針對病人進行的研究試驗。這些試驗會測試新治療是否安全、有效。臨床試驗也可能會測試發現或預防疾病的新方法。經由臨床試驗,已經開發出許多新方法來預防、診斷和治療癌症。
臨床試驗的目的
臨床試驗是為了更密切觀察新治療或程序而進行的。只有在有理由認為研究中的治療、檢查或程序比目前使用的更好時,才會進行臨床研究。臨床試驗中使用的治療常會證實有實際的效果。若有實際的效果,就可能成為未來的標準治療。
臨床試驗可以測試下列項目:
? 尚未經FDA(食品藥物管理局)核准的新藥
? 已核准之藥物的新用途
? 治療方式,如放射治療
? 手術
? 草藥與維他命
? 合併治療的新方式
研究人員透過研究新治療來嘗試回答下列問題:
? 治療是否有助益?
? 施予治療的最佳方式?
? 這比目前使用的其他治療更具效果嗎?
? 治療會導致哪些副作用?
? 此治療最能夠幫助哪些病人?
臨床試驗的階段
臨床試驗可分成4階段,分別為第一、二、三和四期。以下將以測試新藥為例,說明各階段如何進行。
第一期臨床試驗
第一期試驗的目的在於研究藥物對病人是否安全。藥物已經過實驗室和動物試驗的測試,但對於病人的效果尚未完全瞭解。如果藥物在第一期試驗對病人是安全的,就可以在第二期臨床試驗進行測試。
第二期臨床試驗
這些試驗用來觀察藥物是否有作用。如果藥物在第二期試驗有作用,就可以在第三期臨床試驗進行測試。
第三期臨床試驗
第三期試驗會將目前最有效的治療與研究中的新治療相比較。病人會分成2組或更多組。其中一組(稱為對照組)會接受標準的公認治療。其他組則會接受研究中的新治療。
在FDA核准治療以供大眾使用之前,通常需要進行第三期臨床試驗。
第四期臨床試驗
一旦藥物經FDA核准並可供所有病人使用,該藥物仍會繼續進行研究,以進一步瞭解其短期和長期副作用。醫生可能也會想知道以新方式使用此藥物是否有用。
參加臨床試驗的情況
如果您參加臨床試驗,將會由專家小組為您治療,並密切觀察病情進展。相較於標準治療,您可能會看更多次醫生和接受更多的化驗檢查。
不過,這也有一些風險存在。沒有人能夠預先知道治療是否有效或會發生什麼副作用,而這就是試驗的目的。雖然大多數的副作用都會逐漸消失,但有些可能會持續很久甚至會威脅生命。不過,也請記得,即使是標準治療,也會產生副作用。
決定參加臨床試驗
如果您想參加臨床試驗,請先詢問醫生,看看診所或醫院是否有進行臨床試驗的計劃。您必須符合某些條件才能參加臨床試驗,如罹患某種癌症或未懷孕。但是否要參加臨床試驗,決定權完全在您。
參加臨床試驗不會影響您獲得可能需要的任何其他醫療機會。您可以隨時以任何理由退出試驗。若要進一步瞭解您所患癌症種類的臨床試驗,請向您的癌症治療小組諮詢。
如何獲得更多資訊?
美國癌症協會(American Cancer Society)為病人及其家人和朋友提供臨床試驗配對服務。您可以致電1-800-303-5691或瀏覽本協會網站https://www.doczj.com/doc/6a18345260.html, 來使用這項服務。根據您所提供的資訊,這項服務可以提供與您的癌症種類相關的臨床試驗名單。
您也可以致電美國國家癌病署(National Cancer Institute)1-800-4-CANCER(1-800-422-6237)或瀏覽該署臨床試驗網站https://www.doczj.com/doc/6a18345260.html,/clinicaltrials,取得臨床試驗名單。
如需有關臨床試驗的更多資訊,美國癌症協會(American Cancer Society)提供《臨床試驗:您需要知道的事項》一文。您可以在本協會網站https://www.doczj.com/doc/6a18345260.html,找到該文件,或致電1-800-ACS-2345索取該文件。
補充與另類治療
罹患癌症的病人可能會聽說許多不同於主流(標準)醫療的方法來治療癌症或緩解症狀。這些方法可能包括維他命、草藥和特殊飲食,或是如針灸或按摩等許多各種不同的方法。您對於這些治療方法可能有很多疑問,包括:
? 我怎麼知道治療是否安全?
? 我怎麼知道治療是否有效?
? 我是否應嘗試其中一或多項治療?
? 我的醫生對於這些方法的瞭解程度為何?我是否應該告訴醫生自己想試試這些方法?
? 這些治療方法是否會對標準治療造成影響?
? 「補充」和「另類」療法有何不同?
? 我可以從哪裡獲得關於這些治療的更多資訊?
術語釋義
補充和另類這兩個詞對於不同的人可能有不同的定義,因此可能會造成混淆。根據美國癌症協會(American Cancer Society)的定義,補充是指與正規治療搭配使用的藥物或治療。另類則是用以取代標準治療的治療方式。
補充療法:補充療法多半不是用來治療癌症,而是幫助病人感覺舒服一點。可用來補充的一些療法包括減壓靜坐、止痛針灸或減少噁心感的薄荷茶。另外還有其他療法。有些療法已知有幫助,有些尚未經過測試,有些已證實無效,還有一些甚至發現有害。
另類治療:另類治療是指用來取代標準治療的治療方式。這些治療尚未經臨床試驗證實安全有效。有些療法甚至可能有害。大多數情況下,最大的危險就是您可能無法受益於標準治療所帶來的效果。延遲或中斷標準治療可能會讓癌細胞有更多的時間生長。
決定該怎麼做
癌症病人會想要嘗試另類療法的理由很簡單,因為他們會想盡一切辦法來對抗癌症。有時候,如化療等標準治療可能很難進行或已經無效。
有時候,其他人會表示他們的方法可以治癒癌症而無嚴重的副作用,而這會讓人自然而然相信他們。但事實是,這些治療當中有絕大多數都未經過測試,且未證實能有效治療癌症。
當您在考慮這些治療選擇時,可以採取以下3個重要步驟:
? 向醫生或護士諮詢您所考慮使用的任何療法。
? 核對下面的「紅色警戒」清單。
? 致電美國癌症協會(American Cancer Society)1-800-ACS-2345,進一步瞭解您考慮嘗試的任何補充或另類療法。
紅色警戒
您可以使用以下的問題來確認應避免的治療或方法。如有任何問題的答案為「是」,就代表出現「紅色警戒」。
? 該治療是否保證能治癒所有(或大部分)癌症?
? 是否已告訴您不要使用標準治療?
? 該治療或藥物是否為「秘密的」,只有特定人士可以給予?
? 您是否需要出國來接受該治療?
? 鼓吹該治療的人士是否會攻擊醫界或科學界?
決定權在您
對於您的癌症治療,您擁有完全的決定權。如果您考慮使用補充或另類療法,請務必瞭解該療法並向醫生諮詢。在掌握充分資訊並獲得醫療團隊的支持下,您便能安全地使用有助益的療法,同時避免對您有害的療法。
我可以問醫生哪些問題?
在面對癌症和癌症治療時,我們鼓勵您與醫生開誠布公進行討論。不論問題大小,都可以提出心裡的疑問。以下是一些您可能想問的問題。下次看醫生時可以攜帶這份清單。請把任何想到的問題加進去。護士、社工或治療團隊的其他成員可能也能夠回答您的許多問題。
? 您是否可以寫下我的肺癌確切類型為何?
? 我是否可以有一份病理報告?
? 我的癌症是否已經擴散到其他地方?
? 我的癌症期別為何?這對我來說代表什麼意義?
? 我有哪些治療選擇?
? 您建議什麼治療選擇,原因為何?
? 這項治療的目標為何?
? 依您所見,我的癌症的長期存活率為何?
? 您所建議的治療有何風險或副作用?
? 癌症在治療之後的復發機率為何?如果復發,該怎麼辦?
? 我是否會掉髮?如果掉髮,該怎麼辦?
? 我該做些什麼來準備接受治療?
請在以下加進您自己的問題:
治療之後的生活
完成治療可能讓人既憂且喜。您會覺得完成治療鬆了一口氣,但又不得不擔心癌症是否會復發。這對於曾經罹患過癌症的人是十分常見的疑慮。
您可能需要一段時間才會真的開始覺得康復,擔心也稍減。您可以從美國癌症協會(American Cancer Society)的《提心吊膽:害怕癌症復發》一文進一步瞭解癌症復發的機率,以及如何克服這種感覺。您可以致電1-800-ACS-2345索取本文。
後續追蹤
在治療完成之後,後續追蹤看診十分重要。醫生會在追蹤看診時詢問您的症狀、進行體檢以及安排抽血檢查、CT掃描或X光檢查。
大多數醫生會建議治療後第一年每2到3個月接受追蹤看診(可能包括CT掃描和抽血檢查),在這之後,每3到6個月看診一次。後續追蹤是要檢查癌症是否復發或擴散,以及特定治療是否產生可能的副作用。您可以趁此機會向醫療團隊提出任何問題,以及討論您擔心的任何事情。
您可以從美國癌症協會(American Cancer Society)的《提心吊膽:害怕癌症復發》一文進一步瞭解癌症復發的機率,以及如何克服這種感覺。您可以致電1-800-ACS-2345索取本文。
許多癌症治療都有副作用。有些可能會持續數週到數月之久,但有些可能是永久性的。如出現任何不適症狀或副作用,請告知癌症治療小組,讓他們幫助您解決問題。
另外,也請務必繼續保有醫療保險。雖然沒有人希望癌症復發,但總會有萬一。如果萬一復發,您最不希望見到的就是醫療費用成為負擔。
萬一癌症復發,美國癌症協會(American Cancer Society)的《再見癌症:癌症復發》一文可提供如何處理和面對這階段治療的資訊。您可以致電1-800-ACS-2345索取本文。
看其他醫生
在癌症治療後,您可能會有需要看其他的醫生。這時,您必須能夠將診斷和治療的詳情提供給新醫生。請務必備妥下列資訊:
? 任何切片檢查或手術的病理報告
? 如果曾接受手術,需要手術報告
? 如果曾接受放射治療,需要劑量和照射範圍的最終摘要報告
? 如果曾住院,需要醫生在病人出院回家時必須準備的出院摘要報告
? 最後,由於某些癌症治療藥物可能會產生長期副作用,因此需要藥物、藥物劑量以及何時服用藥物的清單
治療期間和之後應考慮改變哪些生活習慣
罹患癌症和面對治療可能很花時間,心理負擔也很沉重,但這同時也是從新的角度檢討生活的好時機。您可能正在思考要如何長期改善自己的健康情況。
做出更健康的選擇
請想想看您在得知自己罹患癌症之前的生活。您當時的生活方式是否讓您變得不健康?可能是喝太多酒、飲食過量、吸煙或沒有經常運動。
現在不是感覺愧疚或自責的時候。然而,您可以從今天就做出改變,這會對未來的生活產生正面的助益。這不僅可以讓您感覺更好,也會更健康。例如,戒煙就是邁向康復的重要環節。研究指出,診斷出肺癌後戒煙的病人,病情發展會比不戒煙的病人好。戒煙有助於改善肺功能,另外還有許多其他健康好處。如果您考慮戒煙並需要幫助,請致電美國癌症協會(American Cancer Society)的Quitline?計劃,電話:1-800-ACS-2345。
飲食與營養
正確飲食對於任何人來說都不容易,但在癌症治療期間和之後會更困難。如果您目前仍在接受治療,在飲食方面發生與治療相關的問題,請索取本協會的《癌症病人的營養》一文。
在治療之後,最好能夠先建立良好的飲食習慣。您會驚奇地發現,只要一點簡單的改變,居然就能夠有長期的效益,例如在飲食中增加各種健康的食物。請嘗試每天吃5份或更多蔬果。選擇全穀類食物,而不要選擇白麵粉和白糖。嘗試限制攝取高脂肪含量的肉類。少吃加工肉製品,如熱狗、香腸和培根。如果您喝酒,請限量,一天最多喝1或2杯。還有別忘了要定期運動。良好飲食加上定期運動將能幫助您維持健康體重,讓您感覺更有精神。
休息、疲倦、工作和運動
疲倦是接受癌症治療的病人常出現的症狀。這通常不是一般的疲倦感,而是「精疲力盡」的感覺,就算休息也不見好轉。對於一些人來說,這種疲倦感在治療後會持續一段很長的時間,使他們不想動。不過,運動確實有助於消除疲倦。
如果您在治療期間因為生病而必須臥床,體力、耐力和肌力都會衰退一些,這是正常現象。物理治療有助於維持肌肉的力量和活動範圍,可以減少疲倦感及其所帶來的憂鬱感覺。
任何體能計劃都應視您的情況而定。在開始之前請向醫療團隊諮詢,瞭解他們對於運動計劃的建議。接著,嘗試找人一起運動,這樣就不會覺得孤單。
如果您覺得十分疲倦,就需要在活動與休息之間取得平衡。在需要時隨時休息。如需疲倦感的詳細資訊,請參閱出版品《癌症引發的疲倦感與病人貧血治療指引》。
運動可以改善身心健康,包括:
? 改善心血管(心臟與循環)體適能。
? 強化肌肉。
? 消除疲倦感。
? 減少焦慮和憂鬱。
? 感覺更快樂。
? 自我感覺更好。
長遠地,我們知道運動有助於預防某些癌症。美國癌症協會(American Cancer Society)建議成人一週至少5天或以上進行至少一項運動達30分鐘以上。兒童和青少年應每天至少進行一小時的高耗能運動,一週至少5天。
心理健康的部分呢?
一旦治療結束,您會發現自己充滿各種複雜情緒。很多人都會這樣。您可能發現自己會思考罹癌對家人、朋友和工作帶來的影響。您也可能會開始重新評估自己與配偶或伴侶的關係。意料之外的事情也可能引發憂慮,例如,隨著您逐漸康復,減少看診次數,看到醫療團隊的機會也會跟著減少。這可對某些人引來焦慮。
這是尋求心理和社會支持的好時機。您需要其他人給予您力量和安慰。支持可以來自許多方面:家人、朋友、癌友互助團體、教會或心靈團體、網路互助社群或個人諮詢師。
您可能會覺得抗癌之路十分孤獨,但是,您不必自己一個人面對。如果您決定不讓朋友和家人陪伴您走這一段路,他們會感覺被您排拒在外。請讓他們陪伴您,讓可以幫助您的任何人陪伴您。如果您不確定誰可以幫助您,請致電美國癌症協會(American Cancer Society)1-800-ACS-2345,我們可以幫您介紹團體或資源。
您無法改變罹癌的事實,但卻可以改變未來的生活-做出健康的選擇,讓身心盡可能達到最佳狀態。
小細胞肺癌研究有什麼新進展?
全球有許多醫學中心正在進行肺癌研究。
預防
吸煙
許多研究人員均認為預防是目前對抗肺癌最有效的方式。吸煙仍佔肺癌死亡人數的85%到90%。目前有多項研究正在進行,以瞭解如何透過勸導、尼古丁替代療法以及其他藥物,才能最有效幫助戒煙。另外也有其他研究正在進行,以說服年輕人不吸煙。
飲食與營養
一直以來都有研究持續使用維他命或藥物進行測試,以幫助高風險者預防肺癌。到目前為止,還沒有研究證實有助益。許多研究人員認為,只要按照美國癌症協會(American Cancer Society)的飲食建議(例如維持健康體重以及每天吃至少5份蔬果),就是最好的方法。
《2020年CSCO非小细胞肺癌诊疗指南》更新要点 自2016年起,中国肿瘤临床学会(CSCO)发布了一系列恶性肿瘤指南,有效地指导了我国肿瘤医生的临床实践,成为最具影响力的诊疗指南。而在2019年,肺癌治疗取得了革命性的进展,多项免疫治疗和靶向治疗的临床研究已获得阳性结果,优质的循证医学证据推动了第五版肺癌诊疗指南的更新。 2020年5月23日,《2020年CSCO非小细胞肺癌诊疗指南》发布会在线发布,同济大学附属上海市肺科医院周彩存教授、中国医学科学院肿瘤医院王洁教授和吉林省肿瘤医院程颖教授为大会主席,中国医学科学院肿瘤医院王志杰教授和同济大学附属上海市肺科医院任胜祥教授分别就早期和驱动基因阳性NSCLC、局部晚期和驱动基因阴性NSCLC的指南更新进行了解读,以下为更新的主要内容。 早期和驱动基因阳性NSCLC指南更新解读: 影像和分期诊断 1.影像分期中,I级推荐增加“颈部/锁骨上淋巴结B超或CT”; 2.文字注释部分中添加“不建议通过胸部X片进行筛查”。 分子分型 “组织标本采用免疫组化法检测PD-L1表达(1类证据)”由II级推荐上升为I级推荐。 可手术IIIA或IIIB(T3N2M0)期原发性NSCLC的治疗 1.度伐利尤单抗“作为同步放化疗后的巩固(1A类证据)”由II级推荐上升为I级推荐; 2.EGFR-TKI、免疫治疗作为新辅助治疗,在“文字注释部分”描述; 3.围手术期免疫治疗疗效具有前景,在“注释”部分加以描述。 IV期驱动基因阳性非小细胞肺癌的治疗 1.根据进展部位和是否寡进展分为两种类型:寡进展/CNS进展型和广泛进展型。 2.EGFR突变 ·一线治疗推荐中,增加“达克替尼(1A类证据),奥希替尼(1A类证据)”; ·二线治疗,新增阿美替尼,II级推荐用于经一代或二代EGFR-TKI治疗失败且存在T790M
2020.V1版NCCN非小细胞肺癌 1、肺癌预防和筛查(PRV-1) 2、临床表现和风险评估(DIAG-1) 3、初步评估与临床分级(NSCL-1) 4、评估和治疗: ?IA期(T1abc,N0)(NSCL-2) ?IB期(外周T2a,N0),I期(中央T1abc-T2a,N0),II期(T1abc-2AB,N1;T2b,N0),IIB期(T3,N0),IIIA阶段(T3,N1)(NSCL-3)。 ?ⅡB期(T3入侵,N0)和IIIA阶段(T4扩展,N0-1;T3,N1;T4,N0-1)(NSCL-5) ?ⅢA期(T1-2,N2);IIIB期(T3,N2);孤立性肺结节(ⅡB,IIIA,IV期)(NSCL-8) ?多原发灶肺癌(N0-1)(NSCL-11) ?IIIB期(T1-2,N3);IIIC(T3,N3)(NSCL-12) ?IIIB期(T4,N2);IIIC(T4,N3);第IVA,M1A:胸膜或心包积液(NSCL-13) ?IVA期,M1B(NSCL-14) 5、根治性治疗完成后的监测(NSCL-16) 6、复发和转移的治疗(NSCL-17) 7、晚期或转移性疾病的系统治疗(NSCL-18) 8、病理检查原则(NSCL-A) 9、手术治疗原则(NSCL-B) 10、放射治疗原则(NSCL-C) 11、新辅助治疗和辅助治疗的化疗方案(NSCL-D) 12、放疗联合化疗方案(NSCL-E) 13、癌症生存护理(NSCL-F) 14、分子学检测和生物标记物分析原理(NSCL-G) 15、识别转移性NSCLC患者的新治疗的新兴生物标志物(NSCL-H) 16、针对晚期或转移性疾病的靶向治疗(NSCL-I) 17、晚期或转移性疾病的全身治疗(NSCL-J) 18、分期(ST-1) “非小细胞肺癌指南”第2020.1版对比2019.7版更新内容: 总则:优先分层适用于整个指导方针。 DIAG-2: 脚注j: 旧版:PET/CT检查后怀疑肺癌的患者需要在任何非手术治疗前进行组织学确诊。当不能进行活检时,应该进行包括放射肿瘤科、手术和介入科的多学科评估。 新版:患者在接受任何非手术治疗前,需要先进行肺癌的组织学确诊。建议行多学科评估(至少包括介入放射科、胸外科和介入肺科),以选择最安全和最有效的方法,或就活检风险太大或难度较大的患者是否可以没有组织确诊的情况下进行治疗达成共识。 NSCL-1: 最后补充:有关帮助老年人进行最佳评估和管理的工具,请参阅“老年成人肿瘤学NCCN指南”。 NSCL-2:
重磅|《2020 CSCO非小细胞肺癌诊疗指南》正式发布! 2020年5月23日,中国临床肿瘤学会(CSCO)非小细胞肺癌(NS CLC)专家委员会召开了线上新闻发布会,发布了《2020 CSCO非小细胞肺癌诊疗指南》(下称《指南》)。CSCO非小细胞肺癌专委会主任委员、上海肺科医院周彩存教授,CSCO副理事长、CSCO非小细胞肺癌专委会候任主任委员、中国医学科学院肿瘤医院王洁教授,CSCO 副理事长、CSCO非小细胞肺癌专委会副主任委员、吉林省肿瘤医院程颖教授,分别对《指南》大事记、制定原则以及临床指导意义进行了阐述。专委会各位成员共同在线见证了《指南》的落地,并开启了2020年《指南》的发布会暨首场巡讲。现对本《指南》更新点加以介绍。 早中期原发NSCLC的治疗 基于PACIFIC研究结果,度伐利尤单抗在中国已获批上市,《指南》将度伐利尤单抗作为不可手术的ⅢA/ⅢB/ⅢC期NSCLC患者同步放化疗后巩固治疗推荐等级上调至Ⅰ级推荐(1A类证据)。 在EGFR突变靶向治疗方面,CTONG1103研究(厄洛替尼对比含铂双药化疗用于IIIA/N2期患者新辅助治疗)在主要研究终点客观缓解率(O
RR)上,对比新辅助化疗,厄洛替尼新辅助靶向治疗取得阳性结果(5 4.1%对34.3%,P=0.092),写入本次《指南》的注释部分。 多项针对可手术ⅢA/ ⅢB(T3N2M0)期患者的免疫新辅助治疗Ⅱ期研究在2019年取得了进展,如CheckMate 159研究[主要病理学缓解(MPR)为42.9%,无治疗相关手术延迟],LCMC3研究[病理学缓解(pCR)+MPRⅣ为22%,1例手术延迟]],NADIM研究(pCR+ MPR为85.4%,无治疗相关手术延迟手术延迟)及NEOSTAR(纳武利尤单抗pCR+MPR为17.4%,纳武利尤单抗+伊匹木单抗为33.3%),JCSE01.10研究(信迪利单抗pCR率为16.2%,MPR率为40.5%),基于上述研究的研究结果,将以上研究增加至注释部分。 Ⅳ期无驱动基因非小细胞肺癌的治疗 一、Ⅳ期无驱动基因、非鳞NSCLC一线治疗Ⅰ级推荐 基于QL1101研究,国内首个经NMPA批准的贝伐珠单抗生物类似物写入指南“非鳞癌NSCLC一线治疗Ⅰ级推荐”部分。 帕博利珠单抗肺癌适应证已在我国获批,本《指南》更新中推荐等级均有上调。根据KEYNOTE-024研究,上调帕博利珠单抗单药一线治疗(限PD-L1 TPS≥50%)推荐等级至Ⅰ级推荐(1A类证据)。
《2018CSCO 原发性肺癌诊疗指南》解读之三:小细胞肺癌的治疗 发表时间:2019-02-26T09:38:51.603Z 来源:《世界复合医学》2018年第12期作者:陈炎1,陈亚蓓1,陶荣芳2[导读] 现将新公布的《2018 CSCO 原发性肺癌诊疗指南》(以下简称“新指南”)关于小细胞肺癌治疗部分的学习体会与读者共享。 1安徽省明光市中医院内科,安徽,明光 239400 2安徽省明光市医院,内科安徽,明光 239400通讯作者:陈炎, Mobile phone: Email:mgyc2394@https://www.doczj.com/doc/6a18345260.html, 摘要:介绍2018年CSCO原发性肺癌诊疗指南中关于小细胞肺癌的治疗。关键词:中国临床肿瘤学会;原发性肺癌;诊断;治疗;指南;小细胞肺癌;非小细胞肺癌To introduce《2018 CSCO Guidelines on the diagnosis and treatment of primary bronchogenic carcinoma》:the treatment of small cell lung cancer. CHEN Yan, CHEN Ya-bei, TAO Rong-fang,Department of Medicine, Mingguang Hospital of TCM, Mingguang,Anhui 239400,China Corresponding Author: CHEN Yan Email:mgyc2394@https://www.doczj.com/doc/6a18345260.html, Absract:This paper introduces the treatment of small cell lung cancer from 2018 CSCO Guidelines on the diagnosis and treatment of primary bronchogenic carcinoma. Keywords: CSCO;primary bronchogenic carcinoma;diagnosis;treatment;guideline;small cell lung cancer;non-small cell lung cancer 现将新公布的《2018 CSCO 原发性肺癌诊疗指南》(以下简称“新指南”)关于小细胞肺癌治疗部分的学习体会与读者共享。 1.局限期 1.1 T1-2,N0 ①BS:a手术:肺叶切除术+肺门,纵隔淋巴结清扫术(2A);+b辅助化疗:依托泊苷+顺铂(2A),或依托泊苷+卡铂(2A);+c术后 N1 和 N2 的患者,推荐辅助放疗(2A);②OS:预防性脑放疗(1类)。 1.2 超出T1-2,N0 PS 0-2 :BS:化疗+放疗:化疗方案:依托泊苷+顺铂(1类)或依托泊苷+卡铂(1类);②OS:化疗+同步放疗(1类),CR或PR的患者预防性脑放疗(1类). PS 3-4(由SCLC所致):①BS:化疗±放疗,化疗方案:依托泊苷+顺铂(2A),或依托泊苷+卡铂(2A);②OS:CR或PR的患者,预防性脑放疗(1类). PS 3-4(非SCLC所致):BS:最佳支持治疗.2. 广泛期 2.1 无局部症状,无脑转移 PS 0-2,PS 3-4(由SCLC所致) ①BS:化疗+支持治疗,化疗方案:依托泊苷+顺铂,或依托泊苷+卡铂,或伊立替康+顺铂,或伊立替康+卡铂(均为1类);②OS:依托泊苷+洛铂,CR或 PR的患者:胸部放疗+预防性脑放疗(均为2A)。 PS3-4(非SCLC所致)BS:最佳支持治疗.2.2有局部症状 2.2.1上腔静脉综合征①BS:临床症状严重者:放疗+化疗(2A);临床症状较轻者:化疗+放疗(2A);②OS:预防性脑放疗(2A).2.2.2脊髓压迫症 BS:局部放疗控制压迫症状+EP/EC/IP/IC方案化疗(2A)。 2.2.3 骨转移BS:EP/EC/IP/IC方案化疗+局部姑息外照射放疗(2A),有骨折高危患者可采取骨科固定。 2.2.4 阻塞性肺不张 BS:EP/EC/IP/IC方案化疗+胸部放疗(2A)。 2.3伴脑转移 2.3.1 无症状①BS:EP/EC/IP/IC方案化疗+全脑放疗;②OS:CR或PR 的患者:胸部放疗(均为2A). 2.3.2 有症状①BS:全脑放疗+EP/EC/IP/IC方案化疗;②OS:CR或PR的患者:胸部放疗(均为2A). 作者单位:1安徽省明光市中医院内科,安徽,明光 239400 2安徽省明光市医院,内科通讯作者:陈炎, Mobile phone:, Email:mgyc2394@https://www.doczj.com/doc/6a18345260.html, 2269 3 SCLC的二线治疗 3.1 于3个月内复发的①BS:拓扑替康(1类);②OS:参加临床试验:伊立替康,紫杉醇,多西他赛,吉西他滨,替莫唑胺,异环磷酰胺(均为2A).。 3.2于3-6个月内复发的①BS:拓扑替康(1类);②OS:参加临床试验:伊立替康,多西他赛,吉西他滨,口服依托泊苷,长春瑞滨,替莫唑胺,异环磷酰胺(均为2A).。 3.3于6个月以上复发的BS:选用原方案.
2020NCCN非小细胞肺癌指南要点 2020年6月,美国国家综合癌症网络(NCCN)发布了非小细胞肺癌(NSCLC)指南2020年第6版。那么,新版指南中NSCLC精准治疗的药物选择有哪些?NSCLC治疗的进展情况如何?接下来,让我们盘点部分亮点研究,一探究竟。 以下是NCCN指南《2020.V6版》更新的要点(相较于V5版): 靶向治疗 (一)指南建议检测的靶点1:EGFR、ALK、ROS1、BRAF、NTRK、MET、RET
1、EGFR基因突变: 首选方案:奥希替尼(1类);其他方案:厄洛替尼(1类)或阿法替尼(1类)或吉非替尼(1类)或达克替尼(1类)或厄洛替尼+雷莫芦单抗;一定条件下可用方案:厄洛替尼+贝伐珠单抗(2B类)。 2、ALK基因突变: 首选方案:阿来替尼(1类);其他方案:布加替尼(1类)或色瑞替尼(1类);一定条件下可用方案:克唑替尼(1类)。 3、ROS1基因重排: 首选方案:克唑替尼或恩曲替尼;其他方案:色瑞替尼; 4、BRAF V600E 突变:
首选方案:达拉菲尼+曲美替尼;其他方案:维莫非尼或达拉菲尼;一定条件下可用方案:初始的全身治疗方案。 5、NTRK 基因融合阳性: 首选方案:拉罗替尼或恩曲替尼;一定条件下可用方案:初始的全身治疗方案。 6、MET外显子14跳跃突变: 首选方案:卡马替尼;一定条件下可用方案:克唑替尼或初始的全身治疗方案。 7. RET重排: 首选方案:Selpercatinib;一定条件下可用方案:卡博替尼或凡德他尼(2B类)。 (二)2020年ASCO靶向新进展: 在今年的ASCO会议上,多项EGFR敏感突变相关研究数据公布。其中,III期NEJ02研究旨在评估贝伐珠单抗联合厄洛替尼用于EGFR敏感NSCLC患者的疗效,结果显示2,贝伐珠单抗联合厄洛替尼可明显改善PFS。在真实世界研究中发现3,VEGF抑制剂联合厄洛替尼对比单药厄洛替尼,PFS和DOR明显改善。目前,奥希替尼已获批用于
NCCN非小细胞肺癌临床实践指南2017.4版 目录 ●肺癌的预防和筛查(PREV-1) ●临床表现和风险评估(DIAG-1) ●实性肺结节的随访(DIAG-2) ●亚实性肺结节的随访(DIAG-3) ●诊断评估原则(DIAG-A) ●初始评估和临床分期(NSCL-1) ●评估与治疗: ??I期(T1ab-2a,N0),II期(T1ab-2ab,N1;T2b,N0),IIB期(T3,N0)和IIIA期(T3,N1) (NSCL-2)??IIB期(T3侵犯,N0)和IIIA期(T4外侵,N0-1;T3,N1) (NSCL-4) ??IIIA期(T1-3,N2)和分散的肺结节(IIB、IIIA、IV期) (NSCL-7) ?肺多发癌(NSCL-10) ??IIIB期(T1-3,N3) (NSCL-11) ??IIIB期(T4,N2-3)和IV期(M1a): 胸腔或心包积液(NSCL-12) ?IV期(M1b): 有限病灶(NSCL-13) ●根治性治疗完成后的监测(NSCL-15) ●复发和转移的治疗(NSCL-16) ●转移癌的全身治疗(NSCL-17) ●病理评估原则(COL-A) ●手术治疗原则(NSCL-B) ●放射治疗原则(NSCL-C) ●新辅助及辅助化疗方案(NSCL-D) ●同步化放疗方案(NSCL-E) ●晚期或转移性肿瘤的全身治疗(NSCL-F) ●癌症幸存者护理(NSCL-G) ●针对基因变异患者的新兴靶向药物(NSCL-H) ●分期(ST-1) (杰)肺癌的预防和筛查(PREV-1)
●肺癌是一种独特的疾病,主要的致病因素是某个行业生产和推销的成瘾性产品。大约85%- 90%的肺癌是由于主动吸烟或被动吸烟(二手烟)所致。降低肺癌的死亡率需要有效的公共卫生政策以避免开始吸烟,美国食管和药品管理局(FDA)监管烟草产品以及其他控烟措施。 ●长期吸烟容易导致第二原发癌、治疗并发症、药物相互作用、其它吸烟相关疾病、生活质量降低和生存期缩短。 ●根据美国外科总医师的报告,主动吸烟 (https://www.doczj.com/doc/6a18345260.html,/tobacco/data_statistics/sgr/2004/pdfs/executivesummary.pdf)和被动吸烟都可以导致肺癌。有证据表明,和吸烟者生活在一起从而吸二手烟的人群罹患肺癌的风险上升20%到30%(https://www.doczj.com/doc/6a18345260.html,/books/NBK44324/)。每个公民都应被告知吸烟和暴露于烟雾环境可对健康产生危害、导致成瘾并可威胁生命,政府需要采取恰当的、有效的措施如立法、行政、管理或其他手段以保护所有的公民免于烟草的危害 (www.who.int/tobacco/framework/final_text/en/)。 ●肺癌的致癌物中还含有高度成瘾性物质尼古丁,这使问题进一步复杂化。降低肺癌死亡率需要广泛贯彻卫生保健研究和质量机构(AHRQ)指南 (https://www.doczj.com/doc/6a18345260.html,/professionals/clinicians-providers/guidelines-recommendations/tobacco/i ndex.html),以发现、劝告和治疗尼古丁成瘾患者。 ●吸烟者或有吸烟史的人发生肺癌的风险明显增高;对于这些患者,尚无可用的化学预防药物。如有可能,应该鼓励这些人参加化学预防研究。 ●推荐对选定的高危嗜烟者和有吸烟史者采用低剂量CT(LDCT)进行肺癌筛查(见《NCCN 肺癌筛查指南》)。 ●参见NCCN戒烟指南。 临床表现和风险评估(DIAG-1) 注解: a.多学科评估包括胸外科医生、胸部放射学家和肺科医生共同确定癌症诊断的可能性以及最佳诊断或随访策略。
小细胞肺癌患者家属必读(2016、7修订) 大为 老实说,真的不希望你打开本文。打开了,说明你家人罹患重症,很不幸。但如果你在家人确诊后很短时间内读到本文,你又是幸运的。朋友,不再罗嗦,暂且忍住悲痛,戒除矫情,仔细品读,按我的引领去做吧,有章有法地去决战小细胞! 一、总体了解一下小细胞肺癌特性 小细胞肺癌(SCLC)是一种侵袭性疾病,在所有肺癌中占比约15%,分化程度低,恶性程度高,倍增时间短(即进展很快),不采用化放疗治疗的情况下,预后很差,平均3-6个月左右;但小细胞另一特点是对化放疗非常敏感,即通过化放疗治疗效果非常好,初期客观缓解率远高于其他肺癌,因而采取规范的化放疗治疗,可以大大提高患者生存时间;小细胞肺癌的第三个特点,正是基于初期化放疗效果好而表现出来的,即后期复发(进展)率较高,因此总体情况不容乐观,5年(以上)生存率仅为6%左右,言外之意,大部分(约94%)的患者经化放疗治疗后总生存期在0.5-5年之间。 二、全面了解一下家人的病情 1、是否确诊为小细胞肺癌:凭证是免疫组化病理报告,如果没有免疫组化,尽快去做。 2、了解转移情况和分期。 一般建议进行全面检查,尽量了解以下情况,否则建议医生补充检查项目,这对于下步治疗指导及预判很重要:肺部病灶情况,病灶尺寸,单发还是多发;淋巴结转移情况,有无淋巴结转移,肺门、支气管淋巴结,隆突、纵膈淋巴结,锁骨上窝、颈部、腹膜后淋巴结等转移情况;其他部位转移情况,有无脑转、肝转、骨转、肾转、肾上腺转、胰腺转等。 根据原发肿瘤(T)、淋巴结转移(N)和远处转移(M)情况,进行TNM分期或进展阶段分期(详阅后附NCCN临床指南)。TNM分期为I期的可以从手术中获益,占比不到5%;I-III 期(任何T,任何N,M0,排除T3-4由于肺部多发结节或肿瘤/结节体积太大而不能被包含在一个可耐受的放疗计划中的情况)为局限期(LD),总占比约1/3;IV期(任何T,任何N,M1a/b)或者T3-4由于肺部多发结节或肿瘤/结节体积太大而不能被包含在一个可耐受的放疗计划中的情况属于广泛期(ED),总占比约2/3。 详细的TNM分期对于下步治疗意义很大,普遍意义上讲越早期的预后越好,局限期好于广泛期。 3、血液及其他检测项目指标情况:血常规、肝肾功、肿瘤标志物、电解质等情况,痰检、便检情况等。 4、病人体力状态情况,是否有其他相关疾病,这对于预后很重要。部分医院会对患者进行PS 评分,PS评分0-1的,预后相对乐观,PS评分3-4的,预后较差。(PS评分附后)以上术语中有不明白的,别急,先通读完再说,后有相关参阅资料。 三、一线治疗方案(即确诊后第一次综合治疗方案) 只要确认了小细胞病理,不管哪种情况,均建议尽早开始化疗,因其恶性程度高,进展快,千万不要因为择院、择专家或其他任何原因而耽误治疗,更不要迷信中药和偏方,否则日后你定会为你的行为后悔!在上了首次化疗控制肿瘤进展的情况下,再来细致研究下步治疗方案。小细胞肺癌治疗有国际通行的NCCN临床实践指南,不要迷信名医院或名专家,没有比指南再好的专家了――这点不同于其他类型的癌症。 1、局限早期的:指南指出I期即T1-2N0M0期患者(周围型的)手术有意义,个人认为II 期周围型的也可能从手术中获益(目前已有国外机构进行过临床对比,确认了这一观点),手术+化疗;术后发现超期的(术后发现有淋巴结转移的情况)或手术无法切除干净的情况,手
NCCN 指南:小细胞肺癌(2016. V1) 2015-12-28 00:00 来源:丁香园作者:kkopen14 字体大小 - | + 肺癌是我国最常见的恶性肿瘤之一。我国的监测资料显示,肺癌发病率为35.23/10 万,肺癌死亡率为27.93/10 万。肺癌主要分小细胞肺癌(SCLC)和非小细胞肺癌(NSCLC)。SCLC 是一种高侵袭性肿瘤,其特点为生长迅速,倍增时间短,容易发生远处转移,预后差。SCLC 确诊时多为广泛期,对放化疗敏感,近期客观缓解率高,但绝大多数患者治疗后短期内出现复发和转移。与NSCLC 每年层出不穷的研究结果相比,SCLC 近20 年的研究进展缓慢。 作为SCLC 诊疗领域最具权威的国际指南,NCCN 每年会发布 2 版有关SCLC 临床实践指南,2016 年的第 1 版指南目前已经公布。与2015 年第 2 版相比,2016 年第 1 版指南并未有太大变化,以下是主要更新内容: 指南主要更新要点 1. 在初始评估中增加了戒烟咨询和干预。 2. 更改了进行单侧骨髓穿刺或活检标准:外周血涂片见有核红细胞、中性粒细胞减少或血小板减少时,考虑到可能存在骨浸润,需进行骨髓穿刺或活检。 3. 对于完全缓解或部分缓解的广泛期SCLC,进行预防性脑照射(PCI)治疗的推荐等级由1 级降到2A 级;此外,增加胸部放疗作为广泛期SCLC 的一种治疗选择。 4. 在后续治疗中,移除替莫唑胺的推荐剂量;推荐苯达莫司汀作为后续治疗的一种选择(2B 类推荐) 5. PCI 主要推荐剂量为25 Gy 分割为10 次,每日1 次。短程放疗(20 Gy 分割为5 次),在广泛期SCLC 中是一种合适的选择。该版指南去除了30 Gy 分割为10-15 次和24 Gy 分割为8 次。 此外还更新了其他与SCLC 相关性不大的内容,在此不再一一列出。 指南中分期原则和治疗策略主要内容 目前小细胞肺癌主要的分期系统为美国退伍军人分期和第7 版TNM 分期。美国退伍军人分期为SCLC 中应用最早的分期方法,主要包括局限性和广泛期。 局限期定义:病变局限于同侧半胸腔,能安全被单个照射野包括。 广泛期定义:超过同侧半胸腔,包括恶性胸腔或心包积液或者血行转移。 TNM 分期系统主要适用于筛选出适合外科手术和放疗计划的T1-2N0 期患者。临床研究应当首先使用TNM 分期系统,因为其能更精确地评估预后和指导治疗。 1. T1-2N0M0 治疗策略(指南中唯一适合做手术的分期) 临床分期为T1-2N0M0, 病理评估无纵膈淋巴结转移,进行肺叶切除术(推荐)淋巴结清扫或取样。术后病理仍为(N0)进行术后辅助化疗,如术后病理为(N+)同步化疗+ 纵膈放疗。 2. T1-2N0M 0 术后辅助化疗方案和剂量 推荐方案为依托泊苷和顺铂/ 卡铂方案。化疗周期为4-6。 顺铂60 mg/m2 d1 和依托泊苷120 mg/m2 d1,2,3 顺铂80 mg/m2 d1 和依托泊苷 100 mg/m2 d1,2,3 卡铂AUC 5-6 d1 和依托泊苷100 mg/m2 d1,2,3 * 如术后发现淋巴结转移需进行放疗,放疗原则见下文相关内容。 3. 其他分期治疗策略(除T1-2N0M0 手术外所有患者均适用)
肿瘤临床实践指南(NCCN Guidelines?) 小细胞肺癌(2020.v2) 1、NCCN小细胞肺癌指南2.2020版从1.2020版更新包括: SCL-E 1 of 4 度伐单抗联合化疗(依托泊苷联合卡铂或顺铂)已被作为首选一线治疗方案(第1类),其次对于广泛的SCLC患者使用度伐单抗维持治疗 2、NCCN小细胞肺癌指南1.2020版(2.2019版)中的更新包括: 1.初始评估和分期(SCL-1) ●对于原发灶或转移灶活检或细胞学检查确诊小细胞癌或小细胞/非小细胞混合型腺癌的患者,初始评估内容作了2点修改和1点补充: ?CT平扫加增强扫描的检查部位在“胸部/腹部”基础上增加了“盆腔”;?PET-CT检查的指征,在原来“如果疑似局限期”基础上增加了一个指征:如果需要鉴别分期; ?新增“行分子谱分析(仅适用于未曾吸烟的广泛期患者)”,以帮助鉴别诊断和评估潜在的靶向治疗选择。 2.广泛期小细胞肺癌的初始治疗(SCL-5) ●对于在全脑放疗前接受系统性治疗的无症状脑转移患者,在每2个周期全身治疗后以及在治疗结束后应该复查脑MRI(首选)或CT平扫加增强扫描(SCL-6)。如果在系统性治疗期间出现疾病进展,则开始行全脑放疗。 3.初始治疗后的疗效评估和监测(SCL-6) ●新增1条对“预防性脑照射(PCI)”的脚注: ?在已经进行完全切除、病理分期为I-IIA(T1-2,N0,M0)的SCLC患者中,接受PCI的获益情况尚不清楚。参见“手术切除原则”(SCL-C)。 4.病理学检查原则(SCL-B) ●病理学评估中新增1条“复合型SCLC的定义”: ?复合型小细胞肺癌含SCLC和NSCLC两种组织学(鳞状细胞癌、腺癌、梭形/多形性、和/或大细胞)成分。不要求说NSCLC组织学成分的百分比最少需要多少;当有任何比例的NSCLC与SCLC一起出现时,就可称为复合型SCLC。 5.手术切除原则(SCL-C) ●有淋巴结转移的患者,术后辅助治疗方案根据淋巴结分期作了修改:
. 小细胞肺癌患者家属必读(2016、7修订) 大为 老实说,真的不希望你打开本文。打开了,说明你家人罹患重症,很不幸。但如果你在家人确诊后很短时间内读到本文,你又是幸运的。朋友,不再罗嗦,暂且忍住悲痛,戒除矫情,仔细品读,按我的引领去做吧,有章有法地去决战小细胞! 一、总体了解一下小细胞肺癌特性 小细胞肺癌(SCLC)是一种侵袭性疾病,在所有肺癌中占比约15%,分化程度低,恶性程度高,倍增时间短(即进展很快),不采用化放疗治疗的情况下,预后很差,平均3-6个月左右;但小细胞另一特点是对化放疗非常敏感,即通过化放疗治疗效果非常好,初期客观缓解率远高于其他肺癌,因而采取规范的化放疗治疗,可以大大提高患者生存时间;小细胞肺癌的第三个特点,正是基于初期化放疗效果好而表现出来的,即后期复发(进展)率较高,因此总体情况不容乐观,5年(以上)生存率仅为6%左右,言外之意,大部分(约94%)的患者经化放疗治疗后总生存期在0.5-5年之间。 二、全面了解一下家人的病情 1、是否确诊为小细胞肺癌:凭证是免疫组化病理报告,如果没有免疫组化,尽快去做。 2、了解转移情况和分期。 一般建议进行全面检查,尽量了解以下情况,否则建议医生补充检查项目,这对于下步治疗指导及预判很重要:肺部病灶情况,病灶尺寸,单发还是多发;淋巴结转移情况,有无淋巴结转移,肺门、支气管淋巴结,隆突、纵膈淋巴结,锁骨上窝、颈部、腹膜后淋巴结等转移情况;其他部位转移情况,有无脑转、肝转、骨转、肾转、肾上腺转、胰腺转等。 根据原发肿瘤(T)、淋巴结转移(N)和远处转移(M)情况,进行TNM分期或进展阶段分期(详阅后附NCCN临床指南)。TNM分期为I期的可以从手术中获益,占比不到5%;I-III期(任何T,任何N,M0,排除T3-4由于肺部多发结节或肿瘤/结节体积太大而不能被包含在一个可耐受的放疗计划中的情况)为局限期(LD),总占比约1/3;IV期(任何T,任何N,M1a/b)或者T3-4由于肺部多发结节或肿瘤/结节体积太大而不能被包含在一个可耐受的放疗计划中的情况属于广泛期(ED),总占比约2/3。 详细的TNM分期对于下步治疗意义很大,普遍意义上讲越早期的预后越好,局限期好于广泛期。 3、血液及其他检测项目指标情况:血常规、肝肾功、肿瘤标志物、电解质等情况,痰检、便检情况等。 4、病人体力状态情况,是否有其他相关疾病,这对于预后很重要。部分医院会对患者进行PS评分,PS评分0-1的,预后相对乐观,PS评分3-4的,预后较差。(PS评分附后)
非小细胞肺癌诊断治疗指南 【概述】 原发性支气管肺癌(简称肺癌)是起源于支气管上皮的肺部最常见的恶 性肿痛。肺癌的发病率和死亡率是恶性肿瘤中连续60年来唯一逐年明显上 升的肿瘤,约占我国全年恶性肿瘤死亡人数的1/4。从20世纪70年代到90 年代这20年中,肺癌死亡率上升了147.4%,成为我国城市人口中四大恶 性肿瘤死亡原因之首。过去,肺癌发病率上升主要见于男性,但现在,女性 患者急剧增加,男女之比由8:1降到2:1。能获得手术治疗机会的肺癌, 仅占就诊肺癌患者总数的15%~20%,这些都说明肺癌威胁人类健康的严 重性。
病因烟草和大气污染是引起肺癌的重要因素。另外,职业关系、饮食因 素和遗传因素等也是引起肺癌的因素。 病理以肺癌发生的解剖部位分为中心型肺癌和周围型肺癌。组织类型分 为小细胞肺癌和非小细胞肺癌两大类,其中非小细胞肺癌包括鳞癌、腺癌和大 细胞癌等。肺癌的播散方式有:直接提润、淋巴转移和血行转移。远处器官转 移以肝脏、肾上腺、脑、骨骼和肾脏较多见。 【临床表现】 1.支气管肺部表现①咳嗽:约有70%的肺癌患者主诉为咳嗽,刺激性 咳嗽是肺癌最常见的症状。②咯血:约有50%的肺癌患者痰中带血丝或小血 块.大口咯鲜血者少见。③胸痛;肿瘤累及壁层胸膜而引起胸痛,当肺尖
Pancoast瘤压迫臂从神经并累及颈交感神经时,不但发生上肢的剧烈疼痛,而 且可出现Horner综合征。④发热:多因肿瘤阻塞支气管,发生阻塞性肺部炎 症和肺不张所致。周围孤立性肺癌,有时也有高热,这可能为瘤体本身所引 起,即所谓“癌性热”。 2. 肺外表现①胸内表现:如大量胸水可造成气短;声音嘶哑说明喉返 神经受累引起了声带麻痹;患侧膈肌明显升高,呼吸时有反常运动,则为肿 18 第三章师部疾病19 瘤侵犯膈神经所致;上腔静脉受压造成上腔静脉综合征。②胸外表现:肺癌 最多见的胸外表现是杵状指(趾)和增生性骨关节病,常累及手指、腕、膝
小细胞肺癌治疗策略 小细胞肺癌(small cell lung cancer,SCLC)约占肺癌14%,是一种高侵袭性肿瘤,其特点为生长迅速,倍增时间短,容易发生远处转移,预后差。SCLC确诊时多为广泛期,对放化疗敏感,近期客观缓解率高,但90%以上患者治疗后短期出现复发和转移。与非小细胞肺癌层出不穷的靶向药物不同,SCLC治疗进展缓慢。本文将对小细胞肺癌NCCN2016 v1版主要更新内容及治疗策略进行归纳,希望能为工作在一线的医生提供清晰的诊疗思路。 一、2016v1版较2015v2版主要更新内容 1.初始评估中添加戒烟咨询和干预。 2.进行单侧骨髓穿刺或活检标准更改:外周血涂片见有核红细胞、中性粒细胞减少或血小板减少考虑存在骨浸润需进行骨髓穿刺或活检。 3.对于完全缓解或部分缓解的广泛期SCLC进行预防性脑照射(PCI)的推荐等级由1级降到2A级,增加胸部放疗作为广泛期SCLC 一种治疗选择。
4.后续治疗中移除替莫唑胺的推荐剂量。苯达莫司汀作为后续治疗的一种选择(2B类推荐) 5.PCI主要推荐剂量为25Gy分割为10次,每日1次。短程放疗(20Gy分割为5次)在广泛期SCLC中为一种合适的选择。去除了30Gy 分割为10-15次和24Gy分割为8次。此外更新还包括神经内分泌肿瘤的相关内容,与SCLC相关性较小,不在此赘述。 二、小细胞肺癌分期原则和治疗策略 目前小细胞肺癌主要的分期系统为美国退伍军人分期和第7版TNM分期。美国退伍军人分期为SCLC中应用最早的分期方法,主要包括局限性和广泛期。指南中局限期定义为:病变局限于同侧半胸腔,能安全被单个照射野包括。广泛期定义为:超过同侧半胸腔,包括恶性胸腔或心包积液或者血行转移。TNM 分期系统主要适用于筛选出适合外科手术和放疗计划的 T1-2N0 期患者。临床研究应当首先使用TNM 分期系统,因为其能更精确地评估预后和指导治疗。 1.T1-2N0M0治疗策略(指南中唯一适合做手术的分期) 临床分期为T1-2N0M0,病理评估无纵膈淋巴结转移,进行肺叶切除术(推荐)淋巴结清扫或取样。术后病理仍为(N0):进行术后辅助化
小细胞肺癌NCCN 临床实践指南(2014英文第2版中文翻译本) 复旦大学附属中山医院中西医结合肿瘤科翻译 2014.03.19
翻译人员: 项忆瑾:上海中医药大学中西医结合内科专业硕士; 复旦大学附属中山医院住院医师; 复旦大学附属中山医院中西医结合肿瘤学基地学员; 刘军:上海交通大学医学院内科学博士; 上海市第一届肿瘤学规范化培训基地毕业; 复旦大学附属中山医院中西医结合肿瘤科主治医师; 作为主要获奖人之一,“胰腺癌基因组学的基础与临床研究”获得2012年教育部科学技术进步奖二等奖; 作为第1负责人负责国家自然科学基金青年项目1项; 翻译说明:尽管翻译人员尽力对全文进行了认真仔细的翻译和审校,但限于英文及专业水准,可能存在不够准确甚至错误之处,请读者自行辨别,谨慎参考。翻译人员不对使用该指南翻译本出现的任何临床事项承担责任。特此说明。
目录 NCCN小细胞肺癌专家组成员 指南更新概要 小细胞肺癌: 基线评估及分期(SCL-1) 局限期,处理和治疗(SCL-2) 广泛期,处理和治疗(SCL-4)Array首次治疗后病情评估(SCL-5) 监测指标(SCL-5) 后续治疗及姑息治疗(SCL-6) 手术治疗原则(SCL-A) 支持治疗原则(SCL-B) 化疗原则(SCL-C) 放射治疗原则(SCL-D) 肺神经内分泌肿瘤: 评估和治疗(LNT-1) 低级别神经内分泌癌(典型类癌,TC) 中级别神经内分泌癌(不典型类癌,AC) 高级别神经内分泌癌(大细胞神经内分泌癌,LCNEC)小细胞肺癌和非小细胞肺癌混合型 分期(ST-1)
讨论 参考文献 作为共识,NCCN肿瘤学临床实践指南反映了作者们对目前认可的治疗方法的观点,欲参考或应用这些指南的临床医师根据个人具体的临床情况作出独立的临床判断,以决定患者所需的护理和治疗,任何寻求使用这些指南的病人或非医疗人员应咨询医生关于它们的合理应用。 NCCN肿瘤学临床实践指南翻译力求精确表达反应原版英文指南。NCCN不保证指南翻译的有效性,也不承认任何无限制性的担保、表达和暗示。NCCN不担保指南翻译或指南本身的精确性和完整性。NCCN不保证或陈述指南的应用及应用结果。NCCN及其成员不对涉及指南无限制性应用的任何偶然的、间接的、特殊的、惩罚性或作为结果的补偿费承担任何责任。
2020CSCO小细胞肺癌和非小细胞肺癌抗血管治疗研 究进展汇总 基于肿瘤形成的“土壤环境”理论,抗血管治疗一直是临床肿瘤治疗的重要药物类型。此次CSCO的抗血管专场,来自全国各地的多位专家,分别就肿瘤抗血管治疗的各个议题进行专题讲解。于此,为读者朋友汇总来自范云教授的《小细胞肺癌的抗血管治疗》和来自褚天晴教授的《非小细胞肺癌抗血管生成药物治疗专家共识》。纵览临床抗血管治疗的研究发展。助力患者朋友学会应用抗血管治疗。 小细胞肺癌的抗血管治疗 小细胞肺癌的靶向治疗上,因为均为失败的研究结果,在这里不为读者赘述。我们详解一下抗血管治疗部分的成绩。 1.贝伐单抗:与化疗联合,可提升PFS,OS无改善,失败为主。 提起抗血管药物,早年主要以贝伐单抗的研究为主,多通过与EP/IP化疗的联合,多药一线或二线治疗广泛期小细胞肺癌患者,结果显示,患者的PFS是有提升的,但是最终的OS分析没有显著统计学差异。因此,目前贝伐单抗在小细胞肺癌的应用没有积极推荐。
2.国产抗血管小分子:安罗替尼/阿帕替尼后线单挑小细胞肺癌获佳绩,跻身治疗框架内! 后续随着国产抗血管小分子药物阿帕替尼/安罗替尼的出现,以及治疗方案的设计,逐渐出现了阳性的研究结果。如安罗替尼≥3线治疗广泛期小细胞肺癌患者,获得了7.3:4.9月的PFS延长,HR=0.53,下降了47%的死亡风险!安罗替尼后线治疗小细胞肺癌的适应症也获得国家NMPA 的批准,激起了国内对于抗血管小分子药物在肺癌应用的全方位拓展。 由范云教授领衔开展的呃一项阿帕替尼3线/4线治疗晚期SCLC的II期研究中,有效率为17.5%,疾病控制率为75%,OS 5.8月。也获得了不错的临床疗效。 3.免疫+抗血管联合二线初尝试创佳绩,获国际认可!
《NCCN非小细胞肺癌临床实践指南》更新 中山大学附属肿瘤医院张力 编者按美国国立综合癌症网络(NCCN)每年发布的各种恶性肿瘤临床实践指南,得到了全球临床医师的认可和遵循。2008年3月29日至30日,第一届NCCN亚洲学术会议在北京召开。来自NCCN的专家分别介绍了2008版NCCN非小细胞肺癌、非霍奇金淋巴瘤、乳腺癌、胃癌及结直肠癌等肿瘤临床实践指南的更新情况。本报将对2008版指南的更新内容进行系列报道,敬请关注。 本次会议上,NCCN专家组成员、美国田纳西大学癌症研究所和St. Jude儿童研究医院的Mohammad Jahanzeb教授,介绍了2008版《NCCN非小细胞肺癌(NSCLC)临床实践指南》(以下简称为《指南》)的更新情况。本文重点介绍《指南》与2007版相比主要进行了哪些更新。《指南》的分类证据和共识等级见表1。 预防与筛查 尽管国际早期肺癌行动计划(I-ELCAP)的近期数据证实,肺癌筛查可检测出Ⅰ期肺癌,从而提高肺癌患者的生存率,但NCCN专家组目前仍不建议常规使用CT筛查(3类),仅建议对参加临床试验的高危人群行CT筛查评估。若要进行CT筛查,则必须遵循I-ELCAP的筛查方案。 辅助治疗 2008版《指南》修改了ⅠA和ⅢA期NSCLC的辅助治疗建议。对ⅠA期(T1N0)手术切缘阴性的高危患者,化疗的证据级别由2B类更新为3类。ⅠA期切缘阳性者再切除后化疗的证据级别由2B类更新为3类,化放疗后可选择继续化疗,单独放疗也可作为一种选择。对ⅢA期(T1~2N2)切缘阴性者,取消化放疗+化疗的建议,在化疗的基础上增加纵隔放疗(表2)。 2008版《指南》建议,术前化放疗时放疗总剂量由44~45 Gy更新为45~50 Gy。对纵隔淋巴结阳性的N2期患者,评估方法由纵隔镜检查更新为病理纵隔淋巴结评估,包括纵隔镜检查、支气管内超声成像引导下细针穿刺活检(EBUS-FNA)及超声内镜引导下细针穿刺活检(EUS-FNA)。若T3N2期患者对根治性同步化放疗反应良好,可考虑手术切除(3类)。 对ⅢB期(除卫星病灶外可切除)的R1和R2病变,建议初始手术治疗后行化放疗,继之以化疗。 监测 2008版《指南》建议,对Ⅰ~Ⅳ期患者行常规体格检查,胸部螺旋CT增强扫描由每6个月1次更
非小细胞和小细胞肺癌的诊断与治疗最新指南 肺癌相关的死亡已经超过了后续四种恶性肿瘤死亡率的总和。多年来,对于肺癌的治疗人们多持悲观态度,但越来越多的进展与发现已经将肺癌,尤其是非小细胞肺癌(non small cell lung cancer, NSCLC)的治疗带入了一个新的领域。CHEST杂志发表了第三版基于循证医学的ACCP 指南——肺癌的诊断和治疗。在这里我们将肺癌的治疗作为一个专题进行了系统的分析与归纳。 I期及II期NSCLC的治疗 对于I期及II期NSCLC的治疗,手术切除仍为最基本的治疗手段,但对于该部分患者的处理模式正经历着非常多的变化。由于CT扫描技术的更广泛应用,更早分期的肺癌甚至于很小的磨玻璃结节得以被发现,肺段切除技术及立体定向放射技术逐步被应用到了早期肺癌的治疗当中。 对于临床诊断I期及II期的NSCLC患者,无手术禁忌征的,首先推荐行手术治疗(证据级别:1B);经由胸外科肿瘤医师或多学科综合团队对患者病情进行评估后,可考虑使用非手术治疗(如射频消融或立体定向放射治疗)(证据级别:2C)。 临床诊断I期的NSCLC的患者,胸腔镜下微创切除可能优于开胸肺切除术(证据级别:2C)。无论是I期还是II期的NSCLC患者,手术过程中系统的纵膈淋巴结的取样及剥离优于淋巴结选择性取样或不取样(证据级别:1B)。I期NSCLC患者,若术中对于肺门及纵膈淋巴结进行取样检测均未提示转移,那么进一步的纵膈淋巴结清扫并不能改善患者生存(证据级别:2A)。但对于II期NSCLC患者进行开胸手术过程中,应选择系统的淋巴结清扫,而非单纯的淋巴结取样检测(证据级别:2B)。肿瘤病变位于肺门处,若可能实现完全切除,则可选择袖状切除,并非必须进行全肺切除(证据级别:2C)。 临床诊断I期或II期NSCLC,进行手术切除时,推荐行肺叶切除术,而非肺段切除(证据级别:1B)。I期NSCLC患者,因肺功能较差或合并其他疾病,不能耐受肺叶切除术的情况下,性肺段切除术优于非手术治疗(证据级别:1B)。而在肺段切除过程中,对于<2cm的肿块,切缘距离肿瘤灶应超过肿瘤最大径;而对于>2cm的肿块,则切缘应距离肿瘤灶至少2cm,从而最大程度地减少切缘阳性及局部复发的可能性(证据级别:1C)。在患者围手术期死亡风险明显增加的情况下,应行肺段切除而非肺叶切除术(证据级别:2C)。对于临床诊断I期,病变≤2cm 的磨玻璃结节影,亦可考虑行肺段切除术(证据级别:2C)。 临床诊断I期的但不能耐受手术的NSCLC患者,立体定向放射治疗或者楔形切除术均优于不手术者(证据级别:2C)。 术后分期为IA或IB的NSCLC患者,可不进行术后辅助化疗(证据级别:1B)。术后分期为IIA或IIB(N1)的NSCLC患者,PS评分良好的,术后需进行铂类为基础的联合化疗(证据级别:1A)。