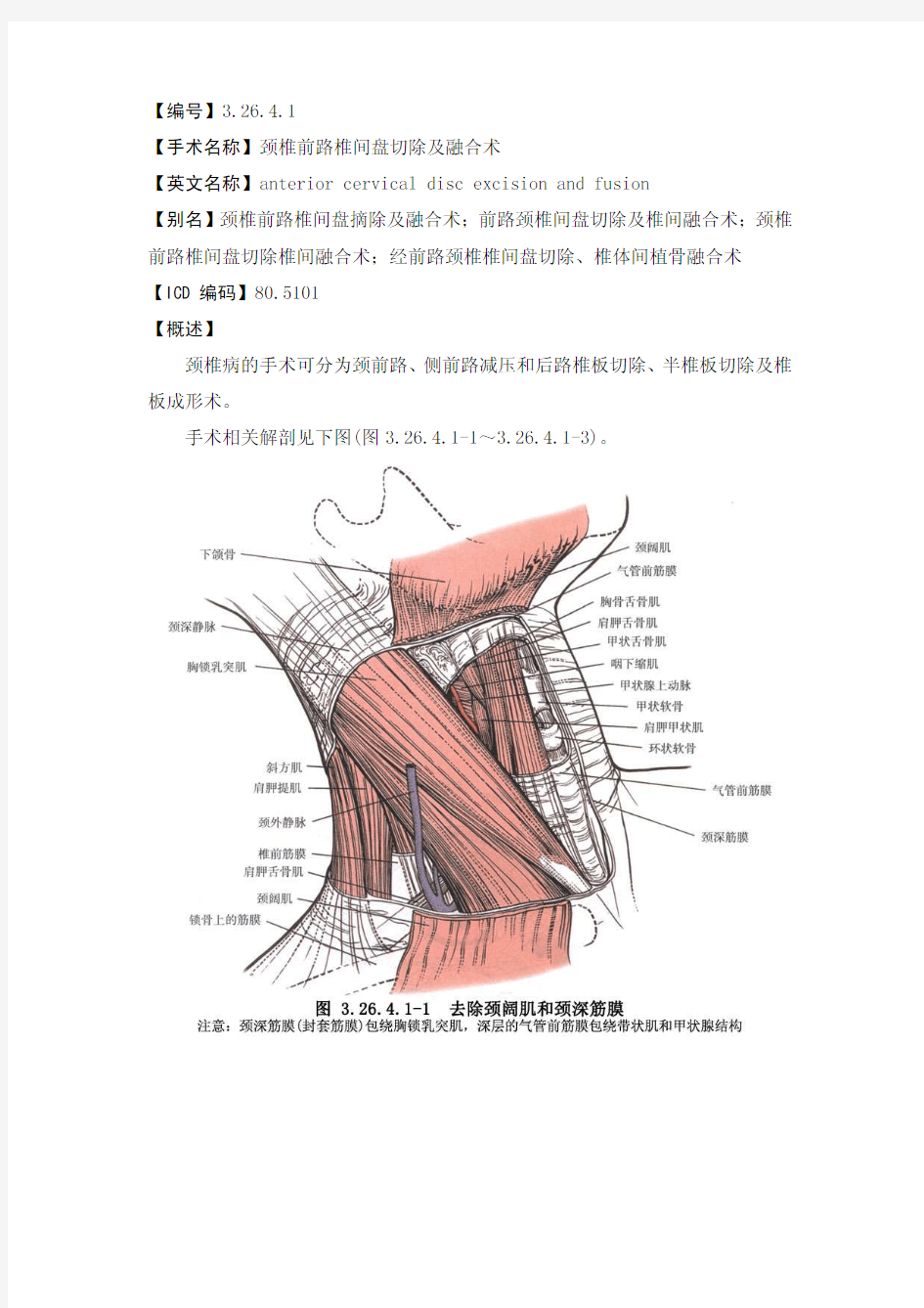
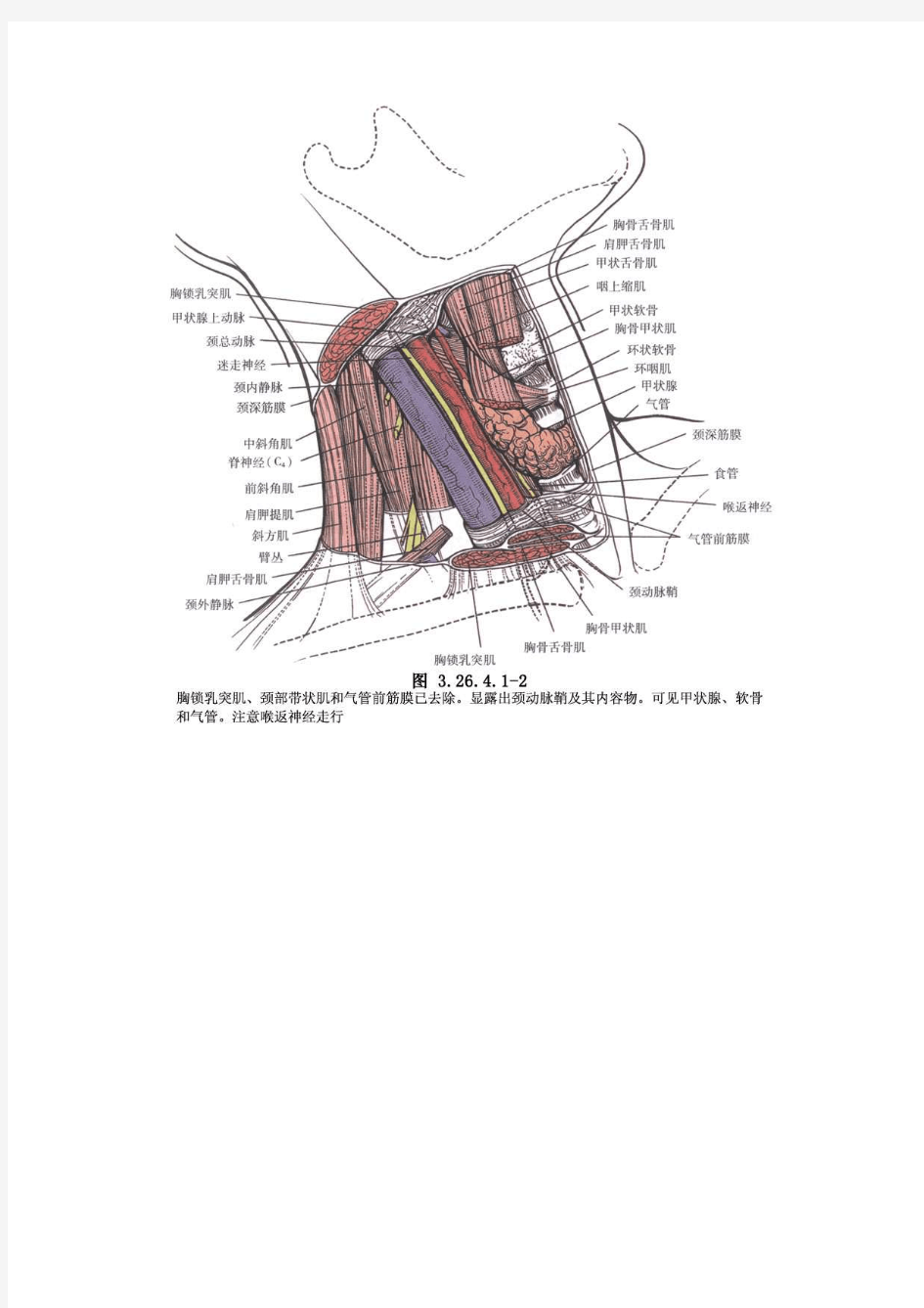
【编号】3.26.4.1
【手术名称】颈椎前路椎间盘切除及融合术
【英文名称】anterior cervical disc excision and fusion
【别名】颈椎前路椎间盘摘除及融合术;前路颈椎间盘切除及椎间融合术;颈椎前路椎间盘切除椎间融合术;经前路颈椎椎间盘切除、椎体间植骨融合术【ICD编码】80.5101
【概述】
颈椎病的手术可分为颈前路、侧前路减压和后路椎板切除、半椎板切除及椎板成形术。
手术相关解剖见下图(图3.26.4.1-1~3.26.4.1-3)。
【适应证】
1.单节段脊髓型颈椎病或神经根型颈椎病,非手术治疗不能缓解者,且症状和体征逐渐加重。
2.脊髓型颈椎病,在短期内急剧加重,应尽早手术。
3.突发性颈椎病或因外伤诱发,造成四肢瘫痪。
4.颈椎椎间盘突出症起病重或进行性加重,非手术治疗不能缓解者。
【禁忌证】
1.全身情况差,或合并有重要脏器疾患,不能承受手术创伤者。
2.合并颈椎后纵韧带骨化等其他疾患。
3.诊断不明确,虽有类似颈椎病症状,但影像学检查和神经系统检查均有疑问者。
4.高龄病人,丧失正常自理能力,不能配合术前准备和术后处理者不宜手术。
5.颈椎病病程长,合并四肢瘫痪,肌肉萎缩、关节僵硬,表明脊髓损伤严重,
即使减压,脊髓功能也难以恢复。
【术前准备】
1.推移气管和食管训练 特别对于术中采用颈神经浅丛阻滞麻醉者,术前必须训练推移气管和食管。颈前路手术入路系经颈内脏鞘与血管神经鞘间隙而抵达椎体前方,故术中需将内脏鞘牵向对侧,方可显露椎体前方或侧前方。如果术前牵拉不合要求,术中可因无法牵开气管而被迫中止手术。如果勉强进行,则可能损伤气管或食管,甚至引起术后喉头痉挛、水肿(图3.26.4.1-4)。
训练方法是患者或他人用2~4指在皮外插入切口一侧的颈内脏鞘与血管鞘间隙处,持续性向对侧推移。开始时每次持续10~20分钟,此后渐增加到30~40分钟,而且必须将气管牵拉过中线,训练3~5天,即能适应。这种牵拉易刺激气管引起反射性干咳等症状,必须反复向患者交待其重要性。
2.卧床排尿、排便训练 术后将有数日卧床,为减少因术后排尿、排便困难,以及插导尿管后引起的尿路感染,在术前必须进行床上排尿、排便练习。
【麻醉与体位】
因需施行术中复位,牵拉较剧烈,以气管插管全身麻醉为宜。如单纯行颈椎前路减压术,亦可采用颈丛麻醉。患者仰卧于手术床上,双肩垫以软枕,头颈自
然向后仰伸,颈后部放置沙袋或一包类似海绵的软木枕头,后枕部垫以软头圈,头两侧各放置小沙袋防止术中旋转。避免在麻醉过程中患者头颈过度后仰,以免加重脊髓损伤。如术前已行颅骨牵引,则颅骨牵引弓不要去除。
【手术步骤】
1.切口 对于施行术中复位者,多采用颈前路右侧斜行切口,此切口视野开阔、切口松弛、利于术中牵拉。单纯行前路减压者,则可以采用颈前路右侧横切口,此切口疤痕较小,术后外观较好。切口长度一般为3~5c m。
2.椎体和椎间盘前方的暴露 切开皮肤和皮下组织,切断颈阔肌,止血后在颈阔肌深面做钝性和锐性分离,上下各2~3c m,扩大纵向显露范围。胸锁乳突肌内侧缘与颈内脏鞘之间较宽松,是理想的手术进路。
准确确定颈动脉鞘和颈内脏鞘,以有齿长镊提起胸锁乳突肌内侧与颈内脏鞘之间联合筋膜并剪开,并沿其间隙分别向上下方向扩大剪开。该部为一疏松的结缔组织,很容易分离。于颈内脏鞘外侧可见肩胛舌骨肌,可从其内侧直接暴露,也可从其外侧进入。术中以示指沿已分开的间隙做钝性松解,再轻轻向深部分离抵达椎体和椎间盘前部。当甲状腺上动脉显露时,在其上方可见喉上神经。如未见到,也不必探查和游离,以免损伤。颈内脏鞘和颈动脉鞘分离后用拉钩将气管、食管向中线牵拉,颈动脉鞘稍向右侧牵拉,即可抵达椎体和椎间盘前间隙。用长镊子提起椎前筋膜后逐层剪开,然后纵行分离此层筋膜,向上下逐渐扩大暴露椎体和椎间隙,通常为1或2个椎间盘。两侧分离以不超过颈长肌内侧缘2~3mm 为宜,若向侧方过大分离则有可能损伤横突孔中穿行的椎动脉及交感神经丛。
3.定位新鲜颈椎外伤有椎体骨折或前纵韧带损伤者,凭直观观察即可定位。对陈旧性骨折或单纯椎间盘损伤者,直视下有时难以分辨,最可靠的方法是以注射针头去除尖端保留1.5c m长度,插入椎间盘,摄全颈椎侧位X线片,根据X线片或C臂机透视定位。
4.撑开椎体、复位欲施行术中复位,必须有颈椎前路椎体撑开器。于脱位节段上下位椎体中央分别拧入撑开器螺钉,在撑开螺钉上套入撑开器,向上下两端撑开(图 3.26.4.1-5)。对于新鲜颈椎骨折脱位,已行后路手术复位者,撑开椎体有利于使损伤的椎间隙高度恢复,减轻对脊髓的压迫,并在行椎间盘切除时有利于操作。对于未复位者,撑开椎体一般可以实现经前路的复位,甚至对于陈
旧性骨折脱位者,有的亦可以实现复位。对于无法复位者,可单纯行前路减压术。
5.摘除椎间盘 I形或Z形切开前纵韧带,向两侧剥离,显露椎间盘的纤维环外层。用长柄尖刀切开纤维环,深度以2~4mm为宜,并上下钝性剥离分开。髓核钳通过纤维环切口伸入椎间隙,由浅入深,从一侧到另一侧分次摘除髓核(图3.2
6.4.1-6,3.26.4.1-7)。用力要缓慢,钳口不宜张太大。若椎间隙狭窄,髓核钳不易伸入,可用椎体撑开器适当扩张椎间隙,或嘱台下人员牵引患者枕颌部。要严格掌握髓核钳进入椎间隙的深度,髓核钳伸入椎间隙的深度一般控制在20~22mm。过浅则无法夹取突出的髓核,过深容易损伤脊髓。为防止髓核钳伸入过深,造成脊髓损伤,可在髓核钳的头端套一皮套作为深度标志。接近椎体后缘时改用刮匙,将残余的椎间盘组织和软骨板刮除。用神经剥离器探查,至椎体后缘与硬膜外间隙通畅,无残余致压物,此时减压已彻底。
6.取骨和植骨 于左侧髂嵴处用骨凿切取一小块植骨块(图 3.26.4.1-8),修整规则。将椎间隙上下方的终板软骨刮除、直至有渗血止。将植骨块的松质骨面分别朝向上下方,用槌骨器击入椎间隙,植骨块末端比椎体前缘低1~2mm ,
植骨块底部与椎管前壁保持4~5mm间隙(图3.26.4.1-9)。松开椎体撑开器,使植骨块嵌插紧密。
7.固定 对于未行后路复位固定者,必须辅以颈椎前路钢板固定。用一短钢
板固定脱位的椎体,使颈椎前柱获得即刻的稳定效果。否则脱位破坏了后柱稳定性,前路减压术又破坏了前中柱稳定性,颈椎的三柱稳定性均遭到破坏,植骨难以达到骨性愈合。对于后柱已稳定者,条件许可时,最好亦加用颈椎前路钢板(图3.26.4.1-10)。
8.缝合切口 用冰生理盐水反复冲洗创口,缝合颈前筋膜,放置半管引流条1根,逐层缝合关闭切口。
【术中注意要点】
1.显露过程必须注意解剖层次,准确辨认,是防止血管神经及颈内脏器官损伤的关键。颈动脉鞘位于切口显露部的外侧,牵开气管、食管后,应注意甲状腺血管,尽可能不结扎该血管。
2.准确定位是在充分显露的基础上进行的。定位方法很多,但以术中拍摄颈椎侧位片最可靠。
3.前路椎体撑开复位时,注意避免撑开力量过大,不要强行复位,以免损伤脊髓和韧带。对于无法复位者可只行前路减压术。
4.切除椎间盘时应逐步进行,因椎间盘已有突出,压迫脊髓,动作粗暴易加重脊髓损伤。
5.移植骨块不可过小,植入时必须锤击紧密,否则易造成植骨块的脱落,导致脊髓压迫。
6.强调发挥椎体撑开器和颈椎前路钢板的作用。
【术后处理】
1.术后24~48h后拔除引流条。
2.术中如对硬膜扰动较多,术后应用地塞米松20m g、呋塞米20m g,5~7d 停药。适当应用抗生素预防感染。
3.对于使用内固定者颈托保护4~6周。无内固定者,则以颌颈石膏外固定3个月,至植骨愈合。
【主要并发症】
1.脊髓和神经根损伤 严重的并发症,严重者可导致瘫痪,甚至死亡。
2.椎动脉损伤 严重的并发症,如处理无效可致死。
3.食管、气管损伤 多由过度牵拉所致,深部操作时也可造成误伤。此种并发症少见,但却可引起纵隔感染,病死率相当高,故必须引起足够警惕。
4.术后局部血肿形成 是严重并发症。一般在术后12小时内发生,严重者可引起窒息,术后必须严密观察。
5.喉上神经、喉返神经损伤 结扎、切断一侧的甲状腺上血管时可能导致同侧喉上神经损伤,将气管、食管牵开时可能会牵拉对侧的喉上神经,术后出现饮水呛咳,后者一般数日后都能恢复。处理甲状腺下血管时可能损伤喉返神经,一侧喉返神经损伤可导致声音嘶哑、憋气,多为暂时性,一般伤后1~3个月内恢复
6.脑脊液漏 硬膜破损导致的脑脊液漏,促进感染的发生并易于向中枢神经系统蔓延,妨碍切口愈合甚至引起切口裂开,也可引起颅内压降低及体液丧失。预防脑脊液漏的关键在于术中应用显微外科技术,避免不必要的硬膜损伤;如需打开硬膜,术后持续腰穿引流脑脊液3~4天,小如针孔的硬膜破损经此处理常可自行愈合,而较大的缺损往往需应用筋膜片或纤维蛋白胶进行修补。
7.植骨块脱落是严重的并发症。修整后的植骨块应较骨窗长2mm,嵌入时撑开颈椎,使椎间隙稍加扩大。嵌入骨块后,活动颈椎,观察植骨块是否松动,如有松动,则再行嵌入或修整后再行嵌紧。
8.植骨不愈合 极少发生。只要术中正确处理终板、植骨块及有效内固定,术后进行有效制动,就可以将此并发症减至最低。
9.感染 颈椎前路手术切口感染率不高,但切口感染可蔓延至椎管、脊髓等而导致严重后果,所以必须注意预防。严密修补硬膜和缝合切口防治脑脊液渗漏和切口裂开,消灭残腔等是防止术后感染的关键。
【述评】
颈椎前路体表定位 ①采用颈椎前路右侧横切口,病变节段高低可根据手指测量法确定切口位置(胸骨上方约两横指可显露C6,7、两指半显露C5,6、三横指可显露C3,4),也可按体表解剖标志定位(环状软骨相当于C5,6水平)。②自胸锁乳突肌中线至颈前中线,沿皮纹作横切口,长约5~6cm,横行切断颈阔肌,沿颈阔肌上下各潜行剥离约3cm,确定颈动脉鞘与颈内脏鞘的间隙,将其联合筋膜剪开,于颈内脏鞘外侧钝性分离即可至颈椎体前缘。用一枚长注射针头确定椎间隙,透视定位无误。向两侧剥离前纵韧带,用双极电源彻底止血,切开纤维环,用环锯、刮匙将突出的椎间盘摘除减压,同时将椎体终板软骨刮除,并在椎间植骨,最后采用Cage或钛合金钢板内固定等方法行椎间融合。 手术切口的选择 颈椎前路手术切口的选择中,体表标志是重要的参照。通常C3-4 大致对应甲状软骨,C5-6 对应环状软骨水平,但不同个体之间存在较大的差异。颈前部皮肤切口的设计需要考虑美观和有效显露两方面。相比较沿胸锁乳突肌内缘的纵行切口,选择合适的切口高度沿皮纹的横切口一般可以获得良好的美观及显露效果。 颈椎前路的显露从左侧入路还是右侧入路有多方面的考虑。从安全性上讲,理论上,右侧喉返神经因勾绕右锁骨下动脉上行,再进入气管食管沟,相对于左喉返神经在下颈椎更偏离中线,损伤可能
性更大。但右侧的入路更方便右利手医生的操作;且实际操作中右侧入路已被大多数医生所接受。喉返神经损伤虽然有少部分报道,但在操作中如果了解喉返神经的走向,一般不会损伤喉返神经。 (注:专业文档是经验性极强的领域,无法思考和涵盖全面,素材和资料部分来自网络,供参考。可复制、编制,期待你的好评与关注)
【编号】3.26.4.1 【手术名称】颈椎前路椎间盘切除及融合术 【英文名称】anterior cervical disc excision and fusion 【别名】颈椎前路椎间盘摘除及融合术;前路颈椎间盘切除及椎间融合术;颈椎前路椎间盘切除椎间融合术;经前路颈椎椎间盘切除、椎体间植骨融合术【ICD编码】80.5101 【概述】 颈椎病的手术可分为颈前路、侧前路减压和后路椎板切除、半椎板切除及椎板成形术。 手术相关解剖见下图(图3.26.4.1-1~3.26.4.1-3)。
【适应证】 1.单节段脊髓型颈椎病或神经根型颈椎病,非手术治疗不能缓解者,且症状和体征逐渐加重。 2.脊髓型颈椎病,在短期内急剧加重,应尽早手术。 3.突发性颈椎病或因外伤诱发,造成四肢瘫痪。 4.颈椎椎间盘突出症起病重或进行性加重,非手术治疗不能缓解者。 【禁忌证】 1.全身情况差,或合并有重要脏器疾患,不能承受手术创伤者。 2.合并颈椎后纵韧带骨化等其他疾患。 3.诊断不明确,虽有类似颈椎病症状,但影像学检查和神经系统检查均有疑问者。 4.高龄病人,丧失正常自理能力,不能配合术前准备和术后处理者不宜手术。 5.颈椎病病程长,合并四肢瘫痪,肌肉萎缩、关节僵硬,表明脊髓损伤严重,
即使减压,脊髓功能也难以恢复。 【术前准备】 1.推移气管和食管训练 特别对于术中采用颈神经浅丛阻滞麻醉者,术前必须训练推移气管和食管。颈前路手术入路系经颈内脏鞘与血管神经鞘间隙而抵达椎体前方,故术中需将内脏鞘牵向对侧,方可显露椎体前方或侧前方。如果术前牵拉不合要求,术中可因无法牵开气管而被迫中止手术。如果勉强进行,则可能损伤气管或食管,甚至引起术后喉头痉挛、水肿(图3.26.4.1-4)。 训练方法是患者或他人用2~4指在皮外插入切口一侧的颈内脏鞘与血管鞘间隙处,持续性向对侧推移。开始时每次持续10~20分钟,此后渐增加到30~40分钟,而且必须将气管牵拉过中线,训练3~5天,即能适应。这种牵拉易刺激气管引起反射性干咳等症状,必须反复向患者交待其重要性。 2.卧床排尿、排便训练 术后将有数日卧床,为减少因术后排尿、排便困难,以及插导尿管后引起的尿路感染,在术前必须进行床上排尿、排便练习。 【麻醉与体位】 因需施行术中复位,牵拉较剧烈,以气管插管全身麻醉为宜。如单纯行颈椎前路减压术,亦可采用颈丛麻醉。患者仰卧于手术床上,双肩垫以软枕,头颈自
颈椎骨折合并脊髓损伤是最具有破坏性的损伤之一,而颈椎前路减压植骨融合内固定为首选术式[1]。充分的术前准备和严密的术后护理,可预防各种并发症的发生,确保病人的生命安全和取得最佳的疗效。我科自2004年1月至2006年6月间共进行颈椎前路减压植骨融合内固定术13 例,住院期间未发生并发症,术后随访均恢复良好,现将其护理介绍如下。 1 临床资料 本组病人13 例,其中男9 例,女4 例;年龄20~59 岁,平均40.5 岁。c5~6椎体骨折6 例,c7椎体骨折2 例,c5~6椎体脱位2 例,c4~5椎间盘突出2 例,c5~6椎间盘突出 1 例。 2 术前护理 2.1 术前心理准备由于大多数患者是因意外创伤导致生活不能自理,对疾病缺乏认识,再加上颈椎手术部位危险,手术难度大,病人往往容易产生恐惧和疑虑心理[2],护理人员从病人入院就应关心病人的心理状态。手术方案确定后,向病人及家属介绍手术的必要性,介绍手术过程,讲解术前、术后需要注意的事项,术前、术后功能锻炼的方法,实施手术医生技术情况,说明情绪与疾病的关系。良好的心理状态会促进机体康复,否则会有相反效果。可以请恢复期患者现身说教,使病人心中有数,产生安全感。 2.2 术前气管准备向病人及家属讲解术前气管推移训练的目的及注意事项并示范方法。方法有两种:a)要求病人取仰卧位,操作者站立于患者左侧,以左手四指(大拇指除外)并拢,以指腹置颈中线或稍右并轻轻将皮肤向右后推开,然后抵住气管、食管向左侧牵拉;b)操作者站立于患者右侧,以左拇指或双拇指的指腹置颈中线或稍右并轻轻将皮肤向右后推开,然后抵住气管、食管向左侧推移。两种方法均须将气管牵过或推过颈中线。牵拉或推移时间由短到长,最终达到持续时间超过每次30 min。牵拉的力量由小到大,逐渐增加,以不引起呛咳为准。 3 术后护理 床旁备好气管切开包、吸痰器、呼吸机、拆线包、心电监护仪、中心供氧设备等。a)体位:术毕回病房,搬运病人时体位要求保持中立位,由专人保护头部,用手同时托住头颈肩,使头颈与躯干在同一水平,避免颈部扭曲或过伸,防止植骨块脱落。术后卧床并于颈两旁放置沙袋或冰袋,这样既能固定颈椎,有利于观察伤口渗血情况,冰袋还有止血功能(要注意及时调整位置以防冻伤并避免颈围压迫伤口敷料而影响呼吸);b)由于手术过程中刺激脊髓而产生脊髓和脊神经根水肿,均可造成呼吸肌麻痹,引起中枢性呼吸困难,故术后遵医嘱应用甲基强的松龙或使用甘露醇加地塞米松,以减轻水肿;c)严密观察引流液、伤口出血等情况,若出血较多敷料浸湿需及时更换。仔细观察引流液的量、色、性状并记录,发现异常立即报告医生处理。24 h内拔除引流;d)颈部血肿:一般血肿多发生于术后24 h以内,多为凝血功能不良,术中止血不彻底所致,注意倾听病人主诉,经常询问患者有无憋气、呼吸困难症状。一旦发生血肿压迫,立即拆开颈部缝线清除血肿,必要时气管切开;e)四肢感觉及运动的观察:麻药过后,及时触摸患者的四肢,观察四肢感觉及运动功能,多数患者术后脊髓压迫症状有不同程度的缓解,但也有个别患者术后与术前比较,肢体感觉、运动有所减退,这多是术后脊髓水肿所致。遵医嘱应用激素以减轻脊髓水肿。若症状逐渐加重,要考虑为术后硬膜外血肿压迫脊髓,应立即报告医生处理,以免脊髓受压时间过长引起不可逆损害。 4 康复训练 颈椎前路减压植骨融合内固定提供颈椎的即刻稳定性,因此,护理时要鼓励患者克服心理障碍,尽早进行主动锻炼,减少术后并发症。术后当日指导患者行未瘫痪肢体主动锻炼,主动活动量以病人不疲劳为宜。每天同时加强瘫痪肢体被动运动:进行瘫痪平面以下肢体的向心性按摩及四肢被动运动,4~5次/d,30 min/次,并保持肢体功能位。随着病情好转,在护士指导下进行主动握拳,伸屈腕、肘关节或使用吊环,下肢做股四头肌收缩、舒张,踝关节
腰椎间盘突出症微创手术治疗临床路径 一、腰椎间盘突出症微创手术治疗临床路径标准住院流程 (一)适用对象。 第一诊断为腰椎间盘突出(ICD-10:M51.202) 行腰椎间盘突出经皮经椎间孔镜髓核摘除术80.5901 (二)诊断依据。 根据《临床诊疗指南-疼痛学分册》(中华医学会编著,人民卫生) 1.症状、体征提示。 2.影像学提示。 (三)治疗方案的选择。 根据《临床诊疗指南-疼痛学分册》(中华医学会编著,人民卫生) 1.手术方式:经椎间孔入路脊柱镜下腰椎间盘突出髓核摘除术。 2.手术途径:经皮穿刺。 (四)标准住院日为≤8天。 (五)进入路径标准。 1.第一诊断符合ICD-10:M51.201腰椎间盘突出疾病编码。 2.符合手术适应证,无手术禁忌证。 3.当患者同时具有其他疾病诊断,但在住院期间经简单
处理不影响第一诊断的临床路径流程实施时,可以进入路径。 (六)术前准备(术前评估)2天。 1.所必须的检查项目: (1)血常规、尿常规、大便常规; (2)肝肾功能、血糖、血型、凝血功能、电解质、血沉、C反应蛋白; (3)感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等); (4)心电图、胸部X片; (5)腰椎MRI、腰椎间盘CT、腰椎正侧位片。 2.根据患者病情可选择的项目:腹部彩超、心脏彩超、血生化、血脂、肺功能测定等。 (七)预防性抗菌药物选择与使用时机。 抗菌药物使用:按照《抗菌药物临床应用指导原则》(卫医发〔2009〕285号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。 (八)手术日为入院第3-4天。 1.麻醉方式:局部麻醉。 2.术中用药:局麻常规用药。 (九)术后住院恢复≤4天。 1. 术后用药:根据情况予脱水、消炎镇痛等治疗。 2. 抗菌药物使用:按照《抗菌药物临床应用指导原则》(卫医发〔2009〕285号)执行,并根据患者的病情决定抗
颈椎前路减压植骨融合内固定术的护理(一) 颈椎骨折合并脊髓损伤是最具有破坏性的损伤之一,而颈椎前路减压植骨融合内固定为首选术式〔1〕。充分的术前准备和严密的术后护理,可预防各种并发症的发生,确保病人的生命安全和取得最佳的疗效。我科自2004年1月至2006年6月间共进行颈椎前路减压植骨融合内固定术13例,住院期间未发生并发症,术后随访均恢复良好,现将其护理介绍如下。1临床资料 本组病人13例,其中男9例,女4例;年龄20~59岁,平均40.5岁。C5~6椎体骨折6例,C7椎体骨折2例,C5~6椎体脱位2例,C4~5椎间盘突出2例,C5~6椎间盘突出1例。 2术前护理 2.1术前心理准备由于大多数患者是因意外创伤导致生活不能自理,对疾病缺乏认识,再加上颈椎手术部位危险,手术难度大,病人往往容易产生恐惧和疑虑心理〔2〕,护理人员从病人入院就应关心病人的心理状态。手术方案确定后,向病人及家属介绍手术的必要性,介绍手术过程,讲解术前、术后需要注意的事项,术前、术后功能锻炼的方法,实施手术医生技术情况,说明情绪与疾病的关系。良好的心理状态会促进机体康复,否则会有相反效果。可以请恢复期患者现身说教,使病人心中有数,产生安全感。 2.2术前气管准备向病人及家属讲解术前气管推移训练的目的及注意事项并示范方法。方法有两种:a)要求病人取仰卧位,操作者站立于患者左侧,以左手四指(大拇指除外)并拢,以指腹置颈中线或稍右并轻轻将皮肤向右后推开,然后抵住气管、食管向左侧牵拉;b)操作者站立于患者右侧,以左拇指或双拇指的指腹置颈中线或稍右并轻轻将皮肤向右后推开,然后抵住气管、食管向左侧推移。两种方法均须将气管牵过或推过颈中线。牵拉或推移时间由短到长,最终达到持续时间超过每次30min。牵拉的力量由小到大,逐渐增加,以不引起呛咳为准。 3术后护理 床旁备好气管切开包、吸痰器、呼吸机、拆线包、心电监护仪、中心供氧设备等。a)体位:术毕回病房,搬运病人时体位要求保持中立位,由专人保护头部,用手同时托住头颈肩,使头颈与躯干在同一水平,避免颈部扭曲或过伸,防止植骨块脱落。术后卧床并于颈两旁放置沙袋或冰袋,这样既能固定颈椎,有利于观察伤口渗血情况,冰袋还有止血功能(要注意及时调整位置以防冻伤并避免颈围压迫伤口敷料而影响呼吸);b)由于手术过程中刺激脊髓而产生脊髓和脊神经根水肿,均可造成呼吸肌麻痹,引起中枢性呼吸困难,故术后遵医嘱应用甲基强的松龙或使用甘露醇加地塞米松,以减轻水肿;c)严密观察引流液、伤口出血等情况,若出血较多敷料浸湿需及时更换。仔细观察引流液的量、色、性状并记录,发现异常立即报告医生处理。24h内拔除引流;d)颈部血肿:一般血肿多发生于术后24h以内,多为凝血功能不良,术中止血不彻底所致,注意倾听病人主诉,经常询问患者有无憋气、呼吸困难症状。一旦发生血肿压迫,立即拆开颈部缝线清除血肿,必要时气管切开;e)四肢感觉及运动的观察:麻药过后,及时触摸患者的四肢,观察四肢感觉及运动功能,多数患者术后脊髓压迫症状有不同程度的缓解,但也有个别患者术后与术前比较,肢体感觉、运动有所减退,这多是术后脊髓水肿所致。遵医嘱应用激素以减轻脊髓水肿。若症状逐渐加重,要考虑为术后硬膜外血肿压迫脊髓,应立即报告医生处理,以免脊髓受压时间过长引起不可逆损害。 4康复训练 颈椎前路减压植骨融合内固定提供颈椎的即刻稳定性,因此,护理时要鼓励患者克服心理障碍,尽早进行主动锻炼,减少术后并发症。术后当日指导患者行未瘫痪肢体主动锻炼,主动活动量以病人不疲劳为宜。每天同时加强瘫痪肢体被动运动:进行瘫痪平面以下肢体的向心性按摩及四肢被动运动,4~5次/d,30min/次,并保持肢体功能位。随着病情好转,在护
颈椎前路手术第一节一、前路手术适应症 颈椎前路手术作为脊柱前柱原发性疾病常用的治疗手段,因其暴露容易、操作方便、疗效好、并发症少,在临床上的应用越来越广泛。 颈椎前路椎体次全切除术经历数十年的发展,已经成为治疗脊髓压迫和脊髓型颈椎病的最重要方法之一。对有前方结构的病变,尤其是局限性病变,如椎间盘突出、椎体后缘骨赘或后纵韧带骨化等导致的脊髓前方压迫病例,进行前路椎体次全切除术可直接切除脊髓前方的致压物,去除主要致病因素,疗效明显。前路减压植骨融合术的神经功能恢复率或改善率为80 %?90 %,在运动功能障碍的患者中,65%可完全恢复,30%可获得部分恢复。颈椎前路椎体次全切除减压植骨融合术的同时进行了有效的脊柱融合, 可用于治疗颈椎不稳并可预防迟发性后凸畸形, 此外还可纠正术前的后凸畸形。另一优点是术后疼痛缓解明显, 在减压和融合术后,疼痛可得到有效缓解。但是,椎体次全切除减压术手术技巧要求较高, 尤其是治疗严重的多节段椎体后缘骨赘和后纵韧带骨化患者时。虽然压迫脊髓的异常骨赘或椎间盘组织可采用“漂浮法”和“无接触技术”从硬膜囊表面解除其压迫, 但仍应避免操作中轻微的对已经受压的脊髓的手术损伤, 对脊髓呈束带状严重受压的患者更应注意。严重的后纵韧带骨化患者可伴有硬膜囊骨化,术中容易引起脑脊液漏, 这种情况需要采用硬膜修补术和腰椎蛛网膜下腔引流术来处理。训练有素、操作熟练的医师,术中遇到这种情况并不多见,当然, 在术式选择时应将其考虑在内。 二、颈椎前路手术入路 颈椎前路手术入路周围的解剖结构特殊、毗邻关系复杂,伴行有重要的神经、血管,手术难度大、风险高,被一些手术医生视为手术的高危区域。1955 年Robinson RA 等在对颈筋膜深刻理解的基础上最先应用其行颈椎前方横切口入路治疗颈椎间盘突出症, 但该术式仅适用于单阶段椎间盘突出症的治疗。1957 年, Sowthwich WO等详细地阐述了该入路,将其发展到了C3-T1并沿用至今。此后许多学者在其基础上进行了大量进一步的研究并进行了相关报道。 1. 颈前皮肤、肌肉等解剖结构及临床意义 颈前部皮肤较薄, 有横行的皮纹, 所以颈部手术多做横切口, 横切口有利于美容缝合,减少瘢痕组织形成,但该术式仅适用于单节段椎间盘突出症的治疗。Bailey RW 等在1960 年描述了经胸锁乳突肌前缘斜切口入路行颈椎骨折融合术斜切口, 李舰等在颈椎前外侧改良L 形切口治疗上颈椎病变,但其皮肤缝合时瘢痕较多, 较适用于多节段的颈椎疾患的手术治疗。颈阔肌为宽而薄的肌片,其下为胸锁乳突肌,胸锁乳突肌为颈前区、颈外侧区的分界, 颈外侧区许多重要结构由其后缘穿出,其浅层为颈筋膜及颈阔肌覆盖, 可用于手术中定位及保护周边结构免受损伤。浅层之下是第 2 纤维层,也就是颈中筋膜,包绕舌骨下肌群。舌骨下肌群为位于中线两侧的扁条肌, 浅层为并列的胸骨舌骨肌和肩胛舌骨肌, 深层为上下相续的胸骨甲状肌和甲状舌骨肌。喉下部,在胸锁乳突肌和舌骨下各肌之间, 有舌骨下神经襻越过, 贴于颈动脉鞘上, 颈前路手术中, 可用舌骨下肌群作为解剖标志来定位手术入路及术中减少牵拉损伤。 2. 颈前筋膜的解剖特点及临床意义 Robinson RA 等在对颈筋膜及其间隔深刻理解的基础上开展了从内脏鞘与颈动脉鞘之间到达颈椎的手术入路。颈部筋膜分为深浅两层,在浅筋膜内有颈阔肌,其深面的颈深筋膜,称颈筋膜。颈筋膜又可分为浅、中、深三层,颈筋膜浅层又称为封套筋膜,
第一节颈椎前路手术 一、前路手术适应症 颈椎前路手术作为脊柱前柱原发性疾病常用的治疗手段,因其暴露容易、操作方便、疗效好、并发症少,在临床上的应用越来越广泛。 颈椎前路椎体次全切除术经历数十年的发展,已经成为治疗脊髓压迫和脊髓型颈椎病的最重要方法之一。对有前方结构的病变,尤其是局限性病变,如椎间盘突出、椎体后缘骨赘或后纵韧带骨化等导致的脊髓前方压迫病例,进行前路椎体次全切除术可直接切除脊髓前方的致压物,去除主要致病因素,疗效明显。前路减压植骨融合术的神经功能恢复率或改善率为 80 %~90 %,在运动功能障碍的患者中,65%可完全恢复,30%可获得部分恢复。颈椎前路椎体次全切除减压植骨融合术的同时进行了有效的脊柱融合,可用于治疗颈椎不稳并可预防迟发性后凸畸形,此外还可纠正术前的后凸畸形。另一优点是术后疼痛缓解明显,在减压和融合术后,疼痛可得到有效缓解。但是,椎体次全切除减压术手术技巧要求较高,尤其是治疗严重的多节段椎体后缘骨赘和后纵韧带骨化患者时。虽然压迫脊髓的异常骨赘或椎间盘组织可采用“漂浮法”和“无接触技术”从硬膜囊表面解除其压迫,但仍应避免操作中轻微的对已经受压的脊髓的手术损伤,对脊髓呈束带状严重受压的患者更应注意。严重的后纵韧带骨化患者可伴有硬膜囊骨化,术中容易引起脑脊液漏,这种情况需要采用硬膜修补术和腰椎蛛网膜下腔引流术来处理。训练有素、操作熟练的医师,术中遇到这种情况并不多见,当然,在术式选择时应将其考虑在内。 二、颈椎前路手术入路 颈椎前路手术入路周围的解剖结构特殊、毗邻关系复杂,伴行有重要的神经、血管,手术难度大、风险高,被一些手术医生视为手术的高危区域。1955 年 Robinson RA 等在对颈筋膜深刻理解的基础上最先应用其行颈椎前方横切口入路治疗颈椎间盘突出症,但该术式仅适用于单阶段椎间盘突出症的治疗。1957 年,Sowthwich WO 等详细地阐述了该入路,将其发展到了 C3-T1 并沿用至今。此后许多学者在其基础上进行了大量进一步的研究并进行了相关报道。 1.颈前皮肤、肌肉等解剖结构及临床意义 颈前部皮肤较薄,有横行的皮纹,所以颈部手术多做横切口,横切口有利于美容缝合,减少瘢痕组织形成,但该术式仅适用于单节段椎间盘突出症的治疗。Bailey RW 等在 1960年描述了经胸锁乳突肌前缘斜切口入路行颈椎骨折融合术斜切口,李舰等在颈椎前外侧改良 L 形切口治疗上颈椎病变,但其皮肤缝合时瘢痕较多,较适用于多节段的颈椎疾患的手术治疗。颈阔肌为宽而薄的肌片,其下为胸锁乳突肌,胸锁乳突肌为颈前区、颈外侧区的分界,颈外侧区许多重要结构由其后缘穿出,其浅层为颈筋膜及颈阔肌覆盖,可用于手术中定位及保护周边结构免受损伤。浅层之下是第 2 纤维层,也就是颈中筋膜,包绕舌骨下肌群。舌骨下肌群为位于中线两侧的扁条肌,浅层为并列的胸骨舌骨肌和肩胛舌骨肌,深层为上下相续的胸骨甲状肌和甲状舌骨肌。喉下部,在胸锁乳突肌和舌骨下各肌之间,有舌骨下神经襻越过,贴于颈动脉鞘上,颈前路手术中,可用舌骨下肌群作为解剖标志来定位手术入路及术中减少牵拉损伤。 2.颈前筋膜的解剖特点及临床意义 Robinson RA 等在对颈筋膜及其间隔深刻理解的基础上开展了从内脏鞘与颈动脉鞘之间到达颈椎的手术入路。颈部筋膜分为深浅两层,在浅筋膜内有颈阔肌,其深面的颈深筋膜,称颈筋膜。颈筋膜又可分为浅、中、深三层,颈筋膜浅层又称为封套筋膜,包绕颈部并包裹前方的胸锁乳突肌和后方的斜方肌;许多学者认为颈筋膜中层分
第二节颈椎后路手术 一、颈椎后方入路 后正中人路是行颈椎手术最常用的手术人路之一,此入路可以快速而安全地显露颈椎所有后部结构,此入路有以下适应证:1.颈椎不稳。2.颈椎退行性病变。3.颈椎肿瘤。4.颈椎外伤造成的关节突关节脱位等。 (一)患者体位 患者取俯卧位,胸下垫软枕,头部稍前屈,以打开棘突间隙。术中应用支具和头架固定,可以控制头颈部的位置,并可减少眼部受压机会,同时便于麻醉师管理气道,也可以使患者采取侧卧位。 体表标志:棘突是脊椎最突出的体表标志。C2棘突是颈椎较大的棘突之一,C7和T1的棘突也很大,这3个棘突均可在颈部后正中线触及。有时术中很难区分C7和T1,因此,切口前可在病变节段棘突上插人一注射器针头,然后X线透视准确定位。因为颈椎关节突关节之间的距离和椎间隙都很小,如果不借助X线片准确定位,可能会过度剥离而破坏颈椎后柱的结构、肌肉止点,以致出现术后轴性症状。 (二)切口 剃光头部毛发,以病变节段为中心,做颈后正中直切口,最长上可至枕外隆突上两横指,下可达第七颈椎(隆椎)棘突尖(见图7.7)。需要注意的是,颈后部皮肤比颈前部皮肤厚,而且不易移动,因此相应手术瘫痕会较宽,所幸的是头发可以遮盖大部分的瘫痕。
图7.7 切口 (三)神经界面 神经界面位于正中线、两侧颈椎椎旁肌之间(颈椎椎旁肌受左、右颈神经后支节段性支配)。 (四)浅层手术分离 沿棘突向深层切开(见图7.8)。跨越后正中线的静脉丛可能会导致少量出血,电刀电凝即可止血。后正中线浅层手术分离很安全。如果术中偏离了后正中线而切人了肌组织,则会引起明显的出血,应立刻电凝止血。如果患者有明显脊椎裂,则有可能
颈椎前路减压融合内固定 一、适应症:颈椎病 二、物品:电刀、双极电凝、20*30含碘薄膜贴、吸引器皮管、1# 丝线4#丝线各一个、10#刀片两个、11#刀片一个;特殊物品:灯罩两个、棉片一包、16#导尿管一个、骨蜡、明胶海绵、负压 引流球一个(或600ml负压瓶一个)、C臂机 无菌包:大台子、特殊碗、颈前路包、新颈前路特殊、中单一 包 三、手术体位:平卧位(肩下颈后垫包布、头下垫头圈、头后伸位) 四、麻醉方式:全麻 五、手术配合 1.核对,用物准备,洗手穿手术衣整理台子,清点纱布和针头2.递持棉钳弯盘棉球消毒,铺巾:四块小方巾,四到六块中单,薄膜、洞单。(李主任小组常在贴薄膜之前拿一块纱布擦干 切口附近,注意提醒巡回护士纱布) 3.递电刀,电凝,吸引器皮管,灯罩,两把艾里斯;放好插桌,10#刀片和一块纱布放于弯盘内,提醒手术医生timeout。 手术步骤:切片,分离组织,并定位 4.医生切皮,递镊子、止血钳、直角拉钩,准备好血管钳4#丝线带线(颈前路小血管多,随时配合结扎止血);随着手 术进行,递颈椎拉钩或小S拉钩(可用骨蜡涂擦表面防止反 光刺眼)、骨剥,在显露颈椎椎体后,递中弯和平针头(也
可用剪短的普通针头代替)中单定位。 手术步骤:牵开椎体并行椎间盘切除和椎体次全切除减压 5.递起子椎体撑开钉、颈椎自动拉钩和颈椎体撑开器, 6.递尖刀片、髓核钳处理椎间盘——用纱布收取妥善放置 递咬骨钳、髓核钳、刮匙处理椎体——用纱布收集碎骨备用(一般都交予同台的器械人员) 递椎板咬钳、神剥处理靠近椎体后壁的部分——根据医生需 要给吸引器头加橡皮头保护神经 此时要准备好骨蜡放于神剥上,随时注意止血需要。 手术步骤:放置融合器,并用钢板固定 7.在医生处理好需放置融合器的位置后,递卡尺测量,并根 据测量数据将融合器(常用钛网)做成合适形状,将碎骨 装入钛网,水节冲洗切口后,用中弯夹住钛网递于医生放 置,中单定位; 8.医生取下撑开器和撑开钉,及时递骨蜡止血;递骨剥电刀 等处理上下椎体前壁,递钢板选择合适的钢板;递开口器, 并递起子螺钉固定,中单定位; 手术步骤:置引流管,缝合 9.水节冲洗,电刀处理小出血点,递尖刀片血管钳引流管放 置,(清点针头,纱布)1#线三角针固定;1#线圆针缝合皮 下,pvp消毒,1#线三角针缝皮,清点针头纱布,pvp消毒, 敷贴,引流瓶。
颈椎前路手术得围术期护理 颈椎前路减压植骨融合内固定术具有简便、安全、暴露好、出血少,既可解除脊髓前方得致压物、又可行椎间植骨稳定颈椎得特点,就是目前治疗颈椎病与颈椎骨折脱位得最有效方法。但由于颈前部解剖得复杂与险要,颈脊髓损伤得全身生理、病理改变,科学规范得围术期护理路径对提高疗效减少手术并发症,患者尽快康复具有更为重要得意义。 1 颈椎前路手术得适应症: 1、1 颈椎髓核突出者 1、2 椎体后缘右骨刺或者软性致压物压迫脊髓本身者 1、3 椎间体关节松动、不稳、伴神经症状需固定者 1、4 椎体前方骨刺压迫或者刺激食道已造成吞咽困难者 2 术前护理路径 2、1 常规准备对新入院患者详细介绍病房情况,使患者尽快熟悉适应新得环境。认真做好入院评估,了解患者得全身情况,判断患者对手术得耐受程度,制定出个体化得术前准备与护理计划。指导患者进行高热量、高蛋白、高维生素饮食,增强患者体质,并提高其对手术得耐受性。完善各种检查,术前常规备血、备皮(胡须、发际),各种皮试,准备合适得颈托(必要时备留置口颈托、备气管切开包),备三个袋装食盐(每袋0、5 kg),其中两个固定头部两侧,一个备压迫取骨处,用盐袋代替传统沙袋既相对无菌又可用于术后补钠使用等方便实用。 2、2 床上肢体功能锻炼主要为上下肢体伸屈,手足活动,这有利于手术后患者得功能恢复,又可增加心搏出量而提高患者手术当中对失血得耐受能力。 2、3 心理准备颈椎手术由于部位特殊,靠近脊髓,周围有大血管及神经通过,患者对手术抱有恐惧心理,护士应耐心向患者与家属做好解释工作,介绍疾病得相关知识,交代术前准备及术中术后配合,介绍成功事例来增强患者信心。 2、4 气管、食管推移训练气管与食管推移训练主要就是为颈椎前路手术作准备得,因颈椎前路手术得入路系经颈内脏鞘(包在甲状腺、气管、食管)与颈血管神经鞘(包括颈总动脉,颈内动脉,颈内静脉,迷走神经)间隙而抵达椎体前方。故术中需将内脏鞘牵向对侧,方可显露椎体前方或侧前方。术前应嘱患者自己或护理人员用2~4指插入切口一侧得颈内脏鞘与血管鞘之间,持续地向非手术侧牵拉推移,或就是用另一手牵拉或就是大拇指推移,必须将气管推过中线。 气管食管推移训练一般在手术前3~5天进行,开始时每次持续时间10~20 min,每天6~8次,以后推移时间逐渐延长至40~60 min左右,每天3~5次,如果形体较胖,颈部粗短者,气管食管训练适当加强。在做推移时,易刺激气管引起反射性干咳等症状。因此必须向患者及家属反复交代其重要性。如果推移不符合要求,不仅术中损伤大,而
显微内镜椎间盘切除术(微创手术详细说明) 显微内镜椎间盘切除术(micro endoscopic disecectomy,M ED)是Foley和Smith在1997年介绍治疗腰椎间盘突出症的一种微创手术技术。经棘突旁15mm左右皮肤小切口,定位针插到椎板下缘,逐层扩大至16或18mm通道管达椎板下缘表面,通道管内插入带有冷光源的4mm直径内镜镜头,将通道下视野放大在监视器上。在通道内使用特殊的手术器械,切除部分椎板及黄韧带进入椎管,手术方法同标准显微椎间盘切除术。它有放大视野和照明效果好、皮肤肌肉等软组织损伤小、减少了住院时间和费用等优点。不同于介入技术、经皮穿刺椎间盘负压吸引、激光气化髓核等减压方法。 治疗腰椎间盘突出症的目的是充分解除神经根压迫。大多数腰椎间盘突出症,伴有关节突增生,椎体后缘增生,侧隐窝狭窄,韧带肥厚和钙化。单纯髓核摘除,很难解除神经根管狭窄和神经根压迫,所以前方、后外侧入路和单纯髓核减压的治疗效果不佳。由脊柱后方入路经椎板间隙切除突出腰椎间盘的方式与常规腰椎间盘手术方式相同。与开放性手术相比具有达到病变距离最短、损伤组织最小的优点,术中肌电图研究表明MED手术操作对神经根机械创伤小。与开窗手术相同能直视下保护神经组织,检查神经根受压的范围,可完成使神经根充分减压的目的。MED结合了常规切开手术神经组织减压的可靠性和微创外科技术的长处,被称为脊柱外科中突破性进步,目前已在中国很多医院临床应用。
(一)椎间盘内镜设备 1.摄像系统监视器、主机、内镜镜头、光导纤维光缆带有摄像和照明及清洗内镜系统,可将手术视野放大64倍。 2.器械导针、软组织扩大器械、通道管固定器。 3.在内镜下使用的手术器械包括不同角度椎板咬骨钳、髓核钳、刮匙,神经剥离器、神经根拉钩、剪刀、双极电凝镊、吸引器、刀。 4.高速磨钻。 5.自制器械国内各位专家自制环切钻、舒平器、圆形骨凿等。 在Foley和Smith介绍MED技术后的两年左右,已经有几种类似MED技术出现。Sofamor Danek公司推出第二代MED称MET X,较第一代MED的主要改进有:①通道管直径增加到18mm,内镜外径减少到16mm,器械操作空间增加;②黑色的手术器械避免反光。 (二)MED手术的病人选择和指征 MED的治疗效果同开放性手术一样取决于病人的选择、手术的技术和术前神经损伤程度。手术的成功与否,病人的选择要远大于手术技术。用显微内镜辅助作为椎间盘切除和神经根减压是技术上的进步,必须认识到显微内镜只是工具,内镜的作用只是观察病变的工具,对视野的放大和照明,允许医生经小切口完成手术。工具本身不能保
颈椎前路手术的围术期护理 颈椎前路减压植骨融合内固定术具有简便、安全、暴露好、出血少,既可解除脊髓前方的致压物、又可行椎间植骨稳定颈椎的特点,是目前治疗颈椎病和颈椎骨折脱位的最有效方法。但由于颈前部解剖的复杂和险要,颈脊髓损伤的全身生理、病理改变,科学规范的围术期护理路径对提高疗效减少手术并发症,患者尽快康复具有更为重要的意义。 1 颈椎前路手术的适应症: 1.1 颈椎髓核突出者 1.2 椎体后缘右骨刺或者软性致压物压迫脊髓本身者 1.3 椎间体关节松动、不稳、伴神经症状需固定者 1.4 椎体前方骨刺压迫或者刺激食道已造成吞咽困难者 2 术前护理路径 2.1 常规准备对新入院患者详细介绍病房情况,使患者尽快熟悉适应新的环境。认真做好入院评估,了解患者的全身情况,判断患者对手术的耐受程度,制定出个体化的术前准备和护理计划。指导患者进行高热量、高蛋白、高维生素饮食,增强患者体质,并提高其对手术的耐受性。完善各种检查,术前常规备血、备皮(胡须、发际),各种皮试,准备合适的颈托(必要时备留置口颈托、备气管切开包),备三个袋装食盐(每袋0.5 kg),其中两个固定头部两侧,一个备压迫取骨处,用盐袋代替传统沙袋既相对无菌又可用于术后补钠使用等方便实用。 2.2 床上肢体功能锻炼主要为上下肢体伸屈,手足活动,这有利于手术后患者的功能恢复,又可增加心搏出量而提高患者手术当中对失血的耐受能力。 2.3 心理准备颈椎手术由于部位特殊,靠近脊髓,周围有大血管及神经通过,患者对手术抱有恐惧心理,护士应耐心向患者和家属做好解释工作,介绍疾病的相关知识,交代术前准备及术中术后配合,介绍成功事例来增强患者信心。 2.4 气管、食管推移训练气管和食管推移训练主要是为颈椎前路手术作准备的,因颈椎前路手术的入路系经颈内脏鞘(包在甲状腺、气管、食管)与颈血管神经鞘(包括颈总动脉,颈内动脉,颈内静脉,迷走神经)间隙而抵达椎体前方。故术中需将内脏鞘牵向对侧,方可显露椎体前方或侧前方。术前应嘱患者自己或护理人员用2~4指插入切口一侧的颈内脏鞘与血管鞘之间,持续地向非手术侧牵拉推移,或是用另一手牵拉或是大拇指推移,必须将气管推过中线。 气管食管推移训练一般在手术前3~5天进行,开始时每次持续时间10~20 min,每天6~8次,以后推移时间逐渐延长至40~60 min左右,每天3~5次,如果形体较胖,颈部粗短者,气管食管训练适当加强。在做推移时,易刺激气管引起反射性干咳等症状。因此必须向患者及家属反复交代其重要性。如果推移不符合要求,不仅术中损伤大,而
显微镜下椎间盘摘除术治疗腰椎间盘突出症 成本强彭新生龙朝仪 肇庆市第一人民医院骨外科中山大学附属第一医院脊柱外科 【摘要】:目的:观察在手术显微镜下完成腰椎间盘突出髓核摘除术的疗效。方法:分别选取40例住院行显微镜椎间盘切除术(microsurgical lumbar discectomy,MSLD)和传统手术(op en lumbar discectomy,OLD)治疗单节段腰椎间盘突出症的患者,比较2种手术的切口长度、手术时间、出血量、住院天数,手术后JOA、VAS和ODI改善率情况。结果:MSLD组及OLD组的切口长度分别为(2.6±0.8)cm和(5.4±1.8)cm,手术时间分别为(56.0±16.9)min和(71.0±30.5)min,出血量分别为(86.0±33.0)mL和(110.0±47.0)mL,住院天数分别为(9.2±2.5)d和(11.2±3.6)d,2组间差异有统计学意义(P0.01)。术后3个月随访时,MSLD组及OLD组的JOA改善率分别为85.3%±8.2%和84.9%±7.5%,VAS改善率分别为86.4%±1.8%和84.4%±2.0%,ODI改善率分别为81.5%±6.2%和80.8%±5.5%,两组间比较差异无统计学意义(P0.05)。结论:显微镜下完成腰椎间盘突出髓核摘除术的切口小,术中出血量少,视野清晰,可减少对神经根及硬 膜囊的手术刺激,安全、可靠,术后病人切口痛苦明显减少,术后恢复快及疗效满意,是治疗腰椎间盘突出症一种较好的手术方法。但显微镜下椎间盘摘除术的熟练操作需要较长时间的显微外科训练基础,学习时间曲线较长。 【关键词】腰椎间盘突出症;微创;显微镜 Clinical effects of Lumbar Disc Herniation by minimally invasive microscopy surgery Department of Orthopaedics,Beijing Tiantan Hospital affiliated to Capital Medical University 【Abstract】Objective: To evaluate the efficiency of surgical treatment of lumbar disc herniation by microsurgical lumbar discectomy(MSLD).Methods: A clinical review was conducted on the two surgical methods for single segment lumbar disc herniation (LDH) from April 2007 to June 2010, one group of 30 patients who underwent microsurgical lumbar discectomy(MSLD) and the other of 30 patients who underwent open lumbar discectomy(OLD). The factors considered included the length of skin incision, the operative time, amount of intraoperative bleeding, duration of hospitalization, pre- and postoperative assessment based on the criteria of Japanese Orthopaedic Association Scores, visual analog scaled(VAS), the Oswestry disability index(ODI).Results: The m ean length of skin incision was 2.8±0.8cm and 5.5±1.8cm, the operative time was 57.0±16.9 min and 72.0±30.5 min, the blood loss was 85±33ml and 110±48ml, the hospitalization time was 10.2±2.5days and 12.2±3.6days for MSLD and OLD respectively. All had significant difference(P<0.01).Three months after the operation, the improvement rate of JOA was(85.3±8.3)%and(84.9±7.6)%for MSLD and OLD respectively. The improvement rate of VAS score was(86.4±1.9)%.and(84.4±2.1)%for MSLD and OLD respectively. The improvement rate of ODI score was(81.5±6.3)%and (80.8±5.6)%for MSLD and OLD respectively. All showed no significant
仿对象的,没有考虑到放在一个周围不动、应力集中的特殊环境条件下。我们不应该将其置身险地。从这个角度出发,我们在面对ASD需要再次手术的时候,在面对先天融合椎相邻节段椎间盘病变的时候,也不应该选择CADR,而是选择ACDF更有道理。 总之,笔者认为Hybrid术式除了创造出一种与众不同的术式,并没有必要性。 对颈椎前路融合与非融合手术混合应用的初步认识Initial understanding of anterior cervical fusion and non-fusion hybrid surgery 孙宇(北京大学第三医院骨科100191北京市) 颈椎人工椎间盘置换术(ACDR)的设计理念是保留手术节段的活动,减少以往融合术带来的相邻节段退变加速问题。颈椎融合与非融合混合应用即Hybrid术式,在某些临床情况下可能具有一定的实际意义。 国内外有多篇文献报告了颈椎Hybrid术式的经验。不仅临床疗效很好,融合节段均得到骨性融合,ACDR节段均得到了较好的运动功能保留,而且对相邻节段椎间盘均有一定的保护作用。刘海鹰等[1]对比了手术节段的上、下位相邻节段在术后6个月的活动度,Hybrid术式组均为11°,明显小于ACDF组(均为15°),但是文中没有给出Hybrid术式组中ACDR与ACDF的相对位置关系。Cho等[2]通过生物力学研究发现,相邻节段的活动度在Hybrid术式组几乎与完整标本相同,但是在融合组却明显增大。Zhao 等[3]通过有限元对比分析Hybrid术式(C4/5ACDF+C5/6TDR)与融合术(C4~C6ACDF)邻近节段的活动度,发现相比于正常标本,Hybrid术式组的上、下位相邻节段的活动度在C3/4和C6/7节段分别减少了8.1%和2.1%,而融合术组分别增加了0.1%和8.3%;Hybrid术式组的上、下位相邻椎间盘内压力在C3/4和C6/7节段分别增加了5.4%和9.5%,而融合术组分别增加了44.4%和40.6%;相邻节段活动度增加伴随椎间盘内压力增高,对于椎间盘的退变具有加速作用。 北京大学第三医院在2005年4月~2011年5月期间共有20例患者接受了Hybrid术式,其中16例获得了3~71个月(平均23个月)的随访,男10例,女6例;年龄39~59岁,平均48岁;脊髓型颈椎病(CSM)11例,神经根型颈椎病(CSR)1例,混合型颈椎病(CSM+CSR)4例;手术方案包括:前路融合术后发生相邻节段疾病行ACDR3例,一期融合术联合ACDF13例(单节段ACDR+单节段ACDF10例,单节段ACDR+单节段ACCF3例);7例应用ProDisc-C假体,9例应用Bryan Disc假体。术前JOA评分平均为13.6分,末次随访为15.3分,平均改善率53%。ACDR节段ROM术前为8.2°,末次随访时为6.3°;16个节段中5个节段出现异位骨化(HO),4个节段为Ⅲ级,1个节段为Ⅱ级;12个无HO的病例术前ROM平均为8.41°,术后随访时为6.75°。 但是我们必须认识到,由于目前市场上的假体均是针对初次手术设计的,因此当把这些假体应用于Hybrid术式时,对假体耐受负荷的能力、使用寿命等可能需要提出更高的要求。不论是应用于下位节段或者上位节段、无论是用于颈椎上段还是颈椎下段,假体的旋转轴、运动幅度与生理状态下椎间盘的旋转轴、运动幅度将会有很大差别,现有的假体可能并不太适合Hybrid术式。Martin等[4]指出,相比于普通单节段ACDR,位于双节段融合术相邻节段的人工椎间盘假体将面临更大的生物力学挑战。 关于手术适应证的说法很多,多数学者认为如果有两个或者两个以上节段病变,只要其中一个椎间隙退变较轻,符合单节段ACDR的适应证,就可以实施Hybrid术式[5、6]。也有学者认为可以用于融合术后发生相邻节段疾病的治疗[7、8]。根据本组病例资料分析,共有以下几种情况可以考虑应用Hybrid术式:第一,多节段病变,其中上位节段退变较轻;第二,多节段病变,其中下位节段退变较轻;第三,双节段病变,其中一个节段退变较轻,但是中间间隔至少一个正常椎间隙;第四,发生融合术后相邻节段疾病。以上临床情况中,前二种情况在临床可能更为多见。 参考文献 1.刘海鹰,许晓诺,王波,等.双节段Hybrid手术治疗颈椎病的临床疗效观察[J].中华外科杂志,2012,50(3):238-24 2.
颈椎前路手术患者术前训练气管推移的方 法及研究 摘要 目的:探讨颈椎前路手术前,进行气管推移训练的必要性。 方法:40例颈椎前路手术患者。随机分研究组20例术前未行气管推移训练,对照组20例术前行气管推移训练。观察两组病例中食管(咽)损伤、咽喉部疼痛、吞咽障碍、咽喉异物感等并发症发生情况。 结果:研究组出现如(咽喉疼痛)相关并发症7例,对照组出现l0例。 结论:气管推移训练在颈椎前路手术中并不一定是必须的。 关键词颈椎病患者护理气管推移 论文类型:应用研究 Thesis topic:method of cervical anterior operation in patients with tracheal passage before training and research
Speciality: Nursing Applicant: Wujuan Supervisor: Prof. Lining ABSTRACT Objective:To investigate the effect of anterior cervical operation, necessity of tracheal passage of training. Methods:40 cases of patients with anterior cervical operation. Tracheal passage of training and 20 were treated without surgery were randomly divided into study group, the control group underwent tracheal passage of training in 20 cases. Observation of esophagus in two cases (pharynx) injury, throat pain, dysphagia, foreign body sensation in the throat and other complications. Results: the complications in study group (such as sore throat) related complications in 7 cases, the control group of l0 patients. Conclusion:the complications of anterior cervical operation by tracheal passage of training to reduce postoperative complication.