巨大儿与胎儿腹围大小的关系
- 格式:pdf
- 大小:226.85 KB
- 文档页数:1

巨大儿是指在任何孕周胎儿体重≥4000克,属于妊娠期并发症之一。
巨大儿易加重产妇身体负担,增加分娩难度或导致胎儿宫内窘迫或发生窒息。
巨大儿多因产妇妊娠期营养摄入过多、运动较少等因素引起。
若采取自然分娩方式,易造成产妇软产道裂伤甚至子宫破裂、尿瘘粪瘘,产后大出血,新生儿常需手术助产,引起颅内出血、锁骨骨折、臂丛神经损伤、新生儿窒息等现象,危及母婴生命安全[1]。
因此,分娩时多采用剖宫产术取出胎儿,但剖宫产术手术创伤性较大,术后出现并发症的风险要高于自然分娩产妇,不利于产妇恢复。
本研究探讨巨大儿对孕产妇及新生儿的影响。
现报告如下。
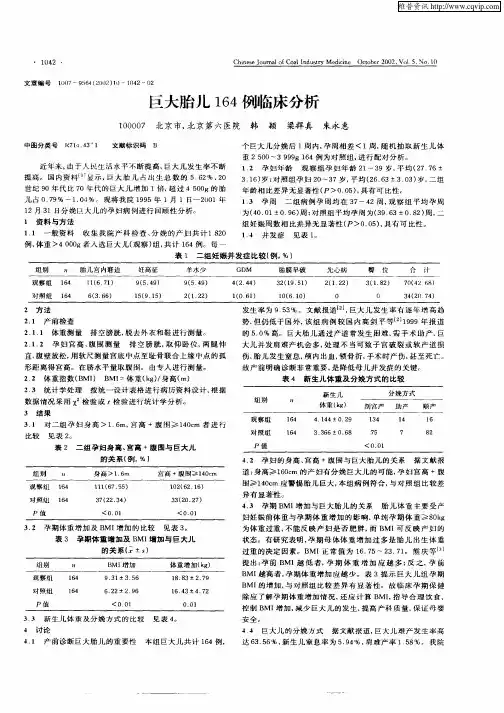
1 对象与方法1.1 调查对象将医院2020年4月- 2022年6月分娩新生儿的产妇为调查对象,选择其中分娩正常体重新生儿的产妇55例为对照组,另选择分娩巨大儿的产妇55例为巨大儿组。
对照组年龄23~42岁,平均27.47±2.63岁;孕周36~41周,平均38.61±1.34周;初产妇28例,经产妇27例。
巨大儿组年龄22~41岁,平均27.45±2.61岁;孕周37~40周,平均38.63±1.32周;初产妇26例,经产妇29例。
两组产妇上述资料比较,差异无统计学意义(P >0.05)。
本研究通过医院伦理委员会批准。
1.2 资料收集及方法(1)分娩方式:包括自然分娩及剖宫产。
(2)孕妇血脂水平:采血,经3000r /min 作离心处理后,分离血清、血浆。
取血清采用贝克曼AU5800全自动生化分析仪测定总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)水平。
(3)母婴并发症:包括产后发生产后出血、软产道裂伤、阴道前后壁膨出以及新生儿出现呼吸窘迫、窒息。
(4)新生儿Apgar 评分:产后1、5、10min 对新生儿进行Apgar 评分。
Apgar 评分标准分为5项。
①心跳次数0次(0分);<100次/min(1分);≥100次/min(2分)。

初产妇阴道分娩巨大儿的临床护理经验发布时间:2022-05-26T08:55:13.937Z 来源:《中国医学人文》2022年6期作者:巴哈尔古丽·托合尼亚孜[导读] 目的:对初产妇阴道分娩巨大儿的临床护理经验加以分析。
巴哈尔古丽·托合尼亚孜阿克苏地区第一人民医院产房新疆阿克苏 843000摘要:目的:对初产妇阴道分娩巨大儿的临床护理经验加以分析。
方法:对2021年1月至2021年12月我院阴道分娩的初产妇进行研究,例数为80例,分成两组,一组为正常体质量阴道分娩的初产妇(对照组),一组是巨大儿足月妊娠产妇(观察组),观察两组的临床资料。
结果:两组产妇的平均身高、孕末期体质量、平均育龄、新生儿体质量和男婴数量相比差异明显,且巨大儿产妇平均身高更高,孕末期体质量更大,平均孕龄更长,新生儿体质量更大,男婴数量更多,对比差异显著(P<0.05)。
结论:针对有阴道分娩指征的巨大儿产妇,要做好其引导工作,利用导乐和分娩镇痛,同时密切监护产程,做好急救准备,促进团队应对能力的提升和接产技术的提高,能够降低对新生儿和母亲产道的损伤,促进产科接生质量的提高和阴道分娩率的提升。
关键词:巨大儿;初产妇;阴道分娩;护理经验所谓巨大儿,是指出生后新生儿的体重超过了四千克。
近些年来,人们的生活水平显著上升,导致一些孕产妇在孕期饮食过剩,增加了最大儿的发病率[1]。
巨大儿对产妇的身体健康有着极大的危害,可能造成产妇的产道裂伤增加,产后出血的出生发生率,还容易导致新生儿出现窒息或受伤等情况,近年来临床上也非常重视巨大儿的有关研究,但巨大儿并非剖宫产的指标,所以结合产妇分娩特点,对巨大儿进行预防和有效的处理,有助于保障母婴安全,降低临床剖宫产率[2]。
1.资料与方法1.1一般资料对2021年1月至2021年12月我院阴道分娩的初产妇进行研究,例数为80例,对照组和观察组各40例,对照组年龄21岁-32岁、平均年龄28.5岁,观察组21岁-32岁、平均年龄28.0岁。

孕妇双胞胎腹围标准孕妇双胞胎腹围标准是指孕妇在怀孕期间,由于怀有双胞胎而导致腹围增大的情况。
双胞胎的出现让孕妇和家人都感到兴奋和期待,但同时也需要更加关注孕妇的身体状况和胎儿的健康。
在孕期,腹围的增大是一个重要的指标,可以反映出胎儿的生长发育情况,因此了解双胞胎腹围标准对孕妇和医生都非常重要。
一般来说,双胞胎的腹围增长速度会比单胎快一些,因为孕妇需要承载两个胎儿的生长。
根据医学研究,孕妇双胞胎腹围标准的增长曲线与单胎有所不同。
在孕期的不同阶段,孕妇双胞胎腹围标准也会有所不同。
一般来说,孕妇双胞胎腹围标准的增长速度会比单胎快一些,因为孕妇需要承载两个胎儿的生长。
根据医学研究,孕妇双胞胎腹围标准的增长曲线与单胎有所不同。
在孕期的不同阶段,孕妇双胞胎腹围标准也会有所不同。
在孕早期,孕妇双胞胎腹围标准的增长速度相对较慢,因为此时胎儿的生长相对缓慢。
随着孕期的推移,孕妇双胞胎腹围标准的增长速度会逐渐加快。
在孕晚期,孕妇双胞胎腹围标准的增长速度会进一步加快,因为此时胎儿的生长速度会迅速增加。
因此,在孕期的不同阶段,孕妇双胞胎腹围标准的增长速度需要得到及时的监测和评估。
孕妇双胞胎腹围标准的增长速度不仅受到胎儿的生长发育情况的影响,还受到孕妇自身的身体状况和饮食习惯的影响。
因此,孕妇在孕期需要特别注意保持良好的饮食习惯和生活方式,以保证胎儿的健康发育。
同时,定期进行产前检查,监测孕妇双胞胎腹围标准的增长情况,及时发现和处理异常情况,对于保障双胞胎的健康成长至关重要。
总之,孕妇双胞胎腹围标准的增长速度是反映胎儿生长发育情况的重要指标,对于孕妇和医生都具有重要的指导意义。
孕妇在孕期需要特别关注孕妇双胞胎腹围标准的变化情况,保持良好的饮食和生活习惯,定期进行产前检查,以保证双胞胎的健康成长。
希望孕妇和家人能够珍惜这一特殊的时刻,共同期待双胞胎的健康降生。


妇产科习题填空带答案1、骨盆由_______、________及_________组成。
2、卵巢癌的治疗原则是以为主,辅以和。
3、输卵管妊娠的结局有、、、。
4、新生儿评分的五项体征是、、、、。
5、滴虫性阴道炎的典型白带呈,用药前选用性溶液冲洗阴道。
念球菌性阴道炎典型的白带呈,用药前选用性溶液冲洗阴道。
6、影响分娩的因素_________、____________、___________及_________。
7、恶露分为_________、_______________、________________。
8、接受化疗后最常见的毒性反应是_________、_________、_________。
9、宫颈Ca的早期症状主要表现为和,确诊的检查方法是。
黄体功能不全患者表现为月经周期,经期,基础体温测定为。
10、11、末次月经为1996年1月27日,其预产期为年月日。
12、妇科检查最常用的内诊方法是,对未婚患者应选用。
答案:1、骶骨尾骨两块髋骨2、手术化疗放疗3、流产破裂继发腹腔妊娠陈旧性宫外孕4、心率呼吸肌张力刺激放射皮肤颜色5、稀薄泡沫状酸性凝乳或豆腐渣样碱性6、产力、产道、胎儿及心理因素7、血性恶露、浆液恶露、白色恶露 8、消化道反应骨髓抑制脱发 9、接触性出血血性白带10、缩短正常双相 11、1996年11月4日 12、双合诊肛腹诊二、填空题(每空0.5分,共10分) 1(生殖器官的邻近器官包括。
2(影响分娩的四因素。
3(滴虫性阴道炎的主要临床表现异位妊娠的主要病因 4(5(葡萄胎的组织学特点6(产后出血的原因。
7(正常胎心次数答案:1( 尿道,膀胱,输尿管,直肠,阑尾 2( 产力,产道,胎儿,精神心理因素3( 阴道分泌物增多,外阴瘙痒4( 输卵管炎症 5( 滋养细胞增生,绒毛间质水肿,间质内胎源性血管消失6( 子宫收缩乏力,胎盘因素,软产道损伤,凝血功能障碍 7( 120~160次/分三、填空题(每空0.5分,共10分) 1(女性内生殖器包括。


巨大儿发生的相关因素及干预措施探讨作者:陈芬来源:《中外医疗》2013年第21期[摘要] 目的探讨巨大儿发生的相关因素及其预防措施。
方法对在该院住院分娩的815例巨大儿进行回顾分析,就其发生率、相关因素、母婴临床特征、妊娠并发症与同期住院分娩的正常儿进行比较。
结果巨大儿的发生率逐年上升;巨大儿组母亲的身高、体重、宫高、腹围及胎儿双顶径均高于对照组;巨大儿妊娠合并糖尿病、延期妊娠,剖宫产、产后出血、新生儿窒息及产伤等发生率均高于对照组,差异有显著性意义。
结论巨大胎儿危害母婴安全,加强孕期保健,定期产前检查,合理膳食,适时分娩是预防巨大儿发生的有效措施。
[关键词] 巨大儿;相关因素;并发症;有效措施[中图分类号] R473.72 [文献标识码] A [文章编号] 1674-0742(2013)07(c)-0068-02巨大儿是指出生体重≥4000g的活产儿[1]。
随着人们生活水平的普遍提高,巨大儿的发生率显著增高,探讨其发生的相关因素、临床特征、诊断以及其在分娩过程中对母婴健康的影响,为今后指导产前保健和做好产前诊断以及分娩期处理有着非常重要的意义。
为探讨巨大儿发生的相关因素及其预防措施,现将该院2007—2011年住院分娩的巨大儿815例发生的相关因素、临床特征、诊断以及分娩时并发症等进行分析。
现报道如下。
1 资料与方法1.1 一般资料选择在该院住院分娩巨大儿815例(体重≥4 000 g)及其母亲为研究对象,随机选择同期住院分娩的正常胎儿800例(体重≥2 500 g,1.2 统计方法所有数据运用SPSS12.0统计软件包分析处理,计数资料进行χ2检验,计量资料采用均数±标准差(x±s)表示,进行t检验。
2 结果2.1 巨大儿发生率2007~2011年在该院住院分娩的孕妇1 0086例,巨大儿815例,发生率8.08%,高于国内发生率(7%)。
巨大儿发生率,见表1。
表1 2007~2011年巨大儿发生率2.2 母儿一般临床特征两组产前胎儿双顶径及母亲的身高、体重、宫高、腹围等进行分析,结果显示巨大儿组各项均高于对照组,差异有统计学意义(P2.3 母亲妊娠晚期并发症比较母亲妊娠晚期并发糖尿病、过期妊娠巨大儿分别为11.90%和10.92%,正常儿分别为4.13%,3.88%,差异有统计学意义(P0.05),见表3。


巨大儿影响因素及妊娠结局分析目的:探讨巨大儿发生的危险因素,为临床孕期监控及营养干预提供依据。
方法:选取足月单胎妊娠孕妇,巨大儿组(新生儿体重≥4000g)218例,对照组(新生儿体重2500~4000g)200例,对其孕期资料及妊娠结局进行分析。
结果:巨大儿组孕妇的孕前BMI、孕期体重增长、分娩男性新生儿的比例及妊娠期糖尿病的发病率均高于对照组(P<0.05);巨大儿组产妇剖宫产率明显增加(P<0.05),且产后出血量亦显著高于对照组(P<0.05)。
结论:孕妇的孕前BMI、孕期体重增长、胎儿性别、妊娠期糖尿病与巨大儿发生有关。
巨大儿增加手术产率,易发生产后出血,积极有效的孕期监控,预防巨大儿的发生对于提高产科质量具有重要意义。
标签:巨大儿;影响因素;妊娠结局Abstract:Objective:To find effect factors of macrosomia, then providing clinical basis for nutritional intervention in pregnancy. Methods: We collected 218 cases who delive ry macrosomia infant(body mass ≥ 4000g) in our hospital, and 200 cases whose newborns had normal birth weight(2500~4000g) as control. Results: The maternal BMI before pregnancy, weight gain in pregnancy, male fetus and gestational diabetes mellitus rates are significant higher in macrosomia group (P<0.05). The cesarean section rate was significant higher in macorsomia group(P<0.05), and the volume of postpartum hemorrhage significant increased in macrosomia group(P<0.05). Conclusion: Maternal BMI before pregnancy, weight gain in pregnancy, fetal gender and gestational diabetes mellitus are relative factors of macrosomia. Macrosomia increases cesarean section and postpartum hemorrhage rates. Positive and effective nutritional intervention in pregnancy is important for prevent macrosomia occur and improve perinatal outcome .Key words:macrosomia; effect factors; pregnancy outcome巨大儿是指出生体重≥4000g的活产新生儿[1]。

巨大儿发生的危险因素及产前预测发表时间:2015-01-15T14:30:39.190Z 来源:《医药前沿》2014年第25期供稿作者:曾爱芹[导读] 由于巨大儿在生产时的并发症较多,还会威胁到产妇与新生儿的生命健康,因此,在产前需准确估计出胎儿的体重。
曾爱芹(福建石狮市妇幼保健院妇产科 362700)【摘要】目的:对巨大儿发生的危险因素及产前预测进行分析,从而更好地做好孕妇的孕期保健,降低新生儿和孕产妇的早期和远期并发症发生率。
方法:选择2012年5月—2014年5月本院分娩的巨大儿80例为研究组,随机选取同期分娩的正常足月儿80例为对照组,对两组孕妇的宫高、孕周、腹围、体重增加和B超显示胎儿的双顶径、腹围,以及孕妇孕前的BMI、是否有GDM合并等实施回顾性分析。
结果:研究组中,BMI>24、孕妇GDM、孕期体重增加超过18kg和孕周超过40周的例数均多于对照组,研究组双顶径>9.6cm、股骨长>7.5cm、胎儿腹围>35cm、宫高+腹围>140cm的例数远远多于对照组,两组比较差异明显,有统计学意义(P<0.05)。
结论:需加强对孕妇的孕前和孕期指导,并严格要求孕妇控制体重和血糖,从而降低巨大儿的发生率。
同时医院需加强对孕前胎儿体重的综合评估工作力度,从而预测出巨大儿的发生机率,进而做好应对措施。
【关键词】巨大儿危险因素产前预测【中图分类号】R714 【文献标识码】A 【文章编号】2095-1752(2014)25-0173-02孕妇妊娠期间出现营养过剩、肥胖、合并有糖尿病和运动量少等现象,均可能增加巨大儿的发生机率[1]。
本研究组要对2012年5月—2014年5月本院分娩的巨大儿的危险因素及产前预测等进行分析,为更好地指导孕期保健工作,降低新生儿和孕产妇的早期和远期并发症发生率打下基础。
1 资料与方法1.1一般资料资料选择2012年5月—2014年5月本院分娩的巨大儿80例为研究组,患儿的体重均超过4000g;随机选取同期分娩的正常足月儿80例为对照组,体重均为2500—4000g。
巨大儿的临床诊断和处理分析摘要】目的研究巨大儿的诊断和治疗方法。
方法分析是否有糖尿病、临产前分析胎儿体重、产后处理。
结果本资料104例巨大儿中剖宫产分娩68例,阴道分娩36例,剖宫产率占巨大儿总数65.38%,其中明确以巨大儿为手术指征有41例,通过术中预防应用催产素、米索、以及必要时行结扎子宫动脉上行支,仅有1例产后出血,无新生儿窒息及产伤。
结论加强巨大儿产前预测【关键词】巨大儿诊断处理分析巨大胎儿是指胎儿体重≥4000g的胎儿。
巨大胎儿在临床上尚无一个准确的估计方法,常在产程中发现,给分娩带来困难,尤其发生肩难产更易造成围产儿的损伤,因此产科医师应特别注意巨大儿的临床特点,做到早期预防、早期发现、制定合理的分娩方案,降低母婴的并发症是产科工作的要点。
1临床资料1.1一般资料对本院自2005年9月至2009年9月分娩的巨大儿104例资料进行分析,本资料104例巨大儿中剖宫产分娩68例,阴道分娩36例,剖宫产率占巨大儿总数65.38%,其中明确以巨大儿为手术指征有41例,通过术中预防应用催产素、米索、以及必要时行结扎子宫动脉上行支,仅有1例产后出血,无新生儿窒息及产伤。
加强巨大儿产前预测诊断,适当放宽剖宫产指征,做好孕期保健,有利于降低母儿并发症。
现将临床治疗分析报告如下。
1.2诊断目前准确做出巨大胎儿诊断有时有一定难度。
巨大胎儿往往出生后才做出诊断,临床上一些物理检查对诊断有帮助,应全面综合分析再做出诊断。
1.2.1.病史有巨大胎儿分娩史,产妇肥胖,身材高大,有糖尿病病史。
1.2.2.妊娠后体重增长20kg以上,腹部明显隆起,宫高与腹围均大于平均数2个标准差,先露高浮,到临床尚水入盆,临床观察认为宫高>40cm巨大胎儿可能性大。
1.2.3.B超声检查 B超声对估计巨大胎儿有一定的参考价值,观察胎儿腹围增长速度,每周腹围增长>1.2cm,巨大胎儿阳性预测值为79%,依靠胎儿BPD和胎儿AC诊断巨大胎儿预测值为77%。
巨大儿与胎儿腹围大小的关系
发表时间:2013-06-03T11:33:21.513Z 来源:《医药前沿》2013年第9期供稿作者:刘海鸥刘杨何晶[导读] 目前实践中有较多方法,敏感性与特异性各不相同,使得临床医生在巨大儿诊断上面临过多抉择。
刘海鸥刘杨何晶(成都市锦江区妇幼保健院妇产科医院超声科 610016)
【摘要】目的:探讨巨大儿与胎儿腹围大小的关系。
方法:回顾性分析我院2012 年1月—2012年12月出生体重大于4000g的巨大儿60例的临床资料。
结果:巨大儿胎儿腹围(AC)≥350mm共计53例,符合率为88.33%,高于其他两项股骨长度(FL)、双顶径(BPD)的符合率,差异具有统计学意义,P<0.05。
结论:B超检测胎儿腹围方便实用,能够较为便捷地判断新生儿是否为巨大儿,准确性较高,值得推广应用。
【关键词】巨大儿胎儿腹围 B超
【中图分类号】R714.5 【文献标识码】B 【文章编号】2095-1752(2013)09-0295-01 估测胎儿体重是临床上选择产妇分娩方式重要参考依据,其对巨大儿发现有重要贡献,其准确性直接影响到剖宫产率与新生儿存活率。
故完善围产期妇女产前检查,选择既科学又便捷的胎儿体重估测方法,对临床有着重要的意义[1]。
目前实践中有较多方法,敏感性与特异性各不相同,使得临床医生在巨大儿诊断上面临过多抉择,现回顾分析60例出生体重大于4000g的巨大儿临床资料,汇报如下。
1 资料与方法
1.1 一般资料数据来自本院2012 年1月—2012年12月60例新生儿,出生体重均大于4000g,临床诊断为巨大儿。
60例产妇年龄均在22—34岁,妊娠时间均为37—41周,全部单胎、头位,产妇均排除妊高症、妊娠期糖尿病(GDM)、前置胎盘、胎盘早剥等不良疾病的影响。
所有新生儿出生前末次B超检查数据包括AC、BPD、FL等。
所有数据经由专人测定,防止因不同人员测量造成不必要的误差。
1.2 仪器我院采用麦迪逊SA-8000LIVE型三维彩色多普勒超声仪,经腹探头频率2-5MHz,以及麦迪逊V20型三维彩色多普勒超声仪,经腹探头频率2-5MHz。
1.3 腹围测量方法腹围切面的选取:横切胎体为圆形或椭圆形,胃泡在左侧,左右支门静脉的汇合位于前方正中,背部为脊柱,即脐静脉汇入门静脉窦的水平,只见胃泡和脊柱,不能显示双肾,测量厚度时应含皮肤及皮下脂肪。
1.4 统计学方法采用SPSS 14.0的统计软件对结果进行统计。
数据统一以(x-±s)的形式表示,计数资料采用x2检验。
检验标准设置为0.05,P<0.05时,差异具有统计学意义。
2 结果
巨大儿中单项指标预测结果:AC平均值为(351.87±1.77)mm, BPD平均值为(95.77±0.82)mm,FL平均值为(76.14±1.04)mm。
在60例巨大儿中,AC达到350mm的共计53例,符合率为88.33%。
而其他两项符合率与AC相比,符合率均有降低,差异具有统计学意义,(BPD:x2=4.35,P<0.05;FL:x2=6.11,P<0.05),见表1。
3 讨论
胎儿腹围是晚期妊娠评价胎儿生长发育,估计体重,观察有无宫内生长发育迟缓的最佳指标,在医学上,把体重过大的足月新生儿称为“巨大儿”。
据国内产科学界通用标准显示[2],新生儿诊断为巨大儿的出生体重为达到甚至超出4000g。
在20世纪80年代左右,巨大儿发生率大约仅为3%,随着经济的较快增长,人民生活水平日益提升,巨大儿的发生率也不断上升,且出生后体重远远大于4000g的新生儿也不在少数。
资料显示[3],胎儿腹围达到357mm者,出生后为巨大儿,敏感性为67%,特异性为83%,若AC≥370mm,则敏感性为47%,特异性为99%,故AC与胎儿体重的正相关关系不难被发现,提示AC在预测巨大儿方面特异性较高。
一旦发现AC异常,高度怀疑巨大儿可能性,可作为筛查重要指标,产妇考虑首选剖腹产。
但由于AC的灵敏度不高,发现巨大儿可能性不高,故在设置AC正常上限时,可以将特异性降低一定数值,使得假阳性率在允许的范围之内,提高巨大儿的检出率,故实践中多将AC上限设为350mm,临床普遍反映良好[4]。
本次研究中,AC达到350mm的共计53例,符合率为88.33%,高于其他两项FL、BPD的符合率,差异具有统计学意义,P<0.05,提示AC能够较准确地预测巨大儿,故预测指标首选AC。
综上所述,发现巨大儿与胎儿腹围大小的联系紧密,B超检测胎儿腹围方便实用,能够较为便捷地判断新生儿是否体重≥4000g,准确性较高,值得临床推广应用。
参考文献
[1] 徐括琴.多因素预测胎儿体重的分析[J]. 中国医学创新,2011,8(10):168-169.
[2] 赵纯全. B超测量胎儿腹径在巨大儿预测中的应用[J]. 重庆医科大学学报,2010,25(3):308-309.
[3] 陈灵丽. B超测量胎儿腹围、股骨长预测新生儿体重的临床研究[J].海南医学院学报,2012,18(4):562-565.
[4] 杨昕宇.超声腹围测量对巨大i] NJL预测的临床价值[J] 海南医学院学报,2012,18(4):556-558.。