2018版《肺血栓栓塞症诊治与预防指南》
- 格式:ppt
- 大小:8.37 MB
- 文档页数:151
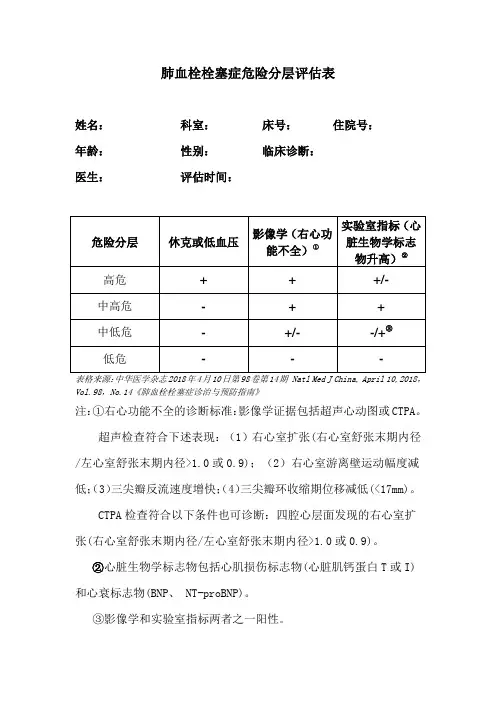
肺血栓栓塞症危险分层评估表
姓名:科室:床号:住院号:
年龄:性别:临床诊断:
医生:评估时间:
Vol.98,No.14《肺血栓栓塞症诊治与预防指南》
注:①右心功能不全的诊断标准:影像学证据包括超声心动图或CTPA。
超声检查符合下述表现:(1)右心室扩张(右心室舒张末期内径/左心室舒张末期内径>1.0或0.9);(2)右心室游离壁运动幅度减低;(3)三尖瓣反流速度增快;(4)三尖瓣环收缩期位移减低(<17mm)。
CTPA检查符合以下条件也可诊断:四腔心层面发现的右心室扩张(右心室舒张末期内径/左心室舒张末期内径>1.0或0.9)。
②心脏生物学标志物包括心肌损伤标志物(心脏肌钙蛋白T或I)和心衰标志物(BNP、 NT-proBNP)。
③影像学和实验室指标两者之一阳性。


1.目的为规范住院患者静脉血栓栓塞症(VTE)的评估、预防、诊断、治疗、随访、质控的全流程管理, 降低VTE的发生率和致残率、致死率, 最大限度保障患者安全,特制定本办法。
2.目标规范管理。
3.适用范围全院临床、医技科室4.名词定义5.静脉血栓栓塞症(venous thromboembolism, VTE)是包括深静脉血栓形成(deep venous thromboembolism, DVT) 和肺血栓栓塞症( pulmonary thromboembolism, PTE)在内的一组血栓栓塞性疾病, 是遗传性和获得性等多种危险因素共同作用的全身性疾病。
6.内容5.1组织架构5.1.1 院内VTE防治管理委员会。
职责: 制定院内 VTE 防治管理规章制度并监督实施;制定院内 VTE 防治管理实施方案及防治工作手册;制定院内 VTE 防治的关键数据指标、监测指标及考核指标;制定院内 VTE 防治的计划, 定期进行总结、考核和评价;明确各有关部门、人员在防治工作中的责任;建立 VTE 救治绿色通道;定期召开 VTE 专题培训和教育; 8每季度召开 VTE 防治管理委员会会议。
5.1.2 院内VTE防治管理办公室。
职责: 负责医院内 VTE 防治工作的具体执行, 对医院内 VTE 防治落实情况进行检查和指导;对 VTE 防治管理进行监测、分析和反馈, 提出改进措施并指导实施, 并根据反馈情况进行不断的评议和改进;定期评价改进后的效果;对医务人员和管理人员进行医院内 VTE 防治培训并考核。
5.1.3科室VTE防治管理小组:职责:各科主任作为科室第一责任人, 全面负责本科室 VTE 防控管理的各项工作;对本科室的发生的 VTE 病例及 VTE 防控环节进行监测, 采取有效措施, 降低本科室 VTE 发病率;发生院内 VTE 时, 及时采取措施, 将危害降低到最低, 24小时内填写院内VTE 事件上报表报送医务处和护理部, 并组织分析;对本科室医护人员医院 VTE 防治知识培训;每月对本科室人员落实 VTE 防治工作情况进行抽查、考核和持续改进。


实用文档静脉血栓栓塞症(VTE)防治管理制度为了规范住院患者静脉血栓栓塞症(VTE)的全流程管理,医务处制定了静脉血栓栓塞症(VTE)防治管理制度,版本号为1.2,审核时间为2021-4-24.该制度适用于全院临床和医技科室,旨在降低VTE的发生率和致残率、致死率,最大限度保障患者安全。
为了达到规范管理的目标,制度明确了名词定义,将VTE定义为包括深静脉血栓形成和肺血栓栓塞症在内的一组血栓栓塞性疾病,是遗传性和获得性等多种危险因素共同作用的全身性疾病。
制度内容包括组织架构和防治管理。
组织架构方面,制度设立了院内XXX、院内VTE防治管理办公室和科室VTE防治管理小组三个部门,明确了各部门的职责和工作内容。
防治管理方面,制度规定了VTE预防、诊断、治疗、随访和质控的具体措施。
实用文档其中,VTE预防方面,制度规定了评估人群为全院年龄≥14周岁的新入院患者(24小时出入院的除外),并明确了针对不同风险等级的预防措施。
同时,制度也规定了医务人员和管理人员的培训和考核要求,以确保制度的落实和效果的评价。
5.2.1.2 评估工具在进行VTE风险评估时,手术患者应采用Caprini评分,而非手术患者则应采用Padua评分。
各专科也可以根据自身特点选择最合适的评分工具,但需经过静脉血栓防治管理委员会批准并在医务处备案。
5.2.1.3 评估时机在入院后24小时内、手术后24小时内、转科后24小时内以及病情变化时,都需要进行VTE风险再次评估。
5.2.1.4 评估后处理实用文档患者完成风险评估后,应根据结果选择合适的处理方式,并开具医嘱。
基本预防措施包括加强健康宣教、注意活动和避免脱水。
药物预防包括肝素、低分子肝素、黄达肝葵那、新型口服抗凝药等。
对于长期接受药物预防的患者,应动态评估预防效果和潜在的出血风险。
物理(机械)预防措施包括间歇充气加压泵、分级加压弹力袜和足底静脉泵物理(机械)预防。
对于采用Caprini评分的患者,根据评分结果,可以将患者分为极低危组、低危组、中危组和高危组。


D-二聚体升高的 5 点解读D-二聚体是反映血栓形成与溶栓活性最重要的实验室指标(不同试剂正常值范围不同,通常<0.5 mg/L)。
那么,D-二聚体升高的原因都有哪些呢?1、静脉血栓栓塞,静脉血栓栓塞(VTE),包括深静脉血栓(DVT)和肺栓塞(PE)。
2018 年《肺血栓栓塞症诊治与预防指南》推荐:临床评估低度可能患者,如 D-二聚体检测阴性,可基本除外急性 PE;对于血流动力学不稳定的 PE 疑诊患者,D-二聚体意义不大,可直接进行 CT 肺动脉造影(CTPA)或超声心动图检查。
但放射性限制常让医生在选择时萌生顾虑,2019 年来自麦克马斯特大学的研究者创造了一个新方法,使 D-二聚体的诊断特异性大大提高。
与既往排除标准不同(低危且 D-二聚体< 0.5 mg/L),该研究认为,低危患者 D-二聚体<1 mg/L、中危患者 D-二聚体< 0.5 mg/L 可作为排除 PE 的标准。
此外,对于 > 50 岁的疑似 PE 患者,推荐增高 D-二聚体诊断阈值(年龄 * 0.01 mg/L),以提高疾病鉴别有效性。
2、主动脉夹层2017 年《主动脉夹层诊断与治疗规范中国专家共识》指出,D-二聚体快速升高拟诊为主动脉夹层(AD)可能性增大。
发病 24 小时内,当 D-二聚体达 0.5 mg/L 时,其诊断急性主动脉夹层(AAD)的敏感性为 100%,特异性为 67%,故可作为 AAD 诊断的排除指标。
3、心梗在急性心梗(AMI)患者中可以观察到 D-二聚体的升高,且使用尿激酶溶栓后 D-二聚体的浓度较前下降,因此,冠心病患者伴有升高的 D-二聚体可能预示着更高的 AMI 风险。
但其不是一个独立的预测因子,在 AMI 诊断中的敏感性与特异性尚不满意,与 AMI 预后也存在矛盾,暂不能指导治疗。
4、溶栓治疗在溶栓治疗后,D-二聚体短期内明显上升,而后逐渐下降,提示治疗有效;D-二聚体持续上升或下降缓慢,提示存在新发血栓,溶栓药物用量不足;D-二聚体变化不大,则可能为陈旧机化的血栓。




文/ 李果 敬明燕(四川省南充市西充县人民医院呼吸与危重症医学科主治医师)【指导老师】徐华(四川省南充市西充县人民医院呼吸与危重症医学科副主任医师)
华法林作为目前临床中最常用的抗
凝药物,主要适用于需长期持续抗凝的患
者。
其适应证为:①防止血栓的形成及发
展,用于治疗血栓栓塞性疾病;②治疗手
术后或创伤后的静脉血栓形成,并可作为
心肌梗死的辅助用药;③对曾有血栓栓塞
病及有术后血栓并发症风险的患者,可作
机和方
专家共识》指出:如INR超过目标范围,可升高或降低原剂量的5%~20%。
也有专家指出应不超过原剂量的10%。
而《肺血栓栓塞症诊治与预防指南》以及《急性肺栓塞诊断与治疗中国专家共识(2015)》对于如何加减量却未有具体表述。
考虑到抗凝治疗过程中患者的饮食、联合用药、治疗依从性和酗酒等因素均可能是导致INR 发生变化的因素,故仅有某一次的升高或降低可以不用急于改变剂量,当连续测得的INR都超出目标范围时再开始调整。
由。
预防血栓系列之预防手段之机械预防深静脉血栓的预防机械预防使用机械方法预防VTE发生的原理:促使静脉血流加速, 减少下肢静脉血液瘀滞。
机械性方法可减少部分患者发生 DVT的危险, 但疗效逊于抗凝药物,其最大优势在于没有出血并发症。
这些设备应尽可能在双腿应用,且一直持续到可以开始使用药物预防为止。
单独使用机械性预防措施仅适用于合并凝血异常疾病、有高危出血风险的患者;极高危患者单独应用疗效差,推荐与有效的抗凝治疗联合应用。
中国物理抗栓现状1、无统一标准,各医院摸索进行2、IPC预防收费时间一般按照部位短时间(一般20min)收费现有血栓预防机械的使用现阶段,院内采取的主要有间歇式充气压力泵(血栓泵)、“空气波治疗仪”、足底静脉泵、和分级加压弹力袜等。
那么在血栓预防的机械领域,我们该怎么选择呢?其实,在2018年的血栓预防指南中,已经明确提出的机器的选择问题。
机械预防:对于VTE风险高,但是存在活动性出血或有出血风险的患者可给予机械预防,包括间歇充气加压泵、分级加压弹力袜和足底静脉泵。
[1][1]摘自《2018版肺血栓栓塞症诊治与预防指南》,第六部分VTE预防措施。
一间歇式充气加压泵(IPC、血栓泵):1、工作原理:? 血栓泵是通过模拟腿部腓肠肌泵和足底泵的作用来达到促进血液回流、激活凝血酶原来达到预防DVT的目的的。
? 使血流速度增加240%。
? 可增加全身纤维蛋白溶解活性,机械刺激使得内皮细胞释放纤维蛋白溶酶原。
2、作用3、使用时长——按照CHEST ACCP 2009 指南,血栓泵术后需要使用至少18小时——按照NICE 指南,血栓泵术后连续使用72小时二空气波治疗仪:1、空气波压力仪又称循环压力治疗仪、梯度压力治疗仪、四肢循环仪。
空气波压力治疗仪主要通过对多腔气囊有顺序的反复充放气,形成了对肢体和组织的循环压力,对肢体的远端到肢体的近端进行均匀有序的挤压,促进血液和淋巴的流动及改善微循环的作用,加速肢体组织液回流,有助于治疗和预防肢体水肿,能够直接或间接治疗与血液淋巴循环相关的诸多疾病。