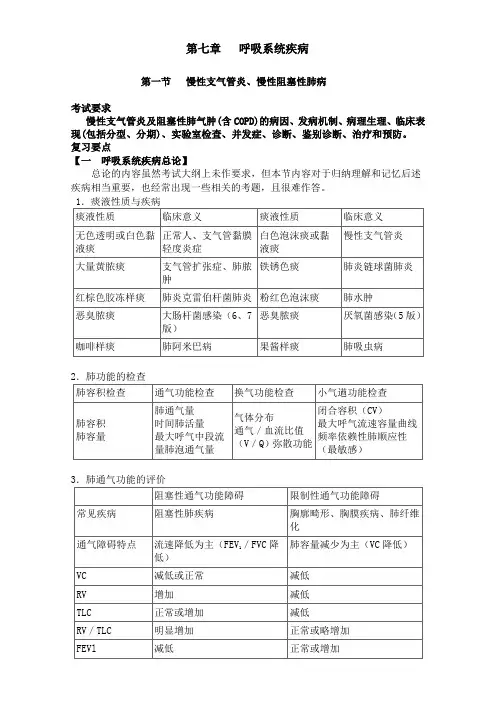
痰液的临床分级
- 格式:doc
- 大小:12.00 KB
- 文档页数:1
第七章呼吸系统疾病第一节慢性支气管炎、慢性阻塞性肺病考试要求慢性支气管炎及阻塞性肺气肿(含COPD)的病因、发病机制、病理生理、临床表现(包括分型、分期)、实验室检查、并发症、诊断、鉴别诊断、治疗和预防。
复习要点【二慢性支气管炎】一、概述慢性支气管炎,简称慢支是由感染或非感染因素引起的气管、支气管粘膜及其周围组织的慢性非特异性炎症。
病理特点是早期气道上皮细胞的纤毛粘连、倒伏、脱失、上皮细胞空泡变性、坏死增生、鳞状上皮化生、支气管腺体增生、黏液分泌增多,晚期,粘膜萎缩、气管周围纤维组织增生、肺组织结构破坏、进而出现肺气肿。
二、病因及发病机制病因及发病机制不明,可能是多种因素长期相互作用的结果。
(一)有害气体和有害颗粒如香烟、烟雾、粉尘、刺激性气体等。
(二)感染因素病毒、支原体、细菌等感染是慢性支气管炎发生发展的重要原因之一。
(三)其他因素免疫、年龄和气候等因素与慢性支气管炎的发生有关。
三、病理支气管上皮细胞变性、坏死、脱落,后期出现鳞状上皮化生,纤毛变短、粘连、倒伏、脱失。
黏膜和黏膜下充血水肿,杯状细胞和黏液腺肥大增生、分泌旺盛,大量黏液潴留。
浆细胞、淋巴细胞浸润及轻度纤维增生。
四、临床表现及实验室检查起病缓慢,多见于中老年人,病程较长,迁延不愈,反复急性发作是慢支的一大特点,咳痰喘为其主要症状,秋冬好发。
疾病逐渐加重咳痰喘症状更加明显,可整日存在,并伴气急。
(一)症状缓慢起病,病程长,反复发作而病情加重。
主要症状为咳嗽、咳痰,或伴喘息。
急性加重的主要原因是呼吸道感染,病原体可为病毒、细菌、支原体和衣原体等。
(二)体征早期多无异常体征。
急性发作期可在背部或双肺底闻及干、湿◇音,咳嗽后减少或消失。
如合并哮喘可闻及广泛哮鸣音并伴呼气期延长。
(三)x线检查早期无异常。
后期表现为肺纹理增粗、紊乱,呈网状或条索状、斑片状阴影,以下肺明显。
(四)呼吸功能检查早期无异常。
如有小气道阻塞时,最大呼气流速一容量曲线在75%和50%肺容量时,流量明显降低。

痰液分级标准
痰液分级标准是根据痰液的颜色、黏稠度和气味等特征来评估病情严重程度的一种方法。
以下是常见的痰液分级标准:
1. Ⅰ级:透明或白色,黏稠度低,无异味。
表示病情较轻,可能为感冒或上呼吸道感染等引起的症状。
2. Ⅱ级:黄色或绿色,黏稠度中等,可能有异味。
表示病情较重,可能存在细菌感染或肺部疾病等。
3. Ⅲ级:深褐色或黑色,黏稠度高,有恶臭。
表示病情非常严重,可能存在严重的肺部感染或其他疾病。
除了以上三种基本类型外,还有一些特殊的痰液分级标准,如血性痰液、泡沫状痰液等。
这些特殊类型的痰液通常需要进一步检查和治疗。
需要注意的是,痰液分级标准只是一种初步的评估方法,不能代替医生的诊断和治疗建议。
如果您发现自己有异常的痰液情况,应及时就医并接受专业医生的诊断和治疗。

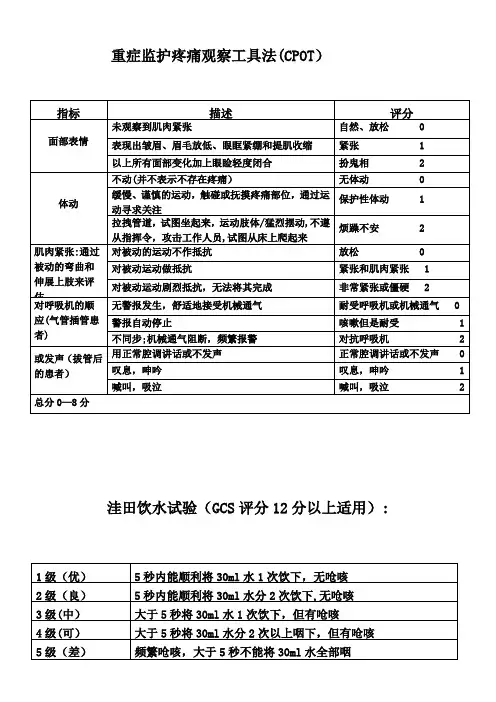
重症监护疼痛观察工具法(CPOT)洼田饮水试验(GCS评分12分以上适用):皮肤评分表(Braden)备注:13—18分病情变化时评估,再每周评估;≤12分每天评估;≤9分每班评估。
住院患者意外脱管评分表说明:1-6分危险,7-12分高度危险,13-18非常危险。
1、凡有导管者均需按“意外脱管评分表”进行评估、防范并记在护理单上。
危险因素有变动者及时评估。
2、≥7分(或Ⅰ类导管单项)需填表并悬挂高危标识警示牌。
3、虽未达到高危风险标准,但有导管者均需常规健康宣教及采取相关防范措施。
住院患者跌倒/坠床危险因子评估表压疮评分标准评分标准:最高23分,15—18分低危,13-14分中危,10—12分高危险,<9分非常危险。
13—18分病情变化时评估,再每周评估;≦12分每天评估。
18分作为预测有压疮发生危险的诊断价值,评分≦18分应采取预防压疮的措施。
痰液粘稠度分级心电监护导联RASS镇静程度评估表GCS评分失禁皮炎分级自理能力评分静脉炎分级标准美国静脉输液护理学会静脉治疗护理实践标准2006版机体活动能力分度如何判断肌力通过肌体收缩特定肌肉群的能力来评估肌力分6级水肿分度患肢肿胀分度描述性评估方法(DPIS)适用于老年和低教育患者。
脸谱法(Faces)适用于不同文化背景的患者。
特别适用于儿童以及不能用语言表达的特殊群体.数字评估法(NRS)适用于不同年龄、不同文化背景的患者。
0 1 23 4 5 6 7 8 9 10无痛轻度疼痛轻中疼痛中度痛中重疼痛严重疼痛剧烈疼痛儿童患者跌倒/坠床危险因子评估表备注:1、14周岁以下患者使用该表2、总分≧4分为高危跌倒/坠床患者深静脉血栓危险因素评估:。


痰量根据其严重程度可以分为轻度、中度、重度。
轻度咳痰是指一天的痰液小于10毫升,中度咳痰是指一天的痰液在10到150毫升之间,重度咳痰是指一天的痰液超过150毫升。
如果出现痰量明显增多的症状,则可能是支气管炎、支气管哮喘、早期肺炎、肺结核等疾病引起的,如果出现痰量大、量增多的现象,则可能是肺脓疡、肺结核空洞、支气管扩张、肺水肿等疾病引起的。
在疾病治疗过程中,如果出现痰量逐渐增加的现象,则提示病情有所加重,如果出现痰量逐渐减少的现象,则表示病情有所好转。
进行痰量检查时,如果需要留取24小时的痰液标本,留取标本时避免混入唾液、鼻咽分泌物或者是漱口水等物质,以免影响检查结果。

稀痰(Ⅰ度)痰如米汤或白色泡沫样,吸痰后内壁无痰液滞留。
白色稀痰提示正常或感染较轻;如量过多,提示湿化过度;一般湿化量为2ml/2~3h。
中度粘痰(Ⅱ度):白粘痰或黄白痰,吸痰后有少量在内壁滞留,可被水冲洗干净。
白粘痰示湿化不足,加强湿化黄粘痰提示较明显感染,加强湿化的同时结合抗生素应用。
湿化量2~4ml/1h重度粘痰(Ⅲ度):痰粘而稠,常呈黄色,吸痰管常因负压过大而塌陷,内壁上滞有大量痰液,且不易用水冲净。
痰极粘稠,有痰痂形成示湿化极度不足,气道过干或伴有机体脱水现象;黄粘稠痰示严重感染,都必须及时采取措施。
湿化量可达4~8ml/30分钟病人发生药液外渗的护理应急预案●1选择血管管径粗、弹性好、走行直、易固定的静脉输注药物。
、对于恶病质患者长期用药,血管充盈差,应主张颈内静脉或锁骨下静脉穿刺、PICC导管应用,可减药物外渗及静脉炎。
●2、一旦发生药物外渗,立即停止输注,保留针头接注射器,尽量回抽漏于皮下的药液,然后拔出针头。
另外开放静脉通道继续用药。
●3、报告责任护士或年资老的护士及护士长。
●4、必要时护士长邀请医师、药剂师、护理专家会诊。
●5、根据外渗药液不同给予拮抗剂进行局部封闭。
●6、药液外渗24小时内用50%硫酸镁冷湿敷,冷敷可使血管收缩,减少药液向周围组织扩散。
冷敷期间应加强观察,防止冻伤。
●7、药液外渗48小时内,应抬高受累部位,以促进局部外渗药液的吸收。
●8、加强交班,密切观察局部变化,避免局部受压,做好护理纪录。
●9.建立药物外渗本,由责任护士填写外渗药物、皮肤情况,处理措施,处理结果,以积累临床经验。
(书写论文时有数据)。
●10、讨论分析原因,提出改进措施。


肺癌患者早期的诊断应该先查痰液引言肺癌是一种常见的恶性肿瘤,其发病率逐年增加。
早期诊断对于肺癌的治疗和预后具有重要意义。
近年来,随着医疗技术的进步,人们对于肺癌的早期诊断有了更深入的了解。
本文将详细介绍肺癌早期诊断的重要性,并阐述肺癌患者早期诊断应该先查痰液的原因。
肺癌的早期诊断重要性肺癌的早期诊断对于患者的治疗和预后具有重要意义。
早期肺癌患者的治愈率相对较高,同时患者生存质量也会更高。
相比于晚期诊断,早期诊断可以避免肿瘤进一步扩散和转移,减少手术切除的难度,增加治疗成功的机会。
因此,早期诊断是肺癌治疗中的关键一步。
痰液检查在肺癌早期诊断中的作用在肺癌的早期诊断中,痰液检查作为一种简便、无创的方法,具有重要作用。
以下是肺癌患者早期诊断应该先查痰液的原因:1. 痰液中癌细胞的检测痰液中可以检测到肺癌细胞的存在,这对早期诊断非常有帮助。
通过细胞学检查,可以发现癌细胞的形态特征、数量和分布情况,从而判断肺癌的类型和分级。
这对于制定个体化的治疗方案具有重要意义。
2. 基因突变的检测肺癌的发生和发展与基因突变密切相关。
痰液检查可以通过检测肿瘤相关基因的突变情况,确定肺癌的分子分型,从而指导个体化治疗和靶向药物的应用。
痰液检查的特异性和敏感性较高,是进行基因检测的良好样本来源。
3. 评估治疗效果和监测复发进行肺癌治疗后,痰液检查可以评估治疗效果和监测复发情况。
通过检测痰液中癌细胞的变化,可以判断治疗是否有效,是否需要调整治疗方案。
同时,痰液检查还可以早期发现复发或转移,及时采取相应的治疗措施,提高患者的生存率。
痰液检查的操作方法痰液检查是一项简便、无创的检查方法,操作方法如下:1.患者需空腹或进餐后2小时以上采集痰液。
2.打开空气流通的容器,患者咳痰到容器中,尽量避免唾液的混入。
3.采集足够的痰液样本,约2-3ml。
4.将采集好的痰液样本盖好,送至医院检验科进行检查。
结论肺癌的早期诊断对于患者的治疗和预后具有重要意义。

吞咽障碍及吞咽功能评定方法吞咽障碍是指由多种原因导致食物不能经口腔进入到胃内的症状,表现为液体或固体食物进入口腔、吞下过程发生障碍或吞下时发生呛咳、哽噎。
吞咽功能可以通过以下方法进行评估:1.视频荧光造影(VFC)是目前最可靠的吞咽功能评估方法。
通过调制不同黏度的造影剂,让病人吞服,在荧光屏幕下摄录整个吞咽过程,评估吞咽障碍的程度和部位。
2.吞唾液测试:病人取坐位,护士将手指放在病人的喉结及舌骨处,观察在30秒内病人吞咽的次数和活动度。
3.哇田饮水试验:病人取舒适体位,按惯喝下30ml温水,观察饮水经过并记录时间。
根据饮水结果进行分级:1级:能不呛地一次饮下30ml温水;2级:分两次饮下,能不呛饮下;3级:能一次饮下,但有呛咳;4级:分两次以上饮下,有呛咳;5级:屡屡呛咳,难以全部咽下。
判断标准如下:正常:1级5秒之内;可疑:1级5秒以上或2级;异常:3,4,5级。
若出现≥3级,应禁止经口进食,留置胃管或肠管。
肌力也可以通过分级进行评估:1级:肌肉无任何收缩(完全瘫痪);2级:肌肉可轻微收缩,但不能产生动作(不能活动关节);3级:肌肉收缩可引起关节活动,但不能抵抗地心引力,即不能抬起肢体;4级:肢体能抵抗重力离开床面,但不能抵抗阻力;5级:正常肌力。
以下是一些常用的分级量表:人工气道后痰液黏稠度判别方法:Ⅰ:痰如米汤或白色泡沫样,吸痰后,玻璃接头内壁上无痰液滞留;Ⅱ:痰的外观较Ⅰ度黏稠,吸痰后有少量痰液在玻璃接头内壁滞留,但易被水冲洗干净;Ⅲ:痰的外观明显粘稠,常呈黄色,吸痰管常因负压过大而塌陷,玻璃接头内壁上滞留有大量痰液,且不易用水冲洗干净。
失禁患者的肛周皮肤反应情况分级:Ⅰ:肛门周围皮肤潮湿、发红、瘙痒;Ⅱ:肛门周围皮肤破溃;Ⅲ:肛门周围皮肤破溃达肌层或破溃延伸至阴囊、、腹股沟部等。
静脉炎分级标准:1级:没有症状;2级:输液部位发红伴有或不伴有疼痛;3级:输液部位疼痛伴有发红和(或)水肿;4级:输液部位疼痛伴有发红和(或)水肿,条索状物形成,可触摸到条索状静脉;5级:输液部位疼痛伴有发红和(或)水肿,条索状物形成,可触及的静脉条索状物长度>2.5cm(1英寸),有脓液流出。

重症监护疼痛观察工具法(CPOT)洼田饮水试验(GCS评分12分以上适用):皮肤评分表(Braden)备注:13-18分病情变化时评估,再每周评估;≤12分每天评估;≤9分每班评估。
住院患者意外脱管评分表说明:1-6分危险,7-12分高度危险,13-18非常危险。
1、凡有导管者均需按“意外脱管评分表”进行评估、防范并记在护理单上。
危险因素有变动者及时评估。
2、≥7分(或Ⅰ类导管单项)需填表并悬挂高危标识警示牌。
3、虽未达到高危风险标准,但有导管者均需常规健康宣教及采取相关防范措施。
住院患者跌倒/坠床危险因子评估表压疮评分标准评分标准:最高23分,15-18分低危,13-14分中危,10-12分高危险,<9分非常危险。
13-18分病情变化时评估,再每周评估;≦12分每天评估。
18分作为预测有压疮发生危险的诊断价值,评分≦18分应采取预防压疮的措施。
痰液粘稠度分级心电监护导联RASS镇静程度评估表GCS评分失禁皮炎分级自理能力评分静脉炎分级标准机体活动能力分度如何判断肌力通过肌体收缩特定肌肉群的能力来评估肌力分6级水肿分度患肢肿胀分度描述性评估方法(DPIS)适用于老年和低教育患者。
脸谱法(Faces)适用于不同文化背景的患者。
特别适用于儿童以及不能用语言表达的特殊群体。
数字评估法(NRS)适用于不同年龄、不同文化背景的患者。
0 1 2 3 4 5 6 7 8 9 10 无痛轻度疼痛轻中疼痛中度痛中重疼痛严重疼痛剧烈疼痛儿童患者跌倒/坠床危险因子评估表1、14周岁以下患者使用该表2、总分≧4分为高危跌倒/坠床患者深静脉血栓危险因素评估:。
1.1 附件1:ace与GBT19011-2008标准主要差异性分析重症监护疼痛观察工具法(CPOT)洼田饮水试验(GCS评分12分以上适用):皮肤评分表(Braden)评分标准备注:13-18分病情变化时评估,再每周评估;W12分每天评估;《9分每班评估3d说明:1-6分危险,7-12分高度危险,13-18非常危险。
1、凡有导管者均需按“意外脱管评分表”进行评估、防范并记在护理单上。
危险因素有变动者及时评估。
2、27分(或I类导管单项)需填表并悬挂高危标识警示牌。
4d3、虽未达到高危风险标准,但有导管者均需常规健康宣教及采取相关防范措施。
住院患者跌倒/坠床危险因子评估表压疮评分标准评分标准:最高23分,15-18分低危,13-14分中危,10-12分高危险,<9分非常危险。
13-18分病情变化时评估,再每周评估;W12分每天评估。
6d18分作为预测有压疮发生危险的诊断价值,评分W 18分应采取预防压疮的措施。
痰液粘稠度分级心电监护导联7dRASS镇静程度评估表GCS评分1.1 附件1:ace与GBT19011-2008标准主要差异性分析在自然光线下:瞳孔直径为2-5mm,平均为3-4mm。
病理情况下:瞳孔直径V21nm为瞳孔缩小,V1mm为针尖样瞳孔。
瞳孔缩小见于虹膜炎症或有机磷中毒、吗啡中毒,瞳孔直径大于51n m为瞳孔散大。
见于阿托品药物反应、颅内压增高及濒死状态失禁皮炎分级自理能力评分1.1 附件1:ace与GBT19011-2008标准主要差异性分析静脉炎分级标准美国静脉输液护理学会静脉治疗护理实践标准2006版机体活动能力分度如何判断肌力通过肌体收缩特定肌肉群的能力来评估肌力分6级水肿分度中度水肿全身疏松组织均可见水肿,指压后明显凹陷,且平复缓慢,体重增 加10%以上。
重度水肿全身组织明显水肿,低位皮肤肿胀发亮,甚至有液体渗出,可有胸 水、腹水、浆膜腔积液。
患肢肿胀分度分度 表现0度 无肿胀I 度 较正常皮肤肿胀,但皮纹存在 II 度 皮肤肿胀伴皮纹消失,但无水疱 m 度出现张力性水疱描述性评估方法(DPIS )脸谱法(Faces )12d适用于老年和低教育患者。
支气管肺炎轻和重怎么分一、支气管肺炎的轻重分级支气管肺炎按严重程度分为轻型、中型、重型,主要根据患者的临床表现、病程时间、脉搏、呼吸、氧饱和度、血小板计数、血清淀粉酶水平、心电图等多种因素来评估。
1. 轻型支气管肺炎:患者有干咳、咳痰、胸闷、气促等症状,常伴有低热。
体征方面,呼吸较快,心率升高,但血氧饱和度通常在90%以上,血小板计数正常。
2. 中型支气管肺炎:患者病情加重,体温上升明显,咳嗽、咳痰加重,痰液变稠。
体征方面,呼吸更快,心率更快,氧饱和度降低,但无心肺功能严重受限的表现。
3. 重型支气管肺炎:严重的咳嗽和呼吸急促,肺部听诊可听到鸡鸣样的呼吸音和湿性啰音,发热持续且较高,可能出现乏力、精神不振等表现。
体征方面,呼吸快而浅,氧饱和度明显降低,血小板计数下降。
二、支气管肺炎的治疗方法1. 综合治疗支气管肺炎的治疗应该以综合治疗为主,包括抗菌治疗、支持治疗、营养支持、氧疗等。
2. 抗菌治疗细菌感染是支气管肺炎的主要病因,因此应该根据患者的病情和细菌的敏感性选择合适的抗生素进行治疗。
3. 支持治疗支持治疗主要是针对炎症反应和代谢紊乱等方面进行干预,包括控制体温、维持水电解质平衡、纠正代谢酸中毒等。
4. 营养支持支气管肺炎患者能量消耗较大,应该根据患者情况给予适当营养支持,以促进病情好转。
5. 氧疗重症支气管肺炎患者应进行氧疗,以满足身体对氧气的需要,改善组织缺氧状态。
三、支气管肺炎的注意事项1. 疫情期间避免长时间留室内,勤开窗通风,保持室内空气流通。
2. 加强个人卫生和防护措施,勤洗手,戴口罩,不与病人密切接触。
3. 支气管肺炎患者要注意休息,避免剧烈运动,适当增加饮食热量,保证充足睡眠时间。
4. 严格按照医嘱使用抗生素,不要自行停药或更改用药方案。
5. 注意呼吸道卫生,避免在公共场所咳嗽、打喷嚏。
6. 患者在治疗期间要坚持向医生汇报病情变化,以便及时调整治疗方案。
7. 重症患者要及时转入重症监护室接受综合治疗和严密监测。
精选
痰液的临床分级
气管切开术后的痰液黏稠度分度
Ⅰ度:痰如米汤,容易咳出;Ⅱ度:痰液外观黏稠,需用力咳出;Ⅲ度:痰液外观明显黏稠,呈黄色,附于气管壁上,不易咳出
具体的判断依据是根据吸痰过程中痰液在吸痰管玻璃接头处的性状及在玻璃管内壁的附着情况将痰液的粘稠度分为三度:
1度:痰液如米汤或泡沫样,吸痰后玻璃接头内壁上无痰液滞留。
2度:痰的外观较1度粘稠,吸痰后有少量痰液在玻璃接头内壁滞留,但容易被水冲净
3度:痰的外观明显粘稠,呈黄色,吸痰管常因负压过大而塌陷,玻璃接头内壁上常滞留大量痰液且不易被水冲净。
不同分度的痰液常反映不同的临床情况,护士可根据痰液的分度判断病情的变化并给予相应的处理,
1度提示感染较轻,如痰量过多,提示气管内滴药过量,可适当减少滴药量及次数
2度:黄粘痰提示感染较重,白粘痰提示气道湿化不足,需注意加强气管内滴药及雾化吸入,避免痰液堵塞人工气道
3度:黄粘痰提示严重感染,需加强抗感染治疗并注意调整治疗方案,如痰液粘稠不易吸出,提示气道过干或伴有机体脱水,必须及时采取措施,需加大气管滴药的量及次数,必要时加大输液量
本文档部分内容来源于网络,如有内容侵权请告知删除,感谢您的配合!
.。