骨髓血液细胞诊断图谱
- 格式:ppt
- 大小:16.44 MB
- 文档页数:323



《血细胞形态学诊断图谱》读书札记目录一、基础理论与知识 (2)1.1 血细胞形态学概述 (3)1.1.1 血细胞形态学定义 (4)1.1.2 血细胞形态学在诊断中的应用 (5)1.2 血细胞发育成熟过程 (5)1.2.1 红细胞发育成熟过程 (7)1.2.2 白细胞发育成熟过程 (8)1.2.3 血小板发育成熟过程 (9)二、血细胞形态学检查方法 (10)2.1 仪器检查法 (11)2.1.1 显微镜检查 (13)2.1.2 流式细胞术 (14)2.2 手工检查法 (15)2.2.1 染色体分析 (16)2.2.2 干片显微镜检查 (17)三、血细胞形态学异常表现 (18)3.1 红细胞异常 (19)3.1.1 靶形红细胞 (21)3.1.2 泪滴形红细胞 (22)3.1.3 裂片红细胞 (23)3.2 白细胞异常 (24)3.2.1 棒状白细胞 (25)3.2.2 分叶核白细胞 (26)3.2.3 单核细胞异常 (28)3.3 血小板异常 (29)3.3.1 脾脏肿大 (30)3.3.2 血小板减少 (32)四、血液系统疾病诊断与治疗 (32)五、案例分析 (34)5.1 贫血病例分析 (35)5.2 癌症病例分析 (36)5.3 出血性疾病病例分析 (38)六、总结与展望 (39)6.1 本书总结 (41)6.2 血细胞形态学诊断的发展趋势 (41)一、基础理论与知识在《血细胞形态学诊断图谱》为我们提供了丰富的血细胞形态学的基础理论与知识。
血细胞形态学作为血液学的一个重要分支,是通过显微镜下观察血液中的细胞形态来进行疾病诊断的一种方法。
书中详细介绍了红细胞、白细胞和血小板的基本形态特征。
红细胞是血液的主要成分,正常情况下呈圆形,无核。
当红细胞出现异常时,可能表现为大小、颜色、形状等方面的改变,如小红细胞、大红细胞、红细胞形态不规则等。
这些异常形态往往与贫血等疾病有关。
白细胞是免疫系统的的重要组成部分,根据其形态和功能的不同,可以分为粒细胞、淋巴细胞和单核细胞等。



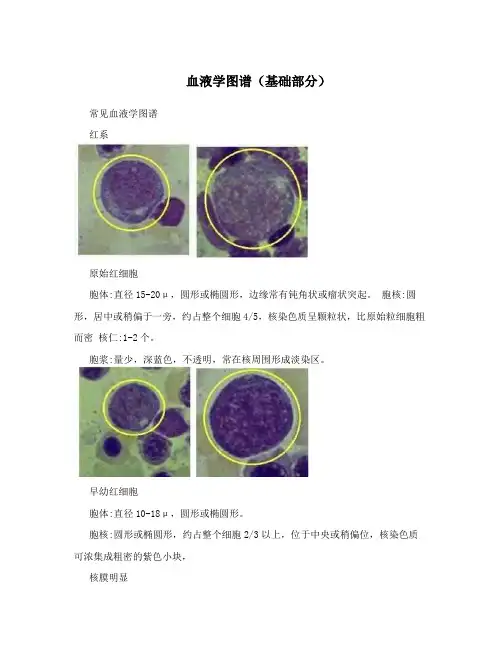
血液学图谱(基础部分)常见血液学图谱红系原始红细胞胞体:直径15-20μ,圆形或椭圆形,边缘常有钝角状或瘤状突起。
胞核:圆形,居中或稍偏于一旁,约占整个细胞4/5,核染色质呈颗粒状,比原始粒细胞粗而密核仁:1-2个。
胞浆:量少,深蓝色,不透明,常在核周围形成淡染区。
早幼红细胞胞体:直径10-18μ,圆形或椭圆形。
胞核:圆形或椭圆形,约占整个细胞2/3以上,位于中央或稍偏位,核染色质可浓集成粗密的紫色小块,核膜明显核仁:模糊或消失。
胞浆:量多,深蓝色,不透明,仍然可见瘤状突起和核周淡染区。
中幼红细胞胞体:直径8-15μ,圆形。
胞核:圆形或椭圆形,约占整个细胞1/2,位于中央或稍偏位,核染色质粗糙排列成堆,形成条索状或块状深紫色小块,其中有明显的空白出现如打碎砚墨感,成车轮状排列,核染色质间有淡染区称为副染色质,核膜明显核仁:消失。
胞浆:量多或中等,不透明,浆内血红蛋白形成逐渐增多,嗜碱性物质逐渐减少。
因含不等量的血红蛋白,可呈嗜多色性,有蓝绿色、蓝红色、淡红色等。
晚幼红细胞胞体:直径7-10μ,圆形。
胞核:圆形,位于中央或稍偏位,占整个细胞1/2以下,可呈车轮状,核染色质粗糙致密坚实,聚集成数个结构不清的大状或凝缩成紫黑色团块,核膜明显。
有时可见核分裂、核溶解。
溶血性贫血时,核有畸形。
核仁:消失。
胞浆:量较多,不规则,不透明,浆内含多量的血红蛋白,几乎和成熟红细胞相同呈粉红色或极淡的蓝色。
嗜多色性红细胞正常成熟红细胞为弱嗜酸性,呈较均匀的淡红色,如果呈灰蓝色(整个红细胞或其一部分)则称为嗜多色性红细胞。
这种红细胞属尚未完全成熟的红细胞,故细胞体积多较大,其染成灰蓝色的嗜碱性物质是胞浆中的核糖体,它随着细胞的完全成熟而消失。
目前认为嗜多色性红细胞经煌焦油蓝染色后即表现为网织红细胞。
成熟红细胞(胞体:直径7-7.5u)成熟红细胞呈粉红色,中央稍浅,大小近似相等无核的细胞。
原巨红细胞(胞体:直径19-27u)巨红细胞是红细胞的另一系统,也分早、中、幼、晚。

血液细胞形态学误诊与漏诊探析目的:通过对各种血液疾病进行血液细胞形态学误诊和漏诊的分析,探讨其原因,从而降低其漏诊和误诊率。
方法:所有病例均采用不抗凝外周血做血涂片, 用瑞一姬染色, 观察红细胞、白细胞及血小板形态、数量及血液寄生虫。
并进行相关的血液学实验及生化检查。
结果:通过对细胞形态学认真观察和相关实验室检查及临床表现, 所有病例均得到明确诊断。
结论:血细胞分析仪只能作为一种形态学检查方面的过筛手段,针对病例检测时,必须要进行显微镜检查,从而降低血液细胞形态学的漏诊和误诊率。
标签:血液细胞形态学;误诊与漏诊近几年,血液细胞分析仪的应用越来越广泛,检验科室的工作效率也越来越高。
但是这种方法缺乏对血细胞形态学及检验结果的综合分析,因此很容易造成漏诊与误诊等现象[1]。
该病的临床诊断出现延误诊的事件屡见不鲜,常使为数不少的患者失去最佳的治愈机会,从而错过追加的治疗时期,增加临床治疗的难度。
1.资料与方法1.1 一般资料选取我院自2007年6月-2010年6月血液细胞形态学误诊与漏诊的患者41例作为分析对象。
其中男17例,女15例,年龄16~73岁,平均年龄(43±3.7)岁。
其中有贫血、皮肤黄染症状,被诊断为黄疸的患者13例;有贫血现象,且越来越严重,被诊断为双相性贫血的患者17例;有頭晕、恶心、呕吐、发热症状,被诊断为结核性脑膜炎的患者7例[2];有发热、呼吸急促、头晕等症状,被诊断为急性淋巴细胞白血病的患者4例。
各病例之间比较差异无显著性,P>0.05,可以进行比较。
1.2 方法所有病例均采用不抗凝外周血做血涂片, 用瑞一姬染色, 通过具有细胞形态学丰富工作经验的检验人员观察红细胞、白细胞及血小板形态、数量及血液寄生虫。
并进行相关的血液学实验及生化检查[3]。
2结果血细胞分析仪可以用于血液细胞形态学的检查,但是只能作为一种过筛的手段,在有可疑的情况下,必须要进行显微镜及相关的实验室检查,这样能够降低漏诊率和误诊率,以便做到,早发现、早治疗,同时降低后续治疗的难度。

