细菌的耐药性的产生及检测方法
- 格式:ppt
- 大小:3.71 MB
- 文档页数:64

细菌耐药性检测方法传统检测方法主要包括药敏试验和漏斗法。
药敏试验通过将不同的抗生素与待检细菌进行共培养,观察细菌的生长情况,可以确定细菌对不同抗生素的敏感性。
漏斗法又称为浓度梯度法,将一系列不同浓度的抗生素加入含有细菌的琼脂平板培养基中,观察细菌生长的情况,通过最小抑菌浓度(MIC)来确定细菌的耐药性。
然而,传统的检测方法有一些不足之处,包括需要较长的检测时间、操作复杂、耗时耗力、存在人为误差等。
因此,近年来,分子检测方法逐渐应用于细菌耐药性的检测。
分子检测方法主要包括PCR技术、基因芯片技术和下一代测序技术。
PCR技术(聚合酶链式反应)是一种快速、高效、敏感的检测技术,通过扩增特定基因片段来判定细菌的耐药性。
该技术可以快速检测出是否存在耐药基因,并可通过测序等方法进一步确定具体基因型。
基因芯片技术则可以同时检测多个耐药相关基因,具有高通量、快速、精确度高的优点。
而下一代测序技术则可以对细菌的基因组进行全面分析,包括基因序列、变异信息等,对于耐药性的研究提供了更多的信息。
传统检测方法和分子检测方法在细菌耐药性检测中都具有一定的适用性,可以根据具体的实验要求和资源情况选择合适的方法。
对于临床应用而言,传统检测方法的优势在于成熟、经济、稳定,但无法提供细菌的详细基因型信息;而分子检测方法则具有高通量、高灵敏度、高特异性的优势,但需要较复杂的实验设备和操作技术。
细菌耐药性的检测方法在临床、食品安全、环境监测等领域具有重要的应用价值。
通过检测细菌的耐药性,可以指导临床合理使用抗生素,减少抗生素滥用,避免耐药细菌的产生和传播;在食品安全领域,可以掌握食品中耐药细菌的情况,保障食品的质量安全;在环境监测领域,可以及时发现环境中的耐药菌,为环境卫生管理提供参考依据。
综上所述,细菌耐药性的检测方法既有传统的药敏试验和漏斗法,也有分子检测的PCR技术、基因芯片技术和下一代测序技术。
各种方法各有优缺点,可以根据具体实验需求和资源条件选择合适的方法。

细菌耐药性的形成和防控在当今医学和生物学领域中,细菌耐药性已成为一个备受关注的问题。
随着科技的进步和医疗条件的改善,人类对于各种细菌的控制和治疗手段也越来越多,但是细菌的耐药性也在同步增加。
因此,细菌耐药性的形成机制和防控措施显得尤为重要。
一、细菌耐药性的形成机制细菌的耐药性并非一朝一夕,往往是长时间的累积和适应过程。
常见的细菌耐药形式包括多药耐药、广谱抗生素耐药、病原菌耐药等等。
1. 基因突变细菌代谢过程中,DNA复制过程中几率存在一定错误率,因此很有可能出现基因突变。
当突变位点位于细菌DNR-转录复合体中的抗生素靶标或是导致内外膜通透性异常时,就可能导致细胞对药物抵抗能力变强。
2. 疫苗和抗生素反复使用有时候,当一种细菌疫苗或抗生素被广泛使用时,这种使用的规模和频率就可能为某些细菌提供良好的生存条件。
相当于重新设定的细菌环境和新的选择压力,对那些能具有更强竞争力的菌株而言,打败竞争对手进化为更强的细菌也就几乎成了板上钉钉的事情。
3. 基因交换另外还有一种较为神秘的耐药原因,当两个或多个不同的细菌株遇到时,基因交换就可能发生。
过程往往是其中一株细菌“吞噬”另一株细菌,然后把后者的DNA哺育并整合入自己的基因组。
如果这个新基因包含了抗药性或产生药物降解酶的基因序列,那么以后这株细菌便拥有了这种抗药性。
二、细菌耐药性的防控对于细菌耐药性的防控,依然需要综合施策,以在根本上切断细菌耐药性的传播途径。
1. 增加人们对细菌耐药性的认识在卫生防病宣传普及中,指导大家如何预防的同时,也要加重人们对细菌耐药性的认识。
无论是中小学还是大学,医生和护理人员,机构和行业都应该加大对细菌抗生素使用、消毒和环境卫生的相关科普宣传力度,尽可能让更多的人明白细菌耐药性对公共卫生与医疗的危害。
2. 指导妥善使用抗生素不当或过度使用抗生素也是细菌抵抗药物的一个原因,医生需要对药品准确正确的使用,病人在使用过程中如果发生了用药过程中的症状变化,需要记得及时咨询医生或医师。

为了研究细菌耐药性及其产生机制,本实验选取金黄色葡萄球菌作为研究对象,通过体外实验探究阿莫西林克拉维酸钾对金黄色葡萄球菌的最低杀菌浓度(MBC)和最小抑菌浓度(MIC)的影响,并分析其耐药性产生的原因。
二、实验材料1. 实验菌株:金黄色葡萄球菌标准菌株ATCC292132. 抗菌药物:阿莫西林克拉维酸钾3. 培养基:营养肉汤、营养琼脂4. 仪器设备:全自动微生物药敏鉴定仪、微量稀释器、恒温培养箱、移液器、离心机等三、实验方法1. 菌株活化:将金黄色葡萄球菌标准菌株ATCC29213接种于营养肉汤中,37℃恒温培养18-24小时,待菌液浓度达到1×10^8 CFU/mL时,用于后续实验。
2. MBC测定:采用微量稀释法,将阿莫西林克拉维酸钾药物浓度梯度稀释至1/2MIC,将活化后的金黄色葡萄球菌菌液按1:100的比例加入至稀释后的药物中,混匀后置于恒温培养箱中培养24小时,观察细菌生长情况,以无菌生长的最低药物浓度为MBC。
3. MIC测定:采用微量稀释法,将阿莫西林克拉维酸钾药物浓度梯度稀释至1/2MIC,将活化后的金黄色葡萄球菌菌液按1:100的比例加入至稀释后的药物中,混匀后置于恒温培养箱中培养24小时,观察细菌生长情况,以抑制细菌生长的最低药物浓度为MIC。
4. 耐药性分析:将金黄色葡萄球菌进行多步体外诱导试验,观察其在阿莫西林克拉维酸钾作用下耐药性的变化。
四、实验结果1. MBC和MIC测定结果:金黄色葡萄球菌对阿莫西林克拉维酸钾的MBC为16μg/mL,MIC为8μg/mL。
2. 耐药性分析结果:经过34天诱导后,金黄色葡萄球菌对阿莫西林克拉维酸钾的耐药性明显增强,MBC值是标准菌株MBC值的32倍。
1. 本实验结果显示,金黄色葡萄球菌对阿莫西林克拉维酸钾的耐药性随诱导时间的延长而逐渐增强,这可能与细菌产生的β-内酰胺酶有关。
β-内酰胺酶是一种能够水解β-内酰胺类抗生素的酶,导致药物失活,从而产生耐药性。

细菌耐药性的产生和传播机制细菌耐药性是指细菌对抗抗生素的能力,它是由于遗传变异和基因传递等机制而产生的。
随着抗生素的广泛使用和滥用,细菌耐药性的问题日益严重,给公共卫生安全带来了巨大的挑战。
本文将就细菌耐药性的产生和传播机制进行探讨。
一、细菌耐药性产生的机制1. 遗传变异:细菌具有较高的突变率,通过自然选择和适应进化,很容易产生对抗抗生素的耐药突变。
这些突变可以发生在细菌的基因组中,导致对抗生素的靶标结构改变或者代谢通路的变化,从而降低抗生素对细菌的杀伤效果。
2. 耐药基因的水平转移:耐药基因可以通过水平转移机制在细菌之间传递。
具体而言,细菌可以通过质粒、转座子等载体将耐药基因传递给接受者细菌,使其获得相应的耐药性。
这种机制使得细菌能够在短时间内获得新的耐药特征,从而迅速适应不断变化的环境。
3. 耐药基因的重组和重排:细菌耐药性的产生还可以通过耐药基因的重组和重排来实现。
当细菌同时感染多个抗生素时,其耐药基因可能发生重组和重排,形成新的抗药性基因型。
这种机制增加了细菌获得多重耐药性的可能性。
4. 产生生物膜:细菌可以产生生物膜来保护自身,从而增加对抗生素的抵抗能力。
生物膜是由多种复杂的生物聚合物组成的,具有黏附性和屏障功能,可以阻碍抗生素进入细菌细胞内部,从而降低抗生素的有效浓度。
二、细菌耐药性传播的机制1. 医疗环境传播:医院是细菌耐药性传播的重要场所。
在医院内,患者之间、患者与医护人员之间的直接接触、空气传播以及医疗设备和病房环境等都可能成为细菌耐药性传播的途径。
因此,严格的医院感染控制措施和规范的手卫生操作是防止细菌耐药性传播的重要手段。
2. 社区环境传播:细菌耐药性也可以通过社区环境进行传播。
家庭、学校、工作场所等人口密集的地方往往是细菌耐药性传播的热点。
人们的不良生活习惯、个人卫生习惯以及环境卫生状况等都会影响细菌耐药性的传播。
因此,加强对公众的耐药性知识宣传和教育,引导人们正确使用抗生素,维护个人和社区的卫生环境至关重要。

检验科微生物室多重耐药的检测及分析多重耐药是指微生物对多种抗生素产生耐药性的情况。
在临床上,多重耐药致使临床用药受限,难以有效治疗感染性疾病,给患者带来严重的健康风险。
对多重耐药的检测及分析具有重要的临床意义。
目前,多重耐药的检测及分析方法主要包括传统培养方法、分子生物学方法和基因测序方法。
下面将对这些方法进行详细介绍。
1.传统培养方法:传统培养方法主要是通过培养细菌样本来进行细菌的分离和鉴定,并通过有效浓度抗生素的敏感试验来检测细菌的耐药性。
这种方法的优点是简单易行,成本低廉。
由于某些细菌的生长速度慢,以及存在一些细菌难以培养或形成菌落的情况,导致该方法的检测结果可能存在偏差。
2.分子生物学方法:分子生物学方法主要包括聚合酶链式反应(PCR)和核酸杂交等。
PCR方法通过扩增目标基因片段,然后通过DNA测序或比色法来检测细菌的耐药性基因。
该方法的优点是灵敏度高,特异性强,能够快速检测细菌耐药性基因。
该方法的缺点是不能获取整个细菌基因组的信息。
3.基因测序方法:基因测序方法通过对细菌基因组的全面测序,来获得细菌的整个基因组信息,从而判断细菌的耐药性。
该方法利用高通量测序技术,能够快速、准确地获得细菌基因组序列,并通过比对数据库来鉴定细菌的耐药性基因和耐药基因突变。
该方法的优点是能够获得全面的基因组信息,对细菌的耐药性分析更加准确和全面。
该方法的缺点是成本较高,对技术要求较高。
在多重耐药的检测及分析中,综合以上三种方法可以更准确地判断细菌的耐药性。
通过传统培养方法进行细菌分离和鉴定,同时进行有效浓度抗生素的敏感试验。
然后,通过PCR或核酸杂交等分子生物学方法对细菌的耐药性基因进行检测。
通过基因测序方法对细菌的整个基因组进行测序和分析,以获得更准确和全面的耐药性信息。
多重耐药的检测及分析是一项重要的临床工作,能够指导合理用药、减少抗生素滥用、提高临床治疗效果。
多种方法的综合应用可以更准确地判断细菌的耐药性。
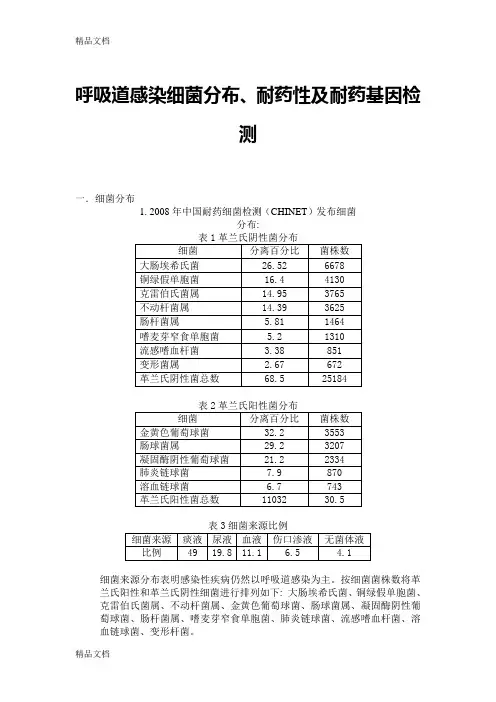
呼吸道感染细菌分布、耐药性及耐药基因检测一.细菌分布1. 2008年中国耐药细菌检测(CHINET)发布细菌分布:细菌来源分布表明感染性疾病仍然以呼吸道感染为主。
按细菌菌株数将革兰氏阳性和革兰氏阴性细菌进行排列如下: 大肠埃希氏菌、铜绿假单胞菌、克雷伯氏菌属、不动杆菌属、金黄色葡萄球菌、肠球菌属、凝固酶阴性葡萄球菌、肠杆菌属、嗜麦芽窄食单胞菌、肺炎链球菌、流感嗜血杆菌、溶血链球菌、变形杆菌。
2. 2006-2007年度卫生部全国细菌耐药监测(Mohnarin)结果全国细菌分布:3.2006-2007细菌来源分布表明感染性疾病仍然以呼吸道感染为主;按细菌菌株数将革兰氏阳性和革兰氏阴性细菌进行排列如下: 大肠埃希氏菌、铜绿假单胞菌、肺炎克雷伯氏菌、金黄色葡萄球菌、肠球菌属、鲍曼不动杆菌、表皮葡萄球菌、阴沟肠杆菌、嗜麦芽窄食单胞菌、链球菌属、溶血葡萄球菌、流感嗜血杆菌、奇异变形杆菌、肺炎链球菌。
Mohnarin年度报告之华北地区细菌分布: 总分离28763株, 革兰氏阳性菌9628株, 占33%;革兰氏阴性菌19135株, 占67%。
细菌来源分布表明感染性疾病仍然以呼吸道感染为主;细菌分布排列如下: 大肠埃希氏菌、铜绿假单胞菌、金黄色葡萄球菌、肺炎克雷伯氏菌、鲍曼不动杆菌、凝固酶阴性葡萄球菌、粪肠球菌、阴沟肠杆菌、嗜麦芽窄食单胞菌、屎肠球菌、奇异变形菌、黏质沙雷菌、肺炎链球菌。
和全国相比较有部分区别。
4. 个人总结的北方地区下呼吸道细菌分布如下: (细菌分布数据来源)下呼吸道细菌感染主要细菌分布前11位依次是: 下呼吸道细菌感染主要细菌分布前10位依次是: 铜绿假单胞菌(15.16%), 金黄色葡萄球菌(10.97%), 肺炎克雷伯氏菌(9.37%), 大肠埃希氏菌(9.21%), 鲍曼不动杆菌(7.71%), 肺炎链球菌(4.41%), 阴沟肠杆菌(3.52%), 屎肠球菌(2.34%), 嗜麦芽假单胞菌(2.25%), 粪肠球菌(1.92%), 表皮葡萄球菌(0.87%)。

耐药基因检测与耐药性分子机制解析耐药基因检测与耐药性分子机制解析是目前医学领域的热点研究方向,旨在揭示微生物对抗生素的耐药机制以及寻找新的抗菌药物靶点。
本文将分别就耐药基因检测和耐药性分子机制解析进行详细介绍。
耐药基因检测是一项用于检测细菌或病毒耐药性的分子生物学技术。
在临床治疗中,耐药性已成为一个全球性的问题,对治疗效果产生了严重影响。
通过耐药基因检测技术,可以快速准确地确定微生物菌株是否具有耐药性,并且可以为选择合适的抗生素治疗提供参考。
一种常用的耐药基因检测方法是聚合酶链式反应(PCR)。
该技术利用特异性引物扩增目标基因,在不经过培养的情况下,可以直接从临床样本中检测到特定的耐药基因。
此外,新兴的下一代测序技术也在耐药基因检测中发挥了重要的作用。
通过对细菌或病毒的基因组进行高通量测序,可以全面了解其耐药基因的存在与表达情况。
耐药基因检测的应用在许多方面都具有重要意义。
首先,它可以帮助临床医生进行精准的药物选择,避免使用对患者不起作用的抗生素。
其次,耐药基因检测可以迅速发现耐药菌株的传播,防止其进一步传播并采取相应的控制措施。
此外,耐药基因检测还可以为监测耐药性的演变提供重要信息,帮助科研人员更好地了解耐药机制的变化趋势。
耐药性分子机制解析是研究耐药性的分子基础和机制的过程。
通过深入研究微生物抵御抗生素的能力,可以揭示出微生物耐药的分子机制。
这些分子机制通常包括耐药基因的表达调控、新的抗菌靶点的出现以及细菌细胞壁和外膜等结构对抗生素的保护。
耐药性的分子机制是极其复杂的,并且会因不同病原微生物的种类而有所差异。
一些耐药基因表达调控的机制包括突变、水平基因转移和表观遗传修饰等。
对于细菌来说,可能会出现抗生素靶点的变异,导致抗生素无法有效结合靶标。
此外,一些细菌还可以改变其细胞壁或外膜的结构,使抗生素无法进入细胞或被快速排出。
分析耐药性分子机制的研究方法有许多种。
其中,基因组学技术的发展为研究提供了强大的工具。

细菌耐药性的成因与治疗随着现代医学的不断发展,人们的治疗方式已经越来越多样化,同时也可以更加有效地应对疾病。
但是,我们发现一个令人担忧的趋势,那就是细菌耐药性的不断加强。
在这篇文章中,我们将探讨细菌耐药性的成因以及治疗这一问题。
一、细菌耐药性的成因1. 滥用抗生素滥用抗生素是导致细菌产生耐药性的主要原因之一。
抗生素使用不当,不仅不能杀死病原菌,反而会让它们变得更加强大。
慢性病患者的抗生素使用量较大,如慢性感染、肝炎、艾滋病、结核病等,这些病症患者的病原体容易产生抗药性。
2. 医疗设备不干净佩戴过的白大褂、手术器械等都可能成为病原菌传播的途径。
医院感染导致的“超级细菌”耐药性增强,往往是医疗设施卫生不够干净造成的。
3. 广泛的动物使用广泛的动物用药,不仅让肉类中残留过多的药物成分,而且也让“家养动物”也成为可能传递细菌的来源。
二、治疗细菌耐药性的方法1. 医生应该用更科学的方式开药,尽量避免滥用抗生素。
医生可以在患者身上进行菌群检测,针对性地开具药品,避免给患者造成过度负担。
2. 加强医院卫生管理,做好医疗设施的消毒工作,防止细菌的交叉污染。
3. 加强对动物用药的监管,减少动物内部产生抗药性细菌。
4. 合理饮食和生活方式。
保持充足睡眠、多吃新鲜蔬果、注重个人卫生等方法,可以增强身体自身的免疫系统,从而减少细菌感染的机会。
5. 新药研究和开发。
科技的快速进步带来的利好是,人们已经开发出一些之前想象不到的有效药物。
研究可以发现新的抗生素,并在实践中不断优化它们,减少细菌的抵抗性。
总之,了解细菌耐药性发生的原因是非常必要的,这样才能在治疗和防范上采取更加有效的措施。
对于正在发生耐药性变化的细菌基因,需要加强人们对药物的临床应用和管理的规范,只有这样才能减缓它们的发展速度。
同时,也需要借助科学家和医生的力量,探寻新的治疗方案和药物,保证人们在治疗细菌病时可以得到有效的治疗。

检验科细菌耐药性监测SOP文件一、耐甲氧西林葡萄球菌(Methicillin-Resistant Staphylococci,MRS)MRS是引起临床感染的常见病原菌,同时也是引起医院感染的重要病原菌之一,其耐药特点是耐受甲氧西林的同时,还对临床广泛应用的多种抗生素呈现多重耐药,因而该菌所致感染已成为临床治疗的一大难题。
(一)MRS测定方法1、纸片扩散法接种物:直接悬液法从非选择琼脂平皿上挑取少许单个菌落至无菌生理盐水调至浓度0.5 McFarland,具体操作同常规纸片法药敏试验。
苯唑西林纸片,1R g/片,检测MRS平板应置于35℃ (而不是37℃)孵育24h (而不是16〜18h)。
结果判断:金黄色葡萄球菌:S:三13mm;I:11〜12mm;R:W10mm。
凝固酶阴性葡萄球菌:S:三18mm;R W17mm。
对于苯唑西林纸片周围的抑菌圈内有任何小菌落或稀薄“菌膜”生长都应列为MRS。
2、琼脂筛选法:如果纸片试验结果中介时,可做琼脂筛选法,培养基为MH琼脂+6R g/ml苯唑西林+4%NaCl,调整菌液浓度0.5McFarland,于35℃孵育24h,凡有任何生长即使一个菌落均报MRS。
(二)MRS监测意义对于MRS,应报告对所有头抱菌素类和其他B -内酰胺酶类耐药,喹喏酮类药物,除氟哌酸外,环丙氟哌酸,氟嗪酸有较好抗菌活性(耐药率10〜23%之间),利福平敏感率在90%以上,未见耐万古霉素菌株,但已有万古霉素中介金黄色葡萄球菌。
二、高水平耐药的肠球菌(HLAR)及耐万古霉素的肠球菌(VRE)(一)药敏测定方法1、常规测定方法:采用K-B纸片扩散法,头抱菌素不用做(均为耐药),氨苄,庆大霉素,替考拉宁,万古霉素一定要做。
2、高水平氨基糖甙类耐药性测定:⑴高含量纸片扩散法:通常测定庆大霉素和链霉素的高度耐药性,具体操作如常规纸片法药敏试验。
药敏纸片:庆大霉素:120R g/片;链霉素300p g/片结果判断:R:W6mm;I:7~9mm;S:三10mm⑵含单一高浓度抗生素琼脂平皿法:稀释法:庆大霉素:R:三500R g/ml;链霉素:R:2000p g/ml3、万古霉素耐药性测定:纸片扩散法,具体操作如常规纸片法药敏试验,万古霉素纸片为:30p g/片,检测平皿置35℃24h (而不是16〜18h),并注意抑菌圈内有无小菌落或薄膜生长。

细菌耐药监测及预警管理制度-V1
细菌耐药监测及预警管理制度
随着抗生素使用的不断增多和滥用,细菌耐药性已成为全球公共卫生问题之一。
为了防止细菌耐药性的扩散,各国都建立了相应的细菌耐药监测及预警管理制度。
一、监测细菌耐药性的方法
1.药敏试验
药敏试验是目前常用的方法之一,它可以通过对细菌与抗生素的反应进行判断,判定微生物对抗生素的抗性水平,并根据结果选择合适的治疗方案。
2.基因检测
基因检测是一种通过分析微生物DNA序列来判断其对抗生素的抗性水平的方法,它可以直接检测微生物体内的具体基因和突变,在治疗选药和预测患者耐药性方面有着重要的作用。
二、细菌耐药预警管理制度
1.信息收集和分析
首先,要建立完善的信息收集体系,包括医院、疾控中心、药品监管部门等多个方面。
在收集信息的同时,要对其进行可靠性评估和数据分析,根据分析结果及时采取应对措施。
2.风险评估
对细菌耐药性扩散的风险进行科学、全面、准确的评估,基于评估结果为系统制定有针对性的预警响应措施,并及时进行调整和完善。
3.应急响应
对出现的细菌耐药性事件要实施科学的应急预案和指导意见,及时采取控制和防范措施,避免疫情扩散和危害的加剧。
三、总结
细菌耐药性对人类健康产生着严重的威胁,只有建立科学而完善的细菌耐药监测及预警管理制度,才能更有效地预防和控制细菌耐药性的发展,保障公众的健康和安全。

细菌耐药表型检测细菌耐药表型的检测细菌耐药机制:1.产生药物灭活酶:细菌通过耐药因子可产生破坏抗生素或使之失去抗菌活性的酶,使药物在作用于菌体前即被破坏或失效。
水解酶:主要是β内酰胺酶,包括广谱酶、超广谱酶、金属酶、AmpC酶。
钝化酶:氨基糖苷类钝化酶,使氨基糖苷类抗生素分子结构发生改变,使药物不易进入细菌体内。
修饰酶:2.抗菌药物作用靶位的改变:细菌通过改变药物作用靶位的结构来降低药物和细胞靶位的亲和力,引起对抗菌药物的耐药性。
如细菌可改变青霉素结合蛋白(PBP S)的结构,降低与β—内酰胺类抗生素的亲合力,减少细菌与β—内酰胺类抗生素的结合,从而对β—内酰胺类抗菌药物耐药。
3.细菌细胞膜通透性改变:抗菌药物不易进入由于细菌细胞壁或细胞膜通透性的改变,致使抗菌药物无法进入细胞内而发挥抗菌作用。
细菌可改变细胞壁的孔蛋白通道,使青霉素类、头孢菌素类和氨基糖苷类抗生素不能进入菌体;4.细菌将抗菌药物泵出细菌细胞外(外排泵):细菌还可合成新的蛋白插入细胞膜即产生新的膜转运系统,对抗菌药物产生外排作用,近年来发现了许多临床常见致病菌具有与其多重耐药相关的主动外排系统或外排泵,如绿脓杆菌、大肠杆菌、肺炎克雷伯菌、肠球菌、淋球菌等,促使抗菌药物快速从菌体排出,从而导致细菌的耐药性。
总之,细菌耐药性机制是一个相当复杂的问题,其中,细菌产生灭活酶或钝化酶引起的耐药性在临床上具有重要意义。
多重耐药菌往往综合上述几种耐药机制,使之对许多抗微生物药物产生耐药。
细菌耐药性的发生和发展是抗微生物药物的广泛应用,特别是无指征滥用的后果。
一、β-内酰胺酶检测使用范围:葡萄球菌、肠球菌、流感嗜血杆菌、淋病奈瑟菌、卡它莫拉菌。
方法:头孢硝基噻吩显色法(Nitrocefin):制配纸片→灭菌水湿润→涂测试菌(G+菌可直接挑待测菌;G-菌提取细菌裂解液)于纸片上,10min观察纸片颜色,显红色为阳性(葡萄球菌应放置1h内观察)。
临床意义:若β-内酰胺酶阳性,则提示:流感、淋病、卡它对青霉素、氨苄西林、阿莫西林耐药葡萄、肠球对青霉素、氨基、羧基、脲基青霉素耐药对产该酶的菌株禁止应用青霉素类、广谱青霉素类抗菌药物,应根据药敏试验结果应用含酶抑制剂药物或头孢菌素联合氨基糖苷类或氟喹诺酮类,根据情况可选用糖肽类及碳青霉烯类抗菌药物。
细菌耐药性基因检测与筛查分子技术细菌耐药性是指细菌对抗生素的抗性能力,这是一个严重的全球性问题。
随着细菌耐药性的增加,传统的抗生素已经变得无效,使得治疗感染性疾病变得更加困难。
因此,及早检测和筛查细菌耐药性基因对维护公共健康至关重要。
本文将探讨细菌耐药性基因检测与筛查分子技术的原理和应用。
细菌耐药性基因检测与筛查技术是一种基于分子生物学的方法,通过检测并分析细菌中的耐药性基因,以确定细菌是否对特定抗生素产生抗性。
这种技术通常使用PCR(聚合酶链式反应)和DNA测序等分子生物学技术,它们可以快速、准确地检测和鉴定耐药性基因。
首先,PCR技术起到了核心作用。
PCR可以在体外扩增细菌基因组中的特定片段,使其扩增成大量的复制物。
通过设计特异性的引物,可以选择性地扩增目标基因,例如与某种抗生素抗性相关的基因。
一旦目标基因扩增得到足够的数量,就可以进行后续的分析。
其次,PCR产物的测序是细菌耐药性基因检测与筛查中的关键步骤。
通过对PCR产物进行测序,可以获得目标基因的完整序列信息。
这有助于确定某种基因是否与耐药性相关,以及其与已知耐药性基因的相似性。
测序数据还可以用于比较不同临床样本或细菌株中的基因变异,揭示耐药性的起源和传播途径。
此外,细菌耐药性基因检测与筛查分子技术还可以运用微芯片技术,实现高通量的检测和分析。
微芯片上涂覆了大量的特异性探针,用于捕获目标基因。
细菌样本中的DNA经过PCR扩增后,可以与微芯片上的探针发生特异性的杂交反应,从而定量检测目标基因的存在与否。
细菌耐药性基因检测与筛查分子技术具有广泛的应用前景。
首先,它可以用于疾病诊断和监测。
通过检测细菌中耐药性基因的存在与数量,可以判断某种细菌株是否对一种或多种抗生素产生抗性,为医生选择合适的治疗方案提供参考。
此外,该技术还可以用于监测细菌耐药性的传播和演变,及早发现和应对耐药性的出现。
其次,细菌耐药性基因检测与筛查分子技术对抗生素的合理使用和监管也起到了重要作用。
细菌耐药监测分析细菌的耐药性是指细菌株对一种或多种抗生素的抗性。
细菌耐药性的产生主要有两个原因,一是基因突变,使得细菌不再对抗生素敏感;二是外源性基因的传递,使得细菌获得了耐药基因。
早期的抗生素开发方式与药物靶点有关,致使细菌研发出相关抗药性。
而抗生素的滥用也是导致耐药性问题加剧的一个主要原因。
1.细菌耐药的监测:通过采集临床标本中的细菌,进行细菌分离、培养和鉴定,然后进行药敏试验,测试其对多种常用抗生素的敏感性和耐药性。
这可以帮助医生选择合适的抗生素治疗感染,从而提高治疗效果。
2.耐药基因的检测:通过PCR等方法,检测细菌中存在的耐药基因,包括耐药突变基因和外源性耐药基因。
这能够帮助研究人员了解耐药基因的传播和演化规律,为制定抗菌药物研发和耐药性控制策略提供依据。
3.耐药菌株的分子流行病学研究:通过细菌株的分子流行病学研究,能够揭示细菌间的遗传关系、传播途径和耐药性传播的动态过程。
这对于控制细菌耐药性的增加和蔓延具有重要意义。
细菌耐药监测分析的结果可以用来评估不同地区、不同医院以及不同病室中的细菌耐药程度,为制定有针对性的耐药性控制措施提供重要依据。
另外,监测分析的结果还可以用于指导抗生素的合理使用,避免抗生素滥用和不必要的耐药性增加。
细菌耐药监测分析是一个长期、系统的过程,需要多个层面的合作。
首先,需要医疗机构和实验室参与样品采集和检测工作;其次,需要政府和相关政策制定者加强监测分析的组织和评估,制定相应的管理政策及措施;此外,还需要学术机构和研究人员对细菌耐药的监测和分析开展科学研究,为耐药性的控制提供科学依据。
总之,细菌耐药监测分析对于制定合理的抗菌药物使用策略、控制细菌耐药性的增加和蔓延具有重要的意义。
通过持续的监测和分析,我们可以及时掌握细菌的耐药情况,为临床治疗和耐药性控制提供有力的支持。
临床重要细菌耐药表型分子机制、检测方法及结果解读1.产氧化酶和羧甲环酮酶的细菌对β-内酰胺类抗生素产生耐药性。
Bacteria producing oxidases and carbapenemases areresistant to β-lactam antibiotics.2.过氧化氢酶和羟基脱氢酶的阳性细菌对氨基糖苷类抗生素表现出耐药特性。
Bacteria testing positive for catalase and hydroxyl dehydrogenase show resistance to aminoglycoside antibiotics.3.通过PCR检测细菌的耐药基因可以更准确地判断其对抗生素的敏感程度。
PCR detection of bacterial resistance genes can more accurately determine their sensitivity to antibiotics.4.耐药基因检测结果应该结合药敏试验数据来作出临床用药决策。
Results of resistance gene testing should be combined with drug sensitivity test data to make clinical drug decisions.5.硫酸锌沉淀法是一种常用的细菌产氧化酶鉴定方法。
The zinc sulfate precipitation method is a commonly used bacterial oxidase identification method.6.透射电子显微镜和原位杂交技术可以在细胞水平上观察细菌抗药性的表型和分子机制。
Transmission electron microscopy and in situ hybridization techniques can be used to observe the phenotypic and molecular mechanisms of bacterial drug resistance at the cellular level.7.拉曼光谱法可以快速鉴定细菌的代谢产物,并推测其对抗生素的耐药性。