2020年(企业诊断)桥小脑角区占位性病变诊断与鉴别
- 格式:doc
- 大小:1.16 MB
- 文档页数:12
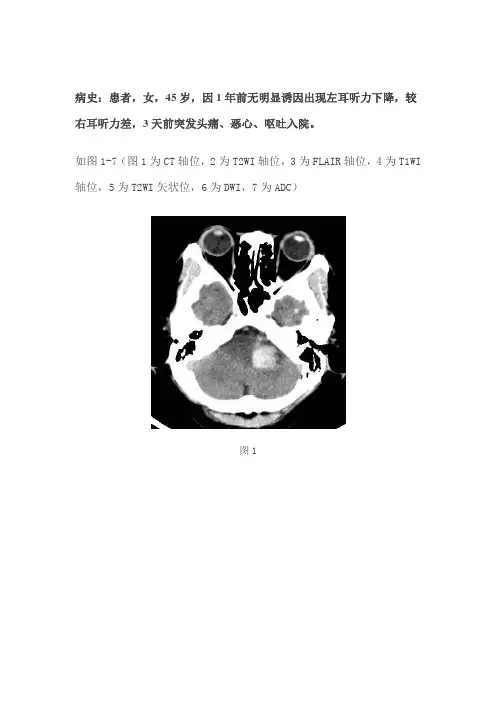
病史:患者,女,45岁,因1年前无明显诱因出现左耳听力下降,较右耳听力差,3天前突发头痛、恶心、呕吐入院。
如图1-7(图1为CT轴位,2为T2WI轴位,3为FLAIR轴位,4为T1WI 轴位,5为T2WI矢状位,6为DWI,7为ADC)图1图2图3图4图5图6图7基础解剖影像:图8图9图8-9为所示病例同层面轴位及矢状位正常T2WI图片,黄色箭头所示为正常耳蜗长T2信号,棕色箭头所示为正常听神经稍长T2信号,MRI 图像中骨质因不含自由水呈低信号,无法显示内听道骨质结构,蓝色箭头所示为桥小脑角池长T2信号,其内无异常信号影,其内线形低信号为听神经及小血管流空信号影。
图1图1所示为桥小脑角区CT轴位,可见左侧桥小脑角区混杂密度影(黄色箭头),以高密度为主,边缘见少许水肿低密度影(蓝色箭头)。
图2图3图4图5图6图7图2-7所示见左侧桥小脑角区内听道增宽(棕色箭头),可见团块样混杂信号影(黄色箭头)与之相通,等T1等T2信号为主,FLAIR呈等及高信号(绿色箭头);边缘见短T1、稍长T2及长T2信号条状信号影,FLAIR呈高信号,DWI高信号及ADC稍高信号(白色箭头);周围见少许长T1长T2信号,FLAIR呈高信号(蓝色箭头)。
影像描述:左侧桥小脑角区见类圆形混杂信号占位,与左侧增粗听神经相连续,等T1等T2信号为主,FLAIR呈等及高信号;边缘见短T1、稍长T2及长T2信号条状信号影,FLAIR呈高信号,DWI高信号及ADC 稍高信号;周围见少许长T1长T2信号,FLAIR呈高信号。
影像诊断:左侧桥小脑角区占位病变,考虑听神经瘤合并出血。
短T1信号病:T1WI呈高信号,需要考虑亚急性出血、脂肪、黑色素、高蛋白物质、钙化、矿物质。
主要鉴别点如下:黑色素具有特征性T1WI高信号,T2WI低信号,本例不符;脂肪压脂信号明显减低,本例不符;高蛋白物质DWI弥散明显受限,一般呈囊性存在,本例不符;钙化、矿物质T1高信号沉积,多有特定部位如基底节等,本例不符;亚急性出血分为早期和晚期,T1WI高信号,T2WI分别为低信号和高信号,本例部分信号符合,白色箭头考虑亚急性出血。





桥小脑角区肿瘤的MRI诊断及鉴别诊断目的探讨桥小脑角区肿瘤的MRI诊断及鉴别诊断价值,旨在提高对桥小脑角区肿瘤的定性诊断水平。
方法回顾性分析64例经手术和病理证实的桥小脑角区肿瘤的MRI表现,总结归纳其MRI特征性表现。
结果64例中,听神经瘤27例,脑膜瘤15 例,三叉神经瘤4例,表皮样囊肿10例,蛛网膜囊肿6例,血管母细胞瘤1例,淋巴瘤1例。
64例桥小脑角区肿瘤术前定位、定性诊断准确率分别为98.4%、95.3%。
结论桥小脑角区各种肿瘤的MRI表现各具特征,MRI 对桥小脑角区肿瘤的诊断及鉴别诊断具有重要价值。
Abstract:ObjectiveTo explore the value of MRI in the diagnosis and differential diagnosis of the tumors in cerebellopontine angle (CPA) so as to improve the diagnostic accuracy. MethodsMRI features of 64 tumors in cerebellopontine angle, which were comfirmed surgically and pathologically were retrospectively analyzed and concluded. Results Among the 64 cases, 27 were acoustic neuroma, 15 were meningioma, 4 were trigeminal neuroma, 10 were epidermoid cyst, 6were arachnoid cyst, 1 were hemagioblastoma, 1 were lymphoma. The accuracy rates of location and qualitative diagnosis before the operation were 98.4% and 96.8%. Conclusion The MRI appearances of tumors in CPA have certain characteristics respectively. MRI has great value in the diagnosis and differential diagnosis of the tumors in CPA.Key words:Cerebellopontine angle; Tumors; MRI diagnosis桥小脑角区(cerebellopontine angle,CPA)解剖复杂,肿瘤类型较多,MRI 因多序列多方位成像,软组织分辨率高和无颅骨伪影的特点,成为该区最为重要的诊断方法。

桥小脑角区病变的MRI表现平小夏;孟倩;田霞;陆紫微;谢道海【期刊名称】《医学影像学杂志》【年(卷),期】2014(024)001【摘要】目的探讨桥小脑角(cerebellopontine angle,CPA)区占位性病变在磁共振检查中的影像表现.方法分析83例行MRI平扫+增强检查,且经手术病理证实,具有完整临床资料的CPA占位性病变的MRI表现,重点观察病灶的大小、形态、边缘轮廓、瘤周水肿、周围结构的改变、平扫及增强后的信号强度.结果本组83例CPA病变中,听神经瘤50例,脑膜瘤13例,表皮样囊肿13例,三叉神经瘤4例,蛛网膜囊肿1例,星形细胞瘤1例,室管膜瘤1例.肿瘤位于左侧CPA区38例,右侧CPA 区45例.术前定位准确率为98.8%,定性准确率为95.2%.结论 MRI检查是检查桥小脑角区占位性病变的首选方法,对该区病变的诊断和鉴别诊断有重要价值.【总页数】4页(P12-15)【作者】平小夏;孟倩;田霞;陆紫微;谢道海【作者单位】苏州大学附属第一医院放射科江苏苏州 215006;苏州大学附属第一医院放射科江苏苏州 215006;苏州大学附属第一医院放射科江苏苏州 215006;苏州大学附属第一医院放射科江苏苏州 215006;苏州大学附属第一医院放射科江苏苏州 215006【正文语种】中文【中图分类】R739.41;R445.2【相关文献】1.脑桥小脑角区病变CT与MRI的诊断对比分析 [J], 陈艳君;张玉东2.脑桥小脑角区病变CT与MRI的诊断效果比较 [J], 杨浩3.桥小脑角区肿块性病变的MRI表现及其分析 [J], 万水治;王中秋4.桥小脑角区占位性病变CT和MRI影像学分析 [J], 张芹5.MRI与CT诊断桥小脑角区占位性病变的临床价值以及影像学特征 [J], 卢昊宁;张晓琴;车宏伟;刘骁因版权原因,仅展示原文概要,查看原文内容请购买。
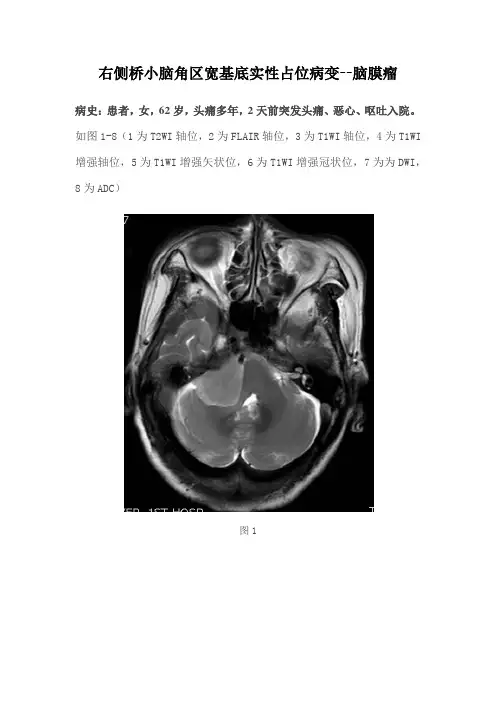
右侧桥小脑角区宽基底实性占位病变--脑膜瘤病史:患者,女,62岁,头痛多年,2天前突发头痛、恶心、呕吐入院。
如图1-8(1为T2WI轴位,2为FLAIR轴位,3为T1WI轴位,4为T1WI 增强轴位,5为T1WI增强矢状位,6为T1WI增强冠状位,7为为DWI,8为ADC)图1图2图3图4图5图6图7图8 基础影像解剖:图9图10图9-10为所示病例同层面轴位及矢状位正常T2WI图片,黄色箭头所示为正常耳蜗长T2信号,棕色箭头所示为正常听神经稍长T2信号,MRI图像中骨质因不含自由水呈低信号,无法显示内听道骨质结构,蓝色箭头所示为桥小脑角池长T2信号,其内无异常信号影,其内线形低信号为听神经及小血管流空信号影。
图1图2图3图4图5图6图7图8图1-8所示见右侧内听道正常(蓝色箭头),右侧桥小脑角区见宽基底实性异常信号影,冠矢状位可见病灶紧贴颅底,呈长T1稍长T2信号(黄色箭头),FLAIR呈稍高信号,增强呈轻度强化,可见脑膜尾征。
DWI呈高信号,ADC低信号。
右侧小脑半球及第四脑室受压变形。
影像描述:双侧内听道未见增宽或变窄。
右侧桥小脑角区见宽基底实性异常信号影,病灶紧贴颅底,信号均匀,呈长T1稍长T2信号,FLAIR 呈稍高信号,增强呈轻度强化,可见脑膜尾征。
病灶DWI呈高信号,ADC 低信号。
右侧小脑半球及第四脑室受压略移位。
影像诊断:右侧桥小脑角区占位病变,考虑脑膜瘤。
脑内脑外病变:1.肿瘤边缘脑内肿瘤边界多不清晰,周边水肿明显,多血管源性水肿。
脑外肿瘤表现多边界清晰,周边水肿不明显,可见环绕肿瘤脑脊液信号影。
2.临近骨质脑内肿瘤多不靠近颅骨内板,不会对颅骨产生侵袭破坏。
脑外肿瘤多临近颅骨内板,可对颅骨产生压迫、吸收,甚至破坏、穿透板障。
3.脑灰白质界面和邻近蛛网膜下腔的改变脑内肿瘤使脑组织肿胀灰白质向外移位,临近区域蛛网膜下腔变窄。
脑外肿瘤周边有灰白质界面环绕并受压向内移位。
4.肿瘤最大径线和形态脑内肿瘤的肿瘤最大径线和肿瘤中心多位于脑实质内,肿瘤形态呈“O”形。

桥小脑角区肿瘤的MRI诊断及鉴别诊断蒋玮丽;彭红芬;董进;张东友【期刊名称】《医学信息》【年(卷),期】2014(000)019【摘要】Objective To explore the value of MRI in the diagnosis and dif erential diagnosis of the tumors in cerebel opontine angle (CPA) so as to improve the diagnostic accuracy. Methods MRI features of 64 tumors in cerebellopontine angle, which were comfirmed surgical y and pathological y were retrospectively analyzed and concluded. Results Among the 64 cases, 27 were acoustic neuroma, 15 were meningioma, 4 were trigeminal neuroma, 10 were epidermoid cyst, 6were arachnoid cyst, 1 were hemagioblastoma, 1 were lymphoma. The accuracy rates of location and qualitative diagnosis before the operation were 98.4% and 96.8%. Conclusion The MRI appearances of tumors in CPA have certain characteristics respectively. MRI has great value in the diagnosis and dif erential diagnosis of the tumors in CPA.%目的探讨桥小脑角区肿瘤的MRI诊断及鉴别诊断价值,旨在提高对桥小脑角区肿瘤的定性诊断水平。

“1张表”告诉你,“4种”桥小脑角区肿瘤如何鉴别?桥小脑角区肿瘤的鉴别诊断项目听神经瘤(图1)脑膜瘤(图2)三叉神经瘤(图3)胆脂瘤(图4)部位以内听道为中心桥小脑角区桥小脑角前方桥小脑角区病灶形态分叶状或不规则形圆形或半球形哑铃状分叶状或不规则形,有匍行生长的特点内听道扩大一般无扩大无扩大无扩大邻近骨质内听道骨质吸收邻近骨质可有增生改变肿瘤侧颞骨可破坏无明显变化钙化少见多见,沙粒样少见少见,壳状信号特点T1WI略低或等信号,T2WI较高信号,囊变时呈更长T1、长T2信号T1WI略低或等信号,T2WI等或稍高信号,信号强度与脑灰质相似T1WI低信号,T2WI稍高信号,囊变多见,呈长T1、长T2信号T1WI多数低信号,少数高信号,T2WI明显高信号,DWI信号增强强化特点实质部分明显强化,听神经强化明显均匀强化,有脑膜尾征实质部分均匀强化一般无强化备注—强化最明显——1听神经瘤MRI表现(A)轴状T1WI(B)轴位T2WI(C)轴位T1WI增强扫描左侧桥小脑角区可见类圆形占位病变(→),T1WI为等低混杂信号,T2WI为高信号为主的混杂信号,病变位于脑外硬膜下,周围可见水肿带(→),左侧小脑半球及脑干受压右移,第四脑室受压变窄,第三脑室及双侧侧脑室扩张。
病变与左侧内听道及硬膜关系紧密。
增强扫描显示病变明显不均匀强化2脑膜瘤MRI表现(A)轴状T1WI(B)轴位T2WI(C)轴位T1WI增强扫描左侧桥小脑角区可见类圆形占位病变(→),T1WI、T2WI与脑灰质信号相近,邻近脑干受压,增强后可见明显强化。
左侧岩骨尖同时受累(→)3三叉神经瘤MRI表现(A)轴状T1WI(B)轴位T2WI(C)轴位T1WI增强扫描右侧中颅窝可见哑铃形长T1、长T2信号肿块影(→),跨脑叶生长,增强扫描囊性部分未见强化,囊壁可见花环样明显强化(→)4胆脂瘤MRI表现(A)轴位T2WI(B)轴位DWI左侧桥小脑角区可见分叶状囊性信号灶(→),T2WI信号明显增高,其内散在斑点状稍低信号影,DWI信号明显增高,提示高蛋白分子异常积聚弥散受限。

(企业诊断)桥小脑角区占位性病变诊断与鉴别分型范围I型肿瘤局限于鼓岬表面II型肿瘤完全充满中耳腔III型肿瘤充满中耳腔,扩展至乳突IV型肿瘤充满中耳腔,扩展至乳突或穿透鼓膜至外耳道,或向前发展累及颈内动脉1型肿瘤小,限于颈静脉球、中耳和乳突2型肿瘤侵犯至内听道下方,,可有颅内侵犯3型肿瘤侵犯岩尖部,可有颅内侵犯4型肿瘤超出岩尖至斜坡或颞下窝,可有颅内侵犯诊断要点:1、乳突区和、或颈静脉孔区软组织结节或肿块,等低密度2、局部骨质破坏3、肿瘤侵入颅后窝可延伸到桥小脑角池4、病灶明显强化囊变是血管母细胞瘤的的突出特点,囊性部分的体积可远远超过肿瘤本身,巨大的囊肿将肿瘤本身推向壹侧,此时称其为附壁结节,肿瘤由密集不成熟的血管组织结构构成,其中主要是类似毛细血管的纤维血管,细胞成分包括内皮细胞、外皮细胞和间质细胞,或内皮细胞为主,也能够肿瘤细胞内含丰富的网状纤维为特征,故也称为血管网状细胞瘤。
大囊小结节是血管母细胞瘤的典型表现,也是最常见的表现类型,肿瘤由大囊和附壁结节构成,境界清楚,CT平扫囊性部分呈均质低密度,多接近脑脊液密度,但也可因囊液内含有较多的蛋白或少量出血,密度明显高于脑脊液。
附壁结节通常较小,直径5-10毫米,表现为等或稍高密度,附壁结节通常附着于壹侧囊壁,少数位于囊外MRIT1WI为稍高于脑脊液的低信号,T2WI呈高信号,似脑脊液或稍高于脑脊液,附壁结节T1WI信号高于囊性部分,T2WI低于囊性部分,呈中等信号,有时可见到附壁结节内或肿瘤周围有流空血管影存在,增强扫描附壁结节明显均匀强化,瘤周水肿较轻。
单纯囊型少见。
实质肿块型也少见,即血管母细胞瘤表现为完全实质性肿瘤,形态不规则,CT平扫等密度,或因小的坏死存在呈低等混杂密度。
MRI信号常很不均质,T1WI呈稍低或很低混杂信号,稍低信号为肿瘤实质,很低信号为异常肿瘤血管,T2WI肿瘤实质呈高信号,异常肿瘤血管仍然低信号。
实质肿块型血管母细胞瘤实际上是仅仅有结节而没有囊腔,肿瘤为大结节,由高度丰富的幼稚血管组成,所以增强扫描呈非常显著的强化,常不均质,周围水肿比较显著。
桥小脑角区肿瘤的MRI诊断与鉴别诊断【摘要】目的探讨桥小脑角(CPA)区肿瘤的MRI特征。
方法回顾性分析经手术与病理证实的100例CPA区肿瘤的MRI表现,并归纳分析其MRI特征性表现。
结果 100例CPA区肿瘤其中听神经瘤48例,脑膜瘤18例,三叉神经瘤3例,胆脂瘤(表皮样囊肿)15例,蛛网膜囊肿4例,血管母细胞瘤4例,室管膜瘤2例,小脑星形细胞瘤3例,髓母细胞瘤、脑脓肿、脑转移瘤各一例。
年龄2~82岁。
各种桥小脑区肿瘤均有其特殊征象。
结论 MRI在CPA区肿瘤的诊断与鉴别诊断中具有重要价值。
【关键词】桥小脑角区;听神经瘤;脑膜瘤;三叉神经瘤;胆脂瘤桥小脑角(cerebellopontineangle,CPA)是颅内肿瘤的最好发部位之一,发生于此处的肿瘤类型较多,对此区肿瘤的诊断一直是临床工作中的难点。
本研究回顾性分析100例发生于该区的肿瘤的MRI表现及特点,旨在提高术前对该区肿瘤的定位、定性诊断水平。
1 资料和方法1.1 临床资料回顾性分析本院2004-2007年间经手术病理证实的发生于CPA区的肿瘤病例100例,其中男52例,女48例,发病年龄2~82岁。
临床主要表现为桥小脑角区占位症候群:头痛、走路不稳、耳鸣、听力下降以及面部麻木等。
1.2 检查方法 100例病例均行MRI平扫,其中41例行MRI增强扫描。
所有患者均采用美国匹克Out Look Proview 0.23T开放式扫描仪。
成像层面方位:平扫使用矢状位T2WI,横轴位T1WI、T2WI、FLAIR序列;Gd-DTPA增强扫描使用横轴位、冠状位和矢状位T1WI。
Gd-DTPA剂量标准为0.2 mmol/kg。
2 结果2.1 CPA区肿瘤的类型 100例CPA肿瘤中,其中良性肿瘤94例,恶性肿瘤6例;脑内肿瘤12例,脑外肿瘤88例;实质性肿瘤和囊实性肿瘤77例(其中8例完全囊性听神经瘤),囊性肿瘤23例。
囊性肿瘤中,胆脂瘤15例,蛛网膜囊肿4例,血管母细胞瘤4例,肿瘤有钙化者7例,均为脑膜瘤。
脑桥小脑角区病变CT与MRI的诊断对比分析在颅内占位性病变中,脑桥小脑角区病变属于临床常见病变症状,由于其病变种类多样化,致使具有较高的诊断难度[1]。
有研究报道显示[2],在各种脑桥小脑角区病变中,三叉神经瘤约占5%,脑膜瘤约占10%~15%,听神经瘤约占70%~80%,其他病变情况则<1%。
因脑桥小脑角区的病变类型较为繁多,对脑桥小脑角区病变影像学的认知较为局限,因此采取影像学诊断可有助于对该病变症状进一步分析。
为探究脑桥小脑角区病变CT与MRI的诊断对比情况,现做出报道内容如下。
1.资料与方法1.1临床资料选取本院2013年3月~2016年11月本院收治的患有脑桥小脑区病变56例患者为研究资料,其中男35例,女21例;年龄2~63岁,平均年龄(36.4±3.5)岁。
经病理活检,本研究被选患者均为脑桥小脑角区病变,所有都伴有不同程度的体力不支和头晕头痛、运动受限和言语不利等症状表现,部分患者还会出现颅内压增高、呕吐恶心等情况。
1.2检查方法对所有患者均采取MRI和CT检查。
其中,MRI检测:选用医疗专用超导成像仪扫描设备,32通道高分辨率相控阵线圈。
行扫描时对患者予以横断扫描。
针对病情需要者,实施矢状位与冠状位扫描,最后给予增强扫描。
行扫描时选用Gd-DTPA(磁显葡胺)对比机,0.1mL/kg为应用剂量。
CT检测:选用医疗专用扫描仪器,采取高分辨螺旋扫描,对患者进行持续扫描和横断面扫描,随后对成像冠状面予以重建,最后对患者实施增强扫描。
行扫描时选用欧乃派克造影剂,0.2mL/kg为应用剂量。
选3名高年资影像诊断医师对本研究所有MRI 图像和CT图像进行阅览,如果出现意见不统一现象,需协商讨论后统一意见。
将病理活检结果看作本研究金标准,对脑桥小脑角区病变经MRI检查和CT检查的定位诊断率情况予以统计;其中脑膜瘤8例(5例右侧,3例左侧),星型细胞瘤6例(2例右侧,4例左侧),29例听神经瘤(11例右侧,18例左侧),淋巴瘤4例(1例右侧,3例左侧),2例三叉神经瘤(1例右侧,1例左侧),动脉瘤7例(3例右侧,4例左侧)。
桥小脑角区占位性病变MRI诊断李修军【期刊名称】《罕少疾病杂志》【年(卷),期】2006(013)005【摘要】目的探讨MRI对桥小脑角区(cerebellopontine angle,CPA)占位性病变的诊断及鉴别诊断.方法回顾性分析我院1999年1月至2005年8月收治经手术病理证实的31例CPA区占位性病变的MRI表现.结果本组听神经瘤16例,脑膜瘤10例,三叉神经鞘瘤2例,表皮样囊肿2例,蛛网膜囊肿1例.16例听神经瘤中13例呈圆形或卵圆形肿块,6例伴有内听道扩大,呈向后生长趋势,9例出现囊性变,增强呈花环样强化.10例脑膜瘤都表现为半球形或半月形肿块,宽基底与岩骨相连,在内听道旁呈非对称性生长,6例呈均匀明显强化.2例三叉神经鞘瘤都表现为"哑铃形",跨越后、中颅凹,增强呈不均匀明显强化.2例表皮样囊肿和1例蛛网膜囊肿呈长T1、长T2表现.结论 MRI是检查CPA区占位性病变的首选方法,对诊断及鉴别诊断有重要价值.【总页数】4页(P15-17,39)【作者】李修军【作者单位】河南省安阳市内黄二院放射科,河南,安阳,456300【正文语种】中文【中图分类】R445.2;R739.41【相关文献】1.桥小脑角区占位性病变的影像学诊断价值 [J], 金凤;王凯;刘挨师;2.桥小脑角区占位性病变的MRI诊断--附78例分析 [J], 黄力;许卫国;付元芳;高伟3.桥小脑角区占位性病变CT和MRI影像学分析 [J], 张芹4.桥小脑角区占位性病变的MRI鉴别诊断 [J], 黄力;凌雪英;许卫国;傅元芳;高伟5.MRI与CT诊断桥小脑角区占位性病变的临床价值以及影像学特征 [J], 卢昊宁;张晓琴;车宏伟;刘骁因版权原因,仅展示原文概要,查看原文内容请购买。
113例桥小脑角池占位性病变CT分析
刘斌;奚美芳
【期刊名称】《安徽医科大学学报》
【年(卷),期】1997(32)1
【摘要】分析了113例桥小脑角池占位性病变的CT表现,其中以听神经瘤、
脑膜瘤和胆脂瘤较常见。
听神经瘤表现为不均一强化肿块,其内常有不规则低密度囊变坏死区,内听道常扩大在皮坏;脑膜瘤常呈均一强化肿块,与岩椎关系密切,胆脂瘤多为外形不规则的一低密度灶,无强化。
讨论了CPA占位性病变的鉴别诊断问题。
【总页数】3页(P62-64)
【作者】刘斌;奚美芳
【作者单位】安徽医科大学第一附属医院放射科CT室;安徽医科大学第一附属医院放射科CT室
【正文语种】中文
【中图分类】R739.410.4
【相关文献】
1.桥小脑角区占位性病变的影像学诊断价值 [J], 金凤;王凯;刘挨师;
2.桥小脑角区神经鞘瘤CT分析(附60例报告) [J], 仇五七;赵北军;刘康
3.桥小脑角区常见肿瘤的CT分析 [J], 孙新海
4.桥小脑角区占位性病变CT和MRI影像学分析 [J], 张芹
5.MRI与CT诊断桥小脑角区占位性病变的临床价值以及影像学特征 [J], 卢昊宁;张晓琴;车宏伟;刘骁
因版权原因,仅展示原文概要,查看原文内容请购买。
(企业诊断)桥小脑角区占位性病变诊断和鉴别
CT平扫,颈静脉孔扩大且不规则,如果仅有扩大,无不规则,注意常人可有双侧颈静脉孔不对称。
肿瘤ct平扫呈等密度或稍高密度,均匀显著强化。
由于颈静脉球瘤具有丰富的血管结构,高流速的血管故MRI有壹定的特征。
流空低信号,慢血流表现高信号斑点。
加肿瘤实质信号,表现为胡椒盐征。
T1WI,等低混杂信号,T2WI高低混杂信号。
增强扫描强化显著。
晚期肿瘤沿着颈静脉孔入颅内,达桥小脑角区,和其他的肿瘤鉴别的关键是1、颈静脉孔扩大2、颈静脉孔周围骨质破坏3、肿瘤特征的胡椒盐征。
颈静脉球体瘤Fisch分型法
分型范围
A型肿瘤局限于中耳腔(鼓室球体瘤)
B型肿瘤局限于鼓室乳突区域,无迷路下骨破坏
C型肿瘤侵犯迷路下,扩展到岩尖部
D1型肿瘤侵入颅内,直径小于2cm
D2型肿瘤侵入颅内,直径大于2cm
颈静脉球体瘤Glasscock-Jackson分型法
分型范围
I型肿瘤局限于鼓岬表面
II型肿瘤完全充满中耳腔
III型肿瘤充满中耳腔,扩展至乳突
IV型肿瘤充满中耳腔,扩展至乳突或穿透鼓膜至外耳道,或向前发展
累及颈内动脉
1型肿瘤小,限于颈静脉球、中耳和乳突
2型肿瘤侵犯至内听道下方,,可有颅内侵犯
•桥小脑角区脑膜瘤起源于岩锥尖部后面的脑膜,少数起源颞骨的异位蛛网膜颗粒,此肿瘤于桥小脑角较常见。
CT平扫,脑膜瘤呈等密度或稍高密度,密度比较均质,境界清楚,和岩锥或小脑幕有宽的基底连接。
冠状位增强显示最好。
肿瘤内钙化多见,常引起局部骨质硬化。
T1WI等或稍低信号,T2WI等或稍高信号,显著均匀强化,肿瘤内明显囊变的少见。
肿瘤和小脑间有低信号环存于。
鉴别诊断:听神经瘤大的听神经瘤常见囊变,且常较明显,呈现不规则或环形强化;听神经瘤通常不钙化,没有局部骨质改变,脑膜瘤常钙化,常伴有颅骨硬化增生。
于T1WI脑膜瘤和小脑之间有低信号存于,而听神经瘤没有。
脑膜瘤于桥小脑角区肿瘤中位居第二,鉴别要点肿瘤宽基底贴于桥小脑角区颞骨,且和之成钝角。
•表皮样囊肿比较少见,各年龄均可发病,以25-60岁多见,男性略多于女性。
表皮样囊肿呈分叶状,灰白色,类似珍珠,又称珍珠瘤。
肿瘤可位于硬膜下、硬膜外、脑室或脑实质,以硬膜下多见,约半数表皮样囊肿发生于桥小脑角,是桥小脑角最常见的肿瘤。
肿瘤形态很不规则,具有见缝就钻的特点,CT平扫密度和MR信号的改变主要和囊内容物成分有关。
通常CT平扫呈脑脊液样低密度,MR各序列似脑脊液信号,弥散加权呈高信号。
罕见的情况下,表皮样囊肿内含有较多胆固醇,CT平扫呈很低密度,CT值最低可达-80HU左右,如果表皮样囊肿内含有较多蛋白,CT平扫呈等密度或高密度,这俩种情况于MRT1加权图均呈高信号。
于T2WI可呈高信号或低信号,T2低信号的原因可能和囊液的高粘滞度有关,若囊肿较小,未推压周围结构,密度和信号又类似脑脊液时,CT和MRI很难发现。
FLAIR序列上,脑脊液高信号被抑制。
而表皮样囊肿信号不被抑制,仍然呈现高信号。
DWI 上囊肿呈高信号,而周围脑脊液呈低信号。
囊内容物和囊壁均不强化,但合且感染时,囊。