影像科危急值报告制度及流程图
- 格式:doc
- 大小:35.00 KB
- 文档页数:7

危急值报告制度及流程图报告制度危急值是指患者可能处于有生命危险的边缘状态,需要及时得到检验、检查信息,迅速给予有效的干预措施或治疗,以挽救患者生命。
危急值报告制度的目的是提供及时、有效的治疗,避免病人出现意外和严重后果。
此外,制定和实施危急值报告制度也能增强医技工作人员的主动性和责任心,提高理论水平,促进医技人员主动参与临床诊断的服务意识,加强临床、医技科室之间的有效沟通与合作。
危急值项目及报告范围包括放射科和CT室。
放射科的危急值包括一侧肺不张、气管、支气管异物、液气胸、急性肺水肿、心包填塞、纵膈摆动、急性主动脉夹层动脉瘤、食道异物、消化道穿孔、急性肠梗阻、外伤性膈疝、严重骨关节创伤等。
CT室的危急值包括脑内出血、脑干、丘脑出血、脑疝、肺动脉内栓子、冠状动脉狭窄率大于70%、主动脉夹层或胸腹主动脉瘤、脏器多发挫裂伤、多发骨折、胸腹腔积血、气胸、肺组织压缩70%以上、膈下游离气体、肠梗阻、套叠、扭转、血管明显狭窄或闭塞、患者突然出现大汗淋漓、脉搏细数、肢体湿冷、血压下降等。
危急值报告制度的实施可以为临床医生的诊断和治疗提供可靠依据,为患者提供安全、有效、及时的诊疗服务。
同时,医技工作人员的主动性和责任心也得到了增强,医技人员也更加主动参与临床诊断,促进了医疗团队的有效沟通和合作。
1.急性大面积脑梗塞、急性脑干梗塞、巨大脑动脉瘤(直径超过2.5厘米)、蛛网膜下腔出血合并出血倾向的动脉瘤、急性脑出血(出血量超过30毫升)、急性脑干出血、急性重症脑炎、急性一氧化碳及药物中毒性脑病、硬膜下血肿并脑疝、弥漫性轴索损伤;2.急性肺动脉栓塞、主干动脉栓塞、急性主动脉夹层动脉瘤、中等量以上心包积液、急性心包填塞;3.实质性脏器巨大肿瘤破裂出血、外伤性或自发性脏器破裂出血、急性重型(出血坏死性)胰腺炎;4.急性外伤性脊椎骨折并脊髓损伤、明显压迫脊髓的硬膜外血肿;5.宫外孕。
四、超声科“危急值”:1.宫外孕破裂出血;2.胎盘早剥;3.小儿肠套叠;4.外伤性腹腔出血(肝、胆、胰、脾、肾破裂);5.急性心肌梗塞;6.晚期妊娠出现羊水过少(≤5厘米),并合并胎儿呼吸、心率过快(>160次/分钟)或过慢(<120次/分钟)。


危急值报告制度与工作流程(甘主任版)一、“危急值”的定义“危急值”(Critical Values)是指当这种检验、检查结果出现时,表明患者可能正处于有生命危险的边缘状态,临床医生需要及时得到检验、检查信息,迅速给予患者有效的干预措施或治疗,就可能挽救患者生命,否则就有可能出现严重后果,失去最佳抢救机会。
二、“危急值”报告制度的目的(一)“危急值”信息,可供临床医生对生命处于危险边缘状态的患者采取及时、有效的治疗,避免病人意外发生,出现严重后果。
(二)“危急值”报告制度的制定与实施,能有效增强医技工作人员的主动性和责任心,提高医技工作人员的理论水平,增强医技人员主动参与临床诊断的服务意识,促进临床、医技科室之间的有效沟通与合作。
(三)医技科室及时准确的检查、检验报告可为临床医生的诊断和治疗提供可靠依据,能更好地为患者提供安全、有效、及时的诊疗服务。
三、“危急值”项目及报告范围(一)心电检查“危急值”报告范围:1、心脏停搏;2、急性心肌梗死;3、致命性心律失常:①心室扑动、颤动;②室性心动过速;③多源性、RonT型室性早搏;④频发室性早搏并Q-T间期延长;⑤预激综合征伴快速心室率心房颤动;⑥心室率大于180次/分的心动过速;⑦二度II型及二度II型以上的房室传导阻滞;⑧心室率小于40次/分的心动过缓;⑨大于3秒的停搏⑩低钾u波增高。
(二)医学影像检查“危急值”报告范围:1、中枢神经系统:①严重的颅内血肿、挫裂伤、蛛网膜下腔出血的急性期;②硬膜下/外血肿急性期;③脑疝、中线结构移位超过1cm、急性重度脑积水;④颅脑CT或MRI扫描诊断为颅内急性大面积脑梗死(范围达到一个脑叶或全脑干范围或以上);⑤脑出血或脑梗塞复查CT或MRI,出血或梗塞程度加重,与近期片对比超过15%以上。
⑥耳源性脑脓肿2、脊柱、脊髓疾病:X线检查诊断为脊柱外伤长轴成角畸形、锥体粉碎性骨折压迫硬膜囊、脊髓重度损伤。
3、呼吸系统:①气管、支气管异物;②肺压缩90%以上的液气胸,尤其是张力性气胸;③肺栓塞、肺梗死。
1.2 心电图“危急值”项目及范围1.2.1 急性心肌梗死;1.2.2 恶性致死性心律失常:(1)持续性室性心动过速;(2)大于3秒的心室停搏;(3)预激伴快速房颤;(4)持续性心室率大于180次/分的心动过速;(5)高度、三度房室传导阻滞;(6)持续性心室率小于40次/分的心动过缓。
1.3 医学影像科“危急值”项目及报告范围:1.3.1 普放(1)气管、支气管异物;(2)气胸及液气胸,尤其是张力性气胸(压缩比例大于60%);(3)急性肺水肿;(4)双肺重度感染;(5)急性消化道穿孔;(6)急性肠梗阻;1.3.2 CT(1)中枢神经系统:a)严重的颅内血肿、挫裂伤、大量蛛网膜下腔出血的急性期;b)硬膜下/外血肿急性期,伴脑疝;c)颅内急性大面积脑梗死(范围达到一个脑叶或全脑干范围或以上);d)脑出血或脑梗塞复查CT,出血或梗塞程度加重,与近期片对比超过15%以上。
(2)严重骨关节创伤:a)急性脊柱骨折、脊柱长轴成角畸形致椎管狭窄、脊髓受压。
(3)呼吸系统:a)气胸及液气胸,尤其是张力性气胸(压缩比例大于60%以上);b)双肺重度感染;(4)循环系统:a)心包大量填塞;b)急性主动脉夹层动脉瘤;c)心脏破裂,纵膈血管破裂及大量出血;;d)急性肺栓塞;(5)消化系统:a)急性消化道穿孔、急性肠梗阻;b)急性重症出血坏死性胰腺炎;肝脾胰肾等腹腔脏器挫裂伤伴大量出血;1.3.3 MRI(1)急性大面积脑梗塞,并发昏迷的颅内病变,急性脑干、延髓梗塞,巨大脑动脉瘤(2.5cm以上),合并蛛网膜下腔出血、有出血倾向的动脉瘤,急性脑出血(30ml以上),急性脑干出血,急性重症脑炎,急性一氧化碳及药物中毒性脑病,硬膜下血肿并脑疝,弥漫性轴索损伤;(2)急性主动脉夹层动脉瘤;(3)实质性脏器巨大肿瘤破裂出血,外伤性或自发性脏器破裂出血,急性重型(出血坏死性)胰腺炎;(4)急性外伤性脊椎骨折并脊髓损伤,硬膜外血肿明显压迫脊髓。

附件1:
心电图检查“危急值”报告项目
1.大于2秒的心脏停搏;
2.急性或亚急性心肌梗死;
3.心室颤动、扑动;
4.室性心动过速;
5.多源性、RonT型室性早搏;
6.频发室性早搏并Q-T间期延长;
7.预激综合征伴快速心室率、心房颤动;
8.心室率大于180次/分的心动过速;
9.二度II型及二度II型以上的房室传导阻滞伴有晕厥病史;
10.心室率小于40次/分的心动过缓;
11.U波异常增高或者降低。
医学影像检查“危急值”报告项目
1.肺不张
2.气管、支气管异物、纵隔摆动
3.液气胸,尤其是张力性气胸(大于50%)
4.急性肺水肿
5.食道异物
6.消化道穿孔、急性肠梗阻(包括肠套叠)
7.严重骨关节创伤
(1)脊柱骨折:脊柱长轴成角畸形
(2)多发性肋骨骨折伴肺挫伤及(或)液气胸(3)骨盆骨折
8.肺栓塞
9.急性主动脉夹层
10.眼眶内异物
11.扩张性心肌病
超声检查“危急值”报告项目
1.急诊外伤见腹腔积液,疑似肝脏、脾脏或肾脏等内脏器官破裂出血的危重病人;
2. 急性胆囊炎考虑胆囊化脓并急性穿孔、急性梗阻性化脓性胆管炎;
3.考虑急性坏死性胰腺炎;
4.怀疑宫外孕破裂并腹腔内出血;
5.晚期妊娠出现羊水过少≤5cm,合并胎儿呼吸、心率过快(>160bpm)或过慢(<120bpm);
6.心脏普大并合并急性心衰;
7.大量心包积液合并心包填塞。
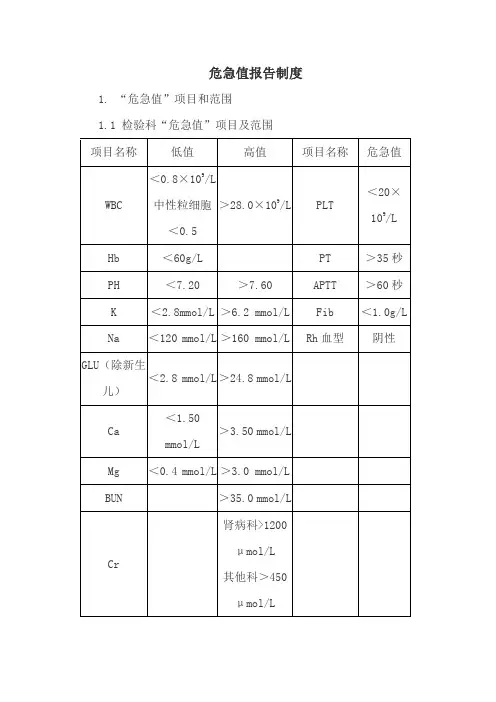
检验科危急值项目一览表
附件2:
危急值报告及处理流程
附件3:
门诊危急值处理流程。

危急值报告制度[附流程图]1.危急值项目和范围各医技科室(检验科、医学影像科、超声科、病理科、心电图室等)应制定可能危及患者生命的危急值报告项目及范围,并定期调整。
确定危急值报告项目和范围时,应考虑不同专业科室对相关急危重症抢救的需求,须经临床评定认可,并在全院范围内公开。
2.危急值报告登记遵循“谁报告(接收),谁记录”原则,减少信息传递环节,缩短信息传递时间,确保危急值信息报告全流程的人员、时间、内容等关键要素可追溯。
各检查、检验科室及临床科室均应建立《危急值报告登记本》,详细记录危急值处理过程和相关信息,包括不限于患者姓名、科室、住院号(或门诊号)、收样时间、检查结果、检验结果、报告人姓名、报告时间、接收报告科室、接收人姓名、接听报告时间等。
危急值采用电子报告方式时,须完整保留电子报告及接收确认记录,并规定“确认接收的时限”。
如临床实验室在规定时限内未收到“危急值接收确认信息”,须立即进行电话报告。
危急值电子报告“确认接受时限”应由临床组织评定,最长不宜超过30分钟。
3.外送的检验或检查项目危急值外送的检验标本或检查项目存在危急值项目的,医院应当和相关机构协商危急值的通知方式,并建立可追溯的危急值报告流程,确保临床科室或患方能够及时接收危急值。
4.“危急值”发现、确认、复检、报告(1)检验科、医学影像科、超声科、病理科、心电图室等工作人员应对检验检查结果进行认真核查,及时发现“危急值”。
(2)发现检验检查结果符合危急值报告范围时,检验检查人员应立即确认检查仪器、设备是否正常,检验检查过程是否符合操作规范,操作是否正确,质控是否在控;相关信息(包括患者姓名、科室、住院(门诊)号、诊断、标本、检测检查项目等)是否有误,仪器传输是否有误;检测的原始标本采集是否合格且储存条件、储存时间是否正确。
(3)在确认检验检查过程中各环节无异常,检测检查系统处于正常状态后,对检验标本若室内质控在控情况下,应对检验标本进行复检,必要时须重新采集标本。

临床“危急值”报告制度及流程为加强临床辅助检查“危急值”的管理,确保“危急值"及时反馈,以便临床医师采取及时、有效的治疗措施,保证医疗安全,结合我院实际情况,特制定本制度及流程,请各科室遵照执行。
一、“危急值”是指辅助检查结果与正常参考范围偏离较大,表明患者可能正处于生命危险的边缘状态,此时如果临床医生能及时得到检验结果信息,迅速给予患者有效的干预措施或治疗,可能挽救患者的生命,否则就可能出现严重后果,失去最佳抢救时机,甚至危及生命。
二“危急值”报告程序和登记制度(一)“危急值”报告程序1、医技人员发现“危急值”情况时,检查(验)者首先要确认检查仪器、设备和检验流程是否正常,核查标本是否有误,操作是否正确,仪器传输是否有误,在确认检查(验)过程各环节无异常的情况下,立即电话通知患者所在科室医护人员“危急值”结果,并详细填写《医技科室危急值报告登记本》,向上级医师(检验师)或科主任报告。
2、相关医护人员接到“危急值”报告电话后,详细、规范登记,并及时将结果告知主管医师或值班医生。
主管医师或值班医生接报告后,应立即结合临床情况迅速采取相应措施,与患者及家属沟通相关情况,及时在病程中记录接收到的“危急值”检查报告结果和采取的诊治措施,必要时通知上级医师或科主任,并详细填写《临床科室危急值登记本》。
(二)登记制度1、“危急值”报告与接收应遵循“谁报告、谁登记;谁接收,谁记录”的原则。
各临床科室、医技科室与门急诊均应建立《危急值报告登记本》,对“危急值”处理的过程和相关信息做详细登记,记录检查日期、患者姓名、病案号、科室、床号、检查项目、检查结果、复查时间及结果、临床联系人、联系电话、联系时间、报告人、备注等项目。
2、“危急值”报告重点对象是急诊科、手术室、各类重症监护病房等部门的急危重症患者。
3、“危急值”报告科室包括:检验科、影像科(X线、CT、MRI)、超声科、心电图室、病理科等科室。
三、临床、医技科室要认真组织学习“危急值”报告制度,人人掌握“危急值”报告项目与“危急值”范围和报告程序。

======================================================================= =====危急值报告制度、流程及项目和范围一、危急值报告制度1、“危急值”是指辅助检查结果与正常预期偏离较大,当这种检查结果出现时,表明患者可能处于生命危险的边缘状态,此时如果临床医生能及时得到检查结果信息,迅速给予患者有效的干预措施或治疗,可能挽救患者生命,否则就可能出现严重后果,甚至危及生命,失去最佳抢救机会。
2、各医技科室在确认检查结果出现“危急值”后,应立即报告所在临床科室,不得瞒报,漏报或延迟报告,并详细做好相关记录。
3、临床科室医务人员在接到“危急值”报告后,必须严格按照登记表的内容认真填写,字迹清晰,不得瞒报。
医护双方签字确认。
4、临床科室护理人员在接到医技科通知时,一方面尽快检查核对标本采集方式、方法正确与否、另一方面应立即报告医师,采取相应措施。
5、临床科室医师在接到医技科室通知的结果时,一方面通知护理人员尽快观察患者病情,另一方面立即采取相应措施,并向上级医师汇报。
6、更改治疗方案、实施抢救措施前,应及时与患方沟通,并记载于病程记录中。
二、危急值报告流程1、当检查结果出现“危机值”时,检查者首先要确认仪器和检查过程是否正常,在确认仪器及检查过程各环节无异常的情况下,立即复查,复查结果与第一次结果吻合无误后,检查者立即电话通知患者所在临床科室,并在《医技科室检查“危机值”结果登记本》上详细记录。
2、临床科室接到“危机值”报告时,需紧急通知主管医师、值班医师或科主任、临床医师需立即采取相应诊治措施,并于2小时内在病程中记录接收到的危机值检查报告结果和诊治措施。
3、临床医师和护士在接到“危机值”报告后,如果认为该结果与患者的临床病情不符或标本的采集有问题,应重新留取标本送检进行复查。
如果复查结果与上一次一致或误差在许可范围内,检查科室应重新向临床科室报告“危机值”,并在报告单上注明已复查。

孟连县人民医院“危急值”报告制度和流程为加强医院管理,提高医疗质量,保障医疗安全,全面贯彻落实《患者安全目标》,促进医疗质量持续改进,医院在借鉴国内外医院管理的成功经验的基础上,按照国际惯例(JCI的标准),进一步修订检验科、放射科、超声医学科、、心电图和病理科和内窥镜检查“危急值”报告制度和流程。
一、“危急值”的定义指当出现这种实验和检查结果时,患者可能处于生命危急的边缘状态,需要临床紧急处理。
二、“危急值”的目的第一时间将某一病人的某一项目或几项检验、检查“危急值”通知临床,引起医务人员的足够重视,积极采取相应的措施,保障医疗安全,维护生命安全。
三、报告程序和要求(一)医技人员发现“危急值”时,检查(验)者首先要确认检查仪器、设备和检验过程是否正常,检查标本或病人是否有错误,操作是否正确,在各个环节无误的情况下,确认“危急值”结果。
(二)立即通知病区医护人员“危急值”结果,复述准确无误,在班医师立即做出相应的处理,同时报告上级医师或科主任。
(三)病区接到报告“危急值”与病人临床征象不符时,应及时与相关检查(验)科室沟通,再次确认,必要时重新检查,避免误诊误治。
(四)将病人的信息和检查结果的报告人、处理情况记录在统一的“危急值”登记本。
接听报告人、处置医师必须手写签字。
附件:1各科室“危急值”项目一、医学检验科“危急值”项目(一)实验室“危急值”项目(二)细菌室:脑脊液培养阳性二、放射科“危急值”项目(一)CT室“危急值”项目1、严重的颅脑血肿、挫裂伤、蛛网膜下腔出血的急性期;2、硬膜下/外血肿急性期;3、脑疝、急性脑积水;4、颅内急性大面积脑梗塞(范围达到一个脑叶或全脑干范围或以上)5、液气胸,尤其是张力性气胸(除外复查病人);6、肺栓塞;7、急性主动脉夹层;8、消化道穿孔;9、急性胰腺炎;10、肝、脾、胰、肾等腹腔脏器出血。
(二)普通放射“危急值”项目1、一侧肺不张;2、气管、支气管异物;3、液气胸,尤其是张力性气胸(大于50%以上);4、急性肺水肿;5、心包填塞、纵膈摆动;6、急性主动脉夹层动脉瘤;7、食道异物;8、消化道穿孔,急性肠梗阻(包括肠套叠);9、外伤性膈疝;10、严重骨关节创伤:(1)脊柱骨折伴脊柱长轴成角畸形;(2)多发肋骨骨折伴肺挫裂伤及(或)液气胸;(3)骨盆环骨折。

XXXXX医院检验科
危急值报告制度
1、检验结果出现危急值时,检验科工作人员首先要确认仪器设备和检验过程是否正常,操作是否正确;核查检验标本是否有误(有些结果需要与临床医师联系,是否与临床相符,若不符需复查结果甚至于重新采样复查),检验项目质控、定标、试剂是否正常,仪器传输是否有误。
2、审核危急值结果后,通过网络实时报送,此时医生电脑工作界面弹出危急值提醒对话框。
3、同时电话通知临床科室危急值结果:门诊患者,可联系患者、患者家属、分诊护士或坐诊医生;住院患者联系病区护士或临床医生。
4、联系时须告诉对方检验结果,检验人员姓名,并询问接受报告人员的姓名,接电话人员复述结果后,报告人在临床检验危急值结果登记本上做好登记工作。
5、保存样本备查。
备注:
危急值是指当这种检验结果出现时,表明患者可能正处于生命危险的边缘状态,此时,临床医生应迅速给予患者有效的干预措施或治疗,否则就有可能出现严重后果,甚至危及生命,它是一个表示危及生命的实验结果,因此就把这种实验数值称为危急值。
检验危急值项目及界限值详见下表
XXXXX医院检验科。

危急值报告制度及流程图危急值报告制度与工作流程危急值是指当某种检验或检查结果出现时,患者可能处于有生命危险的边缘状态。
临床医生需要及时得到检验、检查信息,迅速给予患者有效的干预措施或治疗,以挽救患者的生命。
危急值报告制度的目的在于提供及时、有效的治疗信息,避免患者出现严重后果。
同时,制定和实施这一制度可以增强医技工作人员的主动性和责任心,提高他们的理论水平,促进临床、医技科室之间的有效沟通与合作。
心电检查、医学影像检查等都有危急值报告范围。
心电检查的报告范围包括心脏停搏、急性心肌梗死、致命性心律失常等。
医学影像检查的报告范围包括中枢神经系统、脊柱、脊髓疾病、呼吸系统、循环系统、消化系统、颌面五官急症等。
危急值报告制度的实施可以为临床医生的诊断和治疗提供可靠依据,为患者提供安全、有效、及时的诊疗服务。
因此,医技科室需要及时准确地提供检查、检验报告,以帮助临床医生采取最佳的治疗措施。
1.发现疑似内脏器官破裂出血的危重伤员,如肝脏、脾脏或肾脏等器官破裂出血导致腹腔积液。
2.急性胆囊炎患者可能存在胆囊化脓和急性穿孔的情况。
3.怀疑患者可能患有急性坏死性胰腺炎。
4.怀疑宫外孕破裂并引起腹腔内出血。
5.晚期妊娠患者羊水过少(≤5cm),并伴有胎儿呼吸、心率过快(>160bpm)或过慢(<120bpm)。
6.患者心脏普遍扩大且伴有急性心衰。
7.患者心肌坏死范围较大。
8.患者心包积液严重并导致心包填塞。
三)检验“危急值”报告项目和警戒值:检验项目:Cr血清肌酐、成人空腹血糖、新生儿空腹血糖、K血清钾、Na血清钠、Ca血清钙、血气、Hg血红蛋白、WBC(血液病、放化疗患者)白血球、XXX(其他患者)白血球、Platelets(血液病、放化疗患者)血小板、Platelets(其他患者)血小板、Prothrombin Time(PT)血凝时间、INR(口服华法令)、APTT、肌钙蛋白、纤维蛋白原、二氧化碳结合力、(酮症)D-3H。
影像科危急值报告制度、流程及项目和范围一、危急值报告制度1、“危急值”是指辅助检查结果与正常预期偏离较大,当这种检查结果出现时,表明患者可能处于生命危险的边缘状态,此时如果临床医生能及时得到检查结果信息,迅速给予患者有效的干预措施或治疗,可能挽救患者生命,否则就可能出现严重后果,甚至危及生命,失去最佳抢救机会。
2、各医技科室在确认检查结果出现“危急值”后,应立即报告所在临床科室,不得瞒报,漏报或延迟报告,并详细做好相关记录。
3、临床科室医务人员在接到“危急值”报告后,必须严格按照登记表的内容认真填写,字迹清晰,不得瞒报。
医护双方签字确认。
4、临床科室护理人员在接到医技科通知时,一方面尽快检查核对标本采集方式、方法正确与否、另一方面应立即报告医师,采取相应措施。
5、临床科室医师在接到医技科室通知的结果时,一方面通知护理人员尽快观察患者病情,另一方面立即采取相应措施,并向上级医师汇报。
6、更改治疗方案、实施抢救措施前,应及时与患方沟通,并记载于病程记录中。
二、危急值报告流程1、当检查结果出现“危机值”时,检查者首先要确认仪器和检查过程是否正常,在确认仪器及检查过程各环节无异常的情况下,立即复查,复查结果与第一次结果吻合无误后,检查者立即电话通知患者所在临床科室,并在《医技科室检查“危机值”结果登记本》上详细记录。
2、临床科室接到“危机值”报告时,需紧急通知主管医师、值班医师或科主任、临床医师需立即采取相应诊治措施,并于2小时内在病程中记录接收到的危机值检查报告结果和诊治措施。
3、临床医师和护士在接到“危机值”报告后,如果认为该结果与患者的临床病情不符或标本的采集有问题,应重新留取标本送检进行复查。
如果复查结果与上一次一致或误差在许可范围内,检查科室应重新向临床科室报告“危机值”,并在报告单上注明已复查。
报告与接收均遵循“谁报告(接收),谁记录”的原则。
4、“危机值”报告对象是各科室患者、重点是各重症监护病房等急危重患者。
临床危急值报告制度和流程
一、本制度适用于检验科、影像科室、特检科、内窥镜室、超声科等医技科室。
生。
五、临床科室医护人员对接听的口头或电话通知的“危急值”或其他重要的检验(查)结果,接听者必须规范、完整地记录被检验(查)姓名、结果、报告者姓名、接收时间等,确认后方可提供医师使用。
六、临床医生接到危急界限值的报告后应及时识别,若与临床症状不符,应关注标本的留取情况,如有需要,应重新留取标本进行复查。
若与临床症状相符,应采取相应措施进行救治,必要时及时报告上级医师、科室负责人和医务部,“危急值报告”处置情况应在病程记录中体现。
五、内窥镜室“危急值”项目及报告范围:
1、食管或胃底重度静脉曲张伴明显出血点或红色征阳性或活动性出血;
2、胃血管畸形,消化性溃疡引起消化道出血;
3、巨大、深在溃疡(引起穿孔、出血);
4、上消化道异物(引起穿孔、出血);
六、超声科“危急值”项目及报告范围:
1、急诊外伤见腹腔积液,疑似肝脏、脾脏或肾脏等内脏器官破裂或大血管破裂出血的危重病人;
2、大量心包积液,前壁前厚度大于等于3cm,合并心包填塞;
3、急性心肌梗塞或外伤致心脏破裂合并心包填塞;
需会诊讨论
__________________科室临床“危急值”报告登记表(临床科室用表)
页脚内容
页脚内容
页脚内容。
放射危急值范围及处理流程在医疗领域中,放射检查是一种重要的诊断手段,能够帮助医生发现患者体内的病变情况。
然而,在放射检查过程中,有时会出现一些紧急、危险的情况,这些情况被称为“放射危急值”。
了解放射危急值的范围以及掌握正确的处理流程,对于保障患者的生命安全至关重要。
一、放射危急值范围1、中枢神经系统严重的颅内出血,如大量的硬膜下血肿、脑内血肿,出血量超过30ml 或引起明显的中线结构移位。
急性大面积脑梗死,梗死面积超过大脑半球的 1/3 或脑干梗死。
颅内动脉瘤或脑血管畸形破裂引起的蛛网膜下腔出血。
2、心血管系统急性心肌梗死,特别是伴有心功能不全或心律失常。
主动脉夹层,特别是累及重要分支血管或有破裂风险的。
大量心包积液,导致心脏压塞,出现呼吸困难、低血压等症状。
3、呼吸系统气管、支气管异物,引起明显的呼吸困难或窒息。
张力性气胸,肺组织压缩超过 50%。
大面积肺栓塞,栓塞面积超过 2 个肺叶。
4、消化系统胃肠道穿孔,伴有腹腔内游离气体。
急性胆道梗阻,合并明显的黄疸和感染症状。
急性出血坏死性胰腺炎。
5、骨骼系统脊柱骨折并脊髓受压,导致肢体感觉、运动障碍。
骨盆骨折并大出血。
6、其他造影剂过敏反应,出现过敏性休克症状。
孕妇在放射检查中发现胎儿严重畸形。
需要注意的是,不同医疗机构可能会根据自身的实际情况和临床经验,对放射危急值的范围进行适当的调整和补充。
二、放射危急值处理流程1、发现危急值放射科医生在进行影像诊断时,一旦发现符合危急值范围的情况,应立即确认检查结果的准确性。
这包括重新审视图像、核对患者信息以及与之前的检查结果进行对比(如有)。
2、报告危急值确认危急值后,放射科医生应立即通过电话或医院内部的危急值报告系统,向相关临床科室的医生报告危急值。
报告内容应包括患者的姓名、性别、年龄、住院号、检查项目、检查结果、发现时间以及报告医生的姓名和联系电话。
3、记录危急值在报告危急值的同时,放射科医生应在科室的危急值登记本上详细记录危急值的相关信息,包括患者基本信息、检查项目、检查结果、报告时间、接收科室及接收医生等。
医院放射科危急值报告制度1. 引言放射科是医院中重要的技术科室之一,一般包括放射诊断与放射治疗两部分。
放射检查已成为诊断疾病的重要手段,通过X光、CT、MRI、核医学等技术对人体进行内部成像和检查,获得病灶图像等信息,医生可通过此为患者制定科学的治疗方案。
然而,放射科检查过程中,也会遇到一些紧急、危急情况,需要对患者进行迅速的处理,保障患者生命健康安全。
因此,放射科危急值报告制度的建立与完善是医院安全保障与技术提升的必然要求。
本文将介绍并分析医院放射科危急值报告制度的相关内容,包括危急值定义、报告方式、处置流程等方面。
2. 危急值的概念与分类危急值(Critical Value)是指某些检验结果因异常而具有重要临床意义,需及时通知医生并高度关注的结果。
放射科的危急值主要包括:急性颅脑外伤、脑出血、脑肿瘤、脑炎、脑脓肿、脑动脉瘤破裂出血、脑神经病变、心肺骤停、重度颈椎、胸椎和腰椎损伤以及喉、气管、胸部、上腹部大出血等。
根据危急值的不同严重程度,可将其分为重度危急值和普通危急值。
重度危急值是指病情严重,有可能危及患者生命的危急值。
而普通危急值则表明需要特别关注,有可能在后续治疗中对患者产生影响。
3. 危急值的报告方式危急值的报告方式可以通过口头、书面或电子方式实现,在实际应用中,电子方式尤为重要。
医院放射科可以通过电子系统与临床科室实现实时通知,因此电子方式也是危急值报告的主流方式。
现代的医院信息管理系统通常可以实现接收、发送危急值报告,并记录报告时间和处理流程等关键信息。
医生收到报告后应及时反馈,防止信息流失和延误。
4. 危急值报告处理流程医院放射科危急值报告的处理流程,需要明确各方的责任与配合,下面将简要介绍。
•放射科技师或医生发现危急值后,应立即通知主管医生确认。
•确认危急值后,主管医生应及时完成口头或电子报告。
•接到危急值报告的接收方应迅速反馈接收情况,并及时采取应对措施。
•接收方应将危急值及时通报医生和临床部门,并启动应急预案。
蒲城县中医医院临床“危急值”报告及管理制度“危急值”是指当某种辅助检查结果出现时,表明患者可能正处于有生命危险的边缘状态,临床医生需要及时得到该信息,迅速给予患者有效的干预措施或治疗,就可能挽救患者生命,否则就有可能出现严重后果,失去最佳抢救机会。
为加强临床“危急值”管理,使临床医师能及时掌握患者“危急值”并迅速提出处置意见从而确保患者生命安全,特制定我院临床“危急值”报告及管理制度。
一、临床实验室“危急值”报告及登记制度(一)“危急值”项目及范围钾≤2.7mmol/L或≥6.0mmol/L钠≤120mmol/L或≥155mmol/L钙≤1.5mmol/L或≤3.5mmol/L葡萄糖≤2.8mmol/L或≥22.0mmol/L(空腹)肌酐≥884.0μmol/L胆红素≥340.0μmol/LPH≤7.10或≥7.60PO2≤40mmHgPCO2≤20mmHg或≥70mmHg血红蛋白≤60.0g/L白细胞≤2.0×109/L或≥40.0×109/L血小板≤30×109/L或≥1000×109/LPT≥35SAPTT≥100S血型Rh(-)(二)“危急值”报告程序及登记内容1、“危急值”结果准确性确认程序:检验人员在检测样本过程中遇“危急值”结果时,先检查一遍检测系统是否正常(包括仪器、试剂),再检查室内质控情况,再检查其他患者的结果情况及该患者的其他结果情况,再核对原始样本的信息及留取过程(必要时重取样本),最后再将原始样本进行一次复检,检测结果一致时方可发出报告。
2、“危急值”报告具体要求:检验人员即刻用电话将“危急值”结果报告相关病区的医护人员;向病区医护人员报告危急值时,要求接听者重复一遍所报结果;及时做好“危急值”报告记录,要求记录病人姓名、病案号、科室床号、收样时间(min)、检查结果、报告时间(min)、检查人员、报告人员和接听人员等。
3、必要时检验科应保留标本备查。
影像科危急值报告制度、流程及项目和范围
一、危急值报告制度
1、“危急值”是指辅助检查结果与正常预期偏离较大,当这种检查结果出现时,表明患者可能处于生命危险的边缘状态,此时如果临床医生能及时得到检查结果信息,迅速给予患者有效的干预措施或治疗,可能挽救患者生命,否则就可能出现严重后果,甚至危及生命,失去最佳抢救机会。
2、各医技科室在确认检查结果出现“危急值”后,应立即报告所在临床科室,不得瞒报,漏报或延迟报告,并详细做好相关记录。
3、临床科室医务人员在接到“危急值”报告后,必须严格按照登记表的内容认真填写,字迹清晰,不得瞒报。
医护双方签字确认。
4、临床科室护理人员在接到医技科通知时,一方面尽快检查核对标本采集方式、方法正确与否、另一方面应立即报告医师,采取相应措施。
5、临床科室医师在接到医技科室通知的结果时,一方面通知护理人员尽快观察患者病情,另一方面立即采取相应措施,并向上级医师汇报。
6、更改治疗方案、实施抢救措施前,应及时与患方沟通,并记载于病程记录中。
二、危急值报告流程
1、当检查结果出现“危机值”时,检查者首先要确认仪器和检查过程是否正常,在确认仪器及检查过程各环节无异常的情况下,立即复查,复查结果与第一次结果吻合无误后,检查者立即电话通知患者所在临床科室,并在《医技科室检查“危机值”结果登记本》上详细记录。
2、临床科室接到“危机值”报告时,需紧急通知主管医师、值班医师或科主任、临床医师需立即采取相应诊治措施,并于2小时内在病程中记录接收到的危机值检查报告结果和诊治措施。
3、临床医师和护士在接到“危机值”报告后,如果认为该结果与患者的临床病情不符或标本的采集有问题,应重新留取标本送检进行复查。
如果复查结果与上一次一致或误差在许可范围内,检查科室应重新向临床科室报告“危机值”,并在报告单上注明已复查。
报告与接收均遵循“谁报告(接收),谁记录”的原则。
4、“危机值”报告对象是各科室患者、重点是各重症监护病房等急危重患者。
5、“危机值”报告科室包括:放射科、超声科、心电图科等医技科室。
对危急值报告的检查制度, 规定检验科每月检查,反馈,每半年至少有一次回顾程序。
包括项目的设置, 报告的情况, 提出改进的要求。
上报医务科
6、危急值的定义进行不定期的维护
1) 临床科室如对危急值标准有修改要求,或申请新增危急值项目,请将要求书面成文。
科主任签字后交医技科室修改。
2) 医技科室按临床要求进行修改,报送医务部审批,并将申请保留。
3) 如遇科室间标准、要求不统一,提交医务科协商解决。
附件:目前提供的危急值项目和范围:
(一)、电生理
1、心脏停搏
2、急性心肌缺血(不适宜平板)
3、急性心肌损伤
4、急性心肌梗死
5、致命性心率失常
(1)心室扑动、颤动
(2)室性心动过速
(3)多源性、ront型室性早搏
(4)频发室性早搏并Q-T间期延长
(5)预激伴快速心房颤动
(6)心室率大于180次/分的心动过速
(7)二度Ⅱ型及高度、三度房室传导阻滞
(8)心室率小于45次/分的心动过缓
(9)大于2秒的心室停搏
(二)、医学影像
脑出血、大面积脑梗塞(大于两个脑叶)、特殊部位的脑梗塞(脑干、延髓)。
脊髓损伤,外伤后明显椎管狭窄。
肺动脉栓塞。
(口头报告,电话报告,需图像后处理)
主动脉夹层。
(口头报告,电话报告,需图(口头报告,电话报告,需图像后处理)
胸腹部大面积损伤,(液气胸、疑似脏器破裂出血、纵膈血肿)。
急腹症(消化道穿孔)。
大量心包积液并心包填塞。
(三)、放射科
脊柱、脊髓疾病:
(1)X线检查诊断为脊柱骨折,
(2)脊柱长轴成角畸形
(3)椎体粉碎性骨折压迫硬膜囊。
呼吸系统:
(1)气管、支气管异物
(2)大量液气胸,尤其是张力性气胸
(3)肺栓塞、肺梗死
循环系统:
(1)心包填塞、纵隔摆动
(2)急性主动脉夹层动脉瘤
消化系统:
(1)食道异物及穿孔
(2)消化道穿孔、急性肠梗阻
(3)急性胆道梗阻
(4)食道钡餐造影大量钡剂呛入气管及肺内。
(四)、超声科
1、急诊外伤见腹腔大量积液,疑似脏器破裂出血。
2、大量心包积液,前壁前厚度大于等于3cm,合并心包填塞。
3、主动脉夹层动脉瘤。
4、怀疑宫外孕破裂并腹腔内出血。
4,晚期妊娠出现羊水过少≤5cm,合并胎儿呼吸、心率过快>160bpm或过慢<120bpm。
危急值报告及处理流程
2015.10.15
THANKS
致力为企业和个人提供合同协议,策划案计划书,学习课件等等
打造全网一站式需求
欢迎您的下载,资料仅供参考。