25例女性盆腔肿块的CT诊断
- 格式:doc
- 大小:28.00 KB
- 文档页数:4

螺旋CT在女性盆腔的临床应用螺旋CT血管高峰期增强扫描有助于明确女性盆腔正常解剖结构,提高病变的发现率并显示其特征,提高盆腔肿瘤的分期准确性。
对临床2011年~2012年女性盆腔肿瘤螺旋CT检查分析如下。
1 资料与方法1.1 一般资料收集60例女性盆腔肿瘤患者,行螺旋CT扫描均经手术病理证实。
年龄23~65岁。
盆腔左侧肿块20例,右侧22例,双侧18例。
有急性腹痛、肿块蒂扭转2例。
1.2 方法常规于检查前2h分次口服3%~5%的碘溶液1 500~2 000ml,或在口服造影剂中加适量的甘露醇可加快肠道充盈过程,减少等候时间。
一般情况下,无需作直肠和乙状结肠的特殊准备,行直肠、结肠肿瘤分期的病人建议采用生理盐水保留灌肠。
螺旋CT增强扫描一般从外周静脉注射造影剂80~120ml,速率2~3ml/s,常规扫描在注射开始后60~70s开始,从耻骨联合下缘扫描至髂嵴水平。
卵巢癌分期的病人,扫描范围应包括整个腹部,扫描从膈顶开始至盆腔。
该期内肝脏的强化达峰值,有利于肝转移灶的检出,因注射的造影剂总量较大,腹部及盆腔脏器和血管强化尚处于峰值,有利于淋巴结的判别和腹腔种植灶的发现[1]。
对肿瘤病灶尤其是囊实质性肿块,为了解肿瘤的血供情况,可先作病灶区的动脉相扫描,然后行大范围的门脉期扫描。
部分病例膀胱与囊性肿块难以区别时,可在膀胱充盈阳性造影剂后作延迟期扫描。
层厚一般取7~10mm,螺距1.2~1.5,为显示囊内分膈、壁结节及小的软组织成分,兴趣区层厚可改为3~5mm。
腹部与盆腔联合扫描时,因扫描范围大,螺距多采用1.5。
一次或两次屏气完成。
2 结果病灶大小200 mm×175 mm×96 mm,最小35 mm×30 mm。
囊性病变定义为CT图像上囊性区占病灶的2/3以上,囊壁及囊内间隔厚度以3mm为界,小于3mm为薄壁,大于3mm为厚壁。
本组60例病例CT诊断定位正确56例,定性正确49例。



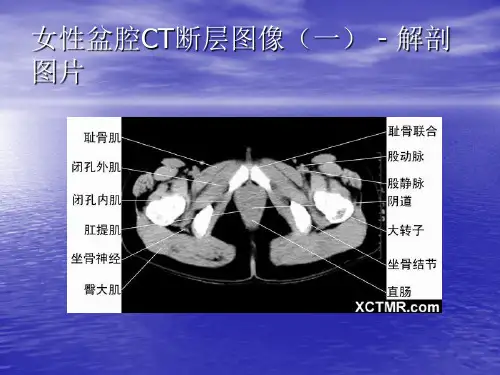





MRI及CT在妇科盆腔脓肿诊断作为一种严重威胁女性生理健康的的疾病。
盆腔脓肿的治疗费用高且不易治愈。
其主要来源于厌氧菌的感染,常见的治疗主要为抗生素治疗。
严重时候需要采取手术治疗。
对于女性来说,患上盆腔脓肿是一件令人头疼的事情。
盆腔脓肿的临床表现1.急性附件炎表现发生脓肿现场的患者体温在短时间内都会达到39℃左右,其会伴随异常的心率加快以及下腹绞痛等症状。
一般而言,慢性疼痛患者占据五分之一,而五分之四以上的患者多是急性疼痛。
急性附件炎的患者阴道分泌物会增加更会伴随着双附件绞痛问题。
这种痛苦难以抑制,是一种急性病症,在医生的检查下,很多患者的子宫一侧以及子宫直肠隔膜会产生包块问题,大部分患者的发病问题严重,不过经过就诊处理后,能够减轻发热问题。
2.脓肿表现部分患者的疼痛不能够抑制,会加重腹部刺痛感,严重时候会产生直肠压迫的症状,也直接刺激膀胱,让患者有直接的排便尿痛感。
最严重时会出现“全身中毒”症状。
患者的子宫等组织甚至会肿胀、硬化,甚至出现肿块,疼痛感明显。
3.脓肿破溃表现实际上,当脓肿问题严重后,患者的经过泌尿系统以及阴道会排出大量的脓液,这个阶段的肿胀情况有所缓解,患者身体的高温高热以及腹痛问题都能够舒缓。
临床检查中,肿块也会不断消失或者减小。
这种现象也暗示着盆腔脓肿问题也已经往阴道穿破。
4.脓肿破入腹腔表现患者病情若持续恶化,会转化成全身腹痛以及下腹持续疼痛,并伴有严重的恶心以及呕吐问题。
患者的身体出现很多问题,脉搏会变得十分微弱,血压也会迅速下降,患者会出现严重的“冒冷汗”现象。
盆腔脓肿的患病来源盆腔脓肿在欧美国家患病率较高,在美国,每年约有一百万妇女患上此病。
该病的治疗费用高且治愈度低,分析其患病直接原因,主要由以下几点:首先,多个性伴侣、不合理使用药物、女性经期不注意卫生或者产褥期护理不当以及多次流产、细菌感染等。
该疾病的发病不仅仅局限为一个部位,也可能涉及多个器官和组织。
该疾病患病有一定周期性的表现。

中外健康文摘临床医师 2008年7月第5卷第7期 W orl d Hea lth D ig e stM edica l Peri odica l临床研究CT在妇科盆腔肿块诊断中的应用研究■余晓梅1 曾德春2(11四川省自贡市富顺县妇幼保健院 643200 21四川省泸州医学院附属医院646000)【摘要】目的:探讨CT在妇科盆腔肿块诊断中的应用价值;方法:本文采用CT诊断女性盆腔肿块36例并经手术或病理证实;结果:本文36例妇科盆腔肿块术前CT诊断结果与术后病理证实的结果比较发现:CT作出准确定性诊断33例,符合率达91166%(33/ 36);结论:妇科盆腔肿块大部分可通过CT检查明确作出诊断,这对后续的治疗有着重要的意义。
【关键词】CT;盆腔肿块;诊断【文献标识码】R711133 【文献标识码】A盆腔肿块是妇产科常见症状或体征,常指女性盆腔内各器官肿瘤,炎性增生及积液,瘤样病变等所形成的肿块[1]。
盆腔CT扫描,对判断有无肿块及肿块的确切部位、大小、形态、密度及肿块与邻近组织的关系,较传统X线检查具有很大优越性,尤其对隐匿性病变的发现,更具有价值。
我院于2006年11月~2008年2月采用CT诊断女性盆腔肿块36例并经手术或病理证实,现将其术前的CT诊断结果报告分析如下。
1 资料与方法111 一般资料 于2006年11月~2008年2月我院采用CT共诊断女性盆腔肿块36例,年龄25~75岁,平均4716岁,病程5天~215年。
主要病变:卵巢肿块20例,其中单纯囊肿7例,囊腺癌5例,卵巢转移瘤4例(2例为单侧,2例为双侧,原发灶均为结肠癌),子宫内膜异位症3例,囊腺瘤1例;子宫肿块15例,其中子宫肌瘤8例,宫颈癌3例,绒癌1例,子宫内膜癌1例,子宫缩复不良1例,宫外孕1例;左输尿管下端移行细胞癌1例。
112 临床表现 子宫病变以阴道流血或排液为主,或与月经周期改变有关;卵巢或盆腔肿块以腹部包块为主,或偶而发现。
盆腔结核的CT及MR诊断特征分析盆腔结核是一种常见的结核病类型,多发于青壮年人群,特别是女性。
盆腔结核常常由泌尿系或生殖系统的结核病灶蔓延至盆腔,病变涉及的范围较广,症状复杂多样,容易被误诊。
准确快速地对盆腔结核进行诊断显得十分重要。
目前,计算机断层扫描(CT)和磁共振成像(MRI)已经成为盆腔结核的重要诊断手段,本文将从CT和MRI的角度对盆腔结核的诊断特征进行分析。
一、CT诊断特征1.典型CT表现:盆腔结核在CT上的典型表现为盆腔内软组织肿块,通常表现为不规则的均匀低密度灶,边界不清晰,常有类似卫星灶的小结节(盆腔淋巴结肿大)相伴,增强扫描后呈不规则强化。
盆腔结核还可引起邻近器官的粘连、变形或功能障碍,如输尿管、输精管的狭窄、梗阻等,CT可以清晰显示这些器官的解剖变化。
2.不典型CT表现:少数盆腔结核患者的CT表现并不典型,出现不规则低密度肿块或局部脓肿,这些病灶易被误诊为盆腔肿瘤或脓肿。
盆腔结核还可能伴发骨质破坏,表现为骨质破坏和骨质增生,这种情况往往需要与骶髂关节疾病鉴别。
3.密度变化:盆腔结核病灶的密度变化较为复杂,早期病变通常表现为稍高于水的密度,早期干酪样坏死物质的存在使得病灶密度增加,后期病变密度则逐渐减低。
二、MRI诊断特征1.干酪样坏死灶的显示:MRI对干酪样坏死灶的显示更为优越,因为干酪样坏死灶常常富含脂肪成分,MRI 上呈现为T1加权图像上低信号、T2加权图像上高信号的区域,这一特征有助于与其他盆腔占位性病变鉴别。
2.淋巴结肿大的显示:MRI对淋巴结的显示较为敏感,盆腔结核患者常伴有盆腔淋巴结的增大,MRI可以清晰地显示淋巴结的形态和大小。
MRI还能清晰地显示病灶与邻近器官的关系,对于评估病变的范围和侵犯程度很有帮助。
3.骶髂关节和骨盆骨骼的显示:MRI对骨盆骨骼的显示也相当清晰,可以准确显示骶髂关节的炎症和破坏情况,有助于与其他骶髂关节疾病相鉴别。
三、CT和MRI在盆腔结核诊断中的应用比较2.对局部解剖结构的显示:在显示盆腔内局部解剖结构方面,CT优于MRI,CT能够更清晰地显示病变与邻近器官的关系,如肿瘤的浸润程度,周围组织的受累情况,有助于术前评估手术范围。
妇科盆腔肿块的CT诊断临床研究【中图分类号】 r711 【文献标识码】a【文章编号】1672-3783(2011)04-0221-01【摘要】目的:结合临床实践经验,探讨ct诊断妇科盆腔肿块的临床价值。
方法:采用回顾性分析法,以我院诊治的35例妇科盆腔肿块患者为研究对象,将术前ct诊断结果与术后病理诊断结果做对照,评定ct诊断准确率,采用microsoft excel 2007建立数据库,运用spss 15. 0统计软件进行统计分析。
结果:ct诊断资料与术后病理诊断比较,总体符合率为87.23 %,ct提示病变累及部位与术后诊断比较,总体符合率为87.50%。
病变的ct表现根据病情不同,各有特点。
结论:ct是一种有效诊断妇科盆腔肿块的方法,而且在妇科盆腔肿瘤临床诊断中有很好的应用价值,值得临床推广应用。
【关键词】妇科盆腔肿块盆腔肿瘤 ct诊断ct作为一种有效诊断盆腔肿块的方法,被越来越多采用。
为探讨探讨ct诊断妇科盆腔肿块的临床价值,笔者选取以2010年1月-2010年12月期间,我院诊治的35例妇科盆腔肿块患者为研究对象,对患者的临床资料开展回顾性分析,现将结果报道分析如下:1 对象与方法1.1 研究对象以2010年1月-2010年12月期间,我院诊治的35例妇科盆腔肿块患者为研究对象,年龄19~73岁,平均45.74岁。
1.2 ct检查选用philips brilliance 16排ct,患者于检查前1天晚上至检查日早晨口服1 500-2 000 ml的泛影葡胺口服液(1.5%~2%),分5次进行,检查前充盈膀胱。
扫描顺序为自耻骨联合上缘至髂嵴水平或肿块的缘,全部患者在行平扫后均增强扫描。
增强扫描参数分为:动脉期(25 ~30 s)、静脉期(60 s)和延迟期(3~5 min)三期扫描。
对比剂为碘海醇(300 mgi/ml)和碘佛醇(330 mgi/ml),按1.5 ml/kg体重计算总量,经肘前静脉以2.5 ml/s流速由高压注射器注入。
25例女性盆腔肿块的CT诊断
目的分析和总结25例女性盆腔肿块的CT表现,以提高女性盆腔肿块的诊断水平。
方法回顾性分析CT扫描诊断女性盆腔肿块的25例患者,与其术后病理情况进行对比。
结果本组25例病例中,CT作出准确性诊断22例,符合率88%(22/25),误诊率12%(3/25),准确定位率92%(23/25)。
结论CT扫描能为大多数典型表现的盆腔肿块提供明确的定位、定性诊断,但表现不典型的盆腔肿块,定位、定性诊断还有困难。
标签:女性;盆腔肿块;CT;诊断
女性盆腔肿块是女性的多发病、常见病,CT检查是继B超之后女性盆腔肿块的主要检查之一,正确诊断盆腔肿块是及时治疗的必要手段。
我院于2009年1月~2011年12月使用CT对25例患者进行诊断,并通过手术或病理对这些患者进行验证,现报告如下。
1资料与方法
1.1 一般资料25例中,卵巢肿块15例,子宫平滑肌瘤5例,宫外孕破裂出血1例,子宫颈癌1例,子宫内膜癌1例,双侧附件炎性包快2例,年龄16~77岁,平均38岁,病程7 d~3年,临床表现为不同程度下腹部不适或疼痛,月经紊乱、阴道流血,自触或医生触诊及其辅助检查发现盆腔肿块等。
1.2方法采用西门子16排螺旋CT机,已婚患者检查前阴道填塞纱布,扫描前30 min口服1.5%泛影葡胺约800 mL,平卧,自耻骨联合下起10 mm层厚10 mm层距连续扫描至双侧髂骨上棘联线水平,部分病例向上至肿块扫完为止,在CT影像上,由2位经验的影像诊断医师共同阅片,意见一致者纳入统计。
2结果
本组25例女性盆腔肿块中,CT作出准确定性诊断22例,符合率88%(22/25),误诊率12%(3/25),准确定位率92%(23/25),主要病变CT作出初步诊断后,再经手术及病理确诊,卵巢囊肿1例,卵巢囊腺瘤4例,卵巢癌2例,卵巢畸胎瘤5例,卵巢巧克力囊肿3例,子宫肌瘤5例,宫颈癌1例,子宫内膜癌1例,宫外孕破裂出血1例,双侧附件炎性包块2例。
2.1卵巢肿块①卵巢囊肿1例,圆形密度均一囊性肿块,囊壁薄光滑锐利,囊腔无分隔,②卵巢囊腺瘤4例,其中卵巢浆液性囊腺瘤2例,表现为盆腹部巨大单房性囊性肿物,壁薄,内未见乳头状物及砂粒体,CT增强无强化,瘤体直径7.2~17 cm,挤压盆腹部及周围组织;卵巢粘液性囊腺瘤2例,表现盆腹部可见巨大囊性肿物,边界清楚,内呈多囊分隔状,囊液呈均匀较低密度,囊腔间密度有差异,囊壁薄而光滑,呈略高密度,增强扫描囊壁轻度强化,大小直径在15~28 cm,肠管受压推移。
③卵巢癌2例,1例表现为盆腔右侧可见不规则囊
实性肿块影,密度不均匀,部分呈囊性低密度影,增强后肿块实性区明显强化,形态不规则,腹部可见大量腹水,1例表现盆腔内见一巨大囊性肿物,左右相连,边缘光滑,其内密度均匀,增强后病灶呈分隔样改变,壁强化明显,病灶中央有强化结节影,子宫直肠窝内可见积液,误诊为卵巢囊腺瘤。
④卵巢畸胎瘤5例,瘤体内有软组织密度、脂类密度伴斑片状高密度钙化1例,1例可见随体位改变的浮球征,有2例可见脂液平面,1例仅见单纯水样囊性密度,误诊为囊肿。
⑤卵巢巧克力囊腫3例,囊性肿块,增强后囊壁可见强化,囊内容物未见强化。
2.2子宫肌瘤5例,2例肌壁间或粘膜下肌瘤引起子宫普遍性增大,2例浆膜下多发肌瘤,引起子宫呈角状突出,1例肌瘤囊性变,误诊为巨大巧克力囊肿。
2.3宫颈癌1例,表现为子宫颈体积增大,宫颈不均匀增厚,平扫呈低密度,增强后可见强化。
2.4子宫内膜癌1例,平扫子宫体明显增大,中央有不规则低密度区,增强扫描子宫肌层强化均匀,子宫中央低密度肿块强化不明显,盆腔内可见肿大淋巴结。
2.5宫外孕破裂出血1例,表现盆腔左侧可见混杂密度影,其内可见片状低密度影及高密度出血影,边界不清,密度不均,子宫体积增大。
2.6双侧附件炎性包块2例,表现为多房囊性包块,囊壁较厚,但内壁光滑,囊液密度较高,增强后囊壁及分隔有明显强化,与周围器官有不同程度粘连。
3讨论
3.1大部分病例表现典型,可以定性定位,本组病例,CT对女性盆腔肿块的定性诊断符合率为88%(22/25)。
①卵巢囊肿:卵巢囊肿为子宫两侧圆形或椭圆形单房水样密度影,其大小不定,边界清楚,增强后囊肿显示更清晰,囊液不强化。
②卵巢囊腺瘤:常表现为低密度的囊性肿块,边界比较清楚,腔内分隔比较多见,边缘较规则、光整,肿瘤内乳头状突出的密度常呈软组织密度,浆液性囊腺瘤单房比较常见,有部分可以呈多房状改变,囊内液体的密度比较均匀,大约10%的病例囊壁或间隔可以见到钙化影,而粘液性囊腺瘤,囊壁及其分隔的厚薄往往不均匀,多房较为多见,各房囊内液体的密度可有比较明显的不同,囊液密度比软组织密度低,但比水密度高,增强扫描,囊壁、间隔和实性成分可以强化,密度较平扫时明显增高[1]。
③卵巢巧克力囊肿:子宫内膜异位约80%发生在卵巢,约50%为双侧性,因异位的子宫内膜有周期性出血、纤维化及粘连逐渐形成囊肿,内含陈旧性血液称巧克力囊肿,CT表现为子宫附件及直肠陷窝处可见圆形或椭圆形囊肿,边缘光滑锐利、境界清楚,具有典型囊肿的CT特征[2]。
④宫颈癌:居妇女的恶性肿瘤首位(35%~72%),在女性生殖器恶性肿瘤占58%~93%,患者平均年龄50岁,CT表现宫颈浸润性癌可使宫颈增大,形成软组织密度肿块,可局限于宫颈或蔓延及子宫和宫旁,约半数病例肿块内有低密度区,提示肿瘤坏死,肿瘤向外蔓延表现为向子宫外伸出的不规则、三角形或分叶状软组织影[3]。
⑤子宫内膜癌:表现为子宫局限性或弥漫性增大,宫壁厚薄不均,增
强扫描可见局限性低密度坏死区。
⑥宫外孕破裂出血:属于急腹症,主要根据临床表现,闭经、阴道点滴出血、腹痛,持续性隐痛或突然下腹疼痛,妇科检查可扪及腹部包块,尿妊娠试验阳性,CT表现为子宫底后方附件区圆形或椭圆形,边界光整或不光整、实性或低密度混合性肿块,增强后中心部位强化不明显,而外围包膜强化明显[4]。
⑦双侧附件炎性包块:临床病程中多有腹痛、发热等炎性疾病体征,CT表现为多房或单房囊性包块,囊壁较厚,内壁光滑,增强后囊壁分隔强化,与周围器官有明显粘连。
3.2部分病例表现不典型,定性或定位有困难,①卵巢癌:占卵巢恶性肿瘤的80%~90%,是生殖系统所有恶性肿瘤中恶性程度最高的肿瘤,多数患者在早期无症状或症状轻微,就诊时往往已有盆腔外广泛转移[5],诊断CT表现典型的卵巢癌容易,但诊断不典型的卵巢癌仍有困难,卵巢癌可表现为囊性肿块,壁结节小或实性成分不明显,表现与囊腺瘤相似,此时易误诊为囊腺瘤,本组有1例误诊为囊腺瘤,误诊原因,卵巢癌CT表现似囊腺瘤[6],对壁结节认识不足,因为囊腺瘤也可有壁结节,但强化程度不如囊腺癌程度高。
据报道,恶性肿瘤强化时,CT值增强前后相差22HU以上,而良性CT值强化在22 HU以下[7]。
②卵巢畸胎瘤:占卵巢腫瘤的10%~15%,主要见于育龄妇女,CT表现瘤体内脂肪密度组织是最常见的CT征象,也是特征性表现,肿瘤的钙化、牙齿或骨骼是本病的重要征象,本组4例具有以上表现。
少见CT表现,浮球征是一种相对特异性征象,脂样小球漂浮于囊液内,形成所谓浮球征,这种小球体可移动,由脂肪聚集于小片碎屑、鳞屑或细毛发团周围形成,小球以一定的形状分散于瘤体内。
单纯水样囊性密度,伴或不伴有囊壁钙化,其中1例误诊为囊肿,脂肪成分的定位错误是误诊的主要原因,即把囊内边缘的脂肪影定位于囊外或囊外脂肪影归于囊内[8]。
③子宫肌瘤:CT扫描可见子宫外形成分叶状增大或自子宫向外突出的实性肿块,境界清楚,宫旁脂肪层存在,肌瘤如继发玻璃样变、囊性变、钙化和坏死则CT表现有所不同,可分别表现为低密度的坏死囊变或高密度钙化影,增强扫描肌瘤常和正常子宫肌层一样明显强化,坏死囊变的低密度区更为清楚,其中1例子宫肌瘤囊性变误诊为巨大巧克力囊肿,误诊原因是患者病史较长,与月经关系密切,CT囊性肿物与子宫膀胱分界不清内有条片状高密度影。
因此大部分女性盆腔肿块表现典型,可采用CT诊断得到证实,但部分病例的定性或定位诊断尚有困难。
参考文献:
[1]黄理华.卵巢囊腺瘤的CT诊断及鉴别诊断[J]. 中华医疗,2012(30):158-159.
[2]谢敬霞.卵巢肿瘤的CT诊断与鉴别诊断[J].放射学实践,2003.15(2):133-135.
[3]李国珍.临床CT诊断学[M].北京:中国科学技术出版社,1994:599.
[4]李松年.中华影像医学泌尿生殖系统卷[M].北京:人民卫生出版社,2002:419.
[5]李国珍,临床CT诊断学[M].北京:中国科学技术出版社,1994:606.
[6]刘明娟,郭燕,张翎,黄兆民,卵巢癌的CT诊断与鉴别诊断[J].影像诊断与介入放射学,2007.16(2):67-71.
[7]高永术,高凤丽,林庆杰,60例妇科盆腔肿块CT影像学分析及诊断价值的探讨[J].当代医学,2011,17(10):93-92.
[8]王政武,林懿.卵巢畸胎瘤的螺旋CT诊断[J].浙江临床医学,2008,10(6):844-845.。