甲状腺激素的合成
- 格式:ppt
- 大小:3.15 MB
- 文档页数:33
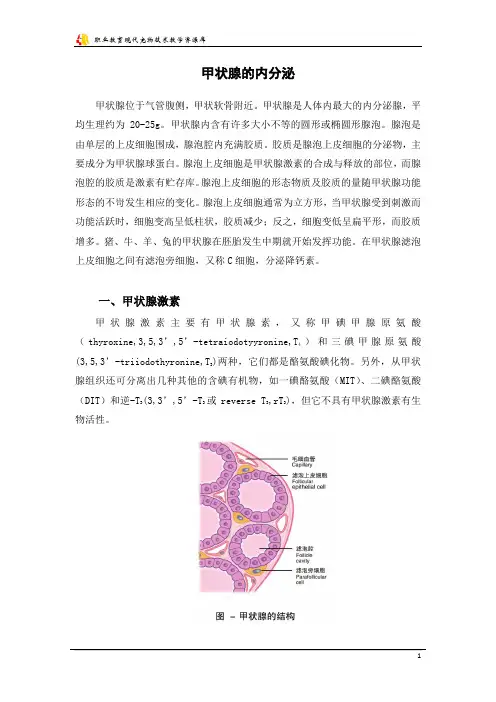
甲状腺的内分泌甲状腺位于气管腹侧,甲状软骨附近。
甲状腺是人体内最大的内分泌腺,平均生理约为20-25g。
甲状腺内含有许多大小不等的圆形或椭圆形腺泡。
腺泡是由单层的上皮细胞围成,腺泡腔内充满胶质。
胶质是腺泡上皮细胞的分泌物,主要成分为甲状腺球蛋白。
腺泡上皮细胞是甲状腺激素的合成与释放的部位,而腺泡腔的胶质是激素有贮存库。
腺泡上皮细胞的形态物质及胶质的量随甲状腺功能形态的不岢发生相应的变化。
腺泡上皮细胞通常为立方形,当甲状腺受到刺激而功能活跃时,细胞变高呈低柱状,胶质减少;反之,细胞变低呈扁平形,而胶质增多。
猪、牛、羊、兔的甲状腺在胚胎发生中期就开始发挥功能。
在甲状腺滤泡上皮细胞之间有滤泡旁细胞,又称C细胞,分泌降钙素。
一、甲状腺激素甲状腺激素主要有甲状腺素,又称甲碘甲腺原氨酸(thyroxine,3,5,3’,5’-tetraiodotyyronine,T4)和三碘甲腺原氨酸(3,5,3’-triiodothyronine,T3)两种,它们都是酪氨酸碘化物。
另外,从甲状腺组织还可分离出几种其他的含碘有机物,如一碘酪氨酸(MIT)、二碘酪氨酸(DIT)和逆-T3(3,3’,5’-T3或reverse T3,rT3),但它不具有甲状腺激素有生物活性。
(一)甲状腺激素的合成甲状腺激素的合成是在甲状腺球蛋白(TG)的糖蛋白分子上进行。
甲状腺激素合成的主要原料是碘(I-)和酪氨酸,合成过程包括腺泡聚碘、碘的氧化、酪氨酸的碘化和碘化酪氨酸的偶合4个过程。
1.腺泡聚碘(iodine accumulation)甲状腺细胞能主动地从血液吸聚无机碘,血液经甲状腺每循环一次,血液中I-约有1/5被摄取。
碘的主动转运靠“碘泵”作用,有赖Na+-K+-ATP酶提供能量。
某些化学物质能阻碍聚碘作用而抑制甲状腺功能,如抑制ATP酶的哇巴因和能与I-竞争碘泵的过氯酸根和硫氰酸根等。
2.碘的活化(iodine activation)摄入并浓聚在腺泡内的I-,在细胞顶端的微绒毛上被过氧化酶迅速氧化化为活化I-,活化碘的形式尚未肯定,可能是I2或I0,或是与过氧化酶形成某种复合物。



甲状腺激素的作用原理
甲状腺激素的作用原理是通过其调节合成和分泌的方式影响机体内的新陈代谢过程。
甲状腺激素包括甲状腺素(T4)和三
碘甲状腺原氨酸(T3)。
甲状腺激素的合成由下丘脑释放甲状腺释放激素(TRH)刺激垂体前叶释放促甲状腺激素(TSH)来进行调节。
TSH通过刺激甲状腺细胞上的受体,促使甲状腺分泌T4和小量的T3。
T4主要在体内通过去碘酶转换为T3,T3是活性甲状腺激素的主要形式。
甲状腺激素通过进入细胞核后与核受体结合,促进相应基因的转录,从而影响蛋白质的合成。
甲状腺激素通过影响细胞线粒体的功能,调节氧化代谢,增加能量代谢产物的消耗。
此外,甲状腺激素还通过影响神经元的发育与功能,调节体温、心脏和消化系统的正常功能。
甲状腺激素对体内不同组织和器官具有广泛的作用,包括促进体内氧化代谢和能量消耗、提高体温、增加心率和心肌收缩力、促进生长发育、调节精神状态和神经系统功能、促进胆固醇代谢等。

甲状腺激素合成的基本过程嘿,咱今儿个就来讲讲甲状腺激素合成的基本过程,这可有意思啦!你想想啊,咱身体里就像有个神奇的小工厂,专门生产甲状腺激素呢。
首先呢,原料得备齐呀,碘就是其中一个重要的宝贝。
就好像做饭得有食材一样,没碘可不行。
然后呢,甲状腺滤泡上皮细胞就开始工作啦。
它们就像勤劳的小蜜蜂,努力地把碘给摄取进来。
这摄取的过程可不容易呢,就像你要抓住一只调皮的小猫咪,得费点功夫。
碘进来了之后呢,就开始发生一系列奇妙的变化啦。
甲状腺过氧化物酶这个小家伙就登场啦,它就像个神奇的魔法师,开始施展魔法,让碘和甲状腺球蛋白上的酪氨酸结合。
这一结合呀,就慢慢形成了甲状腺激素的前身。
接下来,这些前身们还得经过一些加工和处理呢,就好像一件粗糙的物品要经过打磨才能变得光滑漂亮。
经过这一系列的步骤,最终才形成了我们身体需要的甲状腺激素。
你说这神奇不神奇呀?就这么一个小小的过程,却对我们的身体有着大大的影响呢。
要是这个过程出了啥问题,那可不得了,可能会让我们的身体出现各种状况。
好比说,如果碘不够,那甲状腺激素合成不就少了嘛,那身体可能就会出问题啦。
就像汽车没了油,还怎么跑得动呀!再想想,如果甲状腺滤泡上皮细胞偷懒不工作了,那也不行呀,甲状腺激素不就生产不出来了嘛。
所以呀,这个甲状腺激素合成的基本过程虽然听起来有点复杂,但真的很重要呢。
咱可得好好保护这个小工厂,让它能正常运转,这样我们的身体才能健健康康的呀!咱平时呢,也得注意饮食,多吃点含碘的食物,可别挑食哟。
还要保持好的生活习惯,别老是熬夜呀,不然身体里的小工厂也会不高兴的呢。
总之呢,了解了甲状腺激素合成的基本过程,咱就更要好好照顾自己的身体啦,让这个神奇的小工厂一直为我们服务,让我们每天都能活力满满!你说是不是呀?。


高二生物甲状腺激素的知识点甲状腺激素(Thyroid Hormones)是由甲状腺分泌的重要激素,对人体的生长、发育和新陈代谢有着至关重要的影响。
在高二生物学课程中,学习甲状腺激素的知识是十分重要的。
本文将为您详细介绍甲状腺激素的相关知识点。
一、甲状腺激素的组成与分泌甲状腺激素主要由两种物质组成:甲状腺素(T4)和三碘甲状腺原氨酸(T3)。
这两种甲状腺激素都是由甲状腺腺泡内的甲状腺上皮细胞合成并分泌出来的。
甲状腺激素的合成需要依赖于摄取的碘元素。
二、甲状腺激素的功能甲状腺激素在人体内起着多种重要的功能,包括但不限于以下几个方面:1. 调节基础代谢率:甲状腺激素可以通过调节氧耗量和热产生,影响人体的基础代谢率,进而影响能量的消耗和产生。
2. 促进生长与发育:甲状腺激素对人体的正常生长和发育起着至关重要的作用。
它能够促进儿童的身体和智力的发育,对于青春期的身高增长和性成熟也有影响。
3. 影响神经系统:甲状腺激素对于人体的中枢神经系统起着调节作用。
它能够影响神经传导速度、脑的发育和思维功能。
4. 调节心血管系统:甲状腺激素对于心脏和血管的正常功能具有调节作用。
它能够影响心率、心肌收缩力和血管的舒缩。
三、甲状腺激素的调节机制甲状腺激素的分泌受到下丘脑-垂体-甲状腺轴的调节。
垂体腺体前叶释放促甲状腺激素释放激素(TRH),TRH刺激垂体腺体后叶分泌促甲状腺激素(TSH)。
TSH进入血液循环后,刺激甲状腺合成和释放甲状腺激素。
四、甲状腺激素的相关疾病甲状腺激素功能过高或过低会引发一系列问题,常见的甲状腺激素相关疾病包括:1. 甲亢(甲状腺功能亢进症):甲状腺激素过高引起的一系列症状,如代谢亢进、心悸、体重下降等。
2. 甲减(甲状腺功能减退症):甲状腺激素过低引起的一系列症状,如疲劳、体重增加、记忆力减退等。
3. 甲状腺肿:甲状腺肿瘤引起的一种疾病,可能会导致甲状腺激素分泌异常。
五、甲状腺激素的检测与治疗甲状腺激素的水平可以通过血液检测来获得,一般检测血清中的TSH、T4、T3等指标。

甲状腺激素1、包括:甲状腺素(四碘甲状腺原氨酸,thyroxine,T4)三碘甲状腺原氨酸(triiodothyronine,T3)2、正常人每日释放T3 25-30 μg、T4 70-90 μg3、调节物质代谢、机体生长发育、内环境稳定合成:1、碘的摄取:碘泵,主动摄取2、碘的活化及酪氨酸的碘化:贮存:4、含有MIT、DIT、T3、T4的TG,储存在腺泡腔内分泌:5、腺泡上皮细胞:胞饮(pinocytosis)将TG吞入,蛋白水解酶作用下,T3、T4释放入血T3活性强于T4,血液中T3:T4约为1:10,在缺碘或甲状腺功能亢进时比值增加。
外周T4可以脱碘形成T3。
生理作用1)促进生长发育:与生长激素起协同作用• 在婴儿时期,在出生后头五个月内影响最大• 促进骨骼、脑和生殖器官的生长发育• 甲状腺激素缺乏时,垂体生成和分泌GH也减少• 先天性或幼年时,呆小病(克汀病)• 成人甲状腺功能不全时,黏液性水肿(甲减水肿)• 一岁之内适量补充甲状腺激素2)促进新陈代谢和产热➢增高基础代谢率甲状腺功能亢进患者的基础代谢率可增高35%左右功能低下患者的基础代谢率可降低15%左右➢产热效应:体温调节方面与肾上腺素起协同作用甲状腺激素可提高大多数组织的耗氧率,增加产热效应增加细胞膜上Na+-K+泵的合成和功能,耗能甲状腺功能亢进:怕热,多汗➢蛋白质代谢正常情况下,促进蛋白质合成,特别是使骨、骨骼肌、肝等蛋白质合成明显增加,这对幼年时的生长、发育具有重要意义甲状腺激素分泌过多,反而使蛋白质,特别是骨骼肌的蛋白质大量分解,因而消瘦无力。
➢糖、脂代谢促进小肠粘膜对糖的吸收促进肝糖原分解能促进外周组织对糖的利用甲状腺功能亢进时血糖升高;促进脂肪代谢,特别是促进许多组织的糖、脂肪及蛋白质的分解氧化过程,从而增加机体的耗氧量和产热量。
3)其他方面➢对神经系统的影响:功能亢进时,中枢神经兴奋性升高➢直接作用于心肌:促进肌质网释放Ca2+,使心肌收缩力增强,心率加快功能亢进时,心慌心悸➢对水和电解质的影响:甲状腺功能低下时,组织间黏蛋白增加,可结合大量正离子和水分子,K+和Na+滞留在组织液发生黏液性水肿➢增强心脏对儿茶酚胺的敏感性:甲亢:情绪激动,失眠,心悸,血压增高4)碘• 碘是甲状腺激素的一种重要成分• 缺碘会导致体内甲状腺激素合成不足,患地方性甲状腺肿,俗称“大脖子病”• 患者会出现呼吸困难等症状,食用海带和加碘盐可以有效预防地方性甲状腺肿的发生甲状腺激素的体内过程1、口服易吸收T4:生物利用度95%左右T3:50-75%2、血浆蛋白结合率高T3和T4均高达99%以上T4作用慢而弱,t1/2为5天,维持时间长T3游离量为T4的10倍,作用快而强,t1/2为2天,维持短3、肝、肾线粒体内脱碘, 肾排泄4、可通过胎盘和进入乳汁甲状腺激素的作用机制与核受体结合后启动基因转录,促进mRNA形成,加速新蛋白质和各种酶的生成抗甲状腺药暂时或长期控制症状的药物统称抗甲状腺药1、硫脲类2、碘及碘化物3、放射性碘4、β受体阻断药硫脲类作用机制➢抑制甲状腺细胞内的过氧化物酶活性➢抑制碘离子氧化、活化➢抑制酪氨酸碘化及耦联➢抑制T3和T4的生物合成不直接对抗甲状腺激素的作用需要在已有的激素耗竭后才起效不良反应偶有发生率3~12%丙硫氧嘧啶、甲巯咪唑少(往往是剂量依赖性的);甲硫氧嘧啶较多(往往是非剂量依赖性的)1、过敏反应:皮疹,瘙痒,发热,少数可见剥脱性皮炎2、甲状腺肿或甲状腺功能减退3、消化道反应:厌食,呕吐,腹痛,腹泻4、(最严重)白细胞减少和粒细胞缺乏定期的血象检测碘及碘化物(iodine & iodide)碘化钾、碘化钠、复方碘溶液(卢戈氏液Lugol’s solution)【药理作用】1、小剂量碘: 合成甲状腺激素的原料, 促进激素合成2、大剂量碘:(1)抑制甲状腺激素的释放影响蛋白水解酶→T3和T4不能与TG解离;拮抗TSH促进T3和T4释放的作用(2) 抑制甲状腺激素的合成抑制酪氨酸碘化和碘化酪氨酸的缩合(3) 抑制TSH促进腺体增生使腺体缩小,血管增生减轻,质地变韧--更便于手术;(4) 作用自限性用药2周后→腺泡→摄碘能力降低→失去抑制激素合成的效应,抗甲状腺作用消失甲亢症状复发甚至加重→故不能单独用于甲亢内科治疗临床应用1、单纯性甲状腺肿:➢缺碘地区食盐中添加万分之一或十万分之一碘化钾或碘化钠➢早期患者:口服碘化钾或复方碘溶液(0.1-0.5ml/日)2、甲状腺术前准备:先用硫脲类控制病情,术前2周给予大剂量碘剂,使腺体缩小变韧,血管增生减轻,便于手术3、甲状腺危象:碘化钾0.5g加到10%葡萄糖溶液中静脉滴注或复方碘溶液(碘5%,碘化钾10%)3.6ml口服。



甲状腺激素的合成与代谢甲状腺激素主要有甲状腺素,又称甲碘甲腺原氨酸(thyroxine,3,5,3’,5’-tetraiodotyyronine,T4)和三碘甲腺原氨酸(3,5,3’-triiodothyronine,T3)两种,它们都是酷氨酸碘化物。
另外,甲状腺也可合成极少量的逆-T3(3,3’,5’-T3或reverseT3,rT3),它不具有甲状腺激素有生物活性(图11-8)。
图11-8甲状腺激素有化学结构甲状腺激素合成的原料有碘和甲状腺球蛋白,在甲状腺球蛋白的酪氨酸残基上发生碘化,并合成甲状腺激素。
人每天从食物中大约摄碘100-200μɡ,占合身碘量的90%。
因此,甲状腺与碘代谢的关系极为密切。
在胚胎期11-12周,胎儿甲状腺开始有合成甲状腺激素的能力,到13-14周在胎儿垂体促甲状腺激素的刺激下,甲状腺加强激素的分泌,这对胎儿脑的发育起着关键作用,因为母体的甲状腺激素进入胎儿体内的量很少。
甲状腺激素的合成过程包括三步:目录1 (一)甲状腺腺泡聚碘2 (二)I-的活化3 (三)酷氨酸碘化与甲状腺激素的合成4 (四)甲状腺激素有贮存、释放、运输与代谢(一)甲状腺腺泡聚碘由肠吸收的碘,以I-形式存在于血液中,浓度为250μg/L,而μg/L内I-浓度比血液高20-25倍,加上甲状腺上皮细胞膜静息电位为-50mV,因此,I-从血液转运进入甲状腺上皮细胞内,必须逆着电化学梯度面进行主动转运,并消耗能量。
在甲状腺腺泡上皮细胞在底面的膜上,可能存在I-转运蛋白,它依赖Na+-K+-ATP酶活动提供能量来完全I-的主动转运,因为用哇巴因抑制ATP酶,则聚碘作用立即发生障碍。
有一些离子,如过氯酸盐的COO4-、硫氰桎卤的SCN-GnI-竞争转运机制,因此能抑制甲状腺的聚碘作用。
摘除垂体可降低聚碘能力,而给予TSH则促进聚碘。
用同位素(Na131I)示踪法观察甲状腺对放射性碘的摄取,在正常情况下有20%-30%的碘被甲状腺摄取,临床常用摄取放射性碘的能力来检查与判断甲状腺的功能状态。
甲状腺激素合成的原理
甲状腺激素的合成起源于甲状腺中的甲状腺滤泡细胞。
该过程主要包括以下几个步骤:
1.碘化:首先,甲状腺滤泡细胞从血液中摄取碘离子,并将其浓缩于甲状腺滤泡腔中。
2.合成甲状腺球蛋白(Tg):甲状腺滤泡细胞合成甲状腺球蛋白(Tg),并将其分泌到滤泡腔中。
3.甲亢原合成:Tg分子中含有氨基酸的酪氨酸和苯丙氨酸残基,这些残基可以被甲状腺过氧化物酶氧化为其对应的卤代酪氨酸和卤代苯丙氨酸。
这些卤代氨基酸被称为甲亢原(MIT)和二甲亢原(DIT)。
4.甲状腺激素合成:当甲亢原和二甲亢原相互结合时,就可以形成以下三种甲状腺激素之一:
- 三碘甲状腺原氨酸(T3)
- 四碘甲状腺原氨酸(T4)
- 反向T3(rT3)
这些激素随后被释放出来,并通过血液运输到身体的其他部分,从而影响新陈代
谢、生长和发育等重要过程。
甲状腺激素组成元素
甲状腺激素是影响人体生长和代谢的重要激素,具有调节蛋白质合成、脂肪酸燃烧和
能量代谢的作用。
甲状腺激素包括三种不同的组成元素,它们是:
1.甲状腺素(T4)
甲状腺素是由甲状腺合成的甲状腺激素中最常见的一种,占所有甲状腺激素的90%以上。
它的化学名为四碘甲状腺原氨酸(thyroxine),常简写为T4。
T4是由甲状腺滤泡细
胞合成的,在分泌之前它经过了一系列的化学反应。
T4的生物效应持续时间较长,其主要作用是促进细胞的代谢和生长。
2.三碘甲状腺原氨酸(T3)
T3是甲状腺激素中另一种重要组成元素,它是由T4经过甲状腺外周组织分解代谢而
成的。
T3的化学名为三碘甲状腺原氨酸(triiodothyronine),具有比T4更强的生物活性。
T3能够直接进入细胞核并与甲状腺激素受体结合,从而影响蛋白质合成和代谢率等生物过程。
3.钙化甲状腺素(Calcitonin)
钙化甲状腺素是一种由甲状腺C细胞产生的多肽激素,主要参与钙稳态的调节。
它是
维持骨骼健康的重要因子,能够抑制骨骼吸收和促进骨形成,以调节体内的钙平衡。
此外,钙化甲状腺素还能减少肾脏和肠道对钙的吸收,从而影响体内钙的浓度。