腰椎穿刺术操作指南
- 格式:doc
- 大小:792.00 KB
- 文档页数:4

神经内科检查技术与操作指南神经内科是专门研究神经系统疾病的科室,它涉及到多种疾病的诊断和治疗。
在神经内科的工作中,准确的检查和操作技术是非常重要的。
本文将就神经内科常见检查技术进行详细介绍,包括脑电图(Electroencephalogram, EEG)、脑脊液检查、神经肌肉电图(Electromyography, EMG)和脑磁图(Magnetoencephalography, MEG)等。
一、脑电图(EEG)脑电图是测量大脑皮层电活动的一项常见检查技术。
它通过在头皮上放置电极,记录大脑产生的电信号,以评估患者的脑功能状态。
在进行脑电图检查前,需要注意以下操作指南:1. 患者需要保持清醒状态,并避免饮用咖啡因或其他兴奋剂。
2. 在进行检查前,需要将头发清洗干净,以确保电极与头皮的良好接触。
3. 根据检查要求,一般需要记录静息状态和睡眠状态下的脑电图。
二、脑脊液检查脑脊液检查是通过取得脑脊液样本,进而分析其中的化学和细胞成分,以帮助诊断神经系统疾病。
在进行脑脊液检查时,需要遵循下列操作指南:1. 患者需要保持平卧位,并在抽取脑脊液时保持放松。
2. 在抽取脑脊液前,需要对患者的颈部或腰部进行消毒,以防止感染。
3. 抽取脑脊液时,应选择合适的穿刺点位,常见的有腰椎穿刺和颈椎穿刺。
三、神经肌肉电图(EMG)神经肌肉电图是一种通过记录神经和肌肉活动的电信号,评估神经肌肉系统功能的检查技术。
在进行神经肌肉电图检查时,应注意以下操作指南:1. 患者需要保持放松,并配合医生的操作。
2. 在进行检查前,需要将相关部位的皮肤清洗干净,以得到准确的电信号。
3. 医生会通过在皮肤上放置电极,并逐渐增加刺激强度来观察肌肉的反应。
四、脑磁图(MEG)脑磁图是一种测量大脑活动的非侵入性检查技术,它通过测量大脑产生的磁场来评估脑功能。
在进行脑磁图检查时,需要注意以下操作指南:1. 患者需要保持静息状态,并避免穿戴金属物品。
2. 在进行检查前,需要将头发清洗干净,以确保磁场的准确测量。

神经外科诊疗指南技术操作规范神经外科诊疗指南技术操作规范名目第一部分神经外科诊疗指南第一章神经胶质细胞瘤其次章脑膜瘤第三章脑垂体腺瘤第四章听神经瘤第五章隐性脊柱裂与脊髓栓系综合征第六章脊髓肿瘤第七章颅骨凹陷骨折第八章颅底骨折第九章硬膜外血肿第十章急性硬膜下血肿第十一章高血压脑出血第十二章脑室内出血其次部分技术操作常规第一章腰椎穿刺其次章脑室穿刺第一部分神经外科诊疗指南第一章神经胶质细胞瘤神经胶质细胞瘤起源于神经外胚层和神经间质细胞核神经实质细胞。
包括星形细胞瘤、多形性胶质母细胞瘤、少枝胶质细胞瘤、室管膜瘤、髓母细胞瘤、松果体瘤、脉络丛乳头状瘤等。
【诊断】1.颅内压增高:头痛、恶心、呕吐、视乳头水肿。
2.癫痫发作。
3.脑功能障碍:精神症状、语言障碍、运动障碍、感觉障碍等。
4.小脑胶质细胞瘤浮现共济失调及脑积水表现。
5.脑室系统胶质细胞瘤较早浮现脑积水表现。
6.脑干胶质瘤浮现颅神经历损、交错性瘫痪及脑积水表现。
7.头颅CT、MRI检查:有助于肿瘤部位、大小、性质、血运、瘤卒中、瘤周水肿等状况的判定。
8.脑血管造影检查:明确肿瘤血液供给及肿瘤与血管的关系。
【治疗】1.手术治疗:切除肿瘤,或并行内外减压术;伴有脑积水者行脑室外引流术或脑室分流术。
2.发射治疗:立体定位发射治疗或常规发射治疗。
3.化学治疗。
其次章脑膜瘤脑膜瘤起源于蛛网膜内皮细胞,根据发病部位可分为:大脑凸面脑膜瘤,矢状窦旁脑膜瘤,大脑镰旁脑膜瘤,脑室内脑膜瘤及多发脑膜瘤。
根据性质分为良性、恶性脑膜瘤。
【诊断】1.慢性颅内压增高。
2.局灶性体征:如矢状窦旁或大脑镰旁及大脑凸面脑膜瘤,多有癫痫、偏瘫、偏盲、偏身感觉障碍等,鞍区脑膜瘤有举行性眼力下降与视野缺损,可有内分泌功能失调。
3.颅骨X线片检查:慢性颅内压增高征象,大脑凸面脑膜瘤可见脑膜中动脉沟增宽,局部颅骨增生或被侵蚀而缺损。
4.头颅CT、MRI检查:脑膜瘤征象显然。
5.脑血管造影:可显示瘤周呈抱球状供给血管和肿瘤染色。

腰椎穿刺术操作指南
腰椎穿刺术是一种常见的医疗操作,用于诊断与治疗多种疾病。
该技术通过在腰椎穿刺点进入脊椎骨隧道,使医生可以获取腰椎骨
髓内液体样本或者进行注射治疗。
本文将为您提供关于腰椎穿刺术
的操作指南。
1. 准备工作:
在进行腰椎穿刺术之前,需要进行充分的准备工作。
首先,
医生需要与患者进行详细沟通,了解其病史、药物过敏情况及可能
存在的并发症风险。
同时,医生还需要评估患者是否适合进行该项
操作。
2. 仪器准备:
准备好所需的器械和消毒液。
标准的腰椎穿刺器械包括:注
射器、蛛网膜穿刺针、导管等。
确保这些器械在操作前已经进行完
全的清洁和消毒。
3. 选择合适的穿刺点:
根据患者的具体情况选择合适的穿刺点。
一般情况下,腰椎穿刺点位于第四、第五腰椎棘突下缘之间。
在选择穿刺点时,需要注意避开椎间盘和神经根。
4. 局麻:
使用无菌技术在穿刺点局部皮肤进行消毒,随后进行局部麻醉。
一般情况下,使用2%利多卡因或0.5%布比卡因进行局麻。
5. 穿刺:
在局麻生效后,医生将蛛网膜穿刺针插入穿刺点,朝向骶尖方向缓慢推进。
在穿刺过程中,医生需要对患者的疼痛感受进行密切观察,避免损伤重要组织和结构。
6. 获取样本或注射治疗:
当蛛网膜针进入腰椎骨髓内液体腔后,可以通过连接的导管进行腰椎骨髓内液体的采样。
同时,腰椎穿刺术也可以用于给药,例如注射麻醉药物或化疗药物。
7. 操作完成后:。

简述腰穿操作流程
腰穿操作流程如下:
1.术前评估:对患者进行相关评估,排除腰椎穿刺的禁忌证,如颅内压增高、局部皮肤感染等,明确腰椎穿刺的目的。
2.确定穿刺点:协助患者摆好体位,确定腰椎穿刺点,一般取L3-L4或L4-L5椎间隙。
3.局部消毒:对穿刺部位进行局部消毒,降低感染风险。
4.腰椎穿刺:注射麻醉药物后,进行腰椎穿刺术。
5.测压及放液:穿刺成功后接上测压管,嘱病人完全放松,平稳呼吸,将头稍伸直,双下肢改为半屈位,接上测压管,先测初压,如压力高时,不可放脑脊液,将针拔出;如压力不高,可缓慢放出需要量的脑脊液。
6.术后护理:术后应对穿刺部位加压覆盖,并去枕平卧6小时,预防相关并发症的发生。

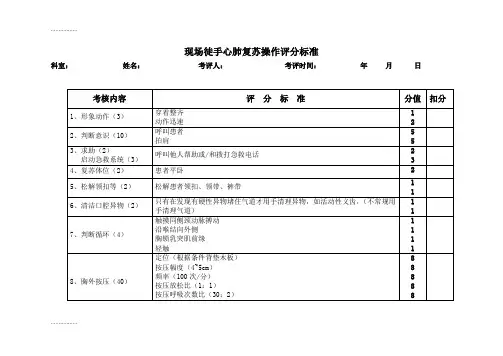
现场徒手心肺复苏操作评分标准科室:姓名:考评人:考评时间:年月日..................................国际心肺复苏(CPR)指南的标准..................................外科医师手术技能考评标准.................考评人:考评时间:年月.................医务人员基本操作(换药术)评分标准..................................:医务人员基本操作(腹膜腔穿刺术)评分标准..................................医务人员基本操作(骨髓穿刺术)评分标准..................................:医务人员基本操作(胸膜腔穿刺术)评分标准..................................:医务人员基本操作(腰椎穿刺术)评分标准..................................:医务人员基本操作(膀胱穿刺术)评分标准..................................:2007陕西省医疗机构医务人员体检技能评分标准..................................:全身体格检查考核标准一. 一般检查及生命体征(4.5)1. 准备和清点器械(0.5)2. 自我介绍(0.5)3. 观察发育、营养、面容、表情、意识、体形等一般状态(0.5)4. 当受检者在场时洗手(0.5)5. 测量体温(0.5).................6. 触诊桡动脉至少30秒(0.5)7. 用双手同时触诊桡动脉(0.5)8. 检查呼吸频率(0.5)9. 测上肢血压二次(0.5)二. 头部(15)1. 观察头部外形、毛发分布、异常运动等(0.5)2. 触诊头颅,注意有无压痛、包块(0.5)3. 视诊双眼及颜面(0.5)4. 分别检查左右眼的近视力(近视力表) (0.5)5. 检查下睑结膜、球结膜和巩膜(0.5)6. 检查泪囊(0.5)7. 翻转上睑,检查上睑、球结膜和巩膜(0.5)8. 检查面神经运动功能(皱额、闭目) (0.5)9. 检查眼球运动(检查六个方位) (0.5) .................10. 检查瞳孔直接对光反射(0.5)11. 检查瞳孔间接对光反射(0.5)12. 检查调节反射、辐辏反射(0.5)13. 观察双侧外耳及耳后区(0.5)14. 触诊双侧外耳及耳后区(0.5)15. 触诊颞颌关节及其运动(0.5)16. 分别检查双耳听力(0.5)17. 观察外鼻(0.5)18. 触诊外鼻(0.5)19. 观察鼻前庭、鼻中隔(0.5)20. 分别检查左右鼻道通气状态(0.5)21. 检查上颌窦,注意肿胀、压痛、叩痛(0.5)22. 检查额窦,注意肿胀、压痛、叩痛(0.5)23. 检查筛窦,注意压痛(0.5) .................24. 观察口唇、牙齿、上颌、舌质和舌苔(0.5)25. 借助压舌板检查颊黏膜、牙齿、牙龈、口底(0.5)26. 借助压舌板检查口咽部、扁桃体(0.5)27. 检查舌下神经(伸舌) (0.5)28. 检查面神经运动功能(露齿、鼓腮或吹口哨) (0.5)29. 检查三叉神经运动支(触双侧嚼肌,或以手对抗张口动作) (0.5)30. 检查三叉神经感觉支(上、中、下三支) (0.5)三. 颈部(9.0)1. 暴露颈部(0.5)2. 观察颈部外形和皮肤、颈静脉充盈和颈动脉搏动情况(0.5)3. 观察颈椎屈曲及左右活动情况(0.5)4. 检查副神经(耸肩及对抗头部旋转) (0.5)5. 触诊耳前淋巴结(0.5)6. 触诊耳后淋巴结(0.5).................7. 触诊枕后淋巴结(0.5)8. 触诊颌下淋巴结(0.5)9. 触诊颏下淋巴结(0.5)10. 触诊颈前淋巴结前组(0.5)11. 触诊颈后淋巴结(0.5)12. 触诊锁骨上淋巴结(0.5)13. 触诊甲状软骨(0.5)14. 触诊甲状腺峡部(配合吞咽) (0.5)15. 触诊甲状腺侧叶(配合吞咽) (0.5)16. 分别触诊左右颈动脉(0.5)17. 触诊气管位置(0.5) 。

一、适应证1.诊断性穿刺:(1)、用于脑积水、颅内压升髙测压、早期颅高压的诊断性穿刺一有测立脑脊液压力(脊髓梗阻性病变f必要时进行脑脊液的动力学检查):(2)、诊断脑脊髓炎症性病变(结核/貞•菌/化脓性/病毒性)、脑脊髓血管病变(缺血性/出血性/蛛网膜下腔岀血)、颅脑外伤(脑箴荡、脑挫裂伤的鉴別)、脱简鞘变性病变、(免疫査IgG/lgA/IgM)\脑瘤病变,了解有无颅内出血、感染、蛛网膜下腔岀血的诊断性穿刺等一常用检查脑脊液常规、生化、细胞学、免疫学和细菌学等):(3)、用于蛛网膜囊肿等区别阻塞性和非阻塞性脊髓病变:行气脑造影和脊髓腔碘油造影一向蛛网膜下腔注入造影剂(碘汕或空气行脑或脊髓造影,了解蛛网膜下腔是否阻塞,以诊断颅内疾病;或核素脑池造影了解脑脊液漏的定位。
(4〉、不明原因昏迷、抽搐等病的鉴别诊断。
2.治疗性穿刺:(1)、脑室出血术后、外伤性或自发性蛛网膜下腔出血(动脉瘤栓塞术后)的治疗:行引流血性脑脊液,减少脑积水的发生:(2)、颅内、脊髓感染的治疗:脑膜炎、脑蛛网膜炎和脑炎时,放出炎性分泌物和鞘内给药; (3)、正压性脑积水:某些也可放取适量脑脊液以降低颅内压和改善临床症状:(4)、手术中放脑脊液:减少颅内内容物体积,增加手术显需:(5)、腰穿麻醉:用于下腹及盆腔等手术。
二、禁忌证(1)、疑有严重颅内压增髙、有明显视乳头水肿或有双瞳不等大、呼吸抑制、去皮层强直、脑疝先兆者,禁忌穿刺。
(2)、患者处于休克、严重感染(败血症)、全身极度衰竭或濒危、心肺功能不全(腰穿屈曲可引起心跳、呼吸停止)禁忌穿刺。
(3)、穿刺局部皮肤或脊柱有感染或防因穿刺后可将感染带入中枢神经系统:(4)、穿刺部位腰椎畸形、卄质破坏者,不能穿刺成功。
(5)、颅内占位性病,尤英是颅后窝有占位性病变、髙颈段脊髓肿物(上颈髄)或脊腌外伤者的急性期禁忌穿刺,可加重脊骷的受压,均可引起呼吸甚至心跳停止而死亡;(6)、血液系统疾病:凝血功能异常(PLT<50X109/L)或有出血性疾病:(7)、开放性颅脑损伤或有脑脊液漏,腰穿可致颅内感染(中华医学会操作指南P1)O三、术前准备1、签订手术同意书:向患者及其代理人介绍检查目的、意义、手术并发症:可能发生以下并发症一如麻醉意外、颅内感染、出现岀1血、血肿或岀血加重、头痛、神经刺激症状、尿储留、一过性的下肢感觉异常或截瘫等、马尾部的神经根损伤或神经损伤症状(不可恢复的下肢感觉异常或截瘫等)、低颅压综合症、脑疝等;并消除患者恐惧和良好配合,只有安静配合的患者才能真实反映患者颅内压变化。

神经内科诊疗规范和操作指南目录一、神经内科疾病诊疗指南1、短暂性脑缺血发作 (3)2、脑梗死 (4)3、脑出血 (8)4、蛛网膜下腔出血 (10)5、病毒性脑炎 (12)6、急性脊髓炎 (13)7、吉兰-巴雷综合征 (15)8、癫痫 (16)9、癫痫持续状态 (18)10、帕金森病 (21)二、神经内科疾病操作规范1、腰椎穿刺术 (23)2、心肺复苏术 (25)临床治疗指南疾病诊疗规范神经内科汇编【短暂性脑缺血发作】一、病史采集1.发病年龄、诱因,发作形式、持续时间、复发形式。
2.恢复完全否,是否留有后遗症。
3.既往是否有糖尿病、高脂血症、高血压、动脉炎等病史。
二、体格检查1.全身检查:体温、脉搏、呼吸、血压、神志、体位、面色、全身系统检查。
2.专科检查:(1)大血管搏动情况,有无杂音;(2)心脏有无杂音,节律规则否,大小等;(3)发作时体征。
三、辅助检查1.头部CT、MRI检查;2. 血糖、血脂、血常规、尿常规、大便常规、凝血四项;3. 颈动脉系统及心脏彩超,经颅TCD,必要时行DSA或MRA检查。
四、临床诊断多数病人年龄50~70岁,患者多伴有高血压、动脉粥样硬化、糖尿病或高脂血症等脑血管病危险因素。
突然发病,持续时间为5~20分钟,多在1小时内缓解,最长不超过24小时,局灶性脑或视网膜功能障碍,恢复完全,不遗留神经功能缺损症状,结构影像学(CT、MRI)检查无责任病灶;常反复发作,多为刻板性。
凡临床症状持续超过1小时且神经影像学检查有明确病灶者不宜称为TIA。
根据颈动脉系统和椎基底动脉系统不同而表现不同。
1.颈动脉系统TIA:单眼一过性黑蒙、失明,发作性偏瘫或单瘫,可伴失语、偏身感觉障碍及偏盲。
2.椎基底动脉TIA:阵发性眩晕、恶心、呕吐,很少耳鸣,也可出现复视,眼震,共济失调,平衡障碍,构音障碍及交叉瘫。
3.实验室检查有时可发现高血压,高血糖,血液高凝等,有时也可发现心脏的节律异常及杂音等。


临床诊疗技术规范篇一:《临床诊疗指南》和《临床技术操作规范》目录十堰市人民医院购书目录篇二:《临床诊疗指南》《临床技术操作规范》学习安排-2013呼吸内科《临床诊疗指南》《临床技术操作规范》学习安排篇三:临床诊疗技术操作常规临床诊疗技术操作常规01心肺复苏术适应证【5分】因各种原因所造成的循环骤停(包括心搏骤停、心室纤颤及心搏极弱)禁忌证【5分】(1)胸壁开放性损伤。
(2)肋骨骨折。
(3)胸廓畸形或心包填塞。
(4)凡已明确心、肺、脑等重要器官功能衰竭无法逆转者,可不必进行复苏术。
如晚期癌症者。
操作方法【8分】心肺复苏(CPR)是一个连贯、系统的急救技术,各个环节应紧密结合不间断地进行。
现场心肺复苏术的步骤如下:(1)证实:迅速用各种方法刺激病人,确定是否意识丧失,心跳、呼吸停止。
主要采取“一看”:看形态、面色、瞳孔;“二摸”摸股动脉、颈动脉搏动;“三听”:听心音。
证实病人心跳停止后应立即进行抢救。
(2块硬板,尽量减少搬动病人。
(2分)(2)体位:一般要去枕平卧,将病人安置在平硬的地面上或在病人背后垫一分)(3)畅通呼吸道:其操作方法是仰额举颌法:一手置于前额使头部后仰,另一手的示指与中指置于下颌骨近下颏或下颌角处,抬起下颏(颌)。
有假牙托者取出。
(转载于: 小龙文档网:临床诊疗技术规范)(2分)分)分)②用按于前额之手的拇指和示(4)人工呼吸:一般可采用口对口呼吸、口对鼻呼吸、口对口鼻呼吸(婴幼儿)。
(2方法:【22分】①在保持呼吸道通畅的位置下进行;(1指,捏住病人的鼻翼下端;(1人的口部完全包住;(2起为止; (2分)③术者深吸一口气后,张开口贴紧病人的嘴,把病分)④深而快地向病人口内用力吹气,直到病人胸廓向上抬分)⑤一次吹气完毕后,立即与病人口部脱离,轻轻抬起头部,面向病人胸部,吸入新鲜空气,以便作下一次人工呼吸。
同时使病人的口张开、捏鼻的手也应放松,以便病人从鼻孔通气,观察病人胸廓向下恢复,并有气流从病人口内排出;(2分)⑥吹气频率:12-20次/min.但应与心脏按压成比例。

腰椎穿刺术操作指南腰椎穿刺术,也称为腰穿手术,是一种常见的医疗程序,用于诊断和治疗多种疾病和病症。
该术语用于描述一种将医疗器械插入腰椎骨间隙以收集体液样本、注射药物或进行其他治疗目的的过程。
腰椎穿刺术操作需要非常谨慎和精确的操作技巧,以确保安全和有效的结果。
本文将提供关于腰椎穿刺术操作的详细指南。
一、术前准备1. 患者评估:在进行腰椎穿刺术之前,医务人员应详细评估患者的病史、症状和患者的身体状况,以确保患者适合进行该手术。
2. 同意书:患者和医生应签署一份详细的同意书,说明腰椎穿刺术的风险和好处以及可能的并发症。
3. 术前准备:患者应在手术前清空膀胱,并换上手术服。
医务人员应提供必要的镇静剂和麻醉剂,以确保患者在手术过程中保持镇静和舒适。
二、操作步骤1. 定位:医务人员应使用无菌技术对患者进行定位,并标记适当的穿刺点。
通常情况下,腰椎穿刺术在第四和第五腰椎之间进行,但具体的穿刺点可能因个体差异而有所不同。
2. 局部麻醉:医务人员应使用局部麻醉药物,例如利多卡因,麻醉穿刺点和周围区域,以减轻患者的疼痛和不适感。
3. 穿刺操作:医务人员应使用无菌的穿刺针,根据穿刺点的标记进行穿刺。
针头应与脊椎平行插入,并逐渐向下倾斜,直到穿刺进入腰椎骨间隙。
穿刺过程中,医务人员应密切观察患者的反应,以确保操作的准确性和安全性。
4. 收集样本/注射药物:一旦穿刺到达目标位置,医务人员可以使用穿刺针收集脑脊液样本进行诊断分析,或注射药物进行治疗。
在进行这些步骤时,医务人员应确保操作的精确性和无菌性,以避免任何并发症的发生。
5. 穿刺结束及处理:一旦完成样本收集或药物注射,穿刺针应从患者身体中缓慢而逐渐地拔出。
医务人员应根据需要进行适当的处理,例如涂抹适当的药物或胶带来减轻患者的不适。
三、术后护理和监测1. 监测:医务人员应密切监测患者在手术后的情况,包括血压、脉搏和呼吸等生命体征指标。
他们还应观察患者是否出现头痛、恶心、呕吐等不适症状。
【最新整理,下载后即可编辑】目录第一章胸外科常见疾病诊疗常规 (1)第一节胸部外伤 (1)第二节食管癌 (8)第三节贲门癌 (17)第四节贲门失驰缓症 (20)第五节食管裂孔疝 (21)第六节肺癌 (23)第七节支气管扩张症 (38)第八节慢性脓胸 (41)第九节肺结核病 (44)第十节纵隔肿瘤 (48)第十一节电视胸腔镜诊疗常规 (54)第十二节电视纵隔镜术 (61)第二章胸部手术前后处理 (70)第三章胸外科常用操作技术规范 (74)第一节胸腔闭式引流术 (74)第二节纤维(电子)支气管镜检查术 (76)第三节支气管造影术 (78)【最新整理,下载后即可编辑】第四节胸部CT针吸活检 (80)第五节颈部前斜角肌淋巴结活组织检查 (82)第六节支气动脉造影及灌注化疗 (82)第七节环甲膜穿刺术 (85)第八节食管扩张术 (86)第四章常用临床技术操作 (89)第一节胸膜腔穿刺术 (89)第二节腹腔穿刺 (91)第三节心包腔穿刺术 (92)第四节骨髓穿刺术及骨髓活体组织检查术 (94)第五节腰椎穿刺术 (99)附录一大手术后深静脉血栓及肺栓塞预防 (102)附录二压疮诊疗与护理规范 (112)附录三心肺复苏诊疗规范 (115)【最新整理,下载后即可编辑】第一章胸外科常见疾病诊疗常规第一节胸部外伤一、肋骨骨折【定义】肋骨的连续性中断称之,分单根和多根肋骨骨折,常由外伤引起。
【诊断】(一)病史:有胸部外伤史。
(二)体格检查:1·骨折处有压痛,胸廓挤压痛,有时可能们及骨擦感。
2·严重肋骨骨折(特别合并血气胸者)有呼吸急促、鼻翼煽动、紫绀,脉搏增快,血压降低。
3·如有胸膜、肺损伤,胸壁可们及皮下气肿,合并血气胸可出现气管移位,患侧呼吸音减弱,叩诊鼓音(气胸)或实音(血胸)。
4,多根多处肋骨骨折可见伤处胸壁塌陷,有反常呼吸运动。
(三)辅助检查l·X线摄片:可明确诊断,了解肋骨骨折的部位、范围以及有无血、气胸。
腰椎穿刺术操作指南腰椎穿刺术操作指南一、概述腰椎穿刺术是一种通过腰部皮下组织和椎骨间隙穿刺,进入脊髓腔或硬膜外腔进行检查、治疗或麻醉的操作方法。
本操作指南旨在提供腰椎穿刺术的详细步骤,以确保操作的安全性和准确性。
二、适应症腰椎穿刺术适用于以下情况:1、脑脊液检查,如脊髓炎、脑膜炎等疾病的诊断;2、脊髓麻醉和硬膜外麻醉;3、脊髓腔内治疗,如脊髓穿刺引流等。
三、术前准备1、与患者进行充分的沟通和解释,取得患者的同意;2、检查患者的病史和体征,确保患者适合进行腰椎穿刺术;3、测量患者的血压、心率、体温等生命体征;4、准备好所需的器械和药物,如穿刺针、消毒液、麻醉药物等;5、提前评估患者的危险因素,如出血倾向、感染等。
四、操作步骤1、让患者保持侧卧位,膝关节弯曲,头部稍微下垂,以充分张开腰椎间隙;2、消毒穿刺部位,避免交叉感染;3、局部麻醉,使用2%利多卡因或其他局麻药;4、用一个透明膜覆盖穿刺部位,以便观察穿刺过程;5、使用穿刺针进行穿刺,注意穿刺方向和深度;6、穿刺针进入硬膜外腔后,检查脑脊液流出情况;7、完成操作后,缓慢拔出穿刺针,观察有无出血等并发症;8、激活血压控制机制,确保患者的生命体征稳定。
五、术后护理1、观察患者的生命体征,包括血压、脉搏、呼吸频率等;2、监测患者的疼痛程度,必要时给予适当的止痛药物;3、监测脑脊液引流情况,避免并发症的发生;4、定期检查穿刺部位,观察有无感染迹象;5、给予患者充分的休息和康复时间。
六、附件本文档涉及的附件包括:1、腰椎穿刺术操作记录表2、穿刺针规格和选择指南3、穿刺部位消毒液选择指南七、法律名词及注释1、脊髓腔:指脊椎骨和脊髓软膜之间的空隙,包括硬脊膜和软脊膜。
2、硬膜外腔:指硬脊膜和蛛网膜之间的空隙,脑脊液流动的通道之一。
3、局麻药:局部麻醉药物,用于麻醉局部组织以减轻疼痛感。
4、并发症:指在操作过程中或术后可能出现的意外事件或异常反应。
5、透明膜:通常指聚乙烯薄膜,用于保护无菌环境和观察穿刺过程。
神经内科诊疗指南技术操作规范目录第一部分神经内科诊疗指南第一章偏头痛第二章晕厥第三章短暂脑缺血发作第四章脑梗死第五章脑出血第六章蛛网膜下腔出血第七章急性脊髓炎第八章急性炎症性脱髓鞘性多发性神经病第九章帕金森病第十章特发性震颤第十一章周期性麻痹第十二章重症肌无力第十三章癫痫第十四章面神经炎第十五章颅内高压的病因及治疗第十六章亚急性联合病变第十七章单纯疱疹病毒脑炎第十八章血管性痴呆第十九章运动神经元病第二十章呼吸机麻痹第二部分神经内科技术操作规范一、腰椎穿刺术二、脑脊液动力学检查三、侧脑室持续引流术四、经皮颅骨小钻孔脑内血肿穿刺术五、神经系统检查神经内科诊疗指南第一章偏头痛偏头痛(migraine)是一种反复发作的血管性头痛,呈一侧或双侧疼痛,常伴恶心或呕吐,对光或声音刺激敏感,少数典型者发作前可出现各种视觉、感觉、运动等先兆。
常有家族史。
在女性中多见,常在青春期起病,少数在成人期或儿童期起病。
根据不同的临床表现分为多种类型:普通型、典型、基底动脉型、眼肌麻痹型、偏瘫型、视网膜、偏头痛等位症等。
【诊断】偏头痛诊断标准(国际头痛学会)一、无先兆的偏头痛1、至少5次下述2~4的发作2、头痛持续4~72小时(未经治疗或无效的治疗)3、头痛至少具有下列2个特征(1)一侧性(2)搏动性(3)中等强度或剧烈(影响日常生活)(4)上楼或其他类似的日常活动使之加重4、头痛中至少有下列的1项(1)恶心和或呕吐(2)畏光及畏声5、至少有下列之一(1)病史、体检包括神经系统检查显示非继发性头痛(2)病史,及-或体检,和-或神经系统检查显示为继发性头痛,但被进一步检查所否定(3)有继发性头痛,但首次偏头痛发作与引起继发性头痛的疾病在时间上无关二、有先兆的偏头痛1、至少2次下述2的发作。
2、下列4项中至少有3项(1)有一次或多次完全可逆的先兆,先兆的症状表明局灶性大脑皮层和-或脑干功能障碍(2)至少1种先兆逐渐出现超过4分钟或多种先兆依次出现(3)先兆持续时间不超过60分钟(1种以上先兆,时间可按比例延长)(4)先兆后头痛与先兆间隔不定,少于60分钟(也可在先兆前或与先兆同时)3、至少有下列之一(1)病史、体检包括神经系统检查显示非继发性头痛。
神经内科诊疗指南技术操作规范目录第一部分神经内科诊疗指南第一章偏头痛第二章晕厥第三章短暂脑缺血发作第四章脑梗死第五章脑出血第六章蛛网膜下腔出血第七章急性脊髓炎第八章急性炎症性脱髓鞘性多发性神经病第九章帕金森病第十章特发性震颤第十一章周期性麻痹第十二章重症肌无力第十三章癫痫第十四章面神经炎第十五章颅内高压的病因及治疗第十六章亚急性联合病变第十七章单纯疱疹病毒脑炎第十八章血管性痴呆第十九章运动神经元病第二十章呼吸机麻痹第二部分神经内科技术操作规范一、腰椎穿刺术二、脑脊液动力学检查三、侧脑室持续引流术四、经皮颅骨小钻孔脑内血肿穿刺术五、神经系统检查神经内科诊疗指南第一章偏头痛偏头痛(migraine)是一种反复发作的血管性头痛,呈一侧或双侧疼痛,常伴恶心或呕吐,对光或声音刺激敏感,少数典型者发作前可出现各种视觉、感觉、运动等先兆。
常有家族史。
在女性中多见,常在青春期起病,少数在成人期或儿童期起病。
根据不同的临床表现分为多种类型:普通型、典型、基底动脉型、眼肌麻痹型、偏瘫型、视网膜、偏头痛等位症等。
【诊断】偏头痛诊断标准(国际头痛学会)一、无先兆的偏头痛1、至少5次下述2~4的发作2、头痛持续4~72小时(未经治疗或无效的治疗)3、头痛至少具有下列2个特征(1)一侧性(2)搏动性(3)中等强度或剧烈(影响日常生活)(4)上楼或其他类似的日常活动使之加重4、头痛中至少有下列的1项(1)恶心和或呕吐(2)畏光及畏声5、至少有下列之一(1)病史、体检包括神经系统检查显示非继发性头痛(2)病史,及-或体检,和-或神经系统检查显示为继发性头痛,但被进一步检查所否定(3)有继发性头痛,但首次偏头痛发作与引起继发性头痛的疾病在时间上无关二、有先兆的偏头痛1、至少2次下述2的发作。
2、下列4项中至少有3项(1)有一次或多次完全可逆的先兆,先兆的症状表明局灶性大脑皮层和-或脑干功能障碍(2)至少1种先兆逐渐出现超过4分钟或多种先兆依次出现(3)先兆持续时间不超过60分钟(1种以上先兆,时间可按比例延长)(4)先兆后头痛与先兆间隔不定,少于60分钟(也可在先兆前或与先兆同时)3、至少有下列之一(1)病史、体检包括神经系统检查显示非继发性头痛。
腰椎穿刺置管操作规范1.引言腰椎穿刺置管是一种常见的医学操作,用于采集脑脊液样本、注射药物或者引导其他治疗措施。
为了确保操作安全和准确性,制定本操作规范以指导医务人员进行腰椎穿刺置管操作。
2.操作准备在进行腰椎穿刺置管操作前,医务人员应做好以下准备工作:检查器械完整性和清洁度;确保患者处于适当的体位,通常为横卧位且双腿屈曲;解释操作过程和风险给患者及其家属,并征得患者的同意;随时准备应急设备和药物,如紧急复苏车、吸氧设备等。
3.操作步骤3.1 消毒准备医务人员应穿戴好洁净手术衣、手套,佩戴口罩、帽子等防护措施;使用医用消毒剂对患者腰部进行消毒,采用“中心-外围-外围-中心”的顺序;用无菌巾包裹准备好的穿刺器械,并确保器械无污染。
3.2 定位和麻醉利用解剖标志物,确定穿刺点位,通常是第3~4腰椎间隙或第4~5腰椎间隙;局部麻醉,通常使用2%的利多卡因,注意麻醉深度和正确的注射方法。
3.3 穿刺置管在确认麻醉效果的前提下,使用穿刺针缓慢进入皮肤、皮下组织和韧带;感知到阻力减轻时,改变进针方向,针尖与脊髓法线平行;当感知到蛛网膜下腔时,停止进针,将切开器械插入,打开截止器接入穿刺管。
3.4 操作注意事项操作过程中保持轻柔,避免快速或剧烈动作,以减少患者的不适;确保穿刺管的位置稳固,并与蛛网膜下腔保持连通;在操作过程中注意观察患者的生命体征和疼痛反应;操作完成后,固定引流管和贴好敷料。
4.操作风险及并发症腰椎穿刺置管操作具有一定的风险性和并发症,包括但不限于:感染:操作过程中未严格消毒、操作者无菌操作等可能导致感染;出血:穿刺操作可能损伤血管导致出血;神经损伤:错误穿刺或不适当操作可能导致神经损伤;失眠:少数患者可能出现失眠等并发症。
5.操作后注意事项操作完成后,及时清理操作区域,妥善处理使用过的器械;观察患者的症状和体征变化,密切监测脑脊液引流情况;给予患者适当的饮食和休息,避免剧烈运动和体位改变。
6.结束语腰椎穿刺置管操作是一项需要严格操作的医学技术,本操作规范为医务人员提供了一套操作指南,从而确保操作的安全、准确和规范。
临床技能实验学一、课程说明:课程编号:220005Z11课程名称:临床技能实验学/Clinical Skills课程类别:必修学时与学分:48学时,1.5学分先修课程:基础医学相关课程、诊断学等适应专业:五年制临床医学、麻醉、精神专业教材及参考书:1、临床技能学,沈守荣主编,第二版,人民卫生出版社,2011年;2、中国医学生临床技能操作指南,陈红主编,第二版,人民卫生出版社,2014年;3、湘雅临床技能培训教程,陈翔、吴静主编,第一版,高等教育出版社,2016年。
二、课程设置的目的意义:临床技能操作是医学教育的重要组成部分,对提高医学生的综合素质,培养医学生创新精神和实践能力起着不可替代的作用。
临床技能实验学是“以加强临床技能操作能力为主线,以基本临床技能操作、专科临床技能操作、综合临床技能操作为教学内容”的实践型课程,课程教学内容与临床内、外、妇、儿、麻醉、护理、影像医学等多学科的实践教学内容有机整合,分为临床技能实验学(一),临床技能实验学(二),临床技能实验学(三),分三个学期进行学习,主要侧重于医学生对临床技能的掌握,注重各项技能操作的规范、有序,重在加强医学生实践能力和动手能力的培养。
在教学内容方面,根据“执业医师法”的规定,扩展了当前执业医师考试所需掌握的实践技能内容,丰富了临床技能教学内容,凸显了临床技能实验学“阶段性”、“层次性”和“整体性”的特色。
三、课程的基本要求临床技能实验学学习采取老师指导、自由训练的形式,重新组合临床技能训练内容,将基础解剖模型、局部功能模拟教学模型、生理驱动模型等模拟教学方法、手段、器具以及动物手术操作训练整合应用到医学生的临床技能培训中,充分利用SP及各种人具模型、反复训练,强化记忆,提高沟通交流技巧,强化各项临床技能的知识点的掌握,规范各项临床技能的操作,培养团队协作精神,注重科学的临床思维及自主学习能力的培养,达到提高综合素质的目的。
四、教学内容、重难点设计及教学设计临床技能实验学是一门实践型课程,全部课程为技能操作见习课。
腰椎穿刺术操作指南(Lumbar Puncture)Miles S. Ellenby, M.D., Ken Tegtmeyer, M.D., Susanna Lai, M.P.H.,and Dana A.V. Braner, M.D.From the Department of Pediatrics, Division of Pediatric Critical Care, Doernbecher Children’s Hospital, Oregon Health and Science University, Portland. Address reprint requests to Dr. Tegtmeyer at the Department of Pediatrics, Division of Pediatric Critical Care, Doernbecher Children’s Hospital, Oregon Health and Science University, Mail Code CDRC-P, 707 SW Gaines St., Portland, OR 97239-2901, or at tegtmeye@.N Engl J Med 2006;355:e12.腰椎穿刺术可以用于临床诊断及治疗。
鉴于其禁忌症、相关的解剖结构,操作过程中应遵循安全、有效的原则,操作时尽量减少并发症的风险。
尽管穿刺的并发症比较少见,但是这些并发症是潜在的,有时甚至会威胁患者生命。
操作者要真正掌握腰穿的适应症、禁忌症及操作技术,这样可以最低限度的降低穿刺的风险。
适应症:腰椎穿刺术目的是获得脑脊液标本(CSF),以诊断感染、炎症、肿瘤,代谢过程(表1)。
治疗性指征包括:鞘内注射化学药物、抗生素和麻醉药物。
表1:腰椎穿刺适应症腰穿诊断的疾病分类脑脊液的试验方法感染性疾病细胞计数,分类,检测葡萄糖、蛋白及培养病毒性、细菌性,或真菌性脑膜炎,脑炎炎性过程髓磷脂碱性蛋白的测定,细胞计数,脑脊液培养多发性硬化症格林-巴利综合征各种肿瘤性疾病细胞计数、细胞浓缩后涂片各种代谢性疾病乳酸,丙酮酸,葡萄糖,蛋白质的测定治疗性指征许多需要采取低体位麻醉过程麻醉毒品布比卡因脑室和某些类型的脑膜炎注射抗生素万古霉素庆大霉素一些白血病和淋巴瘤化疗氨甲喋呤禁忌症:由于患者腰椎穿刺体位的原因,可能会出现心肺功能不全;患有心肺疾病的患者应该避免实施腰椎穿刺术1。
当有颅内疝体征时,由于颅内压升高,出现脑疝,潜在性颅内压升高及局灶性神经系统病变时,均应避免实施腰椎穿刺术。
如果考虑上述病变,腰椎穿刺前,应该施行颅脑CT,但是颅脑CT扫描并不能明确揭示颅内高压2。
凝血功能障碍会增加脊髓内出血的风险,尽管凝血功能障碍达到何种水平会增加出血的风险尚不清楚。
既往接受过腰椎手术的患者,如果放射科医生使用影像学技术,会增加腰椎穿刺的成功性。
设备:商用腰椎盘包括必要的设备,包括:带针芯的穿刺针,消毒剂,洞巾,样本管,测压管。
最好采用22号针头,因为小针孔会减少脑脊液泄露的危险。
通常情况下,婴幼儿应用长度为1.5英寸(3.8厘米)的穿刺针,儿童采用2.5英寸(6.3厘米),成人采用3.5英寸(8.9厘米)。
体位:腰穿前,应该确定患者是取侧卧位还是坐位。
最好选择侧卧位,目的是可以获得准确的进针路径及减少腰穿后的头痛。
如果患者不能够自动配合体位,可以取左侧卧位、右侧卧位或者垂直位。
一旦确定体位后,应该指示患者背部屈曲,像胎儿或者弯成“猫”形,尽量暴露棘突间隙。
坐位时,腰椎应该与床垂直;当取侧卧位时,腰椎应该与床平行。
患者的正确体位体表标记:在双侧髂嵴最高点,画一条可视连接线,与腰部中线交点,大约为L4棘突。
在L3与L4,或L4与L5之间进针,因为上述棘突间隙低于脊髓的末端。
在进行皮肤消毒或准备局麻前,应该在穿刺点部位做记号,因为消毒后可能会使记号消失。
可以使用皮肤记号笔标注正确的穿刺部位。
术前准备:当带好手套后,使用正确的消毒剂消毒皮肤,使用聚维酮碘或者氯已定溶液,沿穿刺点为中心做环形消毒,并相应扩大消毒区域,之后采用无菌洞巾覆盖操作区。
止痛及镇静:腰椎穿刺术是一个疼痛和焦虑激发的过程。
一般情况下,采用局麻即可。
在消毒皮肤前,操作者可以使用局麻膏。
当皮肤消毒及铺洞巾后,局麻药膏可以渗透至皮下。
也可以使用全身性镇痛药或者止痛药。
腰椎穿刺术:一旦确定穿刺部位后,开始进针,针芯固定到位,进针点为确定穿刺点下部棘突的上缘,向头部偏斜15度角,好像是对准肚脐的方向。
最近的数据显示:采用“铅笔尖”样的细针穿刺可以降低术后疼痛的风险3,这是由于细针可以减少对硬脊膜囊的切断伤,从而可以减少脑脊液的渗漏。
一般情况下,采用斜面针进行穿刺,斜面针应处于矢状位(前后位),目的是减少对硬脊膜的切断左右,仅仅会出现较少的渗漏作用,穿刺针应与棘突相平行。
如果体位正确,穿刺针应该可以正确通过皮肤、皮下组织、棘上韧带、棘间韧带、黄韧带硬膜外腔(包括内部的脊椎静脉丛)、硬脊膜、蛛网膜、进入到蛛网膜下腔(此腔隙有马尾神经通过)。
当穿刺针通过黄韧带时,会有明显的落空感,当出现落空感后,将针芯撤回2mm,允许脑脊液流出4,如果穿刺过程不成功,遇到骨性抵抗,将穿刺针撤回到皮下组织,并不撤离皮肤,再次进针。
一旦穿刺针进入到蛛网膜下腔,脑脊液将流出。
如果腰椎穿刺造成创伤,脑脊液可能有淡淡的血色,再次收集脑脊液时,脑脊液不会再出现血色,除非血液来源于蛛网膜下腔。
如果脑脊液流出缓慢,操作者可以转动穿刺针90度,这是因为神经根可能与穿刺针斜面贴的比较紧密。
正确的进针角度脑脊液压力测定:仅当患者取侧卧位时,才可以测定脑脊液压力。
连接测压管与穿刺针,应在采集脑脊液标本前进行测压,在测压管中脑脊液平面不再上升时读数,测压时可能会看到压力平面随心脏或呼吸运动而波动。
标本采集:脑脊液自动流至样本管内;在采样过程中,不能采取抽取方式,因为即使少量的负压也会导致出血。
采取的脑脊液量应尽量少(一般为3~4ml)。
也可从测压管采集脑脊液,将测压管患者端闭合,将脑脊液流至采集管中。
收集到足够的脑脊液后,将针芯归位,拔出穿刺针。
随访:消毒穿刺部位,无菌纱布覆盖。
尽管目前普遍认为穿刺后应卧床休息,但是卧床休息并不能减少腰穿后头痛的发生率。
并发症:肥胖患者穿刺比较困难,对操作者来讲,是一个挑战,这是因为比较难以进行体表标志定位。
骨性关节炎,强直性脊柱炎,脊柱侧后凸畸形,既往接受过腰椎手术,椎间盘退变性疾病等,均可使腰椎穿刺术难度增加。
对于上述患者,有必要与麻醉医生或者介入科医生协商,这样可以增加穿刺的成功率。
腰椎穿刺的并发症包括:脑疝、心肺功能不全、穿刺部位或牵涉痛、头痛、出血、感染、蛛网膜下腔表皮样囊肿、脑脊液漏。
最常见的并发症是头痛,在操作的48小时内,头痛的发生率约为36.5%,头痛发生的原因:脑脊液由穿刺点部位泄露,并且泄露速度超过了脑脊液的产生速度,头痛发生的机会与穿刺针头的大小密切相关5。
最严重的并发症是脑疝,这是由于脑室与脊髓管产生较大梯度的压力差所致,此种压力梯度可以由于腰穿而增加,并最终导致脑干疝,对于存在产生脑疝风险的患者,可以通过细致的询问病史及神经系统体检进行识别。
如果一直怀疑存在脑疝的可能,进行颅部CT扫描可能有帮助,但是需要指出的是:这些影像学资料不能帮助判别脑脊液压力。
而且,CT并非对所有患者都是必须的检查,因为进行CT扫描将延缓诊断及治疗。
对于具有出血素质的患者,腰穿时更容易出现出血,出血将导致脊髓受压,对于凝血障碍的程度及出血风险之间的关系,目前尚无统一标准,因此需要临床上进行判别。
蛛网膜下腔表皮囊肿的形成是由于在穿刺过程中,将皮肤带进了蛛网膜下腔,在穿刺过程中通过使用带有针芯的穿刺针可以避免出现蛛网膜下腔囊肿。
参考文献:1.Marton KI, Gean AD. The spinal tap: a new look at an old test. Ann Intern Med1986;104:840-8.2.Riordan FA, Cant AJ. When to do a lumbar puncture. Arch Dis Child 2002;87:235-7.3.Strupp M, Schueler O, Straube A, Von Stuckrad-Barre S, Brandt T. “A traumatic” Sprotte needle reduces the incidence ofpost-lumbar puncture headaches. Neurology 2001;57:2310-2.4.Carlson D, DiGiulio GA, Givens TG,et al. Lumbar puncture. In: Fleisher GR, Ludwig S, Henretig F, eds. Textbook of pediatricemergency medicine. 5th ed. Baltimore: Lippincott Williams & Wilkins, 2006: 1882-3.5.Boon JM, Abrahams PH, Meiring JH, Welch T. Lumbar puncture: anatomical review of a clinical skill. Clin Anat 2004;17: 544-53【下载本文档,可以自由复制内容或自由编辑修改内容,更多精彩文章,期待你的好评和关注,我将一如既往为您服务】。