儿童型肠息肉的治疗方法
- 格式:docx
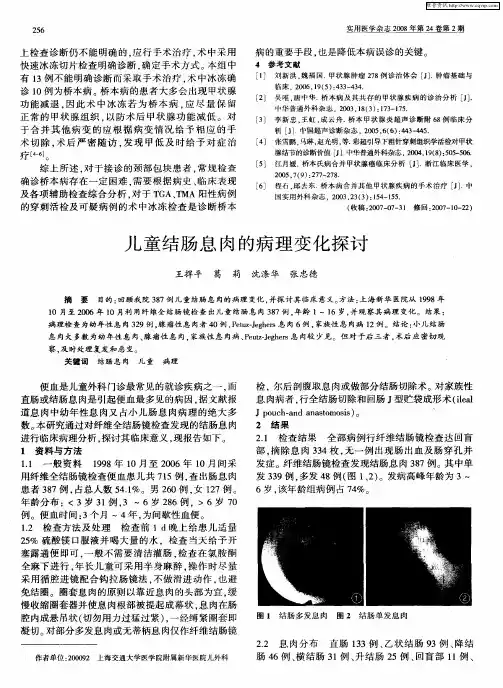
- 大小:4.70 KB
- 文档页数:2


2021儿童肠息肉术后电凝综合征的临床特征及危险因素分析(全文)肠息肉是儿童无痛性便血的首要原因,以幼年性息肉为主,遗传性错构瘤性息肉病综合征[幼年性息肉病、黑斑-息肉病综合征(Peutz-Jeghers syndrome,PJS)]及家族性腺瘤性息肉病综合征少见。
儿童肠息肉主要通过结肠镜切除治疗,受限于儿童肠道管腔小、管壁薄,内镜操作医师技术熟练程度及手术方式的选择,在切除广基巨大息肉时存在穿孔及电凝综合征(post polypectomy electrocoagulation syndrome,PPECS)的严重风险。
PPECS为电切时电流局部刺激并穿透肠壁浆膜层引起的非穿孔性渗出,导致腹膜炎症反应,肠息肉切除后PPECS发生率为0.5%~1.2%,然而关于儿童结肠镜肠息肉切除术后PPECS的发生情况及相关危险因素缺乏全面性临床研究。
现回顾性总结2015年1月至2019年12月郑州大学附属儿童医院收治的肠息肉电切术后发生PPECS患儿的临床资料,旨在探讨儿童PPECS的临床特征及相关危险因素,为临床手术干预提供理论依据。
对象和方法一、对象回顾性研究。
选择2015年1月至2019年12月郑州大学附属儿童医院内镜中心经内镜肠息肉电切术后发生PPECS的23例患儿为研究对象(即PPECS组),为排除操作者技术水平因素,采用简单随机数字法选取同期由相同内镜医师完成肠息肉手术115例患儿作为对照组(即非PPECS组)。
本研究设计遵循赫尔辛基宣言并经郑州儿童医院伦理审查委员会批准(2020-K-019),均签署知情同意书。
两组患儿纳入标准:(1)行内镜下肠息肉切除术患儿;(2)临床资料齐全。
排除标准:(1)家族性息肉病者;(2)伴有炎症性肠病者;(3)缺血性结肠炎者;(4)结直肠病变通过活检钳、圈套器冷切除者;(5)有穿孔和出血并发症者;(6)因憩室炎、阑尾炎造成的发热和白细胞升高者。
二、方法1.手术方式及术后处理:(1)器械包括日本PENTAX公司电子结肠镜(EC-3490TFi)、一次性黏膜注射针、软组织夹、电圈套器、热活检钳、氩离子凝固器、透明帽、德国ERBE公司VIO 300D电外科工作站。




宝宝肠息肉症状是什么样的?我们都知道,新生的小宝宝抵抗力都比较不如成年人,小宝宝们经常会出现一些小症状,而对于刚晋升为爸爸妈妈的年轻父母来说很多时候要发现宝宝的异常现象是比较不容易的,这样就很容易造成不能及时就医,今天呢,我们就来讨论一下关于宝宝肠息肉的一些症状以及该怎么办的问题。
小儿肠息肉主要在直肠,患者以2~8岁最多。
传统观点认为儿童肠息肉常为良性,自行消失的可能性大,不足为虑。
但近来的研究表明,这种安全感并不可靠。
儿童肠息肉尤其是多发性息肉并非永远良性,随着肠息肉数量的增多,时间的延长,肿瘤性改变的危险性增大。
专家们建议,为了保险起见,除8岁以下儿童的单个肠息肉可观察1年外,8岁以上儿童的单发性息肉和8岁以下儿童的多发性息肉应在诊断明确后全部切除。
8岁以下儿童的单个肠息肉在一年的观察期间不消失者,亦应切除。
因此,凡有不明原因的肠出血的儿童应到医院查明原因,如进行乙状结肠镜、钡灌肠等检查,并及时予以处理,以免后患。
临床表现主要是大便带血或便后滴血,血的颜色鲜红,鲜血附于大便表面,与大便不相混,出血量常不大,但极像内痔出血,因此在儿童期有类似内痔出血症状时,首先应考虑到直肠息肉病的可能。
息肉蒂较长时,用力排便可脱出肛门口外,排便后又缩回。
个别高位的息肉可能受来回脱垂而引起结肠肠套叠,临床诊断除上述症状外主要依靠直肠指检,在小儿排空大便后,检查者戴手套涂润滑剂,缓慢将食指或中指伸入肛门内仔细扪诊,常能扪到长蒂,稍硬,活动而光滑的圆球形息肉。
经反复扪诊未发现息肉者。
用儿童直肠镜按同法缓慢进入直肠检查,方法为边观察边旋转看到肠腔进镜,不可盲目进镜,否则轻微用力即可致肠壁损伤出血,甚者破裂穿孔。
有大便堵塞肠镜时,用长钳取出及大棉球吸出。
也可采用退镜法边观察边退镜。
一旦确诊应尽快治疗。
较高位的肠息肉按上述操作进镜找准息肉、固定不动,用Nd:YAG激光经镜孔进入直接基底部切割。
由于Nd:YAG光纤进入较长、光刀头摆动幅度大,切割困难,可用0.1~0.2mm细钢金属做成光纤刀柄,把光纤固定在金属柄上,刀头外露3mm,直接像刀运用于基底切割。

息肉的治疗方法息肉是一种常见的疾病,通常出现在消化道、鼻腔等部位,给患者带来不适甚至疼痛。
针对息肉的治疗方法有很多种,下面我们将详细介绍一些常见的治疗方式。
首先,对于消化道息肉,内镜下息肉切除术是常见的治疗方法之一。
该手术通过内窥镜将切除息肉,对患者来说创伤小、恢复快,是一种较为常见的治疗方式。
此外,对于一些较大的息肉,还可以采用内镜下息肉电切术或者内镜下息肉环扎术来进行治疗,这些方法同样是有效的治疗手段。
其次,对于鼻腔息肉,手术切除是常见的治疗方式。
通过鼻窦镜等器械,医生可以直接切除鼻腔息肉,同时对病变组织进行清除,达到治疗的效果。
在手术后,患者需要遵医嘱进行恢复护理,避免感染和复发。
除了手术治疗外,药物治疗也是一种重要的方式。
对于一些小的息肉病变,可以尝试使用药物进行治疗,如激素类药物、抗生素等。
这些药物可以帮助减轻症状、控制病情,对于一些轻度的息肉病变有一定的疗效。
此外,对于一些特殊情况的息肉,如家族性息肉病、多发性息肉病等,需要进行个体化的治疗方案。
医生会根据患者的病情、家族史等因素进行综合评估,制定出最适合患者的治疗方案,可能需要结合手术、药物等多种方式进行治疗。
总的来说,对于息肉的治疗方法有很多种,针对不同的病情和部位,需要选择合适的治疗方式。
在进行治疗前,患者需要进行全面的检查和评估,选择合适的治疗方案。
同时,在治疗过程中,患者需要积极配合医生的治疗方案,避免不当的饮食和生活习惯,以促进病情的好转和康复。
希望通过本文的介绍,能够帮助大家更加了解息肉的治疗方法,及时进行治疗,早日康复。


2023儿童结直肠息肉内镜下切除方法选择原则(全文)摘要结直肠息肉是儿童消化道常见疾病之一,内镜检查及内镜下息肉切除是目前主要诊断及治疗方式。
针对息肉分类选择适宜的切除方式对减少术后并发症至关重要。
该文主要围绕儿童结直肠息肉内镜下切除方法的选择原则进行阐述。
关键词儿童;结直肠息肉;内镜;息肉切除术基金项目:中华消化内镜结直肠息肉在儿童中的发病率约为1%,是儿童便血和腹痛的常见原因,90%以上为幼年性息肉[1]。
尽管儿童结直肠息肉多为单发,但部分息肉可能会引起失血、贫血及肠套叠等并发症,虽大部分息肉为良性病变,但也有部分存在恶变风险,因此儿童结直肠息肉的早期诊断及治疗尤为重要[2]。
电子结肠镜检查作为结直肠息肉诊断的金标准,随着其在儿科应用的增加以及内镜技术、器械的创新与优化,内镜下息肉切除已成为结直肠息肉患儿治疗的主要方式。
现就儿童结直肠息肉分类、切除目的及切除方法做一综述。
1结直肠息肉分类1.1大小分类依据息肉直径大小分为彳散小息肉[直径(d)≤5mm入小息肉(5<d≤10mm)、大息肉(10<d≤20m m)、巨大息肉(d>20mm)[3]o1.2肉眼形态学分类依据息肉形态及与黏膜平面的关系,山田分型[3]将息肉分为I型:隆起的起势部较平滑而无明确的境界,呈丘状;∏型:隆起的起势部有明确的境界,呈半球状;m型:隆起的起势部稍小,有亚蒂;IV型:隆起的起势部有明显的蒂部。
1.3组织病理学分类依据组织病理结果分为腺瘤性息肉、错构瘤性息肉、炎性息肉、锯齿状息肉[4]。
因儿童结直肠息肉多为良性病变,以上分类主要针对良性息肉。
当内镜表现可疑或结合家族史等不排除恶性病变时,儿童消化内镜医师应重视结直肠早癌的识别。
此时,应该结合放大内镜对可疑病变进一步观察,通过对病变黏膜腺管开口及毛细血管的观察,初步判断病变的良恶性和浸润深度。
推荐结直肠病变黏膜腺管开口分型采用pitpattern分型,黏膜毛细血管分型采用Sano分型,电子染色内镜结合放大内镜采用JNET分型,仅有电子染色内镜无放大内镜者宜对病变采用N1CE分型[5-8]。

肠息肉治疗方法肠息肉是一种常见的肠道疾病,它是指在结肠或直肠黏膜上形成的息肉状突起,通常是由于黏膜上皮细胞增生形成的。
肠息肉虽然本身是良性的,但在一些情况下会发展成为恶性肿瘤,因此及时治疗肠息肉至关重要。
本文将介绍肠息肉的治疗方法,希望能对患有肠息肉的患者有所帮助。
首先,对于小而单发的肠息肉,可以采用内窥镜下切除的方法进行治疗。
内窥镜切除术是一种微创手术,通过内窥镜将切除器械送入结肠,直接切除息肉。
这种方法操作简单,创伤小,恢复快,是治疗肠息肉的常用方法之一。
其次,对于较大或多发的肠息肉,可能需要进行开腹手术。
开腹手术是一种传统的治疗方法,适用于肠息肉较大、数量较多或位置特殊的情况。
通过开腹手术可以全面清除肠道内的息肉,减少复发的可能性。
除了手术治疗外,药物治疗也是治疗肠息肉的重要手段之一。
目前常用的药物治疗包括抗炎药物和抗肿瘤药物。
抗炎药物可以减轻肠道炎症,缓解患者的症状;抗肿瘤药物则可以抑制息肉的生长,减少其恶变的可能性。
此外,对于一些特殊情况的肠息肉,如家族性息肉病等,可能需要进行遗传咨询和基因检测,以制定个性化的治疗方案。
在治疗过程中,患者还需要注意饮食和生活习惯的调整,避免食用刺激性食物,保持规律的作息时间,增加体育锻炼等,以减少肠息肉的复发风险。
总之,对于肠息肉的治疗,应根据患者的具体情况制定个性化的治疗方案,选择合适的治疗方法。
同时,患者在治疗过程中也需要密切配合医生的治疗,定期复查,以确保疾病得到有效控制。
希望本文所介绍的肠息肉治疗方法能够帮助患者更好地了解和应对肠息肉疾病。
肠息肉西医治疗最佳经验方肠息肉西医治疗最佳经验方息肉是指一类从黏膜表面突出的异常生长的组织,在没有确定病理性质前通称为息肉,一般来说,息肉是由于起源于黏膜的细胞生长聚集形成的。
肠息肉是临床常见疾病,其发生率随年龄增加而上升,男性较女性多见。
人体的整个消化道都可以有息肉生长,其中以结肠和直肠息肉为最多,小肠息肉比较少。
编辑摘要百科帮你涨姿势肠息肉息肉可小至芝麻大到核桃是一种良性病变不是癌肿不会危及生命儿童型息肉以便血腹泻贫血等症多见有时还可并发先天性畸形色素沉着息肉综合征以青少年多见常有家族史癌变倾向性很大肠息肉-疾病概述肠息肉肠息肉系结肠和直肠隆起性病变的总称,是根据触诊、结肠镜观察或X线钡餐灌肠检查而作出的临床诊断。
大肠息肉临床表现不一,早期可无任何症状,一般临床表现可有腹痛、腹泻、便血、大便中可含有粘液,或伴有里急后重感。
息肉大小不等,可以为带蒂的,也可以为广基的;可以分布于结肠、直肠的某一段,也可以累及全结肠和直肠;可以为单个或分散分布,也可为很多息肉聚集在一起。
从广义上来讲,任何突出于肠腔内的隆起性病变都可称为息肉,但一般所指的息肉,仅仅是粘膜局限性隆起。
应该说,息肉是一种良性病变,不是癌肿,不会危及生命。
它可小至芝麻、绿豆,直径仅几毫米,也可大至核桃,直径有2—3厘米,数量从1个至数个不等。
平时最多见的息肉是炎症性和腺瘤性两种。
前者与大肠炎症反应有关,后者则由于结肠粘膜表面细胞更新的不平衡引起。
炎症性息肉在炎症治愈后可自行消失,对腺瘤性息肉,我们必须有所警惕,它一般不会自行消失,如果长久存在于肠腔内,则有恶变的可能。
检出息肉和确定其病变性质的最有效措施是定期进行全结肠镜检查。
得了炎症性息肉,一般无须特殊处理,每隔1—2年作一次结肠镜随访即可。
小的腺瘤性息肉,可通过肠镜下电凝方法直接切除,较大的有蒂息肉(一般直径大于2厘米),可在肠镜下先用金属钛或尼龙线结扎其根部,然后用电凝切除,病人无须受开刀之苦。
无痛结肠镜下高频电切术治疗小儿大肠息肉【摘要】目的探讨无痛结肠镜下高频电切术治疗小儿大肠息肉方法的临床价值。
方法回顾性分析213例行无痛结肠镜下高频电切术治疗的大肠息肉患儿,观察其治疗方法、效果、并发症等。
结果本组213例息肉患者均在无痛结肠镜下成功行息肉高频电切术,无一例出现穿孔及大出血等并发症。
结论无痛结肠镜下高频电切术治疗小儿大肠息肉具有安全性高、创伤小、治疗彻底、经济、无痛苦的优点。
【关键词】无痛结肠镜;高频电切术;大肠息肉;小儿随着内镜技术发展,结肠镜下高频电切术,已经成为治疗小儿大肠息肉首选方法。
我院1999年8月至2012年7月间结肠镜下共发现小儿大肠息肉患者213例,均在结肠镜下行高频电切除术,效果满意。
现报告如下。
1 资料与方法1.1 一般资料小儿大肠息肉患者213例,男135例,女78例,男∶女为1.73∶ 1,年龄2~13岁,平均年龄(4.42±1.73)岁。
共摘除息肉276颗,单发的有185例(86.9%),多发的有28例(13.1%)。
直肠137颗(64.3%),乙状结肠57颗(26.8%),降结肠11颗(5.2%),横结肠5颗(2.3%),升结肠3颗(1.4%)。
临床症状主要表现为便血。
1.2 术前准备均住院治疗,术前完善常规检查,包括血常规、出凝血时间、心电图等,术前1 d进全流食,采用口服蓖麻油加温开水清洁灌肠法清洁灌肠。
术前4 h禁食禁饮,用丙泊酚静脉麻醉,剂量在1.5~2.5 mg/(kg·次),监测小儿的生命体征,包括呼吸、心率、血压、血氧饱和度等。
1.3 器械奥林巴斯(olympus)电子结肠镜(cf-240i、cf-260i),奥林巴斯psd-20 型高频电发生器,奥林巴斯圈套器、注射针和电热活检钳。
1.4 手术方法按照偱腔进镜,少注气,少滑进的原则插入结肠镜,根据息肉大小、形态及部位,通过调节旋钮、旋转镜身、适量充气等方法,使息肉进入电切最佳位置,息肉最好暴露在5~7点位置,而后分别给予电凝和电切。
如对您有帮助,可购买打赏,谢谢
生活常识分享儿童型肠息肉的治疗方法
导语:相信大家对于肠息肉这样的症状肯定是不会陌生的吧,肠息肉是我们常见的一种症状,肠息肉的出现不但容易给患者带来了不舒服的感觉而且还会给
相信大家对于肠息肉这样的症状肯定是不会陌生的吧,肠息肉是我们常见的一种症状,肠息肉的出现不但容易给患者带来了不舒服的感觉而且还会给患者带来了很大的心理压力,所以我们建议广大的读者朋友们要重视肠息肉这样的症状,一旦出现了肠息肉的症状要及时去治疗,下文我们给大家介绍一下儿童型肠息肉的治疗方法。
特征状况
息肉本身为细胞、血管组织,有急性、慢性炎症细胞浸润,同时有大小不等的囊腔,壁腔为分泌粘液的柱状上皮。
因此根据形态特点,病理上不属于肿瘤,而是一种错构瘤。
由于错构瘤不一定为先天性,它可发生于任何年龄,年少者较多见。
临床表现
临床表现主要是大便带血或便后滴血,血的颜色鲜红,鲜血附于大便表面,与大便不相混,出血量常不大,但极像内痔出血,因此在儿童期有类似内痔出血症状时,首先应考虑到直肠息肉病的可能。
息肉蒂较长时,用力排便可脱出肛门口外,排便后又缩回。
个别高位的息肉可能受来回脱垂而引起结肠肠套叠,临床诊断除上述症状外主要依靠直肠指检,在小儿排空大便后,检查者戴手套涂润滑剂,缓慢将食指或中指伸入肛门内仔细扪诊,常能扪到长蒂,稍硬,活动而光滑的圆球形息肉。
经反复扪诊未发现息肉者。
用儿童直肠镜按同法缓慢进入直肠检查,方法为边观察边旋转看到肠腔进镜,不可盲目进镜,否则轻微用力即可致肠壁损伤出血,甚者破裂穿孔。
有大便堵塞肠镜时,。