NCCN结肠癌中文版指南2019v1
- 格式:pptx
- 大小:1.62 MB
- 文档页数:58

2019 CSCO结直肠癌指南更新结直肠癌是常见的恶性肿瘤之一,严重威胁着人们的健康。
为了给临床诊疗提供更科学、更有效的指导,CSCO(中国临床肿瘤学会)对结直肠癌指南进行了更新。
这一更新对于医疗工作者和患者来说都具有重要意义。
首先,让我们来了解一下为什么结直肠癌指南的更新如此重要。
随着医学研究的不断深入,新的治疗方法和药物不断涌现,对于结直肠癌的认识也在不断深化。
旧的指南可能无法涵盖最新的研究成果和临床实践经验,因此定期更新指南可以确保患者能够接受到最前沿、最适宜的治疗。
在 2019 年的 CSCO 结直肠癌指南更新中,有几个方面的变化值得我们关注。
在诊断方面,更新后的指南对于影像学检查的推荐更加精准。
例如,对于早期结直肠癌的筛查,强调了结肠镜检查的重要性,并对检查的频率和操作规范进行了进一步的明确。
同时,对于一些新型的影像学技术,如磁共振成像(MRI)在评估直肠癌局部侵犯程度方面的应用,也给出了更详细的指导。
治疗方面的更新更是引人瞩目。
在手术治疗方面,对于手术的适应证和禁忌证进行了更为细致的划分,以确保手术的安全性和有效性。
同时,对于微创手术在结直肠癌治疗中的应用,指南也根据最新的研究证据进行了相应的调整和推荐。
在药物治疗方面,新的指南纳入了更多新型的化疗药物和靶向药物。
对于晚期结直肠癌患者,根据基因检测结果选择合适的靶向药物治疗成为了重要的治疗策略。
例如,对于 KRAS 野生型的患者,推荐使用西妥昔单抗联合化疗;而对于 BRAF V600E 突变的患者,则推荐特定的联合治疗方案。
这些更新使得药物治疗更加个体化、精准化,提高了治疗效果。
此外,指南对于结直肠癌患者的随访也进行了优化。
明确了不同阶段患者随访的时间间隔、检查项目等,有助于及时发现肿瘤的复发和转移,从而采取相应的治疗措施。
那么,这些更新对于临床实践会产生怎样的影响呢?对于医生来说,指南的更新意味着他们需要不断学习和更新自己的知识,以更好地为患者制定治疗方案。

2019指南与共识|结直肠癌围手术期营养治疗中国专家共识(完整版)2018年世界卫生组织发布的全球肿瘤报告“Global Cancer Statistics 2018”显示,全球新发癌症病例1810万例,其中结直肠癌(colorectal cancer,CRC)发病率占10.2%,居第3位[1]。
2018年中国国家癌症中心发布的全国癌症统计数据显示,我国CRC每年发病约37万例,发病率占恶性肿瘤的第3位[2]。
50%CRC病人可出现体重丢失,20%出现营养不良[3]。
营养不良导致CRC病人错过最佳手术时机,降低辅助治疗效果,延长住院时间,增加病人经济负担,并导致病人并发症发生率和病死率上升[4-6]。
CRC病人的营养治疗已成为其多学科综合治疗的重要组成部分。
合理、有效地提供营养治疗对改善CRC病人的预后及生活质量具有重要作用[7-9]。
为了更好地规范我国CRC病人的临床营养治疗,中华医学会外科学分会结直肠外科学组、营养支持学组及中国医师协会外科医师分会结直肠外科医师委员会组织国内部分专家,参考近年来国内外发表的文献及中国和国际营养相关学术组织的指南和专家共识,综合我国专家意见,最终形成本共识。
1 CRC病人的全程营养管理营养摄入不足与癌症病人的体重减轻有关;肌肉蛋白质的丢失是癌症恶液质的主要特征,并严重影响病人的生活质量以及对治疗的耐受性;肿瘤病人常存在全身炎性反应综合征,并不同程度地影响蛋白质、碳水化合物和脂类的代谢[10]。
CRC常引起营养不良,反之营养不良会影响CRC的手术、放化疗等多学科综合治疗效果,并增加并发症发生率,影响病人整体康复与预后。
2015年美国外科医师协会与国家外科质量改善项目(ACS-NSQIP)报道一项大型多中心研究,CRC病人术后病死率与术前低白蛋白血症、低体重和体重指数(BMI)<18.5显著相关,仅低白蛋白血症一项即可预测术后并发症[11]。
营养治疗在CRC病人整个治疗过程中发挥着重要作用。



Journal of Colorectal &Anal Surgery2020年V1版《NCCN 结直肠癌遗传高风险评估指南》更新要点解读*高显华1,2,刘连杰1,2,张卫1,2△1海军军医大学附属长海医院肛肠外科上海2004332海军军医大学附属长海医院遗传性结直肠癌筛查防治中心和遗传性肿瘤家庭阻断中心上海200433[摘要]与2019年V3版相比,2020年V1版《NCCN 结直肠癌遗传高风险评估指南》做了一些指导临床实践的更新,其中最为重要的几点为:(1)强调了MMR 基因的体系突变检测在明确林奇综合征(LS )致病原因中的重要性;(2)分别列出了不同致病基因引起的LS 患者各种癌症的发病风险和监测策略;(3)更新了锯齿状息肉病综合征的定义及相关的致病基因;(4)多基因组合检测可作为基因突变检测的首选方法。
2020年V1版指南的更新内容有助于规范和优化疑似遗传性结直肠癌患者的管理策略。
[关键词]结直肠癌;遗传风险;NCCN 指南更新;指南解读DOI:10.19668/ki.issn1674-0491.2021.01.003遗传性结直肠癌(hereditary colorectal cancer ,HCRC )是指由于可遗传的基因突变(即胚系基因突变)引起的结直肠癌(CRC )。
大约20%的CRC 患者有家族史,其中约5%是HCRC 。
与散发性CRC 相比,HCRC 发病年龄更年轻、多原发癌更常见、罹患其他癌症的风险更高,且常有癌症家族史[1-2]。
结合新近的文献和循证医学证据,《NCCN 结直肠癌遗传高风险评估指南》每年更新2~3次。
2020年7月21日NCCN 在线发布了2020年V1版《NCCN 结直肠癌遗传高风险评估指南》(以下简称“本指南”)[3]。
本指南与2019年V3版[4]相比,有较多将影响临床实践的重要更新,我们将对这些更新内容进行解读。
*国家自然科学基金项目(81572332);上海市浦江人才计划项目(2019PJD052)△通信作者,E-mail :**********************Interpretation of updates in the “NCCN Clinical Practice Guidelines in Oncology(NCCN Guidelines ®),Genetic/Familial High-Risk Assessment:Colorectal,Version 1.2020”Gao Xianhua 1,2,Liu Lianjie 1,2,Zhang Wei 1,2△1Department of Colorectal Surgery,Changhai Hospital,Naval Medical University,Shanghai 200433,China ;2Hereditary Colorectal Cancer Center and Genetic Block Center of Familial Cancer,Changhai Hospital,Naval Medical Universi⁃ty,Shanghai 200433,China[Abstract ]Compared with Version 3.2019,the “NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines ®),Genetic/Fa⁃milial High-Risk Assessment:Colorectal,Version 1.2020”presents several updates that could change our clinical practice:1)em⁃phasis on the importance of somatic mutation test of MMR gene in identifying the cause of Lynch Syndrome (LS),2)risks and guidelines for monitoring various cancers in patients with LS caused by different pathogenic genes,3)updated definition and pathogenic genes of serrated polyposis syndrome,4)multi-gene panel test recommended as the primary test for patients with sus⁃pected hereditary colorectal cancer.These updates could standardize and improve the management of patients with suspected he⁃reditary colorectal cancer.[Keywords ]colorectal cancer,risk of hereditary,update of the NCCN guideline,guideline interpretation高显华副主任医师,副教授,医学博士,硕士研究生导师。


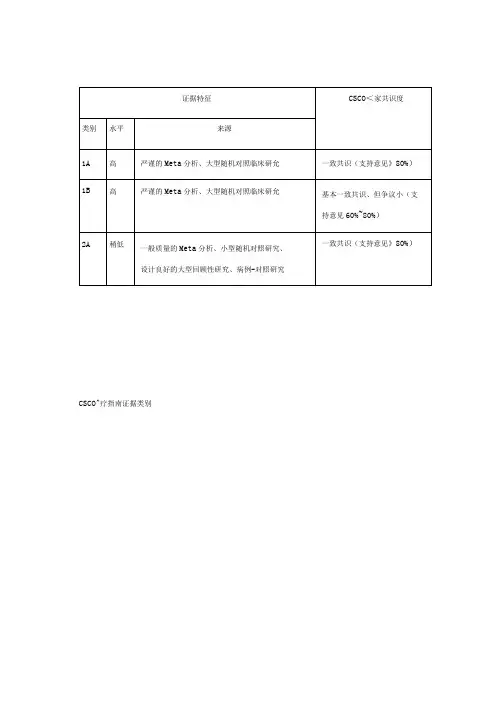
CSCO^疗指南证据类别CSCO^疗指南推荐等级1、结直肠癌诊疗总则结直肠癌的MDT诊疗模式注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinaryteam,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT的管理。
的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
原则应该贯穿每一位患者的治疗全程。
团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
2、结直肠的诊断原则无症状健康人群的结直肠癌筛查结肠癌的诊断注释:影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钢剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI加非增强胸部CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2加权,DWI加权以及多期T1加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm以下病灶。
F有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
G.临床怀疑转移但其他影像检查无法确诊、或重大治疗决策前,PET/CT可用于发现可能存在的转移灶,从而避免过度治疗;但不推荐PET/CT作为结肠癌诊断的常规检查。



2022V1版NCCN结肠癌指南更新解读▲中山大学肿瘤防治中心结直肠科陈功万德森具有MSI-H特征的Ⅱ期结肠癌肿瘤细胞分化差不再列为“高危因素”这一更新涉及到Ⅱ期结肠癌术后辅助化疗决策中“高危因素”以及MMR(错配修复)的意义。
Ⅱ期结肠癌包含了异质性很大的一个群体,预后迥异,从5年生存率来说,预后较好患者在80%以上,较差者则不到60%,比Ⅲa期还差,因此造成Ⅱ期结肠癌对辅助化疗获益的很不一致。
理论上说,预后越差的肠癌,接受化疗的获益可能越大。
比如,一般Ⅱ期患者获益在3%~5%,而Ⅲ期患者则在10%左右。
为了明确哪些Ⅱ期结肠癌患者更能从术后辅助化疗获益,近年来出现了一个新名词,即“高危Ⅱ期结肠癌”,顾名思义,这一群体较其他Ⅱ期患者预后更差。
目前指南及各大机构公认的高危因素包括:分化差(3/4级分化,比如低分化、印戒细胞癌、粘液腺癌等)、脉管(血管/淋巴管)浸润、神经周围浸润、T4(穿透肠壁全层或浸润周围脏器/结构)、梗阻、穿孔、切缘阳性或不确定以及送检淋巴结<12枚,把具有上述任一因素的患者列为“高危Ⅱ期结肠癌”,指南不但推荐术后辅助化疗,而且还推荐含奥沙利铂的联合化疗。
因为MOSAIC试验亚组分析已经证实,高危Ⅱ期患者使用FOLFO某方案化疗后较5-FU/LV有DFS获益的趋势(HR=0.72,95%CI0.50~1.02),而没有高危因素的Ⅱ期患者奥沙利铂化疗无额外获益(Andreetal,JClinOncol.2022)。
因此,在2022年之前,临床上已有共识,基于上述临床病理因素判断的“高危Ⅱ期结肠癌”,建议含奥沙利铂的辅助化疗,而无高危因素Ⅱ期患者的辅助化疗,无需奥沙利铂,氟脲嘧啶类2022年以后,关于Ⅱ期结肠癌化疗获益的研究又有重大斩获,首先是发现dMMR是预后良好的标志物,单纯手术后其5年生存率高达80%,其次是发现dMMR(错配修复蛋白缺失)的Ⅱ期结肠癌不但不能从5-FU的辅助化疗中获益,可能还有相反的作用(Sargentetal,JClinOncol.2022)。
NCCN2019v1l神经内分泌肿瘤的组织学分类、分期和病理诊断(内分泌科选编) 神经内分泌肿瘤通常根据原发部位、分期和组织学特征进⾏再分类。
组织学分类 组织学上,神经内分泌肿瘤根据肿瘤的分化情况(⾼分化或低分化)和肿瘤级别(1-3 级)进⾏分类。
⼤多数神经内分泌肿瘤归⼊3 ⼤类:⾼分化、低级别(G1);⾼分化、中级别(G2);和低分化、⾼级别(G3)。
肿瘤分化程度和肿瘤级别往往与核分裂象计数和Ki-67 增殖指数相关。
实际上,最常⽤的组织学分类⽅案,包括欧洲神经内分泌肿瘤协会和世界卫⽣组织(WHO)系统,整合了有丝分裂率和Ki-67 指数。
多个研究已经证实有丝分裂率和增⾼和Ki-67 指数的上升与更具侵袭性的临床病程和更差的预后有关。
在⼤多数情况下,⾼分化、低级别肿瘤的核分裂象计数<2/10 ⾼倍视野(HPF)和/或Ki-67 计数<3%。
⾼分化、中级别肿瘤通常的核分裂象计数为2-20/10 ⾼倍视野(HPF)和/或Ki-67 计数为3%⾄20%。
⽽对于⾼级别肿瘤,核分裂象计数通常超过20/10 ⾼倍视野(HPF)和/或Ki-67 计数>20%。
级别⼀般根据核分裂象计数和/或Ki-67 指数来确定,取两者之中的最⾼者来定义。
但是,在某些情况下,肿瘤可能⽆法明确归⼊某⼀类中。
例如,具有低核分裂象计数的形态学上⾼分化神经内分泌肿瘤根据Ki-67 增殖指数可能被归⼊⾼级别肿瘤。
尽管从技术⾓度⽽⾔会被分为⾼级别肿瘤,但对于这类病例,治疗决策应采纳临床判断的意见。
⼀个重要的建议是,肿瘤分化情况、核分裂象计数和Ki-67 指数均应被写明到病理报告中。
这样做可以使主治医师将这些数据融⼊临床情况中以制定适宜的治疗决策。
肺和胸腺类癌的分类系统在某些⽅⾯不同于胃肠胰神经内分泌肿瘤,分类特殊之处在于未包括Ki-67 增殖指数,⽽包括了对坏死情况的评估。
⾼分化的肺和胸腺神经内分泌肿瘤可分为典型(低级别,核分裂象<2/10HPF,⽆坏死)和⾮典型(核分裂象2-10/10HPF,伴或不伴局灶坏死)两种。
2019版:直肠癌规范化诊疗指南(完整版) The 2019 XXX (Complete n)1.ScopeThis guideline specifies the standardized diagnosis and treatment process。
diagnostic criteria。
diagnosis and differential diagnosis。
treatment principles。
XXX.XXX.2.XXX and nsXXX.Rectal mesentery: XXX wraps around and forms a semi-circle behind and on both sides of the middle and lower rectum。
with a thickness of 1.5-2.0 cm。
containing arteries。
veins。
lymphatic tissue。
and a large amount of fat tissue。
It extends from the frontof the third sacral vertebra to the pelvic diaphragm.3.nsXXX.3.1 XXX: XXX3.2 CEA: Carcinoembryonic Antigen4.Diagnosis and XXX Flowchart5.Diagnostic Criteria5.1 logyXXX not fully understood。
but the XXX:5.1.1 Environmental factors: dietary habits。
intestinal bacteria。
chemical carcinogens。
XXX.5.1.2 Intrinsic factors: ic ns。
adenomas。
XXX。
NCCN结肠癌中文版指南V1修订随着医疗技术的不断进步,结肠癌的诊断和治疗也在不断地发展。
为了更好地服务于临床实践,提高治疗效果,美国国立综合癌症网络(NCCN)发布的结肠癌治疗指南不断进行修订和更新。
最近,NCCN结肠癌中文版指南V1也进行了修订,以更贴近中国的临床实践和患者需求。
修订版指南主要对结肠癌的诊断、分期、治疗以及随访等方面进行了更新和改进。
在诊断方面,修订版指南强调了结肠镜检查的重要性,并建议在有条件的情况下进行基因检测,以便早期发现和预防结肠癌。
在分期方面,修订版指南引入了新的分期标准,更准确地评估患者的病情和预后。
在治疗方面,修订版指南详细介绍了手术、放疗、化疗和靶向治疗等多种治疗手段,并针对不同分期和患者情况提供了更为具体的治疗建议。
修订版指南还增加了随访方面的内容,以便更好地监测患者的病情变化和及时发现复发或转移。
与之前的版本相比,修订版指南具有以下特点:它更贴近中国的临床实践,考虑到了中国患者的特点和需求。
它引入了最新的研究成果和治疗方法,为患者提供了更为全面和个性化的治疗方案。
它注重实践性和可操作性,为医生和患者提供了更为具体和实用的指导。
NCCN结肠癌中文版指南V1修订版的发布为中国的结肠癌诊断和治疗提供了更为全面和实用的指导。
通过不断学习和应用该指南,医生和患者可以更好地了解结肠癌的病情和治疗方案,从而提高治疗效果和生活质量。
乳腺癌是全球女性最常见的恶性肿瘤之一,其发病率和死亡率均居女性肿瘤的前列。
为了帮助医生和患者更好地诊断和治疗乳腺癌,NCCN (美国国立综合癌症网络)发布了《乳腺癌指南(中文版)》,并在近期完成了第一版的修订。
修订版指南在保持原有内容的基础上,对一些章节进行了更新和优化,以更好地适应当前的临床实践。
以下是修订版指南的主要更新内容:强调了早期筛查的重要性:指南建议,年龄在40岁及以上的女性应定期进行乳腺检查,包括乳腺B超、乳腺X线摄影等。
同时,对于有家族遗传史或既往病史的女性,应提前进行筛查。