《慢性心衰合并室性心律失常诊治及心脏性猝死预防中国专家共识》(2014)要点
- 格式:doc
- 大小:26.00 KB
- 文档页数:2

第六讲室性心律失常专家共识要点解读
曹克将
【期刊名称】《中国乡村医药》
【年(卷),期】2016(23)23
【摘要】室性心律失常的临床表现多样,既可以良性、无症状,也可出现严重症状,甚至导致心脏猝死。
许多患者在病程的不同阶段出现多种室性心律失常。
为了给临床医师诊治室性心律失常提供一定的指导,由欧洲心律协会(EHRA)、美国心律学会(HRS)和亚太心律学会(APHRS)共同组成的心律失常专家委员会撰写并发布2014年《EHRA/HRS/APHRS室性心律失常专家共识》(以下简称《专家共识》)。
2016年中华医学会心电生理和起搏分会室性心律失常工作委员会也发布了《室性心律失常中国专家共识》[1]。
此次讲座解读《专家共识》的要点,并讨论参松养心胶囊在室性心律失常治疗中发挥的作用。
【总页数】2页(P26-27)
【作者】曹克将
【作者单位】南京医科大学第一附属医院
【正文语种】中文
【相关文献】
1.细化诊断、危险分层与治疗——室性心律失常中国专家共识解读 [J], 曹克将
2.专家共识--ESC 2014:室性心律失常专家共识要点 [J], 医学论坛网
3.2014 EHRA/HRS/APHRS室性心律失常专家共识——对非持续性室性心动过速的诊断和治疗措施的解读 [J], 张媛
4.2014 EHRA/HRS/APHRS室性心律失常专家共识——对持续性室性心律失常的解读 [J], 李毅刚;严建华
5.2014 EHRA/HRS/APHRS室性心律失常专家共识解读 [J], 王炳银;刘峰
因版权原因,仅展示原文概要,查看原文内容请购买。

延长,因此增加了治疗费、护理费、西药费等,导致总住院费用增加,与实际情况相符。
综上所述,本研究发现ICU 机械通气患者住院费用的主要影响因素是住院时间、ICU 住院时间、机械通气时间、插管情况、VAP 和医院感染等。
因此,要采取综合措施,推广规范化诊疗,合理缩短ICU 住院时间及总的住院时间,最大限度利用卫生资源,降低ICU 患者的负担。
欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍欍氥氥氥氥本文链接:通径分析:可用于分析多个自变量与因变量之间的线性关系,是回归分析的拓展,可以处理较为复杂的变量关系。
若当自变量数目比较多,且自变量间相互关系比较复杂(如有些自变量间的关系是相关关系,有些自变量间则可能是因果关系)或者某些自变量是通过其他自变量间接对应变量产生影响,此时可以采用通径分析。
通径模型:由一组线性方程组成,反映自变量、中间变量、潜变量和应变量之间相互关系的模型,是以多元线性回归方程为基础的模型。
通径图:可以直观表现各个变量间的相互关系。
通径图中的单箭头线称为直接通径(简称通径),表示因果关系,方向由原因指向结果。
双箭头线称为相关线,表示变量间互为因果,是平行关系。
外生变量和内生变量:通径分析中只受到模型之外其他因素影响的变量称为外生变量,受到模型中某些变量影响的变量称为内生变量。
通径系数:是用来表示相关变量因果关系的统计量,是标准化的偏回归系数,也称作通径权重。
参考文献1El -Khatib MF ,Bou -Khalil P.Clinical review :liberation from me-chanical ventilation [J ].Crit Care ,2008,12(4):221.2中华医学会呼吸病学分会.医院获得性肺炎诊断和治疗指南(草案)[J ].中华结核和呼吸杂志,1999,22(4):201.3王明慧,陆广春.城镇女性患者生育费用影响因素的通径分析[J ].中国卫生统计,2011,28(3):250-252.4许向阳,何学华,余跃生.医学生孤独、自尊、自卑对抑郁影响的通径分析[J ].现代预防医学,2011,38(1):92-93.5Yuan TM ,Chen LH ,Yu HM.Risk factors and outcome for ventilator associated pneumonia in neonatal intensive care unit patients [J ].J Perinat Med ,2007,35(4):334-338.6Umscheid CA ,Mitchell MD ,Doshi JA ,et al.Estimating the propor-tion of healthcare associated infections that are reasonably preventable and the related mortality and costs [J ].Infect Control Hosp Epidemiol ,2011,32(2):101-114.7Terragni PP ,Antonelli M ,Fumagalli R,et al.Early vs late tracheoto-my for prevention of pneumonia in mechanically ventilated adult ICU pa-tients :a randomized controlled trial [J ].JAMA ,2010,303(15):1483-1489.8Durbin CG Jr ,Perkins MP ,Moores LK.Should tracheostomy be per-formed as early as 72hours in patients requiring prolonged mechanical ventilation [J ].Respir Care ,2010,55(1):76-87.9Weigelt JA ,Lipsky BA ,Tabak YP ,et al.Surgical site infections :causative pathogens and associated outcomes [J ].Am J Infect Control ,2010,38(2):112-120.10Yang CC ,Shih NC ,Chang WC ,et al.Long -term medical utiliza-tion following ventilator -associated pneumonia in acute stroke and trau-matic brain injury patients :a case -control study [J ].BMC Health Serv Res ,2011,11:289.(收稿日期:2014-01-21;修回日期:2014-06-11)(本文编辑:李婷婷)·全科医生知识窗·专家共识———ESC 2014:室性心律失常专家共识要点2014年8月30日西班牙巴塞罗那———《EHRA /HRS /APHRS 心律失常专家共识》在线发表于EP Europace 上。

2014中国心力衰竭治疗指南完整版心力衰竭是各种心脏疾病的严重表现或终末阶段,其发病率和死亡率一直居高不下,给患者、家庭和社会带来了沉重的负担。
为了规范心力衰竭的治疗,提高我国心力衰竭的诊治水平,2014 年我国发布了心力衰竭治疗指南。
以下是对该指南的详细介绍。
一、心力衰竭的定义和分类心力衰竭是由于心脏结构或功能异常导致心室充盈或射血能力受损的一组临床综合征。
根据左心室射血分数(LVEF),心力衰竭可分为射血分数降低的心衰(HFrEF,LVEF<40%)、射血分数保留的心衰(HFpEF,LVEF≥50%)和射血分数中间值的心衰(HFmrEF,LVEF 40% 49%)。
此外,根据心力衰竭发生的时间、速度,可分为慢性心力衰竭和急性心力衰竭。
急性心力衰竭是指心力衰竭症状和体征迅速发生或恶化;慢性心力衰竭则是指持续存在的心力衰竭状态。
二、心力衰竭的诊断心力衰竭的诊断需要结合患者的症状、体征、实验室检查和影像学检查等多方面的信息。
常见的症状包括呼吸困难、乏力、水肿等;体征包括肺部啰音、心脏扩大、奔马律等。
实验室检查方面,利钠肽(如B 型利钠肽和N 末端B 型利钠肽原)的测定对心力衰竭的诊断具有重要价值。
此外,血常规、血生化、甲状腺功能等检查有助于明确心力衰竭的病因和评估患者的整体状况。
影像学检查中,超声心动图是诊断心力衰竭最常用的方法,可评估心脏的结构和功能,包括心室大小、心室壁厚度、LVEF 等。
心脏磁共振成像、冠状动脉造影等检查在特定情况下也有助于明确心力衰竭的病因。
三、心力衰竭的治疗目标心力衰竭治疗的目标不仅是改善症状、提高生活质量,更重要的是延缓疾病进展、降低死亡率和再住院率。
治疗应针对心力衰竭的病因和诱因进行,同时采取综合治疗措施,包括药物治疗、非药物治疗和患者管理等。
四、心力衰竭的药物治疗1、利尿剂利尿剂是心力衰竭治疗中改善症状的基石。
通过增加尿量,减轻水肿和淤血,缓解呼吸困难等症状。
常用的利尿剂包括噻嗪类利尿剂(如氢氯噻嗪)和袢利尿剂(如呋塞米)。

中国心力衰竭诊断和治疗指南2014中华医学会心血管病学分会中华心血管病杂志编辑委员会心力衰竭(简称心衰)是由于任何心脏结构或功能异常导致心室充盈或射血能力受损的一组复杂临床综合征,其主要临床表现为呼吸困难和乏力(活动耐量受限),以及液体潴留(肺淤血和外周水肿)。
心衰为各种心脏疾病的严重和终末阶段,发病率高,是当今最重要的心血管病之一。
据我国部分地区42家医院,对10 714例心衰住院病例回顾性调查发现,其病因以冠心病居首,其次为高血压,而风湿性心脏瓣膜病比例则下降;各年龄段心衰病死率均高于同期其他心血管病,其主要死亡原因依次为左心功能衰竭(59%)、心律失常(13%)和猝死(13%)[1]。
依据左心室射血分数(LVEF),心衰可分为LVEF降低的心衰(heart failure with reduced left ventricular ejection fraction, HF–REF)和LVEF保留的心衰(heart failure with preserved left ventricular ejection fraction,HF–PEF)。
一般来说,HF–REF指传统概念上的收缩性心衰,而HF–PEF指舒张性心衰。
LVEF保留或正常的情况下收缩功能仍可能是异常的,部分心衰患者收缩功能异常和舒张功能异常可以共存。
LVEF是心衰患者分类的重要指标,也与预后及治疗反应相关。
根据心衰发生的时间、速度、严重程度可分为慢性心衰和急性心衰。
在原有慢性心脏疾病基础上逐渐出现心衰症状、体征的为慢性心衰。
慢性心衰症状、体征稳定1个月以上称为稳定性心衰。
慢性稳定性心衰恶化称为失代偿性心衰,如失代偿突然发生则称为急性心衰。
急性心衰的另一种形式为心脏急性病变导致的新发心衰。
心衰的主要发病机制之一为心肌病理性重构,导致心衰进展的两个关键过程,一是心肌死亡(坏死、凋亡、自噬等)的发生,如急性心肌梗死(AMI)、重症心肌炎等,二是神经内分泌系统过度激活所致的系统反应,其中肾素–血管紧张素–醛固酮系统(RAAS)和交感神经系统过度兴奋起着主要作用。



2014EHRAHRSAPHRS室性心律失常专家共识解读室性心律失常是临床常见的一类心律失常,多继发于其他心血管疾病,也可独立存在。
临床表现可无任何症状,重症患者可以猝死为表现。
它既可以是良性的,也可以是恶性的。
目前国内外室性心律失常诊疗水平参差不齐,不重视及过度治疗现象并存,为规范对室性心律失常的管理,2014年欧洲心律协会(EHRA)、美国心律学会(HRS)和亚太心脏节律学会(APHRS)联合发布了全球首份“室性心律失常专家共识”,共识对室性心律失常的诊断、评估与治疗策略做出了全面的推荐建议,对室性心律失常的合理化诊疗方案的具有很好的指导意义。
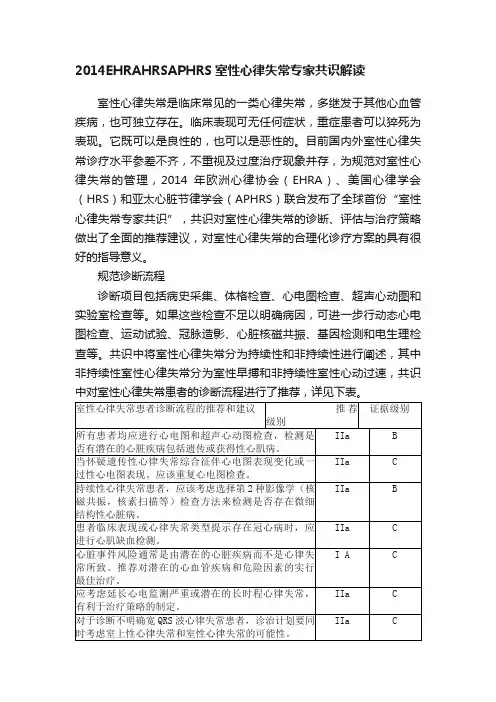
规范诊断流程诊断项目包括病史采集、体格检查、心电图检查、超声心动图和实验室检查等。
如果这些检查不足以明确病因,可进一步行动态心电图检查、运动试验、冠脉造影、心脏核磁共振、基因检测和电生理检查等。
共识中将室性心律失常分为持续性和非持续性进行阐述,其中非持续性室性心律失常分为室性早搏和非持续性室性心动过速,共识中对室性心律失常患者的诊断流程进行了推荐,详见下表。
重视器质性及遗传性室性心律失常室性心律失常虽可见于正常人,但更多见于器质性心脏病患者;它可能是基础心脏疾患伴随的表现,也可能使是心脏异常的最早和唯一的表现,少数遗传性心律失常综合征可能导致室速、室颤甚至猝死,对这些患者进行评估,对预后判断和治疗决策均有重要的意义。
共识中对室性早搏、非持续性室速、持续性室速治疗均从器质性心脏病及非器质性心脏病进行推荐,并且对冠心病及先天性心脏病合并室性心律失常诊疗进行了特别的推荐。
药物、除颤器及射频消融----室性心律失常治疗的“三驾马车”近年来除了β受体阻滞剂,其他抗心律失常药物在治疗室性心律失常中的地位有所下降,目前还没有理想的抗心律失常药物。
β受体阻滞剂或非二氢吡啶类钙拮抗剂可以用来改善非持续性室性心律失常患者症状(Ⅱb,C),合并心力衰竭患者推荐应用胺碘酮进行治疗,不推荐利用普罗帕酮或氟卡胺来治疗左室功能不全、心肌缺血或有心肌瘢痕患者(ⅢA)。

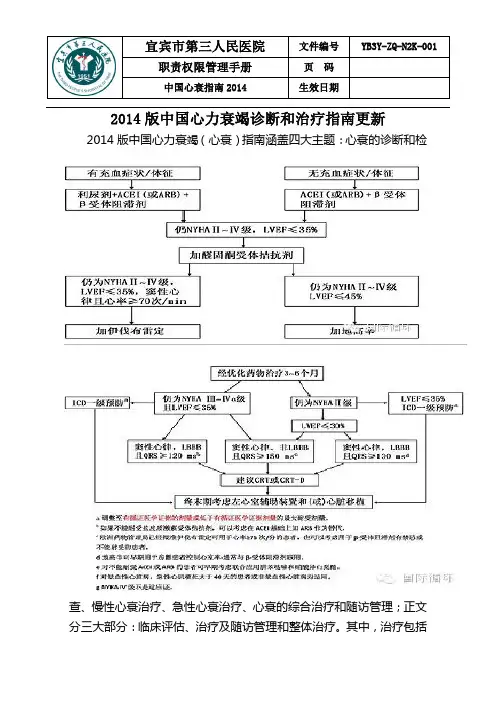
中国心衰指南2014 生效日期2014版中国心力衰竭诊断和治疗指南更新2014版中国心力衰竭(心衰)指南涵盖四大主题:心衰的诊断和检查、慢性心衰治疗、急性心衰治疗、心衰的综合治疗和随访管理;正文分三大部分:临床评估、治疗及随访管理和整体治疗。
其中,治疗包括中国心衰指南2014 生效日期慢性心衰、舒张性心衰、急性心衰、难治终末期心衰、心衰合并临床情况及右心衰的治疗;临床评估包括临床状况评估和治疗评估。
临床评估涉及心脏病性质及程度判断、心衰程度判断、液体潴留及其严重程度判断、其他生理功能评价,ESC诊断流程与中国临床实际相似,建议借鉴(图1和2)。
治疗评估是指治疗效果、疾病进展及预后的评估。
更新之一:非药物治疗适应证调整——既扩大又严格限制 CRT适应证扩展为窦性心律、经标准和优化抗心衰治疗至少3~6月,预期生存期>1年者:①NYHA心功能Ⅲ~Ⅳ级及EF≤35%:伴LBBB及QRS≥120ms,或不伴LBBB及QRS≥150ms;②NYHA心功能Ⅱ级及EF≤30%:伴LBBB及QRS≥130ms,或不伴LBBB及QRS≥150ms;③以下情况获益及应用价值不肯定:a.RBBB图形;b.有常规心脏起搏指征,但无CRT其他适应证;c.心房颤动。
ICD则可用于一级预防和二级预防。
更新之二:BNP/NT-proBNP可用于指导心衰治疗心衰患者治疗后BNP/NT-proBNP与基线相比下降≥30%,即显示治疗有效。
如未下降或下降未达标甚至升高,则表明治疗效果不佳,应考虑其他治疗策略,增强治疗力度。
2011ESC年会上报告的1项纳入20项样本量较大、以全因死亡率为终点、随访时间长的RCT临床试验荟萃分析显示,与临床评估相比,动态监测BNP/NT-proBNP有益,全因死亡和因心衰恶化再住院率均降低;且可评估抗心衰药物(ACEI、β受体阻滞剂等)的治疗剂量。
与基线相比,BNP/NT-proBNP下降≥30%~40%是重要指标。

慢性心衰合并室性心律失常诊治及心脏性猝死预防中国专家共
识
佚名
【期刊名称】《中国医刊》
【年(卷),期】2011(46)3
【摘要】@@ 心衰患者死亡的主要原因为泵衰竭或心脏性猝死(SCD),而后者50%~75%与室性快速性心律失常有关.频发室早,特别是室性心动过速(室速)可迅速恶化心衰,引起急性血流动力学障碍,进一步出现的室性扑动(室扑)和心室颤动(室颤)更直接威胁患者生命,为心衰的治疗提出了巨大挑战.
【总页数】3页(P78-80)
【正文语种】中文
【中图分类】R541
【相关文献】
1.肝细胞癌合并门静脉癌栓多学科诊治中国专家共识(2018年版) [J], 中国医师协会肝癌专业委员会
2.肝细胞癌合并胆管癌栓多学科诊治中国专家共识(2020版) [J], 中国医师协会肝癌专业委员会
3.肝细胞癌合并胆管癌栓多学科诊治中国专家共识(2020版) [J], 中国医师协会肝癌专业委员会
4.肝细胞癌合并胆管癌栓多学科诊治中国专家共识(2020版) [J], 中国医师协会肝癌专业委员会;孙居仙;严茂林;程树群;陈敏山;蔡建强
5.肝细胞癌合并胆管癌栓多学科诊治中国专家共识(2020版) [J], 中国医师协会肝癌专业委员会
因版权原因,仅展示原文概要,查看原文内容请购买。
《慢性心衰合并室性心律失常诊治及心脏性猝死预防中
国专家共识》(2014)
要点
心衰患者死亡的主要原因为泵衰竭或心脏性猝死(SCD),而后者50%~75%与室性快速性心律失常有关。
1 分类
室性心律失常(V A)包括室早、室速、室扑、室颤等。
慢性心衰患者的室早多为潜恶性室早,或恶性室早。
室速可分为血流动力学稳定的室速和不稳定的室速,也可分为非持续性(<30秒)室速和持续性室速(持续时间大于30秒或虽持续时间小于30秒,但因出现严重血流动力学障碍而需要紧急终止者)。
2 流行病学
慢性心衰患者非持续性室速发病率为30%~80%。
与心衰患者猝死相关的常为持续性室速、室抖、室颤。
对于曾患心梗的患者,频繁室早或非持续性室速是SCD的高危因素(不考虑射血分数)。
室早>10次/小时对于心脏病患者发生SCD的风险更大。
3 发病机制
慢性心力衰竭患者常合并室性心律失常,其机制包括折返和局部自律性/触发激动。
4 临床症状和危害
慢性心衰合并室性心律失常的临床症状与基础心脏病、心功能、室性心律失常类型、心室率、持续时间等有关。
临床症状表现为心衰加重,也可出现黑懵、晕厥、甚至猝死等。
也可无症状,或症状轻微。
频发室早或室速可恶化心功能,产生心动过速心肌病。
持续性室速可使心衰迅速恶化、引起低血压、休克甚至死亡。
5 诊断和评估
心律失常确诊需心电记录(心电图、动态心电图)。
慢性心衰合并室性心律失常初次评估包括判断基础心脏病变、室性心律失常类型、对血动学及心功能影响。
猝死风险评估包括T波电交替、心率震荡、心率变异等,必要时进行心内电生理检查评估。
6 治疗
6.1 一般原则
慢性心衰合并室性心律失常,如无禁忌证,β受体阻滞剂和ACEI依然
是心衰治疗的基石。
尽可能寻找和纠正室性心律失常诱因。
血动学改变明显的室性心律失常(持续室速、室扑、室颤)应立即电复率。
对血动学相对稳定者,给予药物治疗;器械治疗;导管消融。
6.2 药物治疗
避免使用多数抗心律失常药物(ⅠA类、ⅠC类及某些Ⅲ类)。
对于无症状非持续性室速,抗心律失常药物仅限于β受体阻滞剂。
β受体阻滞剂用于心衰患者心脏猝死的一级预防和二级预防,明显减少心衰患者室性心律失常发生,纠正电风暴。
胺碘酮可用于心衰伴症状性快速室性心律失常及电复律无效且血动学改变显著的持续性室速。
慢性心衰合并有症状的室速、室早可联合应用β受体阻滞剂和胺碘酮抗心律失常。
对于植入ICD后反复出现心动过速、频繁放电、建议上述二药联用。
6.3 器械治疗
ICD可有效用于慢性心衰患者心脏性猝死的一级预防和二级预防。
6.4 导管消融
下列情形建议导管射频消融治疗:①合并频发的单形性室早或室速,ECG 提示可能源于典型的流出道或间隔部,或束支折返性室速;②反复室早、室速发作诱发和加重心脏扩大,心功下降,优化药物治疗无效;③ICD植入后电风暴的心衰患者,优化药物治疗无效
对于合并多形室早、室速的慢性心衰患者,不建议首选射频消融治疗。