EMR内镜下黏膜切除术
- 格式:ppt
- 大小:6.67 MB
- 文档页数:24

![[工程科技]内镜下粘膜切除术](https://uimg.taocdn.com/fc5ee6c56429647d27284b73f242336c1eb930f5.webp)

emr术操作步骤
EMR(Endoscopic Mucosal Resection)是一种内镜黏膜切除术,通常用于治疗早期的消化道黏膜病变,如早期胃癌。
以下是一般的EMR术操作步骤:
患者准备:
为患者提供合适的麻醉或镇静,以确保患者舒适。
确保患者在手术前的禁食和禁液时间内。
内镜检查:
进行内镜检查,通过口腔或直肠插入内镜,观察病变的位置、形状和范围。
病变定位:
定位需要进行EMR的黏膜病变。
这通常通过内镜直接观察,或者在术前使用染色剂标记病变区域。
预测病变深度:
评估病变的深度,以确定是否适合进行EMR。
深度评估可以通过内镜超声(EUS)等技术进行。
黏膜抓取:
使用内镜配备的专用工具(如抓取夹或抽吸器)将黏膜抓取到内镜下。
升压注射:
在病变周围注射生理盐水或黏膜升压剂,以分离黏膜病变并提供更好的视野。
切除:
使用电刀或切割线圈等内镜手术工具,将病变黏膜切除。
切除的范围通常包括病变和一定的安全边缘。
止血:
在切除后,进行必要的止血措施,如电凝止血或使用止血夹。
黏膜缝合(可选):
在一些情况下,可能需要对黏膜进行缝合。
这通常是在较大或深的切除后进行。
术后观察:
术后对患者进行观察,确保没有并发症。
可能需要进行病理学检查以确认切除组织的性质。
请注意,EMR是一项专业技术,由经验丰富的内科医生或消化内科医生进行。
手术步骤和工具的选择可能因患者的具体情况和病变特性而有所不同。
患者在EMR前会接受详细的评估和讨论,以确保手术的适用性和安全性。

emr粘膜切除术名词解释
EMR是内镜黏膜切除术的缩写,是一种用于治疗早期消化道肿瘤和其他黏膜病变的内窥镜手术技术。
黏膜切除术是一种微创手术方法,通过内窥镜将患者的黏膜病变切除,而无需进行传统的开放手术。
这种手术通常用于治疗早期的癌症或癌前病变,如胃癌、食管癌、结肠癌等。
在EMR手术中,医生会使用内窥镜将切除器械引入患者的消化道,定位到病变的部位,然后切除异常的组织或肿瘤。
这种手术方法相对较为轻微,患者术后恢复较快,通常可以在短时间内出院。
EMR手术的优点包括,较小的创伤、较短的恢复时间、较少的并发症风险。
然而,也存在一些局限性,如手术范围有限,对于大型或深部的肿瘤可能不够有效。
总的来说,EMR手术是一种重要的内窥镜手术技术,对于早期消化道肿瘤和黏膜病变的治疗具有重要意义,但在实际应用中仍需根据患者的具体情况和病变特点来决定是否采用这种手术方法。

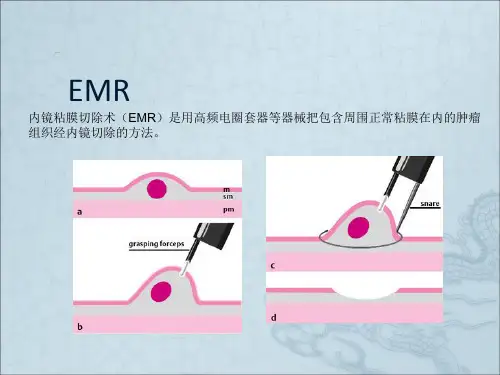
【课件】内镜黏膜切除术(EMR)内镜黏膜切除术(EMR)内镜黏膜切除术(EMR):是由内镜息⾁切除术和内镜黏膜注射术发展⽽来的⼀项内镜技术。
EMR的⽬的是切除部分黏膜,深度可达黏膜下组织,因⽽可起到治疗黏膜病变的作⽤。
EMR的适应证:1.获取组织标本,⽤于常规活检未能明确病理诊断的消化道病变;2.切除消化道扁平息⾁、早期癌和部分来源于黏膜肌层和黏膜下层的肿瘤。
EMR的分类:黏膜下注射-切除法(EMR with a ligation,EMRL)透明帽法(EMR with a cap,EMR-C)分⽚切除法(piecemeal EMR,EPMR)黏膜下注射-切除法:⾸先确定病灶边缘,必要时对可疑部位染⾊后再观察;⽤内镜注射针在病灶基底部周围边缘黏膜下分点注射1:20000肾上腺素盐⽔,使之与黏膜下层分离并明显抬举、隆起;在操作中可重复注射。
然后⽤圈套器外鞘抵住病变周边0.5 cm正常黏膜,负压吸引过程中收紧圈套器,切除前稍放松圈套器使可能受累的固有肌层回复原位。
透明帽法:在内镜头端安装不同规格、不同平⾯或斜⾯的透明塑料帽,可对病变进⾏吸引、切除。
适⽤于黏膜病变和来源于黏膜肌层及黏膜下层的黏膜下肿瘤的内镜切除。
采⽤标准单孔道内镜,对操作技术要求不⾼,能在狭⼩的操作空间中切除较⼤病变,并发症少,该技术成为近年来应⽤最⼴泛以及操作最简单、安全、有效的内镜黏膜切除⽅法之⼀,在基层单位也能推⼴应⽤。
分⽚切除法:对于病灶较⼤、不能⼀次圈套切除者,可先将主要病灶切除,然后将周围⼩病灶分次切除即分⽚切除法;对于凹陷性的病灶,注射后隆起不明显者,可采取分次切除法清除病灶。
对于巨⼤、平坦的病变,黏膜下注射后分⽚切除顺序为:上消化道从⼝侧向肛侧,下消化道从肛侧向⼝侧。
术前准备:⼀般准备:询问病史,了解患者的⼀般情况,有⽆服⽤抗凝药物史。
常规⾎、肝肾功能和出凝⾎时间检查及⼼电图检查。
肠道准备:准备⽅法同肠镜检查前准备,⽬前常⽤⽅法是⼝服聚⼄⼆醇电解质散货⽢露醇溶液,前者于检查前4⼩时服⽤。

内镜黏膜下剥离术(ESD)与内镜下黏膜切
除术(EMR)区别
内镜粘膜下剥离术(ESD)和内镜下粘膜切除术(EMR)是两种常见的内镜手术。
ESD是一种先进的技术,通过使用
高频电刀和专用器械,在内镜下逐步剥离胃肠道病灶及其下方正常的粘膜下层,以达到完整切除病灶的目的。
ESD是EMR
的发展,已成为治疗胃肠道早癌及癌前病变的有效方法。
对于像香菇一样有茎的小病变,可以简单地使用圈套器套住蒂部切除,这被称为息肉切除术。
对于像披萨一样平坦的较大病变,必须先在病变下方注射生理盐水抬起病变,再使用圈套器电切病变,这被称为黏膜切除术(EMR)。
然而,对于
超过2厘米的平坦病变,黏膜切除术只能通过分块切除的方法来进行,这可能导致病变的遗漏和复发。
因此,ESD逐渐发
展为更可靠的方法。
ESD有一些禁忌症,包括严重的心肺疾病、血液病、凝
血功能障碍、病变抬举症阴性以及缺乏无痛内镜条件的医疗单位。
对于状态较差的患者,不建议使用ESD治疗。
ESD可能会出现一些并发症,例如出血、穿孔、腹痛和
感染。
术中出血和迟发型出血是常见的出血类型,前者是由于局部黏膜抬举欠佳而导致的,后者则多发生在术后2周以内。
穿孔是ESD的常见并发症,治疗时应密切观察镜下图像和患
者的生命体征。
腹痛是ESD术后典型症状,可以通过常规剂
量质子泵抑制剂(PPI)治疗。
感染一般表现为体温上升、白
细胞和中性粒细胞升高,需要对症处理并使用抗生素。
总的来说,ESD是一种先进的内镜手术,比EMR更可靠,但也存在一些禁忌症和并发症需要注意。

内镜黏膜切除术治疗结直肠息肉的临床效果体会内镜黏膜切除术(EMR)是一种治疗结直肠息肉的有效方法,它通过内窥镜在息肉处进行黏膜粘膜层剥离,能够有效地切除息肉并减少术后并发症。
近年来,EMR治疗结直肠息肉的临床效果日益受到重视,越来越多的临床医生和患者选择利用EMR来治疗结直肠息肉。
本文将结合临床实践经验,探讨EMR治疗结直肠息肉的临床效果体会。
EMR治疗结直肠息肉的临床效果显著。
通过临床实践的观察和数据统计,可以发现大部分结直肠息肉患者在接受EMR治疗后,息肉得到了有效切除,并且术后并发症较少。
EMR 治疗结直肠息肉的成功率较高,患者恢复期较短,术后疼痛明显减轻。
在临床实践中,我们经常会遇到一些患者,他们之前通过传统手术或其他治疗方法治疗结直肠息肉的效果不佳,或者术后并发症较多,但是通过EMR治疗后,症状得到了明显改善,这充分显示了EMR治疗结直肠息肉的良好临床效果。
EMR治疗结直肠息肉的安全性较高。
与传统手术相比,EMR治疗结直肠息肉术后创面小、出血少、不易引起感染等优点。
在临床实践中,我们经常遇到一些老年患者或者身体状态较差的患者,他们在接受EMR治疗后,术后并发症较少,恢复较快。
这充分显示了EMR治疗结直肠息肉的安全性较高,适用于不同年龄和身体状况的患者。
EMR治疗结直肠息肉的技术要求较高。
由于结直肠息肉的位置和形状各异,需要经验丰富的内镜医生进行操作。
在临床实践中,我们发现,只有具有较高技术水平和丰富经验的内镜医生,才能够确保EMR治疗结直肠息肉的成功率和安全性。
我们在临床实践中需要加强内镜医生的培训和技术交流,提高其技术水平和操作能力,从而更好地开展EMR治疗结直肠息肉的工作。
EMR治疗结直肠息肉需要综合治疗。
在临床实践中,我们发现,单纯依靠EMR治疗结直肠息肉可能不能够取得理想的效果,还需要结合药物治疗、饮食调理等综合治疗措施。
通过药物治疗可以减轻患者疼痛感和减少息肉再生的可能,通过饮食调理可以改善患者的肠道环境,减少复发的风险。

内镜下黏膜切除术后如何护理内镜下黏膜切除术(EMR)作为消化道黏膜层、黏膜下层病变的治疗方法,主要针对消化道肿瘤及非肿瘤疾病。
该手术的操作时间短,并发症发生率低,降低了患者手术风险,也缩减了患者手术费用,在临床中已经广泛应用。
内镜专科医生通过EMR治疗时,需要护理人员跟进配合,从而降低患者在治疗期间的封信,提升疾病治疗效果。
1.内镜下黏膜切除术是什么内镜下黏膜切除术作为切除黏膜病变组织的技术,通过内镜辅助治疗,有利于根治患者病变。
手术可切除患者大部分黏膜组织,治疗方法具有创伤性。
EMR技术针对消化道粘膜病变常规活检后没有确诊的患者,或者是出现消化道息肉及早期癌变的患者。
该技术不适合休克及严重心肺疾病患者、神志不清患者及胃食管病变患者、凝血功能障碍患者等。
EMR技术以静脉麻醉为主,常见麻醉药物是丙泊酚,该药物的优势在于起效速度快、安全性高。
2.内镜下黏膜切除术后护理方法2.1内镜下黏膜切除术后的常规护理方法①饮食护理:加强对患者的饮食管理,术后第一天禁食,第二天根据情况进流食,适当给予高热量及容易消化的食品,但不宜进食过量。
若患者术后饥饿比较明显,或者发生低血糖,应当及时报告给医生对症处理。
患者在术后机体功能无异常的情况下,先食用一些藕粉及米汁,逐渐过度到流食,最后恢复到正常饮食,在术后1周,禁止吃辛辣及刺激性食品或者产气的食品。
②心理护理:多数患者对EMR手术感到紧张及焦虑,甚至怀疑治疗效果,在签署同意书后感到担心,尤其是担心发生意外事件。
护理人员需要做好相关的解释说明工作,告知患者术后可能发生的并发症,让患者在心理上做好准备,及时消除患者的恐惧心理,并根据患者的心理状态进行疏导,让患者以稳定的情绪接受治疗。
等待患者治疗后,一旦发生出血并发症,将并发症告知医生,医生通过药物止血或者内镜止血,若患者出血量较大,则采取外科治疗止血。
若患者发生穿孔并发症,可在内镜下利用多个钛夹对穿孔位置进行封闭,并要求患者禁食禁水,适当为患者留置引流管,观察引流液的颜色及性状等,向患者家属说明引流管过程中注意的问题,避免患者及家属挪动引流管而发生脱管。
内镜下黏膜切除术相关管理制度
一、医疗机构开展消化道早期肿瘤内镜下黏膜切除术必须与其功能和任务相适应。
二、二级及以上医院,有卫健行政部门核准登记的消化内科或普通外科诊疗科目,有重症监护病房。
三、开展消化内科或普通外科临床诊疗工作10年以上,开展此项技术的科室床位达20张以上。
四、具备消化道病变内镜下黏膜切除技术所需要的设备、设施。
五、医院设立由医学、法学、伦理学等方面专家组成的临床应用伦理委员会,伦理委员会工作制度健全、审查规范。
六、有符合要求的内镜室
1、能够进行心、肺、脑复苏抢救,有氧气通道、麻醉机、除颤仪、吸引器等必要的急救设备,配有必备的抢救药品。
2、配有内镜检查及治疗所需的设备和器械。
七、其他辅助科室和设备
1、检验科:能够满足常规的化验检查。
2、医学影像科:有核磁共振(MRI)和(或)计算机X线断层摄影(CT),能够完成影像学相关检查。
3、病理科:能够进行常规的组织活检诊断。
八、有至少2名具有内镜下黏膜切除术临床应用能力的本院在职医师,并均具有主治或以上专业技术职务任职资格,其中至少1名具有副主任医师或以上专业技术职务任职资格,有经过内镜诊疗等相关知识和技能培训并考核合格的、与开展本技术相适应的其他专业技术人员。
内镜下治疗肠息肉技术肠息肉主要包括增生性息肉、腺瘤性息肉和息肉病综合征。
其中,腺瘤性息肉、息肉病综合征与结肠癌密切相关,有研究显示内镜检出、切除腺瘤可使结直癌的发生减少76%~90%,下面就介绍几种内镜下清除肠息肉的技术。
内镜下黏膜切除术(EMR)EMR常用于切除无蒂息肉,通过注射缓冲液到黏膜下层的空间,使上皮与底层组织分开,使病变分离。
EMR比单纯使用圈套器或电凝术切除病变更安全。
EMR通常用于<20mm的息肉,这是因为用这种技术整块切除更大的息肉是有难度的。
然而用黏膜分片切除法(EPMR)对更大的息肉是可行的。
EPMR先从病变周围注射液体使病变隆起,然后用圈套器分片将病变切除/先切除病变中央部,再切除残余病变。
EPMR对于结直肠大而无蒂的息肉是一种安全的方法,但是由于其高复发率应谨慎用于恶性息肉。
如果EPMR术后有残留的息肉组织,可用氩离子凝固术清除。
分片切除后3~6个月内应该复查病灶处有无残余息肉组织。
EMR的适应证EMR集ift总洼入乂木孑花护忖看切BS上灯牟内镜下黏膜切除术的适应证各国并不统一,同一个国家的不同医院、医生掌握的适应证也不完全一样。
首先要获得组织标本用于常规活检未能明确诊断的黏膜下病变的病理学诊断;其次切除消化道早癌及癌前病变,无淋巴结转移、浸润深度较浅、采用可以完全切除的消化道早癌均为内镜下黏膜切除术的适应证。
但临床实际应用过程中,判断准确、可操作性强的绝对适应证标准还有争议。
日本食管协会制定的内镜下黏膜切除术治疗早期食管癌的绝对适应证为:病灶局限于ml、m2层、范围<2/3食管周长、长度<30mm,病灶数目少于3-4个;相对适应证为:病灶浸润至m3、sm1,直径30~50mm,范围》3/4食管周长或环周浸润、病灶数目5~8个。
根据日本胃癌学会编写的《胃癌治疗指南(2004年4月版)》规定,内镜下黏膜切除术的手术适应证为:(1)病理类型为分化型腺癌;(2)内镜下判断癌组织的深度限于黏膜层(m);(3)病灶直径<2cm;(4)病变局部不合并溃疡,以上4个条件需同时具备。
内镜黏膜切除术治疗结直肠息肉的临床效果体会内镜黏膜切除术(EMR)是治疗结直肠息肉的一种有效方法,本文主要介绍我在临床实践中对EMR治疗结直肠息肉的体会。
一、EMR的适应症EMR适用于直径小于1cm,表现为平坦型或乳头型的结直肠息肉,且没有浸润到肠壁深部或侵犯到周围组织。
此外,患者的年龄、身体条件等也需要进行全面评估。
二、EMR的操作技巧EMR主要分为四个步骤:1.打针;2.上夹器;3.切脚;4.切除组织。
在EMR操作前需要进行准备,包括胃肠道准备、术前评估等。
具体来说,包括:1.进行肠道准备,一般采用口服泻剂或肠道清洁剂等。
术前还需要了解患者的既往病史、肠镜检查和生物组织学诊断等。
2.EMR需要用到电子内窥镜、电切或电凝器等设备,准备时应检查设备的工作性能,排除故障等。
3.对于无症状患者,可以进行睡眠中静脉麻醉,对于有症状的患者,可以采用局部麻醉。
4.进行直视下的黏膜切除,要求夹取组织脚的高度和位置适宜,离肠壁约1-2mm,夹器的夹住位置也要适当。
5.在切除组织时,要避免损伤肠壁,同时要注意切除的组织是否完整。
三、EMR的临床效果EMR治疗结直肠息肉的临床效果鉴定主要有三个方面:完整清除率、局部复发率以及产生并发症的风险率。
实际疗效表明,通过EMR对结直肠息肉的治疗效果较为理想。
在完整清除率上,EMR 的成功率高达90%以上。
此外,降低局部复发率也是EMR治疗结直肠息肉的一大优势。
经过长期的随访观察,EMR治疗过程中,局部复发的病例少见。
在产生并发症的风险率方面,EMR相对安全,但也有少数患者出现并发症。
四、结语EMR作为现代内镜治疗技术中最为先进和有效的治疗手段之一,临床应用十分广泛。
然而,在治疗结直肠息肉时,医生需要掌握一定的技巧和经验,严格遵循手术操作规范。
EMR治疗结直肠息肉的效果基本符合预期,该方法具备治疗效果稳定、治疗过程无痛苦、恢复速度较快等优势。
相信随着技术的进步和完善,EMR将有更好的应用前景,更多的患者能得到有效的治疗。