胰岛素泵控制血糖的标准
- 格式:doc
- 大小:16.00 KB
- 文档页数:1


胰岛素泵剂量调节胰岛素泵的剂量调节1)⽤泵前的准备和⾎糖控制⽬标1.⽤泵前的准备⼯作a)多次的⾎糖⾃我监测(三餐前后、睡前、0Am、3Am,以及有低⾎糖或⾼⾎糖症状时)b)固定的饮⾷计划(在基础率调整结束前,不要⾷⽤含脂肪过多的⾷物,不要在睡前吃零⾷)c)中、长效胰岛素的洗脱期:中效:18—20⼩时长效:⾄少24⼩时2.泵治疗期间的⾎糖监测建议每天监测⼋点⾎糖:早餐前BG 早餐后2⼩时BG中餐前BG 中餐后2⼩时BG晚餐前BG 晚餐后2⼩时BG睡前BG 凌晨3点BG2)胰岛素泵调节剂量的三⼤步骤a)步骤⼀:设定⾎糖控制⽬标糖化⾎红蛋⽩A1c : < 7.0% * ⽆显著低⾎糖时尽可能达到< 6.0%.●餐前⾎糖: 5.0--7.2 mmol/L●餐后⾼峰值: < 10.0mmol/L.●⼊睡前: 5.6-7.0mmol/l●夜间3点:>5mmol/lA1c作为⾎糖控制的主要⽬标,⾎糖控制的⽬标应该个体化,某些⼈群应考虑特殊情况(⼉童,⽼⼈,妊娠)b)步骤⼆:根据体重法/以往打针剂量法判定初始剂量体重法:适⽤患者:⼀般适⽤于装泵前未使⽤过胰岛素的患者设定⽅法:⼀⽇总量(T)=体重kg ×(0.4┄0.8)1.1DM:T=体重Kg×(0.4-0.5)2.2DM患者:体重低于标准体重10%:T=体重Kg×0.5体重是标准体重:T=体重Kg×0.6体重超重10%以上:T=体重Kg×0.8部分资料采⽤以下体重法计算参数:表1:1 型糖尿病患者表2:2 型糖尿病患者根据以往⽪下注射总量计算:适⽤患者:装泵前正在使⽤胰岛素注射的患者设定⽅法:⼀⽇总量(U)=⽤泵前胰岛素⽤量(U)×(70%~100%)基础率,⼤剂量分配原则:50:50原则基础量/⼤剂量各占50%,适⽤于⼤多数成⼈糖尿病患者40:60原则适⽤于⼉童及青少年糖尿病患者,因为⽣长发育,需要摄⼊更多热量,40%⽤于基础率,60%⽤于餐前量对于特殊疾病状态下的糖尿病患者,根据进⾷情况决定基础量/⼤剂量分配⽐例基础率设置⽅式:基础胰岛素的需要量并⾮⼀成不变基础胰岛素需要量的年龄特征揭⽰24h期间的显著变异可设定六段基础率程序,按需释放胰岛素可能影响基础率初始剂量的因素在更换胰岛素泵之前,长期注射中效或长效胰岛素或⼝服药物的累积作⽤,需要洗脱期,可在12 ~24 ⼩时内暂⽤50% 的基础率。

《中国胰岛素泵治疗指南(2021年版)》要点胰岛素泵已从原来单纯输注基础和餐时胰岛素的模式发展到将CSII、持续葡萄糖监测(CGM)和糖尿病信息管理功能融合一体的智能化血糖管理闭环模式。
通过对胰岛素泵硬件的改良,国内外相继上市了无输注管路的贴敷式胰岛素泵。
新型胰岛素泵的问世和新功能的融合为临床管理糖尿病提供了更多、更优的选择。
新版指南不仅突出了新型和经典胰岛素泵治疗的操作技术,还涵盖了与胰岛素泵治疗密切相关的问题,包括胰岛素泵治疗期间的饮食与运动管理、血糖监测、血糖控制质量评估、低血糖对策、胰岛素泵的安装、院内外管理和维护等,内容注重时效性、科学性与临床实用性。
二、文献检索与评价第二章胰岛素泵治疗的定义和工作原理一、胰岛素泵治疗的定义胰岛素泵治疗是采用人工智能控制的胰岛素输注装置,以程序设定的速率持续皮下输注胰岛素,最大程度地模拟人体胰岛素的生理性分泌模式,从而达到更好地控制血糖的一种胰岛素治疗方法。
二、胰岛素泵的工作原理1.胰岛素泵的工作原理2.胰岛素泵的构成胰岛素泵治疗技术的发展和临床使用现状一、胰岛素泵治疗技术的发展二、胰岛素泵的临床使用现状第四章胰岛素泵治疗的优势和临床获益要点提示:CSII治疗可以有效降低血糖,缩短血糖达标时间,降低低血糖发生的风险,改善血糖波动。
(A)长期CSII治疗与降低糖尿病慢性并发症的发生风险相关。
(B)长期CSII治疗可以改善患者的生活质量,具有良好的成本效益。
(C)一、有效、安全控糖1.有效降低血糖,缩短达标时间2.降低低血糖发生的风险3.减少血糖波动4.减少胰岛素吸收的变异5.相对减少因胰岛素治疗导致的体重增加二、降低糖尿病并发症的发生风险三、提高生活质量经济成本效益第五章中国市场主要胰岛素泵的特点一、经典胰岛素泵二、传感器增强型胰岛素泵三、无导管胰岛素泵第六章胰岛素泵疗效的临床证据要点提示:新诊断T2DM患者短期CSII强化治疗可以达到理想的血糖控制,促进胰岛β细胞功能恢复,部分患者能够获得较长时间的临床缓解。


胰岛素泵的设置方法
泵前用胰岛素,血糖控制可者:胰岛素总量=泵治疗前总量×75%
泵前用胰岛素,血糖仍高者:胰岛素总量=泵治疗前总量×100%
泵前未使用胰岛素的患者:胰岛素总量=体重(kg)×0.44
或胰岛素总量=空腹血糖(毫克数)×10%×75%
亦可先按每天24U计算
基础率=总量÷2÷24,餐前负荷量=总量÷2÷3
或(泵前用胰岛素如30R,两次用量相差不多,血糖控制可者)基础率=总量×70%÷24,餐前负荷量=总量×30%÷3
或(泵前用胰岛素如30R,两次用量相差较多,血糖控制可者)基础率白天为早上注射量×70%÷12,晚上为晚餐前注射量×70%÷12,餐前负荷量早餐、午餐前=早上注射量×30%÷2,晚餐前为晚餐前注射量×30%
监测七段血糖(三餐前、三餐后2h,凌晨3点)甚至更多时段血糖以帮助调整。
2)“血糖控制达标”?不知具体怎样,最好能提供明确的各个时段的血糖值。
患者的基础量为27.4u,餐前量为39u,总量为66.4,患者以餐后血糖升高为主,建议先用诺和灵30R早24u 晚16u,三餐加用二甲双胍0.5和/或阿卡波糖50mg观察,嘱患者控制饮食和注意适当运动。

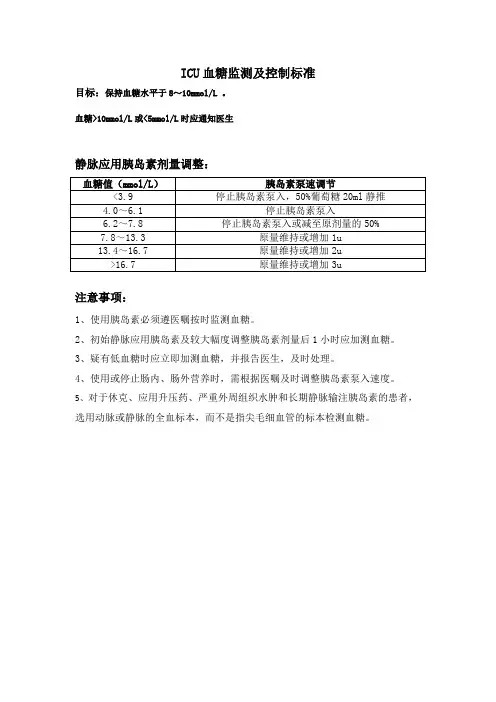
ICU血糖监测及控制标准
目标:保持血糖水平于8~10mmol/L 。
血糖>10mmol/L或<5mmol/L时应通知医生
静脉应用胰岛素剂量调整:
注意事项:
1、使用胰岛素必须遵医嘱按时监测血糖。
2、初始静脉应用胰岛素及较大幅度调整胰岛素剂量后1小时应加测血糖。
3、疑有低血糖时应立即加测血糖,并报告医生,及时处理。
4、使用或停止肠内、肠外营养时,需根据医嘱及时调整胰岛素泵入速度。
5、对于休克、应用升压药、严重外周组织水肿和长期静脉输注胰岛素的患者,选用动脉或静脉的全血标本,而不是指尖毛细血管的标本检测血糖。

使用胰岛素泵是目前最为有效的控制血糖的措施之一。
但在临床应用过程中,涉及到很多技术问题,假如不能掌握这些知识,胰岛素泵的优点就很难显现。
1、每日胰岛素剂量的计算应根据患者糖尿病分型、血糖水平以及体重情况确定,初始推荐剂量如下:(1)未接受过胰岛素治疗的患者胰岛素剂量的计算根据不同的糖尿病类型胰岛素剂量设定为:1型糖尿病:一日总量(单位)=体重(公斤)×(0.4~0.5)2型糖尿病:一日总量(单位)=体重(公斤)×(0.5~0.8)在使用过程中应根据血糖监测水平进行个性化剂量调整。
(2)已接受胰岛素治疗的患者胰岛素剂量的计算已接受胰岛素治疗的患者可根据胰岛素泵治疗前的胰岛素用量计算,具体可根据患者血糖控制情况而定,并在使用过程中根据血糖监测水平进行个性化剂量调整。
一日总量(单位)=用泵前胰岛素用量(单位)×(70%~100%)2、胰岛素剂量分配(1)基础量和基础输注率的设定定义:基础量是指维持机体基础血糖代谢所需的胰岛素量。
基础输注率是指胰岛素泵提供基础胰岛素的速度,一般以胰岛素用量(单位)/小时表示。
每日基础量=全天胰岛素总量×(40%~60%)(平均50%)基础输注率与时间段应根据患者的血糖波动情况以及生活状况来设定。
基础输注率的设定模式较多,可根据血糖控制的需要设置为一个或多个时间段,临床大多分为3-6个时间段。
往往1型糖尿病较2型糖尿病采用更多分段。
在运动或某些特殊情况时,可相应地设定临时基础输注率。
(2)餐前大剂量的设定定义:在三餐前一次性快速输注的胰岛素量。
初始设定的餐前大剂量总量一般为初始全天胰岛素用量的50%。
按照三餐1/3,1/3,1/3分配,或者1/5,2/5,2/5分配。
特殊情况下根据饮食成分,特别是碳水化合物含量以及血糖情况个性化设定。
(3)剂量分配的注意事项初始胰岛素泵治疗时,总剂量的50%为基础量,50%为餐前大剂量;年轻的患者可采用基础量40%,餐前大剂量60%的方法来分配。


![胰岛素泵操作规范标准[详]](https://uimg.taocdn.com/6652b8eea76e58fafbb0039f.webp)
胰岛素泵护理操作规分泌科胡晶一、胰岛素泵定义持续皮下胰岛素输注(CSII)即胰岛素泵治疗,是采用人工智能控制的胰岛素输入装置,通过持续皮下输注胰岛素的方式,模拟胰岛素的生理性分泌模式,从而控制高血糖的一种胰岛素治疗方法。
胰岛素泵的基本原理胰岛素泵工作原理:生理状态下胰岛素分泌按与进餐的关系可大致分为两部分:一是不依赖于进餐的持续微量分泌,即基础胰岛素分泌,此时胰岛素以间隔8-13min 脉冲形式分泌持续微量输注,模拟人体正常的胰岛素基础分泌规律,主要用于控制夜间、空腹与餐前血糖。
二是由进餐后高血糖刺激引起的大量胰岛素分泌,主要用于控制餐后血糖,模拟人体用餐后胰岛素的快速分泌。
由四部分构成:含有微电子芯片的人工智能控制系统、电池驱动的机械泵系统、储药器、与之相连的输液管和皮下输注装置。
输液管前端可埋入患者的皮下,在工作状态下,泵机械系统接收控制系统的指令,驱动储药器的活塞,最终将胰岛素通过输液管输入皮下。
胰岛素泵的应用现状:在美国已有20年历史.进入中国市场约10年。
目前使用人数已近2万。
据在我国使用胰岛素病患者的调查显示,使用泵的人群中,1型糖尿病(T1DM)为54%,2型糖尿病(T2DM)为44%,其余的2%为其他原因引起的糖尿病。
二、胰岛素泵的适应症1、1型糖尿病患者和需要长期胰岛素强化治疗的T2DM患者,在住院期间可通过胰岛素泵治疗稳定控制血糖缩短住院天数,并优化多次胰岛素注射的方案提供参考数据。
2、需要短期胰岛素治疗控制高血糖的T2DM患者3、糖尿病患者的围手术期血糖控制4、应激性高血糖患者的血糖控制5、妊娠糖尿病或糖尿病合并妊娠三、胰岛素泵的特点1.更有利于血糖控制①平稳降糖,减少波动:胰岛素泵可根据患者的血糖情况灵活的调整餐前大剂量与基础输注量,有效地控制餐后高血糖和黎明现象,降低糖化血红蛋白(HbA1c)水平。
②减少体重增加:胰岛素泵可以减少胰岛素用量,避免过大剂量使用胰岛素导致的体重增加。
胰岛素泵是一种可携式电子设备,用于调节糖尿病患者的胰岛素注射。
胰岛素泵可以更好地模拟胰岛素分泌的方式,使患者的血糖水平更稳定。
胰岛素泵控制血糖的标准应遵循以下几点:1.血糖水平控制在正常范围内。
正常血糖范围为空腹血糖在
70~110mg/dL,餐后血糖1~2小时内不超过140mg/dL。
2.避免过高过低的血糖水平。
过高或过低的血糖水平会引起不
良的症状,如头晕,乏力等。
3.不良反应的风险最小化。
使用胰岛素泵可能会导致低血糖、
注射部位感染等不良反应,需要进行有效的防范和管理。
4.对于不同的患者,控制目标也应区别对待。
例如老年人、孕
妇、婴儿和儿童,需要根据各自的特点和需要,进行个性化的调整。
胰岛素泵控制血糖的标准应是根据各种情况和患者所需量身定制的,减少不良反应,保证血糖水平处于正常范围内,从而获得最佳的治疗效果。