50例新生儿缺氧缺血性脑病影像分析
- 格式:pdf
- 大小:262.06 KB
- 文档页数:1









新生儿缺血缺氧性脑病的CT诊断缺氧缺血性脑病(HIE)是围产期新生儿脑损伤的主要疾病,也是引起日后脑瘫、智力低下、发育滞后、癫痫等疾病的主要原因[1]。
HIE是新生儿的常见病,也是目前新生儿死亡及远期致残的主要原因[2]。
CT在对于本病的诊断中有较高的临床价值,而且简便易行,目前已成为该病的主要检查手段。
本文就70例HIE患儿进行总结分析。
资料与方法收集临床诊断缺血缺氧性脑病而进行CT扫描的70例患儿进行回顾性分析。
其中男41例(571%);女29例(414%)。
发病时间在出生1天以内10例(286%),出生后1~2天25例(357%),出生2~3天18例(20%),3天以上7例(10%)。
全部病例均用平扫,机器为西门子SOMATOM Spirit双排螺旋CT,层厚8mm,层距8mm,标准算法。
结果分型:根据新生儿缺血缺氧性脑病的CT表现分3种类型:轻度、中度、重度。
本组病例轻度35例(50%),中度23例(329%),重度12例(171%)。
各自表现如下:①轻度:病变一般只累及一个脑叶,较为局限、散在,最常见的为额叶,其次为颞叶、枕叶。
35例患儿均未见脑内出血,额叶病变20例,颞叶15例,未见累及枕叶的,脑室脑池受压均不明显,中线结构无明显移位。
②中度:病变累及两个记两个以上的脑叶,表现为脑实质内多发低密度影,由于病变范围较大可出现脑灰白质间限不清、脑室脑池受压变形。
23例中有5例可见颅内出血。
③重度:大脑半球密度普遍降低,脑灰白质间限不清或消失,脑室脑池受压变小。
12例患儿均见颅内出血。
讨论HIE病理变化:包括脑水肿、脑组织坏死和颅内出血。
这些病理改变可由CT扫描证实。
若临床症状受药物或其他病理因素(败血症)影响难于作出判断时,CT检查对判断病情轻重和临床严重程度的划分则有较重要的价值。
本组有17例表现为抑郁症状、嗜睡、不哭、不动的患儿,经CT检查证实为颅内出血。
复查CT资料和简单复诊资料:本组70例中,初次脑CT未见异常10例,均于2~3天进行CT复查,发现全部有轻度的脑水肿并确诊,得到及时治疗后痊愈出院,6~20个月后10例CT复查表现脑发育全部正常。

新生儿缺血缺氧性脑病的影像学分析
杨伟兴
【期刊名称】《现代医用影像学》
【年(卷),期】2014(023)001
【摘要】目的:探讨弥散张量白质纤维示踪术在分析足月新生儿缺血缺氧性脑病的应用.材料与方法:选取本院2010年7月-2012年7月期间收治的缺血缺氧性新生儿50例,对其进行核磁共振弥散张量成像,随后进行三维白质纤维束示踪成像.根据新生儿期初查时临床表现分为轻度、中度和重度三组,与智力发育指数(MDI)进行相关性分析.结果:新生儿缺血缺氧性脑病程度越重,三维彩色编码张量图上颜色越混杂,白质束纤维成像显示纤维越稀疏,智力发育指数越低,呈负相关.结论:新生儿缺血缺氧性脑病的轻度、中度和重度与智力发育指数有相关性;弥散张量白质纤维示踪术在分析足月新生儿缺血缺氧性脑病方面有较高的应用价值.
【总页数】3页(P40-42)
【作者】杨伟兴
【作者单位】广州市番禺区何贤纪念医院放射科 511400
【正文语种】中文
【相关文献】
1.Orem自理模式在高压氧治疗新生儿缺血缺氧性脑病中的应用效果 [J], 胡晓姣;曹亮
2.2011~2019年我国新生儿缺血缺氧性脑病治疗研究的文献计量学分析 [J], 张耀东;黄晓培;王一然
3.血清神经元特异性烯醇化酶、血浆神经肽Y及振幅整合脑电图动态变化早期预测窒息新生儿缺血缺氧性脑病的意义 [J], 梁大康;李雪萍;陈洁静
4.降阶梯思维方式在新生儿缺血缺氧性脑病救护中的应用 [J], 陈海娟
5.新生儿缺血缺氧性脑病血清和脑脊液神经功能及白细胞介素表达变化 [J], 乔洋洋
因版权原因,仅展示原文概要,查看原文内容请购买。
50例新生儿缺氧缺血性脑病影像分析
发表时间:2015-01-27T14:23:55.167Z 来源:《医药前沿》2014年第26期供稿作者:高文何智坤
[导读] 新生儿缺氧缺血性脑病(HIE)是围产期窒息、缺氧引起的脑部损害。
高文何智坤
(内蒙古巴彦淖尔市乌拉特前旗人民医院影像中心 014400)
【摘要】目的:探讨CT与MRI结合在新生儿缺氧缺血性脑病影像诊断的价值。
方法:回顾性分析50例有窒息病史、临床诊断为新生儿缺氧缺血性脑病新生儿CT、MRI影像资料。
结果:50例中,重度7例、中度20例、轻度23例。
50例中均可见局限或弥漫性脑水肿。
其中合并脑实质出血3例、蛛网膜下腔出血11例、脑室出血2例。
结论:
【关键词】新生儿缺氧缺血性脑病 CT MRI
【中图分类号】R445 【文献标识码】A 【文章编号】2095-1752(2014)26-0066-01
1、资料与方法
1.1临床资料。
收集我院2012-2014年10月的50例临床诊断为新生儿缺氧缺血性脑病的新生儿资料。
其中男27例、女23例,最早出生1d、最晚4d,平均
2.7d.。
临床症状主要为紫绀、嗜睡、肌张力低、易激惹、惊厥、呼吸不规则等。
1.2扫描设备、方法:CT检查采用西门子EMOTION 16排螺旋CT,行头颅平扫。
MRI采用飞利浦1.5T双梯度核磁共振行DWI T1w1
T2w1 FLAIR序列扫描。
2、结果
全部50例患者均进行 CT MRI 扫描。
其中27例中重度患儿,CT征象均可见两个脑叶以上的脑实质低密度区,CT值8hu-15hu,合并出血14例。
灰白质分界不清。
7例重度患儿弥漫性低密度影伴有脑沟消失、脑室明显受压、基底节及背侧丘脑密度正常、出现双圈征。
23例轻度患儿其中18例1-2个脑叶见局灶性低密度影,边界模糊。
5例未见明显阳性征象。
其中2例合并蛛网膜下腔出血。
MR征象:23例轻度患儿均可发现脑皮层及皮层下点状、迂曲状异常信号影。
27例中重度患儿可见深部颞叶脑白质、脑实质弥漫异常信号影、14例合并出血。
3、讨论
新生儿缺氧缺血性脑病(HIE)是围产期窒息、缺氧引起的脑部损害。
HIE发病率高、严重威胁着新生儿生命健康,是导致儿童神经功能障碍的常见原因。
影像表现其一是缺氧缺血导致的脑组织水肿、变性等系列变化。
其二是各种形式的颅内出血。
新生儿出生时脑组织水分含量达90%以上,脑实质整体密度低。
且灰白质对比差。
脑循环系统、血脑屏障发育不完善,存在大脑前、中动脉之间,中动脉皮层支与中央支间乏血供区,也就是分水岭。
而新生儿脑代谢旺盛,占全身耗氧量一半。
当缺氧时,首先影响脑的能量代谢,特别是分水岭区域。
局部乳酸和二氧化碳堆积,破坏细胞膜通透性,细胞肿胀致脑水肿。
从而影响水分子弥散,DWI成像能很好区分脑水肿类型和状态。
比CT更早发现HLE早期病变。
在缺氧缺血时,髓鞘形成活跃区及血管分水岭的矢旁区最易发生病变。
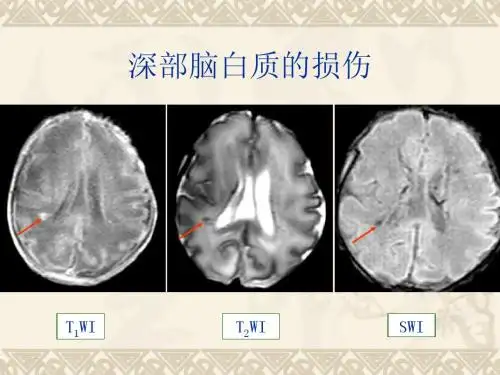
HIE的MRI 征象:皮层等其深部可见矢状及迂曲条状高信号,深部白质在T1WI可见对称性点片状信号,或沿侧脑室壁条状高信号。
基底节区T1WI示不均匀高信号,可伴有正常髓鞘化的为囊后肢高信号消失。
同时缺血性损伤后数小时毛细血管增生也可引起T1和T2的缩短。
内囊后肢髓鞘信号缺乏为水肿或梗死,该征象是HIE预后不良的早期征象。
HIE合并颅内出血,发生窒息后,患儿会产生器官血液重新分布,以维持生命器官的氧供应,如果缺氧时间过长,而破坏内环境的平衡性,会发生组织缺血脑血管自动调节功能丧失,血管通透性增加,可导致周围血管床破裂出血。
CT针对脑水肿是以CT值下降来表示,低于18hu为异常,作者认为以低于16hu为标准更能减低假阳性率。
CT征象主要为斑片状或弥漫低密度影,边界模糊轻度:轻度脑白质内密度减低灶分布于2个脑叶内,呈小片状;中度:脑白质内密度减低灶分布于2~7个脑叶呈花瓣状改变,灰白质分界部分不清;重度:脑实质呈弥漫性密度减低,灰白质分界消失,甚至呈反转征,即基底节、丘脑、小脑密度相对增高,脑室受压变小,预后往往不好。
中重度常合并颅内出血。
急性期出血CT为首选,亚急性出血、脑水肿及其他病变MR更敏感、更有优势。
终上所述,CT与MRI结合,可准确诊断新生儿缺氧缺血性脑病部位、分期、程度。
对临床诊治、预后判断有重要意义。
参考文献
[1]韩玉昆新生儿缺氧缺血性脑病诊断依据和临床分度[J]中华儿科杂志,1997,35(2):99-100.
[2]郭铭玉儿科常见病症的现代治疗[M]成都:四川科学技术出版社,200421.
[3]刘玉花,姜山,肖格林新生儿缺氧缺血性脑病的CT诊断(附55例分析)[J]实用放射学杂志,2002,18(6):514-515.
[4]徐文彪,刘立炜,周少毅新生儿缺氧缺血性脑病合并颅内出血的CT表现特点及其预后[J]实用放射学杂志,2004,20(5):451-453.。