糖皮质激素 糖皮质激素及免疫抑制剂在肾脏病中的应用
- 格式:ppt
- 大小:4.65 MB
- 文档页数:41

肾病综合征的治疗方案肾病综合征是一种常见的肾脏疾病,其特征为肾小球滤过膜的病变,导致蛋白尿、水肿和高血压等症状。
针对肾病综合征的治疗方案,主要包括药物治疗和非药物治疗两个方面。
本文将针对肾病综合征的治疗方案进行详细论述。
一、药物治疗1. 糖皮质激素治疗糖皮质激素是目前肾病综合征最常用的治疗药物。
通过抑制炎症反应、减轻肾小球滤过膜的病变,从而达到减少蛋白尿、降低水肿和控制血压的效果。
常用的糖皮质激素药物包括泼尼松、甲泼尼龙等。
2. 免疫抑制剂治疗对于糖皮质激素治疗无效或者副作用较大的患者,可以考虑使用免疫抑制剂治疗。
免疫抑制剂能够抑制免疫系统的异常活跃,减少炎症反应,有助于控制病情发展。
免疫抑制剂的常用药物包括环孢素、多辛酸等。
3. 抗凝治疗肾病综合征患者常伴有高凝状态,容易形成血栓。
因此,抗凝治疗可以减少血栓形成的风险,保护肾脏功能。
常用的抗凝药物包括低分子肝素、华法林等。
4. 降压治疗肾病综合征患者常伴有高血压,因此降压治疗是治疗方案中重要的一环。
常用的降压药物包括血管紧张素转化酶抑制剂、钙通道阻滞剂等。
二、非药物治疗1. 饮食控制对于肾病综合征患者,合理的饮食控制可以有效地帮助控制病情。
应避免高盐、高脂、高糖的饮食,增加蔬菜水果的摄入,保持适当的蛋白质摄入量。
此外,患者还要注意补充维生素和微量元素,保持营养均衡。
2. 心理支持肾病综合征对患者的心理健康产生了很大影响。
因此,在治疗过程中,医生和家人的关怀和支持尤为重要。
患者可以通过参加心理咨询、加入支持性群体等方式,舒缓焦虑和恐惧,保持乐观的心态。
3. 运动治疗适当的运动可以改善肾脏的血液循环,增强身体的免疫力,对肾病综合征患者的康复十分有益。
患者可以选择适量的有氧运动,如散步、游泳等,但要避免剧烈运动和过度疲劳。
综上所述,针对肾病综合征的治疗方案主要包括药物治疗和非药物治疗两个方面。
药物治疗包括糖皮质激素、免疫抑制剂、抗凝药物和降压药物。
非药物治疗包括饮食控制、心理支持和运动治疗。

肾病综合症治疗方案肾病综合症治疗方案引言肾病综合症(Nephrotic Syndrome)是一种常见的肾脏病,其特点是肾小球滤过膜的损伤导致蛋白尿、水肿、低蛋白血症以及高脂血症等一系列临床症状。
肾病综合症在临床中常见的治疗方法包括药物治疗、蛋白质控制饮食以及对症治疗等。
本文将介绍一种常用的肾病综合症治疗方案。
治疗方案1. 药物治疗肾病综合症治疗中的药物主要包括免疫调节药物、利尿剂以及血压控制药物等。
•免疫调节药物:常用的免疫调节药物包括糖皮质激素、免疫抑制剂等。
糖皮质激素能够抑制炎症反应,减少蛋白尿;免疫抑制剂则能够抑制免疫系统的活性,减轻肾小球的炎症和损伤。
•利尿剂:利尿剂可以通过增加尿液排出量,减轻水肿症状。
常用的利尿剂包括噻嗪类利尿剂和袢利尿剂。
•血压控制药物:由于肾病综合症病人常伴有高血压,因此血压控制药物也是治疗的重要手段。
常用的血压控制药物包括ACE 抑制剂和ARB受体拮抗剂等。
2. 蛋白质控制饮食蛋白质控制饮食在肾病综合症的治疗中具有重要作用。
适当限制蛋白质的摄入有助于减轻肾小球的负担,减少蛋白尿的发生。
推荐每日蛋白质摄入量为体重的0.6-0.8克/千克。
此外,饮食中应注重限制盐分的摄入,以减轻水肿症状。
避免高盐食物,如咸菜、腌制品等,同时减少调味品的使用。
3. 对症治疗除了药物治疗和蛋白质控制饮食外,对肾病综合症的一些典型症状也需要进行对症治疗。
•水肿:如果水肿症状较为明显,可采用排水肿、卧床休息等方法缓解。
同时还可以限制液体的摄入量,减少水肿的发生。
•高脂血症:由于肾病综合症患者常伴有高脂血症,饮食方面应避免高脂肪食物,推荐低脂饮食。
同时也可采用药物治疗,如他汀类药物等,来降低血液中的胆固醇水平。
结论肾病综合症是一种常见的肾脏病,严重影响患者的生活质量。
采用综合治疗方案,包括药物治疗、蛋白质控制饮食以及对症治疗等,能够有效缓解症状,减轻病情。
然而,治疗肾病综合症的过程往往较为漫长,患者需与医生密切配合,积极配合治疗,并定期复查,以达到最佳的治疗效果。

糖皮质激素在肾脏疾病的应用糖皮质激素是由肾上腺皮质束状带合成和分泌的一类激素的总称,其代表是皮质醇(氢化可的松)。
正常人体每天皮质醇的分泌量约10-20mg,由下丘脑-垂体-肾上腺皮质轴通过促肾上腺皮质激素(ACTH)控制,具有昼夜节律,其血液浓度在凌晨时最低,入睡后3~5h开始上升,清晨醒后(上午8点左右)达到高峰,此后有趋于下降。
糖皮质激素分子结构的微小改变会对其作用产生很大影响。
糖皮质激素的基本结构是由21个碳原子组成的固醇结构,泼尼松、泼尼松龙、甲泼尼龙、地塞米松的C1=C2为双键结构,使糖皮质激素作用增强而盐皮质激素作用下降,抗炎作用增加。
氢化可的松则无C1=C2结构。
C6位甲基化(如甲泼尼龙),可使亲脂性增加,组织渗透性提高,从而使药物能够快速到达作用靶位,起效迅速、抗炎活性增加。
另外,C位羟基化(泼尼松龙、甲泼尼龙和11氢化可的松等)则为活性形式,无需肝脏转化,肝脏疾病时使用一方面不会增加肝脏负担,另一方面也不会因肝脏转化减少而影响药物的作用;泼位尚未羟基化,必须通过肝脏转化,在尼松则C11肝功能损害时应避免使用。
地塞米松C位氟化,9虽然抗炎活性增强,但对HPA轴抑制增加,肌肉毒性增加,而泼尼松、泼尼松龙、甲泼尼龙则无氟化。
糖皮质激素的种类和特点(四)目前,在肾脏病临床治疗上最为常用的是中效糖皮质激素制剂,即泼尼松、泼尼松龙、甲泼尼龙。
其中甲泼尼龙具有以下药理学特性和优点,是较为理想的糖皮质激素制剂之一。
糖皮质激素是治疗肾小球疾病,尤其是伴有肾病综合症的原发性肾小球疾病的最常用和有效的药物,激素不仅提高患者缓解率,能长期维持肾功能稳定提高患者生存率。
治疗肾小球疾病的机理抑制炎症反应减少炎症部位白细胞聚集抑制促炎症因子1L-1、2L-8、淋巴毒素β上调抑制炎症因子TGF-β、IL-10降低血管通透性。
抑制炎症因子的生成免疫抑制与激素治疗反应有关的概念1.缓解尿蛋白转阴或微量(<0.3g/d)保持3天以上。

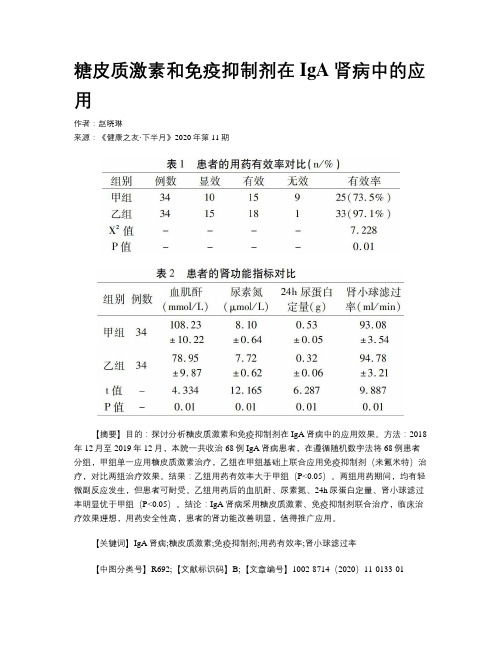
糖皮质激素和免疫抑制剂在IgA肾病中的应用作者:赵晓琳来源:《健康之友·下半月》2020年第11期【摘要】目的:探讨分析糖皮质激素和免疫抑制剂在IgA肾病中的应用效果。
方法:2018年12月至2019年12月,本院一共收治68例IgA肾病患者,在遵循随机数字法将68例患者分组,甲组单一应用糖皮质激素治疗,乙组在甲组基础上联合应用免疫抑制剂(来氟米特)治疗,对比两组治疗效果。
结果:乙组用药有效率大于甲组(P<0.05)。
两组用药期间,均有轻微副反应发生,但患者可耐受。
乙组用药后的血肌酐、尿素氮、24h尿蛋白定量、肾小球滤过率明显优于甲组(P<0.05)。
结论:IgA肾病采用糖皮质激素、免疫抑制剂联合治疗,临床治疗效果理想,用药安全性高,患者的肾功能改善明显,值得推广应用。
【关键词】IgA肾病;糖皮质激素;免疫抑制剂;用药有效率;肾小球滤过率【中图分类号】R692;【文献标识码】B;【文章编号】1002-8714(2020)11-0133-01IgA肾病是一种比较常见且具有高发病率的原发性肾小球疾病,该病具有反复发作现象,且患者具有镜下血尿以及肉眼血尿等典型症状,部分患者还有尿蛋白症状[1]。
若不及时治疗IgA肾病,任由疾病发展,还会增加患者的高血压、肾功能障碍发病率,对患者的身心健康具有较大影响。
为有效控制IgA肾病病情,缓解患者的临床症状,临床展开了大量研究。
有研究[2]指出,糖皮质激素与免疫抑制剂均可作为IgA肾病治疗的首选药物,均可获得一定效果。
但也有研究[3]指出,糖皮质激素联合免疫抑制剂治疗IgA肾病,具有理想效果。
基于此,本研究主要对比分析IgA肾病采用不同療法治疗的效果,报道如下。
1;资料与方法1.1临床资料2018年12月至2019年12月,本院一共收治68例IgA肾病患者,在遵循随机数字法将68例患者分组,每组34例患者。
甲组男女性别比是20:14;年龄区间40-79岁,平均(59.87±5.76)岁。

内科治疗肾病的方法肾脏是人体重要的器官之一,担负着排泄代谢产物、水电解质调节、促进红细胞生成等功能。
然而,在现代生活方式和环境污染的共同作用下,肾脏问题日益增多,肾病已成为世界范围的公共卫生问题。
内科治疗肾病是一种非侵入性的治疗方法,它通过药物治疗和保持良好的生活习惯,辅助肾脏恢复功能,减轻患者的症状和病情。
本文将介绍几种常见的内科治疗肾病的方法。
一、药物治疗1. 糖皮质激素:糖皮质激素是目前治疗多种肾病的常用药物,如肾小球肾炎、膜性肾病等。
该类药物可以抑制炎症反应,减轻肾脏损伤,同时调节免疫系统功能,从而达到治疗肾病的效果。
2. 免疫抑制剂:免疫抑制剂主要用于治疗自身免疫性肾病,如系统性红斑狼疮肾炎、IgA 肾病等。
它可以抑制异常的免疫反应,减少免疫复合物在肾脏中的沉积,减轻肾脏炎症和损伤。
3. 血压控制药物:高血压是肾病常见的临床表现之一,合理控制血压对于保护肾脏功能至关重要。
常用的血压控制药物有血管紧张素转化酶抑制剂、血管紧张素受体拮抗剂、钙通道阻滞剂等,这些药物可以通过降低血压和减少肾小动脉收缩,保护肾脏免受高压的损害。
二、饮食控制1. 低盐饮食:摄入过多的盐分会导致体内水分潴留,加重肾脏负担。
因此,采用低盐饮食对于肾病患者非常重要。
建议限制食盐的摄入量,减少加工食品和咸味食品的摄入。
2. 限制蛋白质摄入:适量控制蛋白质的摄入对于患有肾病的患者来说是必要的,这样可以减轻肾脏的负担。
一般来说,每天摄入的蛋白质量应根据肾脏功能的严重程度而定,最好在医生的指导下进行合理的蛋白质控制。
3. 补充足够的水分:适量饮水有助于保持尿液的稀释,减少尿毒症物质对肾脏的刺激。
但需要注意的是,如果伴有严重的水潴留,应遵医嘱适当限制饮水量。
三、生活习惯调整1. 戒烟限酒:烟酒对肾脏具有明显的损害作用,可以导致肾血管收缩和肾小球受损。
因此,戒烟限酒非常重要,有助于改善肾脏病变。
2. 积极锻炼:适当的体育锻炼可以提高心肺功能和免疫力,改善血液循环,有助于促进肾脏排毒功能,减缓肾脏病变进程。
糖皮质激素在肾脏疾病中的应用糖皮质激素是治疗免疫性肾脏疾病的主要药物,具有强大的抗炎和免疫抑制作用,在肾脏病临床治疗中应用甚广。
但其种类繁多,使用不当会造成严重的不良反应,因此,有必要严格掌握其适应证,并规范糖皮质激素的临床使用。
一、糖皮质激素在肾脏疾病中的适应症二、糖皮质激素的应用方法糖皮质激素的种类繁多,可根据半衰期不同分成短效、中效和长效三种。
在肾脏病临床治疗上最为常用的是中效糖皮质激素制剂,即泼尼松、泼尼松龙、甲泼尼龙。
口服用药:成人口服剂量一般不超过1mg/kg泼尼松(龙)(最大剂量不超过80mg/d)或甲泼尼龙0.8mg/kg/d。
建议清晨一次顿服,以最大限度地减少对HPA轴的抑制作用。
逐步减量,减量时也可采取隔日清晨顿服。
静脉用药:严重水肿时,因胃肠道水肿影响糖皮质激素的吸收,可采用静脉用药。
病情严重时也可应用甲泼尼龙静脉冲击治疗,剂量0.5-1.0g/d×3天,必要时重复1-2个疗程。
三、糖皮质激素在常见肾脏疾病中的应用原则——“足量,慢减,长期维持”起始剂量足首选药物泼尼松为1.0 mg/(kg.d)做为起始剂量,口服8周,必要时延长至l2周。
减量缓慢通常大剂量激素使用8周后,便须减量,每周减量为原先每日剂量的5%~10%。
至0.4~0.5 mg/(kg·d)时,2日药量相加,改为隔日凌晨顿服,以减轻激素不良反应。
当剂量减至20 m~/d左右时症状易复发,则减药更应缓慢,剂量越小,减量宜越慢。
维持时间长最后以最小有效剂量(10 m d)作为维持量再服6个月至1年或更长,也采用隔日凌晨顿服法。
四、糖皮质激素治疗反应的判断在肾病综合征时,根据应用激素后患者蛋白尿量的变化判断治疗反应。
●激素敏感:足量泼尼松(龙)1mg/kg/d或甲泼尼龙0.8mg/kg/d治疗8周内连续三天尿蛋白<0.3g/24h。
局灶节段性肾小球硬化患者对糖皮质激素的治疗反应较慢,判断激素疗效的时间可延长到16周。
糖皮质激素联合免疫抑制剂治疗小儿肾脏疾病的效果观察摘要】目的:探讨糖皮质激素联合免疫抑制剂治疗小儿肾脏疾病的临床效果。
方法:从2014年1月至2015年11月期间我院收治的小儿肾脏疾病患儿中筛选出100例,根据治疗方法的不同将患儿分为实验组和对照组,每组各50例。
实验组患儿采用糖皮质激素联合免疫抑制剂进行治疗,对照组患儿采用糖皮质激素进行治疗,治疗结束后对两组患儿的治疗结果进行对比分析。
结果:实验组治疗后血清胱抑素C含量明显少于对照组,且实验组尿微量白蛋白的含量也低于对照组,P<0.05,数据差异具有统计学意义。
结论:糖皮质激素联合免疫抑制剂对小儿肾脏疾病具有良好的治疗效果,对促进患儿康复,具有重要的临床应用价值。
【关键词】糖皮质激素;免疫抑制剂;小儿肾脏疾病;疗效观察【中图分类号】R720.5 【文献标识码】A 【文章编号】2095-1752(2016)12-0065-02小儿肾脏疾病不是某一种特定的小儿疾病,而是肾小球疾病中的一组临床症候群。
临床在合理饮食的情况下,多采用糖皮质固醇类制剂进行治疗。
目前发现,糖皮质激素与免疫抑制剂联合应用对小儿肾脏疾病具有良好的治疗效果,现我科以100例小儿肾脏疾病患儿为对象,对糖皮质激素联合免疫抑制剂的治疗效果进行分析,具体内容如下。
1.资料与方法1.1 一般资料从2014年1月至2015年11月期间我院收治的小儿肾脏疾病患儿中筛选出100例,根据治疗方法的不同将患儿分为实验组和对照组,每组各50例患儿。
患儿的诊断及病症分类均符合第八版《儿科学》[1]。
实验组50例患儿中男性26例,女性24例,年龄在1~10岁之间,平均年龄为(5.42±1.8)岁,其中肾病综合征20例,过敏性紫癜肾炎28例,系统性红斑狼疮2例;对照组50例患儿中男性27例,女性23例,年龄在1~9岁之间,平均年龄为(5.39±1.6)岁,其中肾病综合征21例,过敏性紫癜肾炎28例,系统性红斑狼疮1例。