最新ACS患者的抗血小板治疗
- 格式:ppt
- 大小:2.08 MB
- 文档页数:38


急性冠脉综合征ACS-PCI后的DAPT双联抗血小板治疗策略(全文)双联抗血小板治疗(dual antiplatelet therapy,DAPT)和经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)均被证实为治疗急性冠脉综合征(acute coronary syndrome,ACS)的有效临床手段。
现阶段对置入药物洗脱支架(drug eluting stents,DES)后DAPT的使用时间指南建议为12个月,以减少晚期或超晚期的支架内血栓的形成,对于高危ACS患者则建议延长DAPT使用时间。
研究发现,新一代DES由于改良了血管愈合和再内皮化的特性,疗效优于早期DES,临床应用比例逐渐增加。
应用光学相干断层成像术(OCT)对二代和三代DES置入后血管进行观察研究,结果发现87%支架术后3个月内新生内膜完全覆盖支架,提示新一代DES置入后可能不必延长DAPT应用时间[1-3]。
这些发现引发有关ACS患者DAPT使用时长的讨论。
PCI后双联抗血小板治疗的必要性2005 ACC/AHA/SCAI PCI指南[4]指出:支架较PTCA显著降低了血管再狭窄(BENESTENT II:PTCA31%vs. 支架17%;STRESS:PTCA42%vs. 支架32%)。
DES可对冠脉病变局部提供缓慢和长期高浓度的药物释放,抑制细胞过度增生和抗血管重塑,进一步降低了支架内再狭窄率:裸支架36%vs. 西罗莫司洗脱支架9%;裸支架27%vs. 紫杉醇洗脱支架8%。
DES的应用,在进一步降低了支架内再狭窄率的同时,由于药物及涂层本身抑制了支架表面的内皮化,从而增加了支架植入术后晚期血栓形成的风险。
通过观察停用氯吡格雷后晚期缺血事件的发生率,发现停用DAPT增加DES晚期血栓形成,增加了死亡或非致死性心肌梗死的发生率[5]。
晚期和超晚期支架血栓的主要危险因素为过早停用抗血小板药物[6]。


急性冠脉综合征(ACS)的抗血小板双联抗血小板实用总结急性冠脉综合征(ACS):冠脉不稳定斑块破裂或糜烂继发新鲜血栓致急性缺血综合征,包括:STEMI和非ST段抬高型心肌梗死(NSTEMI)、不稳定性心绞痛(UA),NSTEMI与UA合称NSTE-ACS o基本治疗抗血小板、抗缺血。
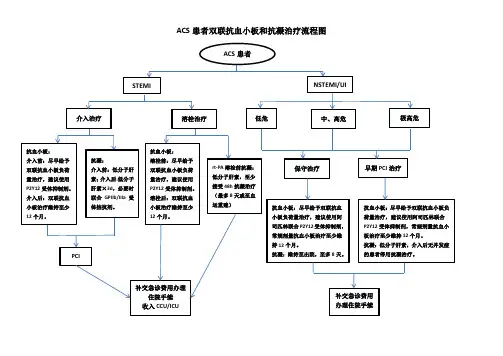
无论ACS是否血运重建史,接受长期DAPT(双联抗血小板)是获益的。
-:非血运重建ACS者的DAPT(双联抗血小板)建议:(目前尚缺乏ACS患者P2Y12受体抑制剂单独使用临床证据)1 :接受单纯药物治疗者建议DAPT至少12个月。
2 :既往有心梗病史且存在高缺血风险者,若12个月内耐受DAPT 且无出血并发症,可阿司匹林基础上予替格瑞洛60mgbid延长方案,最长36个月。
3 :处于高出血风险(如PREQSE-DAPT>25分或符合ARC-HBR 标准)者至少1个月DAPT o4 :P2Y12受体抑制剂建议用替格瑞洛而非氯毗格雷,除非出血风险大于潜在缺血获益。
因替格瑞洛疗效优于氯叱格雷且不增加主要出血事件。
对于未计划血运重建且无高出血风险可予P2Y12负荷量预治疗。
(注:ACS为急性冠状动脉综合征;DAPT为双联抗血小板治疗;ARC-HBR为学术研究联合会高出血风险工作组)二:ACS者接受PCI术后DAPT的建议:1:PCI术前均阿司匹林150~300mg负荷剂量联合P2Y12受体抑制剂负荷剂量预治疗:P2Y12受体抑制剂首选替格瑞洛(负荷剂量18Omg,维持剂量90mgbid),当替格瑞洛不可及、无法耐受或有禁忌证时,用氯叱格雷(负荷剂量300〜600mg,维持齐(]量75mgqd)o①替格瑞洛与氯叱格雷相比作用更强、起效更快。
PQ术前服用替格瑞洛后1年的MACE(心血管事件)发生率低于氯叱格雷组且主要出血风险无差异。
院前启用替格瑞洛较院内启用降低术后24h和30d 内支架血栓形成发生率。
在排除主动脉夹层/脑出血后,对低危出血风险者尽早予替格瑞洛预治疗。

---------------------------------------------------------------最新资料推荐------------------------------------------------------ ACS抗血小板与抗凝治疗新进展急性冠脉综合征抗血小板与抗凝治疗新进展急性冠脉综合征(ACS) 是以冠状动脉粥样硬化斑块破裂或糜烂,继发斑块表面血栓形成和/或远端血栓栓塞,造成完全或不完全心肌缺血为特征的一组疾病。
根据心电图表现, ACS 分为 STE-ACS和 NSTE-ACS。
STE-ACS 反映了冠状动脉急性完全闭塞,血栓成分以纤维蛋白和红细胞为主,即红血栓。
NSTE-ACS 反映了冠状动脉非完全闭塞,血栓成分以血小板为主,即白血栓。
无论 STE-ACS 还是 NSTE-ACS,血栓形成和/或血栓栓塞都是最主要的病理生理机制,因此,抗栓在 ACS 的治疗中占据极为重要的地位。
血小板活化与凝血系统激活是血栓形成和/或血栓栓塞过程中具有决定性作用的两个关键环节,两者在体内紧密联系,凝血系统激活后产生的凝血酶,是一个强有力的血小板活化因子,血小板活化后又将促进凝血过程。
抗栓治疗应针对凝血系统和血小板两个环节,分别称为抗凝治疗和抗血小板治疗。
全球每年有 1700 万人死于心血管疾病, ACS 患者住院期间及远期死亡率分别为 6%和 12%。
1/ 8大量的研究证明,抗凝和抗血小板药物的联合使用一方面可以降低 ACS 患者血栓事件的发生率,改善预后;但另一方面,各种出血并发症的发生率增加同样威胁患者的生命。
因此,平衡血栓与出血风险是 ACS 患者抗血小板与抗凝治疗的重点及难点,尤其在高危患者和某些特殊人群如高龄、肾功能不全等。
一、抗血小板治疗首先,无论 STE-ACS 还是 NSTE-ACS,急性期双联(甚至多联)抗血小板治疗是必须的。
抗血小板药物主要有阿司匹林、氯吡格雷、血小板膜糖蛋白Ⅱ b/Ⅲa(GPⅡ b/Ⅲa)受体拮抗剂和西洛他唑等。

NSTEMI/UA患者的药物治疗规范一、抗血小板治疗1、阿司匹林:所有无阿司匹林禁忌证患者初始口服负荷剂量100~300mg,并长期100mg/d维持2、P2Yi2受体拮抗剂:在阿司匹林基础上加1种P2Yi2受体拮抗剂,并维持至少12个月,除非存在禁忌(如出血风险较高)氯毗格雷:负荷剂量600mg,维持剂量75mg、1次/天3、需早期行PCI治疗时,首选氯毗格雷4、对缺血风险高(如再次心梗发作、冠脉多支病变、糖尿病、肾功能不全),出血风险低的患者,可考虑在阿司匹林基础上加用P2Y12受体拮抗剂治疗>1年二、抗缺血治疗1、β受体阻滞剂:早期:除禁忌症外,患者尽量在发病24小时内服用β受体阻滞剂(建议口服美托洛尔,若耐受可改为长效控释制剂)。
美托洛尔:25-50mgq6-12h,2~3天以后转换为琥珀酸美托洛尔每日一次给药;若耐受则滴定至每日给药200mg o长期:β受体阻滞剂可改善心肌梗死患者生存率,应结合患者的临床情况采用最大耐受剂量长期治疗。
2、硝酸酯类:用于有胸痛或心肌缺血表现的患者。
对于无禁忌的NSTE-ACS患者应立即舌下含服硝酸甘油0.3∙0.6mg,每5min重复一次,总量不超过1.5mg.同时评估必要时予静脉用药,起始剂量5-10ug∕min,每3-5min以5-10ug/min剂量递熠,一般不超过200ug/min,收缩压不低于IlOmmHg,病情稳定后改为口服。
不能用于近期使用西地那非或伐地那非(<24h),以及他达月阳E(<48h)的患者。
3、钙离子通道阻滞剂:CCB用于NSTE-ACS缓解心绞痛症状或控制血压。
在应用β受体阻滞剂和硝酸酯类药物后患者仍存在心绞痛或难以控制的高血压,可加用长效的二氢毗咤类CCB e若患者不能耐受β受体阻滞剂,应予非二氢毗碇类CCB与硝酸酯类合用。
非二氢毗咤类CCB不宜与β受体阻滞剂合用,不宜用于左心室功能不全的NSTE-ACS的患者。
4、血管紧张素转换酶抑制剂(ACEI):除非不能耐受,所有NSTE-ACS的患者均应接受ACEI的治疗。



2024年抗血小板治疗新规定(全文) 2024年抗血小板治疗新规定(全文)前言为了优化抗血小板治疗方案,提高临床治疗效果,降低心血管事件风险,我国在充分借鉴国际指南的基础上,结合国内临床实践经验,制定了2024年抗血小板治疗新规定。
本规定旨在为临床医生提供更为明确的治疗指导,确保患者得到合理、有效的抗血小板治疗。
新规定概览1. 适应症1.1 急性冠脉综合征(ACS)- 所有ACS患者,无论是否进行介入治疗,均应接受抗血小板治疗。
- 对于拟行PCI的患者,应在术前至少服用阿司匹林和氯吡格雷各300mg。
1.2 稳定性冠心病(CAD)- 所有CAD患者,在进行药物治疗时,应考虑添加抗血小板治疗。
1.3 缺血性卒中- 所有缺血性卒中患者,在发病后应立即开始抗血小板治疗。
2. 药物选择2.1 阿司匹林- 阿司匹林剂量调整为:每日75-300mg。
2.2 氯吡格雷- 氯吡格雷剂量调整为:每日75mg。
2.3 替格瑞洛- 替格瑞洛剂量调整为:每日90mg。
2.4 达比加群- 达比加群剂量调整为:每日150mg。
3. 治疗时长- 急性冠脉综合征患者,抗血小板治疗时长至少为12个月。
- 稳定性冠心病患者,抗血小板治疗时长至少为24个月。
- 缺血性卒中患者,抗血小板治疗时长至少为24个月。
4. 特殊情况处理4.1 出血风险- 对于存在出血风险的患者,应根据个体情况,权衡利弊,调整抗血小板治疗方案。
4.2 药物过敏- 对于阿司匹林、氯吡格雷等抗血小板药物过敏的患者,可考虑使用替代药物,如替格瑞洛、达比加群等。
4.3 合并疾病- 对于合并肾脏疾病、肝脏疾病、胃肠道疾病等患者,应根据病情,调整抗血小板治疗方案。
结语2024年抗血小板治疗新规定的出台,为我国临床医生提供了更为明确的抗血小板治疗指导,有利于提高治疗效果,降低心血管事件风险。
在实际应用过程中,医生应结合患者具体情况,个体化调整治疗方案,确保患者获得最佳治疗效果。
中国急诊急性冠状动脉综合征患者抗血小板治疗的临床实践指南中国急诊急性冠状动脉综合征(ACS)患者抗血小板治疗的临床实践指南引言:急性冠状动脉综合征是一种严重的心血管疾病,包括不稳定型心绞痛和非ST 段抬高型心肌梗死。
患者在急诊中往往需要紧急处理,其中抗血小板治疗是最重要的一环。
本文基于国内外文献和临床经验,总结了中国急诊急性冠状动脉综合征患者抗血小板治疗的临床实践指南。
一、抗血小板药物的选择:目前,常用的抗血小板药物包括阿司匹林和氯吡格雷。
根据患者具体情况,选择适当的抗血小板药物是十分重要的。
1. 阿司匹林:阿司匹林是急性冠状动脉综合征患者的首选抗血小板药物。
常用剂量为75-100mg/日。
对于对阿司匹林过敏或不能耐受的患者,可选择其他抗血小板药物。
2. 氯吡格雷:氯吡格雷是一个适用于急性冠状动脉综合征患者的另一种常用抗血小板药物。
对于有高风险特点的患者(如存在糖尿病、高龄、多支血管病变)或同时使用支架术的患者,可以考虑联合使用氯吡格雷与阿司匹林,减少心脏相关的不良事件。
二、抗血小板治疗的持续时间:对于急性冠状动脉综合征患者,抗血小板治疗的持续时间也是至关重要的。
根据不同患者的风险评估,抗血小板治疗的持续时间会有所不同。
1. 高危患者:对于高危患者,一般需要至少12个月的双抗血小板治疗,并且要根据患者的临床情况进行密切监测。
治疗的剂量和使用的药物也需要根据患者的情况进行调整。
2. 低危患者:对于低危患者,可以根据具体情况考虑适当缩短抗血小板治疗的持续时间。
但是,一般仍建议至少6个月的抗血小板治疗。
三、抗血小板药物使用策略:除了选择合适的抗血小板药物和确定治疗持续时间之外,还需要制定合适的抗血小板药物使用策略,以确保患者获得最佳的治疗效果。
1. 急诊期间使用抗血小板药物:在急诊期间,患者需要尽早使用阿司匹林,并考虑使用300mg的负荷剂量,以迅速达到治疗效果。
此外,对于有PCI需求的患者,应在术前72小时内使用氯吡格雷,并酌情考虑300mg的负荷剂量。