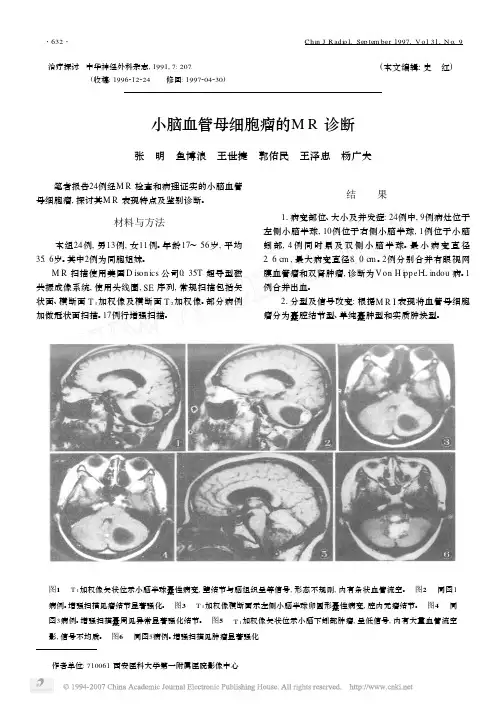
小脑转移瘤的MR诊断
- 格式:ppt
- 大小:12.09 MB
- 文档页数:32

核磁共振在小脑细胞瘤中的诊断价值探讨
小脑细胞瘤是指发生于小脑皮层、小脑深部核团或小脑脑干的一类原发性肿瘤,常发生于儿童和年轻人。
由于小脑对平衡、协调、姿势和运动控制等方面的功能至关重要,因此小脑细胞瘤会引起运动和认知方面的异常表现,甚至危及生命。
MRI可为医生提供高分辨率的图像,能够清晰地显示小脑细胞瘤的位置、大小、边缘以及与周围组织的关系,有助于判断瘤体的性质。
一般来说,MRI可以提供以下信息。
1. 瘤体的形态:小脑细胞瘤多为球形或椭圆形, MRI可以显示瘤体的大小、形态和边缘,有助于确定瘤体的位置和范围。
2. 瘤体的强化特征:MRI可以通过对不同时间点的图像进行比较,观察瘤体的强化情况,有助于确定瘤体的血供情况以及是否有囊变、出血等情况。
3. 瘤体的局部扩散:小脑细胞瘤的局部扩散是瘤体恶性程度的表现,MRI可以显示小脑细胞瘤的局部扩散情况,有助于评估瘤体的恶性程度。
4. 瘤体与周围组织的关系:MRI可以清晰地显示小脑细胞瘤与周围组织的关系,如与血管、神经、脑脊液等的关系,这有助于设计手术方案和确定手术难度。
5. 瘤体的治疗反应:MRI可以在治疗后进行随访,观察瘤体的变化,有助于评估治疗的反应和疗效。
总体来说,MRI在小脑细胞瘤的诊断和治疗中具有重要的价值,可以提供丰富的图像信息,为医生制定最佳的治疗方案提供指导。
同时,MRI也需要结合其他临床检查,如病史、神经系统检查、脑脊液检查等,以提高诊断的准确性。


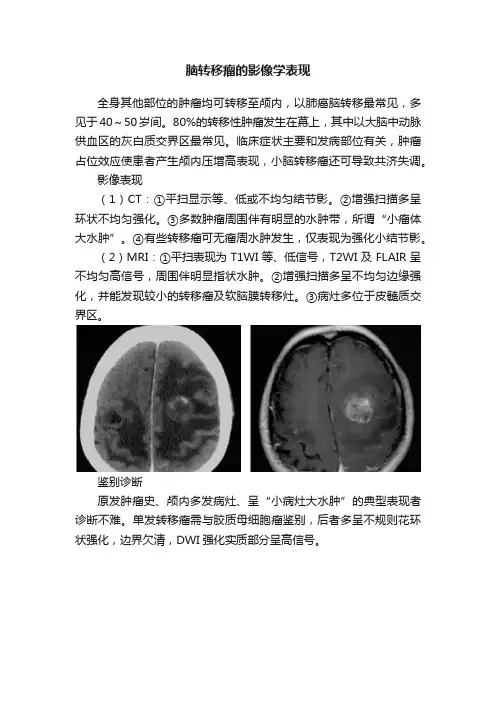
脑转移瘤的影像学表现
全身其他部位的肿瘤均可转移至颅内,以肺癌脑转移最常见,多见于40~50岁间。
80%的转移性肿瘤发生在幕上,其中以大脑中动脉供血区的灰白质交界区最常见。
临床症状主要和发病部位有关,肿瘤占位效应使患者产生颅内压增高表现,小脑转移瘤还可导致共济失调。
影像表现
(1)CT:①平扫显示等、低或不均匀结节影。
②增强扫描多呈环状不均匀强化。
③多数肿瘤周围伴有明显的水肿带,所谓“小瘤体大水肿”。
④有些转移瘤可无瘤周水肿发生,仅表现为强化小结节影。
(2)MRI:①平扫表现为T1WI等、低信号,T2WI及FLAIR呈不均匀高信号,周围伴明显指状水肿。
②增强扫描多呈不均匀边缘强化,并能发现较小的转移瘤及软脑膜转移灶。
③病灶多位于皮髓质交界区。
鉴别诊断
原发肿瘤史、颅内多发病灶、呈“小病灶大水肿”的典型表现者诊断不难。
单发转移瘤需与胶质母细胞瘤鉴别,后者多呈不规则花环状强化,边界欠清,DWI强化实质部分呈高信号。




颅内转移瘤的MR诊断目的:探讨磁共振对颅内转移瘤的诊断价值。
方法:回顾49例颅内转移瘤患者的MR影像资料,并结合其临床症状、发病部位进行分析。
结果:43例颅内转移瘤呈多发,多位于大脑半球、小脑、及脑干实质内;6例为单发病灶,其中,1例位于大脑半球,5例位于小脑半球;病灶大小0.3~5.4 cm,周圍广泛水肿;1例可见灶内出血。
病灶全部明显强化,表现为结节状、环形或者不规则形。
结论:磁共振对颅内转移瘤具有很大诊断价值,增强扫描更能提高转移瘤的定性诊断。
标签:颅脑转移瘤;磁共振;影像诊断颅内转移瘤是中老年人临床一种常见恶性病变,发生率约占颅内肿瘤的20%[1]。
文献报道较多,搜集我院自2001~2009年来经病理证实、资料齐全的49例患者,进行影像分析。
1 资料与方法1.1 一般资料49例患者,其中,男37例,女12例;年龄48~79岁;病程47 d~10个月。
患者45例有肿瘤手术病史,其中,肺癌38例,直肠癌2例,胃癌2例,肾癌2例,乳腺癌1例,大多于手术后2~6个月出现头痛、恶心、呕吐,部分患者表现为癫痫或者肢体障碍;2例患者以走路不稳为主诉。
4例患者不明原因出现上述症状(否认既往肿瘤病史),其中3例发现颅脑内病灶后,做胸部X线,见到肺内肿块。
1例小脑实质内单灶病变,原发灶未找到。
1.2 方法安科低场磁共振,平扫:头颅常规横断、矢状、冠状扫描,层厚10 cm,层间距5 mm。
扫描序列SE TR 300 ms,TE 16 ms;T2WI TR 5 000 ms,TE 105 ms,水抑制序列TR 6 040 ms,TE 105 ms,TI 1 040 ms。
增强扫描:SE T1WI TR 300 ms,TE 16 ms,造影剂为钆喷酸葡胺0.2 ml/kg,静脉内快速推注。
2 结果2.1 发病部位及大小43例颅内转移瘤病灶,位于大脑半球实质内并以顶部多见(包括硬脑膜下1例,软脑膜1例);6例为单发病灶,其中,1例位于大脑半球,5例发生于小脑半球,周围广泛水肿。
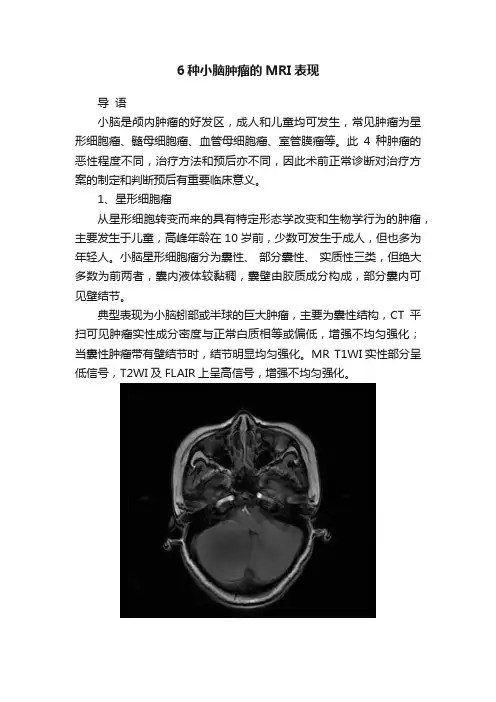
6种小脑肿瘤的MRI表现导语小脑是颅内肿瘤的好发区,成人和儿童均可发生,常见肿瘤为星形细胞瘤、髓母细胞瘤、血管母细胞瘤、室管膜瘤等。
此4种肿瘤的恶性程度不同,治疗方法和预后亦不同,因此术前正常诊断对治疗方案的制定和判断预后有重要临床意义。
1、星形细胞瘤从星形细胞转变而来的具有特定形态学改变和生物学行为的肿瘤,主要发生于儿童,高峰年龄在10岁前,少数可发生于成人,但也多为年轻人。
小脑星形细胞瘤分为囊性、部分囊性、实质性三类,但绝大多数为前两者,囊内液体较黏稠,囊壁由胶质成分构成,部分囊内可见壁结节。
典型表现为小脑蚓部或半球的巨大肿瘤,主要为囊性结构,CT平扫可见肿瘤实性成分密度与正常白质相等或偏低,增强不均匀强化;当囊性肿瘤带有壁结节时,结节明显均匀强化。
MR T1WI实性部分呈低信号,T2WI及FLAIR上呈高信号,增强不均匀强化。
右侧小脑半球间变性胶质瘤:肿瘤在T1WI呈稍低信号,在T2WI 呈稍高信号,FLAIR呈等信号,周围可见长T1长T2水肿,增强扫描肿瘤明显强化,左侧小脑半球可见结节状强化。
2、髓母细胞瘤源于髓母细胞,与胚胎期髓上皮第二代原始小细胞形态相似,具有双向分化特征,既向神经细胞又向胶质细胞方向分化。
儿童多见于小脑蚓部,成人则多位于小脑表面。
主要见于15岁前,由其4-8岁间最常见.另一个高峰年龄在25岁左右。
髓母细胞瘤多为实性,类圆形或不规则形,边界较清楚,内部可出现囊变,罕见出血及钙化。
MRI平扫无论T1WI还是T2WI都倾向为等信号,T1WI略低或等信号,T2WI略高或等信号,DWI高信号而ADC低信号为髓母细胞瘤的特征性表现。
增强后大多以轻度到中度云絮状强化,道髓母细胞瘤的强化方式和程度与髓母细胞瘤的病理分型相关,认为经典型多为轻度强化或边缘线状强化,而其他亚型包括促纤维增生/结节型、髓母细胞瘤伴广泛结节、间变性以及大细胞型髓母细胞瘤的强化方式均为明显强化。
小脑蚓部髓母细胞瘤:肿瘤在CT上呈高密度,边界不清;在T1WI呈等信号,在T2WI及FLAIR上呈稍高信号。

脑转移瘤的MRI诊断脑转移瘤系指原发于身体其他部位的肿瘤细胞转入颅内,由于其高发生率和高误诊率而受到人们的关注。
我院应用MRI后,极大地提高了脑转移瘤的检出率及诊断准确率。
本文搜集整理了自2005年10月~2009年5月经病理及临床证实、MRI资料完整的脑转移瘤50例,进行回顾性分析,探讨脑转移瘤的MRI表现及诊断价值。
1 资料与方法1.1 病历资料:经病理及临床证实的脑转移瘤病例50例,男31例,女19例,年龄39~80岁,平均54岁。
临床以头晕头痛为首发症状者33例,有恶心、呕吐、视力障碍、肢体活动障碍等症状者12例,无明显症状者5例。
1.2 影像学方法:采用GE公司的SignaProfile/o0.2T磁共振成像仪,标配头线圈,常规选择自旋回波T1、快速自旋回波T2以及水抑制脉冲序列,行横断面和矢状面扫描,必要时行冠状面扫描。
层厚6mm,无层间距。
增强扫描时对比剂为国产(康臣)磁显葡胺,使用剂量为0.2ml/kg,经肘静脉快速注入后行横断面、矢状面和冠状面扫描。
2 结果2.1 脑转移瘤的部位、数目、大小及形态特点:50例中单发13例,多发37例。
发生于幕上31例,幕下8例,幕上下同时受累11例;共162个脑转移灶,其中额叶57个,颞叶28个,顶叶26个,枕叶21个,小脑20个,丘脑7个,胼胝体3个。
大小为0.3cm×0.5cm~6.0cm×7.0cm之间。
病灶多为圆形、类圆形、环形或结节状,常为多形并存。
2.2 MRI信号特点:T1WI77个病灶呈低信号,38个病灶呈等信号,47个病灶未发现,增强扫描后发现;T2WI84个病灶呈高信号,31个呈混杂信号。
瘤周水肿分为四个等级:轻度,水肿长度小于(下转230页)(上接228页)肿瘤直径的1/4;中度,水肿长度小于肿瘤直径的1/2;重度,水肿长度大于肿瘤直径的1/2。
本组50例中,无水肿5例,轻度水肿11例,中度水肿13例,重度水肿21例。
小脑肿瘤的低场MRI诊断与鉴别诊断目的探讨小脑肿瘤在国产低场MRI表现及鉴别诊断要点。
方法回顾分析30例经手术病理证实的小脑肿瘤,其中星形细胞瘤10例,髓母细胞瘤7例,室管膜瘤5例,血管母细胞瘤5例,转移瘤2例,脑膜瘤1例,回顾性分析其低场MRI表现。
结果星形细胞瘤好发于小脑半球,T1WI低信号、T2WI高信号为主。
实质部有轻微强化,囊变呈不规则环形强化。
髓母细胞瘤:T1WI呈低至中等信号,T2WI中等高信号。
室管膜瘤:起源于四脑室,有不均匀的明显强化。
血管母细胞瘤:均为大囊小结节型,增强扫描可清晰显示壁结节。
转移瘤:有原发病史。
脑膜瘤:T1WI、T2WI 均为等信号,有明显强化。
结论低场MRI与高场MRI报道结果一致,对小脑肿瘤的诊断与鉴别诊断都具有重要作用。
[Abstract] Objective To study domestic MRI features and differential diagnosis of cerebellum tumors. Methods 30 cases cerebellum tumors proved by operative and pathology. There were astrotytom as in 10,medulloblastom as in 7,ependymom as in 5,hemangioblatom as in 5,metastasis as in 2,meningioma as in 1. Results Astrotytom most common in cerebellum,it demonstrated low signal intensity or isointensity signal on T1-weighted images,heterogeneously high signal intensity on T2-weighted. The part of sold has light enhancement at magnetic resonance images,cystic lesions may display heterogeneously of rank enhancement at magnetic resonance images. Medulloblastom demonstrated low signal intensity or isointensity signal on T1-weighted images,meddle high signal intensity on T2-weighted. Ependymom common in the fourth ventricle,it display heterogeneously enhancement at magnetic resonance images.Hemangioblatom is all kind of the large cystic-small nut style,they may right clear to display the nut enhancement at magnetic resonance images. Metastasis has history of tumors in others part of body. Meningioma demonstrated isointensity signal on T1 and T2-weighted images,andheterogeneously enhancement at magnetic resonance images. Conclusion Low-field MRI and high-field MRI have the same effect to imaging the cerebellum tumors,it is important to features and differential diagnosis of cerebellum tumors.[Key words] Cerebellum;Tumors;Domestic;MRI diagnosisMRI具有良好的软组织分辨力、三维成像能力及无骨伪影优势,极大提高了对小脑肿瘤的定性与定位诊断准确性。
脑转移瘤影像诊断脑转移瘤CT、MRI诊断●发生率:占颅内肿瘤的2—10%(20%~40%),其中肺癌脑转移占40%~60%;●年龄:可发生于任何年龄,多发生在中年以上。
发病高峰年龄40~60岁,约占80%。
●分型:颅内肿瘤分脑实质、硬脑膜外、穹窿和软脑膜四型。
多为脑实质型。
●原发病灶:原发癌多为肺癌,女性常为乳癌。
由多到少依次为:肺癌(40---50%)、乳腺癌(15---25%)、黑色素瘤(5---25%)、胃癌、结肠癌、肾癌、甲状腺癌等。
●转移方式:以血行转移最常见。
●部位:好发于顶、枕叶,这与肿瘤栓子较易进入大脑中动脉末梢分支有关,也可发生在小脑,但脑干少见。
80%见于大脑半球的皮质及皮质下区(多位于皮质髓质交界区)。
80%位于幕上,20%位于幕下。
80%为多发。
●分布特点:1、血管分布:由于幕上脑组织接受颈内动脉和椎动脉的双重血供,血供丰富。
2、血液分布:受脑内动脉血液供应特殊性的影响,大脑皮层的血供为皮层下白质的3~4倍,故在解剖结构上供血动脉在灰、白质界面上突然变细,使转移瘤栓大多被阻于此。
3、体积:同时幕上组织的体积也较幕下的大得多。
4、易侵性:血行转移的肿瘤栓子较易进入大脑中动脉末梢分支。
【病理】●数目:脑转移瘤常为多发,尸检占2/3,也可为单发。
●大体:呈球形,偶为不规则形。
虽无包膜,但与脑实质有清楚分界。
肿瘤中心:由于肿瘤生长迅速,常发生坏死、囊变和出血,少数可见肿瘤内钙化。
肿瘤周围:水肿明显,水肿程度与肿瘤类型有关。
肿瘤血供:多数较丰富,肿瘤内的血管结构与原发肿瘤类似。
【临床表现】•头痛,恶心、呕吐、共济失调、视神经水肿等。
•有时极似脑中风。
【CT表现】●平扫1、形状:病灶多为圆形、类圆形、环形、结节状、常为多形并存。
2、密度:可呈高、等、低、混杂密度影。
以等或低密度病灶多见;可略高密度或囊性肿块,囊内可有结节。
3、数目:与原发肿瘤及其组织细胞学类型有一定的相关性。
60---80%病例为多发,对转移瘤较为特征。
小脑单发转移瘤的MR诊断价值李承启;曹代荣;李坚;邢振【期刊名称】《医学影像学杂志》【年(卷),期】2015(000)009【摘要】目的:探讨小脑单发转移瘤的M RI表现,提高对小脑单发脑转移瘤的M RI诊断和鉴别诊断的准确性。
方法回顾性分析经手术和病理证实的20例小脑单发脑转移瘤的M RI平扫及增强表现,分析小脑单发转移瘤的部位、大小、形态、瘤周水肿程度及瘤体的强化特征。
结果本组20例单发小脑转移瘤,发生于右侧小脑半球11例(55%),左侧小脑半球9例(45%)。
肿瘤最大径线<2cm 5例,2~3cm 8例,>3cm 7例,瘤周水肿以轻中度水肿为主16例(80%)。
实性病灶13例(65%),囊性病灶4例(20%),囊实性病灶3例(15%),实性病灶中有5例可见边界征,增强扫描实性病灶强化呈结节状、花环状,囊性病灶囊壁呈均匀或不均匀强化、部份可见壁结节,3例直肠癌转移灶T2 WI均呈低信号。
结论小脑单发转移瘤的M RI表现多样但具有一定的特征性,结合临床病史,注意观察肿瘤的部位、形态、信号、周围水肿及增强等对其诊断和鉴别诊断具有重要价值。
【总页数】4页(P1529-1532)【作者】李承启;曹代荣;李坚;邢振【作者单位】福建医科大学附属第一医院影像科福建福州 350000; 福建省三明市中西医结合医院影像科福建三明 365001;福建医科大学附属第一医院影像科福建福州 350000;福建医科大学附属第一医院影像科福建福州 350000;福建医科大学附属第一医院影像科福建福州 350000【正文语种】中文【中图分类】R739.41;R445.2【相关文献】1.MRI对脊柱单发转移瘤与单发损伤的诊断价值 [J], 王军;王晨光;王旭荣;翁晓海;吕金纯;蒋晓彬;郑汉鹏2.ADC值在小脑半球原发性中枢神经系统淋巴瘤与单发转移瘤鉴别诊断中的价值[J], 董安珂;张勇;程敬亮;卜春晓;李颜良;李娅3.小脑髓母细胞瘤、星形细胞瘤、单发转移瘤的MRI特点 [J], 张辉;孟晓梅;钱银锋4.纹理分析在小脑半球原发性中枢神经系统淋巴瘤和单发转移瘤鉴别诊断中的应用价值 [J], 徐艳中;汪秀玲5.增强磁共振成像纹理参数对胶质母细胞瘤、原发性中枢神经系统淋巴瘤和单发转移瘤的鉴别诊断价值 [J], 刘娟;朱吉高;王立兴;沈力;傅剑雄因版权原因,仅展示原文概要,查看原文内容请购买。