骨性纤维结构不良
- 格式:ppt
- 大小:101.00 KB
- 文档页数:11



骨纤维异常增殖症骨纤维异常增殖症,亦称为骨纤维结构不良,骨纤维性变,局限性骨纤维囊性病变,局限性纤维性骨炎,骨纤维瘤等骨纤维异常增殖症是以纤维组织的大量增殖、代替了正常骨组织为特征的骨病。
按其病变的范围及有无合并的内分泌障碍,可分为单骨型、多骨型及Albright氏综合征三种。
单骨型者只累及单一骨骼,可为一骨单发或一骨多发病灶;多骨型则为多骨多发或病变限于一骨肢体或一侧肢体;合并皮肤色素沉着及性早熟者称为Albright氏综合征。
临床症状:一般发病于儿童期,有皮肤色素沉着及性早熟者发病较早,但有些患者直到青年或成年期始发现病变。
也有一些病例无任何症状,常因外伤发生病理骨折始被发现。
多骨型病变出现时间越早,其症状越明显。
最初症状可为病理骨折,肢体弯曲畸形和颜面不对称。
有些患者显患部长期疼痛及肿胀。
病变进展很快,至青春期可自行停止进展。
在患儿能行走负重之前不会出现下肢畸形。
生化检查无异常。
女性患者如有皮肤色素沉着,则常伴有性早熟现象。
其骨骼发育皆早熟,骨骺早期融合,故成年后比正常人矮小。
发生于头颅或颜面骨的骨纤维异常增殖症的早期症状为头颅或颜面部不对称。
此外,由于骨质增生而显眼球突出及鼻阻塞;视神经孔狭窄而压迫视神经,颅底骨增生对颅神经的影响而造成相应的压迫症状。
发生在颞骨的病变因外听道阻塞或听神经受压而发生听力障碍。
个别病例可恶变,症状为疼痛加剧,局部肿块及明显的骨质破坏。
平均发病年龄为16岁。
病理改变纤维组织代替了正常骨组织。
纤维组织内有许多成纤维细胞构成的漩涡,并夹杂着软骨、骨样组织和新生骨。
病骨内增多的纤维组织代替了骨组织,并使骨横径加宽,呈梭形膨大,皮质变薄。
骨内所见的“囊肿”并非真的,而是骨海绵质被纤维组织置换所形成的。
X线表现病变多发,单发少。
广泛不对称。
易累及股骨,胫骨,肱骨,桡骨。
也可发生在颅骨,骨盆,肋骨,肩胛骨,脊椎。
四肢近侧骨较远,侧骨受累机会多。
早期病变显示为骨内性囊状或小圆形透亮区。

概念骨纤维结构不良(osteofibrous dysplasia OFD)是一种病因不明确,好发于儿童胫腓骨的纤维-骨性病变。
Frangenheim于1921年首次报道该病病例,并将其称之为先天性纤维性骨炎。
Campanacci于1976年首次提出骨纤维结构不良一词,并详细描述了该疾病。
典型的骨纤维结构不良发生于少年儿童的胫腓骨皮质内,临床表现为无痛或轻微疼痛、局部肿胀、胫骨前弓畸形等,影像学检查见病变呈膨胀性、偏心性生长,组织病理学可见分带现象以及环绕有骨母细胞的成熟骨小粱。
该病又被称为长骨骨化性纤维瘤、骨性纤维瘤、纤维性骨瘤等。
2013年世界卫生组织(WHO)的肿瘤分类及诊断标准将其列为“未明确性质的病变”中。
本病预后良好,但很容易导致畸形,少数病例可恶变,当手术治疗不彻底时,恶变率更高,放射治疗能显着增加癌变率,主要恶变为骨肉瘤和纤维肉瘤[在X线表现上分为囊型、硬化型和混合型。
囊型和硬化型的表现截然不同,其密度差异较大,主要是由病变生长期和病变的纤维组织、骨样组织和新生骨小梁的比例决定。
囊型病变多见于四肢长骨,主要表现为骨皮质变薄、膨胀,无骨膜反应,髓腔内可见囊状透光区,透亮区与正常骨组织分界清晰,边缘骨组织无硬化;囊内有磨砂玻璃样钙化,部分钙化呈团块状;囊内有粗大骨梁和骨畸形,粗大骨梁为残留的骨嵴,形似丝瓜络状,股骨及胫骨的病变因行走负重关系可引起病骨的弯曲、变形,主要沿力线方向弯曲,股骨多向外弓,胫骨向前弓;部分呈虫蚀状骨破坏。
骨内纤维组织异常增殖所致,病因不明。
多无明显症状。
晚期局部中大变形,并发病理性骨折。
单骨或多骨受累,且有累计一侧骨骼的趋势。
多骨者可并发性早熟和皮肤色素沉着。
阿伦膦酸钠治疗23例骨纤维结构不良的临床观察诊断要点1、囊状透亮区:纤维组织;2、毛玻璃:纤维组织成骨;3、致密骨:成熟骨组织;4、环形钙化:软骨组织。
5、典型表现:OFD典型的X线表现位于胫骨骨干和(或)腓骨下段的起源于骨皮质的膨胀性溶骨性破坏伴有胫骨前弓畸形。


骨纤维结构不良不能吃什么,骨纤维结构不良的注意事项文章目录*一、骨纤维结构不良的饮食和注意事项1. 骨纤维结构不良的饮食注意事项2. 骨纤维结构不良的其他注意事项*二、骨纤维结构不良的简介*三、骨纤维结构不良的高发人群和危害骨纤维结构不良的饮食和注意事项1、骨纤维结构不良的饮食注意事项饮食禁忌:1.1、忌吃烧烤,油炸肉食。
1.2、忌吃海鲜。
1.3、忌吃生冷,发性的蔬菜。
忌吃食物:炸油饼:油腻的食物,油炸的食物不好消化。
引起胃火旺,影响肠胃的消化。
可以苋菜200克煮汤。
羊肉串:羊肉升发,烧焦的食物火气旺,引起虚火上升,影响食物的消化,营养吸收。
白菜200克,炖汤。
冰棍:冰棍是冷饮,对于机体有一定的刺激性,引起食道,肠胃的刺激。
忌吃。
可以大骨炖汤。
饮食适宜:1.1、宜吃含有钙,铁丰富的蔬菜。
1.2、宜吃含有维生素c,b的水果。
1.3、宜吃含有粗纤维的粗粮。
宜吃食物:玉米:玉米含有有碳水化合物、蛋白质、脂肪、胡萝卜素外,玉米中还含有异麦芽低聚糖、核黄素、维生素等营养物质。
可以煮粥喝,一天2次。
精瘦肉:鸡中还含有一定量的核黄素、尼克酸、生物素和钙、磷、铁等物质。
每天2-3个,可以做汤喝。
牛奶:牛奶脂肪、磷脂、蛋白质、乳糖、无机盐、钙、铁等。
早晚使用,每天200克。
2、骨纤维结构不良的其他注意事项 2.1、按全麻后常规护理。
2.2、严密观察病情变化,及时清除口腔内渗出物,保持呼吸道通畅。
2.3、注意口腔清洁护理,用3%双氧水及等渗盐水交替冲洗口腔,每日3次。
2.4、管饲或鼻饲全流饮食,鼻饲饮食至口内创口完全愈合。
每次喂食前检查胃管是否在胃内,注意流食的温度,以37℃为宜,喂食前后注入少量开水,冲洗鼻饲管,保持其通畅,防止脱出。
鼻导管每周更换1次。
2.5、体位:全麻未清醒前,取平卧位,头偏向一侧,以利口腔分泌物充分流出,防止误吸和窒息。
清醒后取半坐卧位,以减轻颌面充血、肿胀,有利于分泌物的引流。
2.6、术后伤口放置负压引流管1~2天,保持引流管通畅,防止扭曲,受压,严密观察引流物的性质、量、颜色,发现异常立即报告医生处置。




骨纤维异常增殖症 Modified by JACK on the afternoon of December 26, 2020病因病理:骨纤维异常增殖症又称骨纤维结构不良,可能与胚胎原始间充质发育异常有关。
组织学检查可见病灶主要为成熟程度不同的纤维组织和新生的骨组织所组成。
临床表现:一般在幼年时期发病,至儿童或青少年时才出现症状。
病变发展缓慢,病程可达数十年,成年后病灶有自行静止或痊愈趋势。
最常见的症状为局部畸形或伴有疼痛。
根据受犯骨的多少和有无骨骼系统以外的症状,临床上分为三型:(1)病变仅侵犯一骨者为单骨型;(2)病变侵及多骨者为多骨型,最常见;(3)除了骨骼病变外,还有皮肤棕色色素沉着、(女性多见)和骨骼发育、成熟加速。
血磷、血钙和血碱性磷酸酶一般均正常。
影像学表现:1.病灶多发生于四肢长骨,尤以股骨和胫骨为多见,其次为肋骨、颅面骨、骨盆和手、足小骨,而脊柱较为少见。
线上,病灶的密度常有差异,取决于病理成分,病灶如主要为纤维组织常表现为囊状透光区;如主要为砂砾样钙化新生骨者常呈磨砂玻璃状;如新生骨钙化较多时则表现为一片明显的增白区。
每一病灶,可以上述表现按不同比例组合出现。
3.位于长、短管状骨和肋骨的病灶多发生于骨干或骨骺端,病骨膨胀而变粗大,常呈单房透明或磨砂玻璃状,范围较大,其中可有致密骨嵴沿骨长轴方向走行向内凸出,使病灶呈不完全的分房状如“丝瓜囊”。
有时在病灶内可见或大或小的片状钙化影。
4.位于颅底骨和面骨的病灶以硬化型多见,表现为骨密度均匀增高,骨质增厚,与正常骨分界可清楚不清。
鉴别诊断:需与其他骨膨胀性囊样病变如骨巨细胞瘤、内生性软骨瘤、骨血管瘤鉴别。
下面我就单纯性骨纤维异常增殖症的鉴别诊断做下总结并再发几张图片骨囊肿?早期骨囊肿虽可显一些不规则小梁,但晚期随着囊内骨质吸收液化骨小梁亦消失。
骨纤维增殖症的囊状透亮区内充盈纤维组织及钙化不良的骨组织,故其x线透亮度不如骨囊肿明显。
又骨囊肿易见于骨干与骨骨骺板板相邻近的部位,而后随着骨骺的成长才逐渐移向骨骺方向。
骨性纤维结构不良【概述】骨性纤维结构不良(osteofibrous dysplasia, OFD)原称长骨骨化性纤维瘤(ossifying fibroma),病理特点类似于颌骨骨化性纤维瘤。
按2013版WHO骨肿瘤的病理分类,骨纤维异常增殖症称之为骨的纤维性骨结构不良(fibrous dysplasia of bone, FD),与OFD同为纤维-骨组织增生性病变,两者病理极为相似,但是OFD内有大量成骨细胞浸润,两者影像及临床表现不尽相同。
OFD患者年龄一般<10岁,病变以多腔融合性病灶为主,有的骨小梁已形成明显的板层骨,表现为病变处骨质增生、硬化、畸形。
【临床特点】多数患儿因偶然发现小腿包块、小腿前弓畸形就诊。
少数病例可引起不完全性骨折,断端多无错位。
一般采用局部刮除或手术切除病灶,预后大多良好,很少复发恶变。
【影像检查技术与优选】一般x线片即可诊断。
CT显示病灶内部结构较清晰。
MRI对显示骨髓、软组织水肿及软组织肿块等方面具有优势。
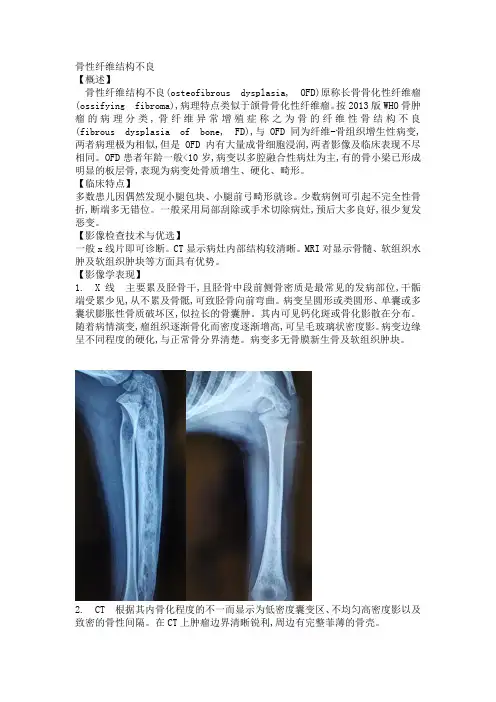
【影像学表现】1. X线主要累及胫骨干,且胫骨中段前侧骨密质是最常见的发病部位,干骺端受累少见,从不累及骨骶,可致胫骨向前弯曲。
病变呈圆形或类圆形、单囊或多囊状膨胀性骨质破坏区,似拉长的骨囊肿。
其内可见钙化斑或骨化影散在分布。
随着病情演变,瘤组织逐渐骨化而密度逐渐增高,可呈毛玻璃状密度影。
病变边缘呈不同程度的硬化,与正常骨分界清楚。
病变多无骨膜新生骨及软组织肿块。
2. CT 根据其内骨化程度的不一而显示为低密度囊变区、不均匀高密度影以及致密的骨性间隔。
在CT上肿瘤边界清晰锐利,周边有完整菲薄的骨壳。
3. MRI病变内部的纤维及骨化部分于T1wI.T,WI均呈低信号,其他部分一般为T,WI低信号、T,WI高信号。
增强扫描肿瘤明显强化。
【诊断要点】胫骨前方皮质内多房状病灶,在平片或CT显示为低密度灶其间有厚度不等的高密度骨性间隔,MRI上为等/高信号灶其间有带状低信号间隔,是本病的特征。
骨纤维结构不良7例病理分析汤秀华,施泉涌,郭 涛,张卫平 [关键词] 骨纤维结构不良;病理诊断 [中国图书分类号] R361 [文献标识码] A [文章编号] 100029736(2010)0520373201 骨纤维结构不良(FD)也称纤维异常增殖症,以往认为是瘤样病变。
随着分子生物学诊断技术的发展,对其有了新的认识,目前认为属于一种进展缓慢的良性骨病。
2005年以来,我们通过病理学检查诊断FD7例。
现分析报告如下。
1 临床资料111 一般情况 7例中,男2例,女5例;年龄4~29岁,平均16岁。
病变部位:肋骨3例,胫骨2例,股骨2例,均为单发性。
病程10天~2年,临床表现为无痛性包块3例,肿痛包块2例,伴发病理性骨折2例。
影像学检查:X线摄片呈典型均质、淡灰色毛玻璃样改变,病灶边界清楚,边缘硬化;CT检查示骨皮质厚度不均,呈“扇贝样”改变,皮质与髓腔界限较模糊,无骨膜反应。
112 治疗方法 行病灶刮除术2例,截骨后行成骨内固定及皮质骨移植5例。
113 病理学检查方法 术后送检标本均用10%甲醛液固定,常规石蜡切片(厚4μm),HE染色。
114 病理学检查结果 (1)眼观:大体边界清楚,略有膨胀,骨皮质变薄,病灶呈灰白色橡皮样,切开时有砂粒感,剖面可见大小不等囊腔,内含暗红色液体,部分骨化明显需脱钙。
(2)镜检:病灶主要由增生的梭形成纤维细胞和不成熟的编织骨成分构成,梭形成纤维细胞无异型性,核分裂象少见,骨小梁周围无骨母细胞围绕,骨小梁形成特征性的“C”形及“O”形。
病理学诊断为FD。
2 讨 论FD是一种非遗传性疾病,最初由Lichtenstein在1938年报道,可发生于儿童和成年人,占所有骨肿瘤的作者单位:214431 江苏江阴,解放军515医院病理科(汤秀华,施泉涌,郭 涛,张卫平)215%,良性骨肿瘤的510%~710%[1]。
临床表现包括骨痛、骨畸形和病理性骨折等。
分为单骨型和多骨型,以单骨型多见,一般发生于头部、胫骨、股骨和肋骨;多骨型病变范围较广,同时伴有皮肤色斑、内分泌亢进和性早熟等,称为McCune2Albright综合征(MAS)。
骨纤维结构不良症(OFD )是一种骨髓内纤维异常增生形成编织骨的骨性病变,临床上可分为单骨型和多骨型,多依赖X 线及CT 检查诊断,具有典型的磨玻璃样、硬化增生、囊状改变、丝瓜络样改变等征象[1-2]。
既往相关研究多局限于分析放射学检查[3-6];因一般影像学检查部位均较局限,而全身骨显像具有观察全身骨病变分布特征的优势,故另有部分研究从骨显像角度分析OFD 的骨代谢特点[2,7-8]。
本研究结合SPECT/CT 既能获得常规CT 扫描的解剖图像,又可同时拥有全身各骨骼的代谢情况的特点,分析骨纤维结构不良的SPECT/CT 骨显像结果,以期能助益OFD 的临床鉴别与诊断。
1资料与方法1.1一般资料收集2016年1月~2022年1月于福建医科大学附属第二医院行SPET/CT 全身骨显像,经病理或临床随诊证实为骨纤维结构不良的34例患者,对其影像特点及临床资料进行比较分析。
34例患者中,男16例,女18例,年龄58.6±18.6岁;青少年(17岁及以下)8例(23.5%),成年人26例(76.4%)。
按病灶数量将患者分为单病灶组(n =25,男13例、女12例,年龄38.5±16.8岁)和多病灶组(n =9,男3例、女6例,年龄23.8±13.7岁),两组性别差异无统计学意义(χ2=0.926,P =0.336);但多病灶组年龄小于单病灶组,差异有统计学意义(t =17.315,P =0.018)。
1.2仪器与方法SPECT/CT bone imaging and clinical features of osteofibrous dysplasiaXIE Long,ZHANG Guanjie,HUANG Liqun,YU Xiaopeng,SU Yingrui,ZHA JinshunDepartment of Nuclear Medicine,Second Affiliated Hospital,Fujian Medical University,Quanzhou 362000,China摘要:目的分析骨纤维结构不良的SPECT/CT 骨显像结果,探讨其核医学显像特征及鉴别要点。