脑室与脑池
- 格式:doc
- 大小:21.00 KB
- 文档页数:2

如何看头颅CT解读⼀、检查⽅法颅脑CT主要⽤横断⾯,有时加⽤冠状断⾯。
横扫多采⽤以听眦线(外⽿孔与外眦联线)为基线,依次向头顶扫描10个切层,层厚10mm,层距10mm.根据病情平扫之后再⾏增强扫描。
有时为了显⽰⼩脑桥脑⾓池或鞍上池的⼩肿瘤,可进⾏脑池造影CT.⼆、正常表现CT诊断主要依据是观察组织密度差异。
颅⾻为最⾼密度⽩影,CT值可达+1000H.⿐窦与乳突⽓房内含空⽓为最低⿊影,CT值为-1000H.充以脑脊液的脑室、脑池为低密度,CT值为0-16H.脑⽪质为薄层⽩带状影,髓质为深浅不等的灰影,⽪质和髓质之间常有清楚的分界线,尾状核密度较⾼,⾎管与脑实质密度相仿,松果体及脉络丛常发⽣钙化⽽呈⾼密度影、CT值取决于钙含量,约40-400H.正常两侧脑实质密度对称,不应出现⼀侧⾼或低密度区。
脑室和脑池在不同层⾯显⽰,(图7-6-8)。
侧脑室边界清楚。
轮廓整齐,形状及⼤⼩对称;透明隔与三脑室在较低层⾯中线上。
蛛⽹膜下腔为薄层低密度带,位于颅⾻内板与脑⽪质之间;半球纵裂显⽰较⾼层⾯,为位于中线的低密度带,外侧裂池对称位于两侧。
鞍上池呈五⾓星形,在鞍上池前1/3可见视神经交叉。
四叠体池居后⽅,外形不整,四叠体突⼊池的前⽅。
环池呈窄带状围绕中脑周边。
后颅窝层⾯可见第四脑室位于中线,呈马蹄形。
可见⼩脑桥脑⾓池和枕⼤池。
枕⼤池变异⼤,常误认为异常。
图7-6 鞍上池1.⼤脑镰2.额叶3.交叉池4.视交叉5.脚间池6.桥脑7.四脑室8.⼩脑9.颞叶10.蝶⾻⼩翼11.外侧裂增强检查时⾎中含碘量增加,使⾎管和组织密度增加,脑⾎管可显影。
静脉窦与脑室脉络膜丛均因⾎中含碘量增强⽽使影像清楚。
[新时代医学搜集整理]三、异常表现(⼀)脑实质基本病理改变病灶直接显⽰是CT诊断的显着优点。
与周围正常密度相⽐,病灶可呈低密度、⾼密度和等密度。
低密度病灶指病灶密度低于正常脑实质密度,⼀些肿瘤内⼤⽚坏死及囊性肿瘤均显⽰低密度灶,此外,脑⽔肿(cerebral edema)、脑梗塞、脑脓肿、囊肿和液体积聚也为低密度灶。

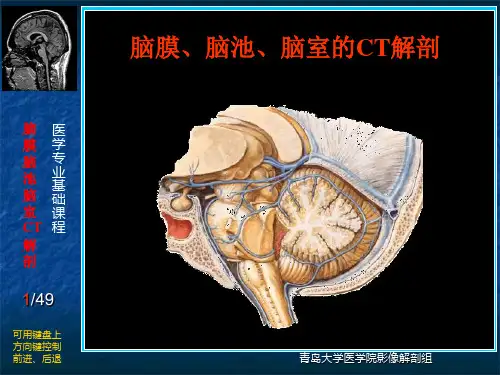
脑池的正常解剖蛛网膜下腔在脑的沟、裂等处扩大,形成蛛网膜下池,亦称脑池。
其形状大小的变化在影像学上有重要意义。
脑池间没有明显界限,彼此交通,个体差异较大,所以数目不定,命名不一。
重要的脑池有:1. 小脑延髓池(枕大池):最大的脑池,位于颅后窝后下部,小脑和枕骨大孔上方的延髓之间,被小脑镰分为左右两部分,向前通第四脑室,向下和脊髓的蛛网膜下腔交通。
2. 桥池(桥前池):脑桥腹侧面和枕骨斜坡之间,扁而宽阔,其内有基底动脉,桥池向上通脚间池,向后通小脑延髓池。
3. 脑桥小脑三角池:其前外侧为颞骨岩部内侧面,后界为小脑中脑脚和小脑半球,内侧界为脑基底部下部和延髓上外侧部,池内有面神经、前庭蜗神经、迷路动脉走行。
4. 脚间池(基底池):位于两中脑大脑脚之间的脚间窝处,池内有动眼神经和大脑动脉环后部。
5. 环池:包绕中脑大脑脚的外侧面。
6. 四叠体池:位于中脑四叠体(分上丘、下丘各一对)背面、下丘后方及两侧,小脑蚓上部前缘之间。
7. 交叉池:位于视交叉周围,池内有视交叉。
8. 鞍上池:是影像学名词,位于蝶鞍上方,由解剖学中的交叉池、脚间池、桥前池前部构成。
鞍上池前界为额叶直回,后界为脚间窝或脑桥基底部,两侧界为海马旁回钩,池内有视交叉、垂体柄、乳头体、大脑动脉环(颈内动脉、大脑中动脉、后交通动脉)等,因体位不同,可呈五角形、六角形、四角形等。
9. 大脑大静脉池:位于胼胝体压部后下方,池内有大脑大静脉走行。
10.大脑外侧裂池:为额叶、顶叶、颞叶与岛叶之间的大脑外侧沟处的蛛网膜下池,内有大脑中动脉及其分支,年轻人可以不明显,老年人常较清晰,脑萎缩者明显增宽。
11.小脑上池:位于小脑幕下方与小脑之间的蛛网膜下池。
形态宽扁,矢状面显示较佳。
12.小脑池(小脑溪):位于两侧小脑扁桃体之间的蛛网膜下池部分,其前部经第四脑室后正中孔通第四脑室,后连枕大池。
磁共振室:张广才2013.12.03。




脑室脑池增宽标准全文共四篇示例,供读者参考第一篇示例:脑室脑池增宽是一种神经系统疾病,通常指脑室和脑池的大小与正常范围相比增大。
脑室脑池是大脑内部的一种结构,主要功能是产生和吸收脑脊液,维持脑部的环境平衡。
脑室脑池增宽可能是一种单纯的解剖学变异,也可能与多种疾病有关,如颅内肿瘤、脑积水、脑水肿等。
对于脑室脑池增宽的诊断,通常需要进行脑部影像学检查,如头部CT或MRI。
通过这些检查,医生可以确定脑室和脑池的大小是否超出正常范围,以及可能导致增宽的原因。
根据国际上的相关标准,一般认为脑室脑池的增宽标准如下:1. 脑室脑池的测量值超出正常范围:正常情况下,脑室和脑池的大小应该处于一定的范围内,如果超出了这个范围,就可能存在脑室脑池增宽的情况。
一般来说,脑室的宽度超过10mm,或者脑池的深度超过15mm,都可以被认为是增宽的表现。
2. 脑室脑池增宽的程度与患者的年龄有关:脑室脑池的大小在不同年龄段有所变化,因此在诊断时需要考虑患者的年龄因素。
一般来说,对于成人和儿童来说,超出正常范围的增宽程度会有不同的参考标准。
3. 脑室脑池增宽的原因:脑室脑池增宽可能是一种疾病的表现,也可能是生理上的变异。
在诊断时需要进一步检查患者的病史、临床表现以及其他相关因素,以确定增宽的原因。
4. 脑室脑池增宽的治疗:一旦确诊为脑室脑池增宽,医生会根据患者的具体情况制定相应的治疗方案。
治疗的方法可能包括手术、药物治疗、物理疗法等,以改善脑室脑池的情况,并缓解相关症状。
脑室脑池增宽是一种常见的神经系统疾病,对患者的健康造成一定的影响。
在诊断和治疗时,需要根据一定的标准和方法进行判断,以尽早发现和治疗脑室脑池增宽,保障患者的健康和生活质量。
第二篇示例:脑室脑池是人体脑部中的一种结构,在中枢神经系统中扮演着重要的角色。
脑室脑池的大小和形态对于人体的正常神经系统功能起着至关重要的作用。
而脑室脑池增宽则是指脑室脑池的容积增大、形态改变或边缘模糊等现象,是一种病理状态。



脑积水诊治指南疾病简介;脑脊液 cerebral spinal fluid(CSF)是充满于脑室系统、脊髓中央管和蛛网膜下隙内的无色透明液体,属于无功能细胞外液,内含无机离子、葡萄糖和少量蛋白,细胞很少,主要为单核细胞和淋巴细胞,其功能相当于外周组织中的淋巴,对中枢神经系统起缓冲、保护、营养、运输代谢产物以及维持正常颅内压的作用。
脑脊液总量在成人约150ml,产生的速率为0.3ml/min,日分泌量为在400~500ml。
它处于不断地产生、循行和回流的平衡状态。
脑积水(Hydrocephalus)不是一种病,它是由多种病因引起的一种病理结果。
脑积水是由于颅脑疾患使得脑脊液分泌过多或(和)循环、吸收障碍而致颅内脑脊液量增加,脑室系统扩大或(和)蛛网膜下腔扩大的一种病症,通常以脑脊液循环通路梗阻和吸收不良较为多见,而分泌过多者较为少见。
广义的脑积水亦应包括蛛网膜下腔积液、硬膜下积液等。
疾病分类依据病理分类⑴梗阻性脑积水:梗阻性脑积水又称非交通性脑积水或称脑室内型梗阻性脑积水,是指病变位于脑室系统内或附近,阻塞脑室系统脑脊液循环而形成。
即第四室出口以上部位发生阻塞造成的脑积水,是脑积水中最为常见的一种。
常见于蛛网膜囊肿,导水管闭锁或狭窄,正中孔或室间孔发育不良。
Chiari畸形,颅咽管瘤等。
⑵交通性脑积水:交通性脑积水是由于脑室外脑脊液循环通路受阻或吸收障碍所致的脑积水,也有产生过多的脑脊液而致脑积水(乳头状瘤)。
依据病因分类⑴创伤性脑积水;⑵耳源性脑积水;⑶感染性脑积水;⑷占位性脑积水;⑸出血性脑积水。
依据发病速度⑴急性脑积水;⑵慢性脑积水;⑶正常颅内压脑积水;⑷静止性脑积水。
依据年龄分类婴幼儿脑积水:婴幼儿期脑脊液循环通路受阻,吸收障碍或分泌过多使脑脊液积聚脑室系统和蛛网膜下腔,致脑室或蛛网膜下腔扩大。
形成头颅扩大、颅内压增高、脑功能障碍。
其发生率为3‰至5‰。
年长儿童及成人脑积水。
发病原因及机制脑积水可由多种原因引起,常见的有颅内炎症、脑血管畸形、脑外伤、各种内源性或外源性神经毒素、缺氧、水和电解质紊乱、酸中毒、肝肾功能衰竭等都可通过不同机制造成液体在脑组织内积聚而成。
![脑池解剖[指导]](https://uimg.taocdn.com/8dd1f01f773231126edb6f1aff00bed5b9f37366.webp)
脑池解剖脑池断层影像解剖一、大脑纵裂池大脑纵裂池位于两侧大脑半球之间的大脑纵裂内,被大脑镰分隔为左、右两部。
池的底部绕于胼胝体周围,称胼胝体周池,向前下连于终板池,向后下续于大脑大静脉池。
大脑纵裂池在胼胝体以上层面所见为大脑纵裂池全长,在胼胝体及其以下层面所见为前、后两段,分别位于胼胝体横断层面的前方和后方。
二、大脑外侧窝池大脑外侧窝池位于大脑外侧沟内,周围是额叶、顶叶、颞叶和岛叶。
此池在横断面上的典型表现是横置的“Y”字形,主干伸入到岛叶表面即分为前、后两支,前支短,后支长。
大脑外侧窝池内有大脑中动脉及其分支和大脑中浅静脉通过。
该池在青年人不明显,但在老年人常较清晰,脑萎缩者则明显增宽。
三、环池环池分本部和翼部。
本部环绕中脑的大脑脚外侧面,向前连于脚间池,向后连于四叠体池;翼部向外延伸至丘脑枕后下方,也称丘脑后池。
环池内有大脑后动脉、小脑上动脉、脉络丛前动脉、脉络丛后动脉、基底静脉和滑车神经通过。
四、脑桥小脑角池脑桥小脑角池位于脑桥、延髓与小脑交界处。
前外侧界是颞骨岩部的内侧面,后界是小脑中脚和小脑半球,内侧界是脑桥基底部下部和延髓上外侧部。
该池为桥池向外的延续,也称桥池侧突。
第四脑室外侧孔开口于该池,池内有面神经和前庭蜗神经通过。
蜗神经瘤时,可使此池出现肿块影并伴有内耳门和内耳道的扩大或变形等。
五、帆间池帆间池也称中间帆腔(图6-26),或称第三脑室上池,或第三脑室脉络组织池。
位于第三脑室顶的上方,穹隆体和穹隆连合的下方,为一尖向前的三角区。
两前外侧界为穹隆的内侧缘,后界为胼胝体压部的下方。
此池向后经胼胝体下方通大脑大静脉池。
因该池较小,正常情况下不全显影,只有当扩大时才显影。
六、大脑大静脉池大脑大静脉池位于胼胝体压部的后下方,四叠体和松果体的上方。
该池向前上通帆间池,向后下通四叠体池。
该池内前部有松果体,后部有大脑大静脉。
松果体易显影,是该池的重要标志,如钙化时更明显。
七、四叠体池四叠体池位于中脑四叠体后面与小脑上蚓前缘之间,向前外通环池,向上通大脑大静脉池。
脑脊液的生成与吸收脑脊液存在于脑室系统、脑周围的脑池和蛛网膜下腔内,可被视为脑和脊髓的组织液和淋巴。
成年人的脑脊液总量约150ml.每天生成的脑脊液约800ml,为脑脊液总量的5-6倍。
但同时有等量的脑脊液被吸收入血液,可见脑脊液的更新率较高。
脑脊液主要由侧脑室、第三脑室和第四脑室的脉络丛分泌。
侧脑室内的脑脊液经室间孔流入第三脑室,再经过导水管进入第四脑室,然后进入蛛网膜下腔。
除脉丛外,室管膜细胞也能分泌脑脊液。
软脑膜血管和脑的毛细血管滤过的液体,一部分被重吸收,其余的则沿着血管周围间隙进入蛛网膜下腔,成为脑脊液的一部分。
脑脊液主要通过蛛网膜绒毛被吸收入静脉的血液内。
蛛网膜绒毛有活瓣状的细微的管道,其直径为4-12μm.当蛛网膜下腔的压力高于静脉窦的压力时,这些管道就开放。
这时,脑脊液(包括其中所含的蛋白质分子甚至小的颗粒如红细胞等)可进入静脉窦血液。
当蛛网膜下深的压力低于静脉窦压力时,管道关闭,液体不能由静脉窦向蛛网膜下腔倒流。
脑脊液压力的高低取决于其生成和吸收之间的平衡关系。
正常人在到卧位时,脑脊液压平均为1.3kPa(10mmHg)。
当脑脊液有吸收受到阻碍时,脑脊液压就会升高,并影响脑血流和脑的功能。
脑脊液的主要功能是在脑、脊髓和颇腔、椎管之间起缓冲的作用,有保护性意义。
脑浸浴于脑脊液中,由于浮力的作用,使脑的重量减轻到仅50g左右。
另外,脑脊液还作为脑和血液之间进行物质交换的中介。
脑组织中没有淋巴管,由毛细血管漏出的少量蛋白质,主要经过血管周围间隙进入蛛肉膜下腔的脑脊液中,然后通过蛛网膜绒毛回入血液。
脑白质退变超声引言脑白质退变是一种常见的神经系统疾病,特指脑白质区域发生变性、脱髓鞘和病理性改变的过程。
脑白质是大脑皮质下的一层白色物质,主要由神经纤维组成,负责传递大脑的信号。
脑白质退变会导致神经纤维的损伤,进而影响大脑功能。
超声技术作为一种无创、实时、可重复、低成本的成像技术,对于脑白质退变的诊断和监测具有重要意义。
脑白质退变的病理特征脑白质退变的病理特征主要包括脱髓鞘、轴索变性和神经元丧失。
脱髓鞘是指脑白质区域的髓鞘被破坏或丧失,导致神经纤维传导速度减慢或中断。
轴索变性是指神经纤维的轴突发生退化和变性,进而影响神经冲动的传递。
神经元丧失是指脑白质区域的神经元数量减少,这可能与神经纤维的损伤和破坏有关。
脑白质退变的超声诊断超声技术可以通过对脑白质区域进行实时成像,观察脑组织的结构和功能变化,进而判断是否存在脑白质退变。
以下是脑白质退变超声诊断中常用的超声参数:1. 脑室和脑池脑白质退变常伴随着脑室和脑池的扩大。
超声技术可以测量脑室和脑池的大小,通过比较不同区域的大小差异,可以判断是否存在脑白质退变。
2. 脑白质回声脑白质退变会导致脑白质区域的回声增强或减弱。
超声技术可以通过测量脑白质区域的回声强度,来评估脑白质退变的程度。
3. 壁面光滑度脑白质退变会导致脑白质区域的壁面光滑度减弱。
超声技术可以通过测量脑白质区域的壁面光滑度,来评估脑白质退变的程度。
4. 血流灌注脑白质退变会导致脑血管灌注减少。
超声技术可以通过测量脑血管的血流速度和血流量,来评估脑白质退变的程度。
脑白质退变超声的应用1. 早期诊断超声技术可以帮助医生早期发现脑白质退变的迹象,提高诊断的准确性和敏感性。
早期诊断有助于及时采取治疗措施,延缓疾病的进展。
2. 疾病监测超声技术可以定期监测脑白质退变的进展情况,评估治疗效果。
通过对比不同时间点的超声图像,可以及时调整治疗方案,提高疗效。
3. 指导手术对于需要进行手术治疗的患者,超声技术可以提供详细的脑白质退变情况,帮助医生制定手术方案和手术导航,减少手术风险。
脑室与脑池
脑室的胚胎学发展开始于喙状的神经管的三个初级囊泡的扩张(妊娠4~5周),被称为前脑、中脑、后脑。
初级囊泡随后膨胀扩大并弯曲伴有局限的狭窄而形成五个次级囊泡(大约妊娠7周)。
前脑发展为端脑(最终的大脑半球和侧脑室)和间脑(丘脑、下丘脑和第三脑室)。
中脑初级囊泡最后形成次级囊泡也引起中脑最终形成顶盖、脑干的中脑部分和中脑水管,后脑发育为后脑(最终的脑桥、小脑和第四脑室的上部分)和脑脊髓(延髓和第四脑室的下部分)。
脑室发育的畸形会导致先天性的异常,例如全前脑,无脑回,巨脑回,Dandy-walker 畸形,尾神经管闭合畸形并有内部压力动力学改变被考虑为脑室和其他有关于Chiari Ⅱ型畸形的机制。
正常侧脑室是两侧伸展的C形结构,各包含一个相互邻近的前角、体、前房(三角区)、后角、下角,侧脑室常是对称的,但不对称的改变等级是不一致的,侧脑室的前部分常被透明膈分开。
第三脑室为在丘脑之间充满脑脊液的窄裂,第三脑室的下界是下丘脑,上界为脉络组织(脑室的软脑膜和室管膜内层的融合)和脉络丛,前界是终板和前联合,后界包括松果体及隐窝和后联合。
第三脑室与侧脑室通过位于前外侧的孟氏孔相通,第三脑室通过后下方的中脑水管与第四脑室相通。
第四脑室在矢状面上为椎体状,在轴面上为倒“C”形或肾形。
第四脑室在脑桥背侧和它的顶盖为小脑蚓部,第四脑室向上与中脑水管相通,向下与蛛网膜下腔的小脑延髓池通过四脑室正中孔和成对的四脑室外侧孔相通。
由脉络丛产生的脑脊液充满了脑室,在外侧脑室、第三脑室、第四脑室及正中孔、外侧孔。
在静脉注入Gd-DTPA对比剂后,因为缺少血脑屏障,脉络丛典型强化,来自脑室的脑脊液与脑及脊髓外围的蛛网膜下腔通过正中孔和外侧孔相通。
脑脊液有保护脑和脊髓不受损伤和静脉压力迅速改变影响的基本功能。
脑脊液存在于颅内和脊柱内腔隙的
大约10%,总量为150ml的脑脊液存在于脑室和颅内腔隙和脊髓蛛网膜下腔,脉络丛每天形成500ml,每天循环4~5次,90%多的脑脊液由蛛网膜绒毛和颗粒状物(绒毛的分型)再吸收,渗透硬膜。
产物排空液体进入颅内静脉窦,剩余少量液体通过脑室的室管膜内膜吸收。
脑室脑脊液流动梗阻会导致阻塞部位附近脑室的扩张。
梗阻可由先天畸形(如Chiari Ⅱ型畸形)、肿瘤或其他脑内肿块(如胶质囊肿),炎症,出血,脑水肿或肿胀(缺血、创伤)等引起。
另外脑室的扩张通过室管膜液体的漏出量能在MRI中显示。
梗阻或非交通性脑积水,如果不治疗,能导致颅内压的异常升高,疝的形成,甚至死亡。
交通性脑积水由于脑脊液的产生过多(脉络丛乳头状瘤或癌),脑脊液通过蛛网膜绒毛吸收的减少和/或脑脊液在脑池和脑沟流动障碍。
交通性脑积水者,脑室不成比例扩张比脑沟显著。
由于脑脊液吸收减少而产生的室管膜下水肿,在MRI有表现。
交通性脑积水患者(正常压力的积水),也可能有步态失调、失禁的临床特征和/或进行性脑功能损伤。
脑室扩张也可以源于脑梗死、萎缩或各种神经变性性疾病,有这些紊乱者,脑沟隆凸常可由MRI证明。
脑沟的深浅变异很大,尽管典型随年龄而改变,脑沟扩张亦可见于儿童脱水。
先天畸形如无脑回、巨脑回分别导致脑沟的消失或减少。
脑沟在前脑或小脑梗死,出血,挫伤,炎症或放射损伤时不对称显著。
基本脑池存在于蛛网膜下,与大脑和脑干下方的软膜边缘相邻。
以脑池的相邻神经结构命名,大的脑池包括小脑延髓池(小脑蚓部背侧和下方)和小脑上池。
大约10%的中枢神经肿瘤延伸入或完全在脑室内,患者的年龄和肿瘤的部位都影响疾病的诊断。