ACOG《妊娠期糖尿病临床实践指南规范》翻译完整版.doc
- 格式:pdf
- 大小:26.20 KB
- 文档页数:9

2019ACOG《妊娠期糖尿病临床实践指南》(翻译完整版)妊娠期糖尿病(gestational diabetes mellitus,GDM)是妊娠期最常见的并发症之一。
然而,尽管最近进行了几次大规模的研究,但是对于GDM的诊断和治疗仍然存在争议。
本文的目的如下:✅提供对GDM理解的简要概述;✅回顾性分析经过适量临床研究验证的管理指南;✅找出目前知识理论的不足之处以确定未来的研究方向。
定义妊娠期糖尿病是妊娠期发生的碳水化合物不耐受。
无需药物即可控制好的GDM常常称为饮食控制的GDM或GDM A1型,需要药物以使血糖达到正常水平的GDM称为GDM A2型。
由于许多女性在怀孕前没有接受过糖尿病检查,所以区分妊娠期糖尿病和孕前糖尿病是很有挑战性的。
流行病学据估计,糖尿病孕妇中有6%~9%是糖尿病合并妊娠,其中约90%是妊娠期糖尿病。
另外,在特定人群、种族或民族中,GDM的发病率与2型糖尿病的发病率成正比。
白人女性GDM 的发病率最低,西班牙裔、非裔美国人、印第安人、亚洲和太平洋岛国女性GDM发病率有增加趋势。
GDM随着2型糖尿病高危因素(如肥胖和高龄)的增加而增加。
随着肥胖和久坐生活方式的盛行,全球育龄女性GDM发病率也越来越高。
孕产妇和胎儿并发症GDM女性发生先兆子痫(空腹血糖低于115 mg/dL占9.8%,空腹血糖大于或等于115 mg/dL 占18%)和剖宫产的机率会更高(25%接受药物治疗的GDM女性和17%饮食控制的GDM 女性需要剖宫产分娩,非GDM女性为9.5%)。
此外,GDM女性在以后的生活中患糖尿病的风险也会增加(主要是2型糖尿病)。
据估计,有70%的GDM妇女将在怀孕后22~28年内发展为糖尿病。
糖尿病的进展也受到种族、民族和肥胖的影响。
例如,60%拉丁美洲GDM妇女可能在她们怀孕5年内会发展为2型糖尿病。
GDM产妇的后代发生巨大儿、新生儿低血糖症、高胆红素血症、肩难产和产伤的风险在增加。


![妊娠期糖尿病指南[1]](https://uimg.taocdn.com/7a1663b328ea81c758f578fc.webp)

妊娠期糖尿病的诊断与管理指南妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)是指在妊娠期间发生的血糖代谢异常,通常在孕妇未曾患有糖尿病之前就出现,并在分娩后自行消失。
这种情况在近年来逐渐增多,已经引起了世界卫生组织的重视。
以下是关于妊娠期糖尿病的诊断与管理指南。
一、妊娠期糖尿病的诊断标准1. 口服糖耐量试验(Oral Glucose Tolerance Test,OGTT)是诊断GDM的主要方法。
孕妇在饭前至少8小时禁食后,饮用75g葡萄糖溶液,分别在1小时和2小时后测量血糖水平。
根据血糖值来确定是否存在妊娠期糖尿病。
2. 根据美国糖尿病协会(ADA)的建议,OGTT中1小时血糖≥180mg/dl(10.0mmol/L)、2小时血糖≥153mg/dl(8.5mmol/L)即可诊断为GDM。
而根据世界卫生组织(WHO)的标准,OGTT中2小时血糖≥140mg/dl(7.8mmol/L)即可诊断。
二、妊娠期糖尿病的管理1.饮食控制:孕妇应遵循平衡饮食原则,增加蔬菜、水果和高纤维食物的摄入,并限制高糖和高脂食物的摄入。
定期监测血糖水平,根据结果调整饮食计划。
2.体育锻炼:适度的体育锻炼有助于控制血糖水平。
建议孕妇每天进行30分钟的轻度到中度的有氧运动,例如散步、游泳等。
在锻炼前后检测血糖水平,以确保在安全范围内。
3.药物治疗:如果饮食控制和体育锻炼无法有效控制血糖水平,医生可能会考虑使用胰岛素注射或口服降糖药物来管理妊娠期糖尿病。
使用药物治疗需要严密监测血糖水平。
4.定期随访:建议孕妇定期进行血糖监测和尿糖检测,以及胎儿的定期超声检查。
这有助于了解糖尿病对母婴的影响,并及时采取相应的干预措施。
5.分娩方式:妊娠期糖尿病存在一定风险,如巨大儿、临产困难、胎盘功能不全等。
医生会根据具体情况决定分娩方式,如选择剖宫产或采取其他干预措施。
总之,妊娠期糖尿病的诊断与管理需要多学科团队的合作,包括妇产科医生、内分泌学家、营养师等的参与。

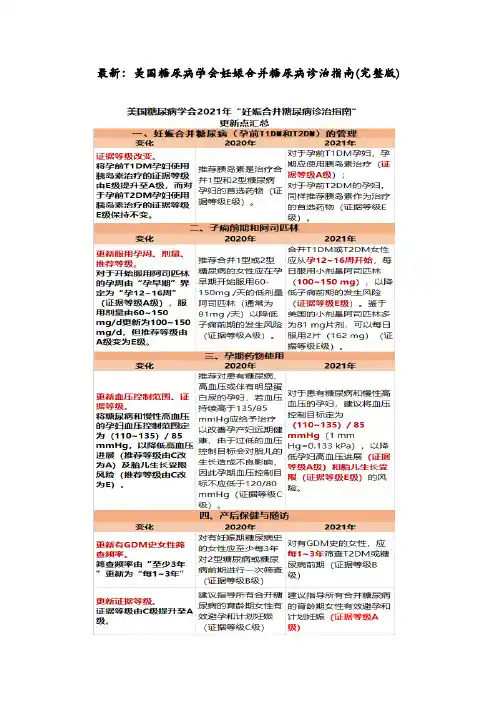
最新:美国糖尿病学会妊娠合并糖尿病诊治指南(完整版)本文介绍了美国糖尿病学会(American Diabetes Association, ADA)2020年12月发布的2021年“糖尿病诊治指南”中妊娠合并糖尿病部分较2020年更新的内容。
小编基于本文将两版指南更新点做成了表格,放在文前,便于大家更加简明扼要明确更新部分。
2020年12月,美国糖尿病学会(American Diabetes Association, ADA)基于最新的循证医学证据更新并发布了2021年“糖尿病诊治指南”。
该指南发表在Diabetes Care杂志上,其中包括妊娠合并糖尿病的相关诊治指南。
与2020年发表的指南相比,2021年指南对妊娠合并糖尿病[孕前1型糖尿病(type 1 diabetes mellitus, T1DM)和2型糖尿病(type 2 diabetes mellitus, T2DM)]的管理、子痫前期和阿司匹林、孕期药物使用及产后保健与随访的部分内容进行了更新和补充。
关于孕前咨询与保健、孕期血糖控制目标和妊娠期糖尿病(gestational diabetes mellitus, GDM)管理等方面,2021年指南与2020年指南基本保持一致。
现介绍2021年指南中妊娠合并糖尿病部分较2020年更新的内容,以期为临床实践提供参考。
一、妊娠合并糖尿病(孕前T1DM和T2DM)的管理2021年指南推荐,对于孕前T1DM孕妇,孕期应使用胰岛素治疗(证据等级A级);对于孕前T2DM的孕妇,同样推荐胰岛素作为治疗的首选药物(证据等级E级)。
与2020年指南相比,2021年指南将孕前T1DM孕妇使用胰岛素治疗的证据等级由E级提升至A级,而对于孕前T2DM孕妇使用胰岛素治疗的证据等级E级保持不变。
对于T1DM孕妇,每天多次注射胰岛素和胰岛素泵注射胰岛素这2种方式在孕期均可以使用(证据等级C级)。
该推荐与2020年指南保持一致。

2023年糖尿病诊疗指南全文译文摘要:1.2023 年糖尿病诊疗指南的更新内容2.糖尿病危险因素的评估和管理3.血糖管理4.血压、血脂管理5.心血管疾病筛查和药物治疗管理6.指南的结构和翻译历程正文:2023 年糖尿病诊疗指南全文译文已经发布,为糖尿病的预防和管理提供了最新的指导。
本文将概述该指南的主要更新内容,并对其中的关键要点进行详细解读。
首先,新指南在血压标准方面做出了更新。
糖尿病患者的高血压新定义是收缩压130 mmHg 或舒张压80 mmHg,在不同时间重复两次测量。
这一调整有助于更好地识别和控制糖尿病患者的血压问题,降低心血管疾病的风险。
其次,指南对糖尿病危险因素的评估和管理提出了详细的建议。
所有糖尿病患者应至少评估以下危险因素:糖尿病病程、肥胖/超重、高血压、血脂异常、吸烟、冠心病家族史、慢性肾病和蛋白尿。
针对这些危险因素,指南给出了具体的控制措施,包括改善生活方式、药物治疗等。
在血糖管理方面,新指南推荐了钠- 葡萄糖共转运蛋白2 抑制剂或胰高糖素样肽-1 受体激动剂作为降血糖和全面降低心血管风险的一部分。
对于已合并动脉粥样硬化性心血管疾病/伴有心血管疾病高风险、合并肾脏疾病或心力衰竭的2 型糖尿病患者,可以使用这些药物。
在血压、血脂管理方面,指南建议对合并动脉粥样硬化性心血管疾病或有动脉粥样硬化性心血管疾病多种风险因素的2 型糖尿病患者,采用具有心血管获益证据的药物,如利拉鲁肽等。
心血管疾病筛查和药物治疗管理方面,指南推荐对高危患者进行心血管疾病筛查,并根据筛查结果制定相应的药物治疗方案。
最后,值得一提的是,2023 年版ADA 糖尿病诊治标准已经是第五次全文翻译,这反映了糖尿病领域飞速进展和全球合作的紧密程度。
此次翻译历经3 个多月完成,为全球中文读者提供了最新的糖尿病诊疗指导。
总之,2023 年糖尿病诊疗指南为我们提供了糖尿病预防和管理的最新指导,包括血压标准、危险因素评估和管理、血糖管理、血压和血脂管理以及心血管疾病筛查和药物治疗管理等方面。


英国国家卫生与临床优化研究所"糖尿病及其并发症的妊娠期管理"指南解读(最全版)妊娠合并糖尿病有两种情况,一种是在糖尿病(diabetes mellitus,DM)基础上合并妊娠,即糖尿病合并妊娠;另一种是妊娠期糖尿病(gestational diabetes mellitus,GDM),即妊娠期才出现的糖代谢异常。
妊娠合并糖尿病与母体和胎儿发育的风险密切相关,流产、子痫前期和早产常发生于糖尿病合并妊娠的患者。
此外,糖尿病视网膜病变会在妊娠期加速恶化。
在糖尿病合并妊娠的围产儿中,死产、先天畸形、巨大儿、产伤、围产儿死亡率和新生儿低血糖等并发症的风险更高。
2015年2月,英国国家卫生与临床优化研究所(National Institute for Health and Care Excellence,NICE)就糖尿病及其并发症的妊娠期管理颁布了新的指南[1],该指南基于英国的流行病学资料,不仅阐述了妊娠期间糖尿病的筛查、诊断和处理的新进展,还特别强调了糖尿病的管理不但不能因妊娠的终止而终止,而且还要加大管理的力度,重视孕前、产后的血糖持续管理,为减少再次妊娠的风险和慢性病的预防提供了非常好的指导建议。
我国正步入快速发展的模式,慢性病的发病率急速上升,指南的内容对我国妊娠与糖尿病的全方位科学化管理提供了非常有价值的信息。
一、糖尿病女性的孕前计划及治疗(一)关于母胎结局与风险的评估向计划妊娠的糖尿病女性及其家庭成员进行健康教育:(1)糖尿病合并妊娠的风险:孕前及孕期全程良好的血糖控制可降低流产、先天畸形、死产和新生儿死亡的风险,但不可能完全避免。
(2)糖尿病和妊娠的相互影响:包括合理饮食、体重控制和运动的重要性,妊娠期低血糖的风险及其导致的意识障碍,妊娠期恶心呕吐是如何影响血糖控制的,大于胎龄儿和产伤的风险增加,引产和剖宫产的可能性,妊娠前和妊娠期间评估糖尿病视网膜病变的必要性,妊娠前评估糖尿病肾病的必要性,分娩和早期婴儿喂养时母体血糖控制对降低新生儿低血糖风险的重要性,新生儿转重症监护室的可能性以及儿童和成年后患肥胖症及糖尿病的风险。

2019ACOG《妊娠期糖尿病临床实践指南》(翻译完整版)妊娠期糖尿病(gestational diabetes mellitus,GDM)是妊娠期最常见的并发症之一。
然而,尽管最近进行了几次大规模的研究,但是对于GDM的诊断和治疗仍然存在争议。
本文的目的如下:?提供对GDM理解的简要概述;?回顾性分析经过适量临床研究验证的管理指南;?找出目前知识理论的不足之处以确定未来的研究方向。
定义妊娠期糖尿病是妊娠期发生的碳水化合物不耐受。
无需药物即可控制好的GDM常常称为饮食控制的GDM或GDM A1型,需要药物以使血糖达到正常水平的GDM称为GDM A2型。
由于许多女性在怀孕前没有接受过糖尿病检查,所以区分妊娠期糖尿病和孕前糖尿病是很有挑战性的。
流行病学据估计,糖尿病孕妇中有6%~9%是糖尿病合并妊娠,其中约90%是妊娠期糖尿病。
另外,在特定人群、种族或民族中,GDM的发病率与2型糖尿病的发病率成正比。
白人女性GDM 的发病率最低,西班牙裔、非裔美国人、印第安人、亚洲和太平洋岛国女性GDM发病率有增加趋势。
GDM随着2型糖尿病高危因素(如肥胖和高龄)的增加而增加。
随着肥胖和久坐生活方式的盛行,全球育龄女性GDM发病率也越来越高。
孕产妇和胎儿并发症GDM女性发生先兆子痫(空腹血糖低于115 mg/dL占9.8%,空腹血糖大于或等于115 mg/dL 占18%)和剖宫产的机率会更高(25%接受药物治疗的GDM女性和17%饮食控制的GDM 女性需要剖宫产分娩,非GDM女性为9.5%)。
此外,GDM女性在以后的生活中患糖尿病的风险也会增加(主要是2型糖尿病)。
据估计,有70%的GDM妇女将在怀孕后22~28年内发展为糖尿病。
糖尿病的进展也受到种族、民族和肥胖的影响。
例如,60%拉丁美洲GDM妇女可能在她们怀孕5年内会发展为2型糖尿病。
GDM产妇的后代发生巨大儿、新生儿低血糖症、高胆红素血症、肩难产和产伤的风险在增加。
还有死产的风险也增加了,但这跟血糖的控制有多大关系目前还存在争议。
由多个国家参与的高血糖与妊娠不良结局(Hyperglycemia and Adverse Pregnancy Outcome,HAPO)研究结果表明,母儿不良结局的发生风险也随血糖水平升高而增加,多数合并症(剖宫产、巨大儿、新生儿低血糖症、新生儿高胰岛素血症)的发生与血糖水平呈线性关系。
其他研究表明,妊娠期母体患糖尿病会增加胎儿在儿童和成年后患肥胖和糖尿病的风险,这与肥胖和遗传倾向性相关的风险无关。
筛查方法、诊断阈值和治疗效果从病史上看,GDM的筛查包括获取患者的病史,主要关注过去的孕产期检查结果和2型糖尿病的家族病史。
1973年的一项研究提议使用50g,1小时OGTT作为GDM的筛查工具,自此,这一试验被广泛接受,95%的美国产科医生将其作为孕妇全面筛查的工具。
使用病史(家族或个人糖尿病史、以前不良妊娠结果、糖尿和肥胖症)来筛查会使一半的GDM妇女漏诊。
虽然某些因素使女性患GDM的风险较低,但对这类女性进行葡萄糖耐量筛查可能并不划算。
但是,这些低风险的女性仅占孕妇的10%,如果确认哪些女性不用接受筛查可能会增加筛查过程不必要的复杂性。
因此,在2014年,美国预防服务工作组提出,建议对所有妊娠24周及以上的孕妇进行GDM临床注意事项和建议?如何诊断GDM?所有孕妇根据血糖水平进行实验室筛查试验进行GDM筛查。
GDM筛查通常在妊娠24~28周进行。
对于超重和肥胖又伴有糖尿病其他高危因素女性,包括有GDM病史的女性,在早孕期最好是初次产检前进行2型糖尿病的筛查。
糖尿病的其他高危因素包括:缺乏体力活动、一级亲属有糖尿病、高危种族(非裔美国人、拉丁美洲人、印第安人、亚裔美国人、太平洋岛国人)、分娩过巨大儿、GDM病史、高血压[>140/90 mmHg或正在接受降压治疗]、高密度脂蛋白<0.9 mmol/L及甘油三酯> 2.82 mmol/L、多囊卵巢综合征、糖化血红蛋白≥ 5.7%或空腹血糖受损或糖耐量受损、其他伴有胰岛素抵抗的情况(如孕前体重指数>40、黑棘皮病)、心血管疾病病史。
然而,目前还不确定哪个标准对早期GDM的筛查是最好的。
但检测2型糖尿病患者的诊断方法(即检测空腹血糖和75g葡萄糖负荷后2小时血糖)也可用于早孕筛查。
许多产科医生或护理人员使用两步筛查法筛查GDM,开始先使用50g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)筛查。
美国糖尿病协会(ADA)注意到,也可以使用HbA1C筛查GDM,但它可能不适合单独使用,因为与OGTT方法相比,它的敏感性比较低。
即使早孕期筛查为阴性,仍旧建议在孕24~28周再次检测血糖水平。
因为有证据表明,早孕期筛查未见异常的孕妇,仍有很高的比例会在孕中期发展为GDM。
对于那些50g筛查结果为阳性的妇女,在后续早孕期检测结果是阴性的,通常在妊娠24~28周行随访测试,但不必要重复50g的筛查。
两步法筛查GDM广泛应用于美国,即先口服50g葡萄糖溶液,若服糖 1 h后血糖超过筛选阈值,再进行100g,3小时OGTT筛查,妊娠糖尿病最常见于在3小时OGTT中具有两个或更多异常值的妇女。
根据一系列敏感性和特异性报告,1小时血糖筛查不同阈值在130 ~140 mg/dL之间。
然而,没有一个随机试验能证明哪一个阈值更有效。
虽然已经推荐了标准化的筛选阈值,但也没有足够的数据证明哪个阈值才是能改善妊娠结果理想的阈值。
例如,一项队列研究显示,140 mg/dL的阈值具有较低的假阳性率,并改善了不同种族和族群的阳性预测值。
这个分析还表明,当使用较低的阈值时(即130 mg/dL和135 mg/dL),敏感性只得到了轻微的改善。
使用较高的140 mg/dL标准可能会降低假阳性的发生率和不必要的3小时OGTT,这与母亲压力的增加和对筛查过程的不满有关。
然而,在没有明确的证据支持1h葡萄糖耐量筛选试验哪个阈值更好时(例如130mg/dL、135mg/dL、140mg/dL),产科医生和产科护理人员可以参考GDM社区的流行率等因素来选择其中一个阈值作为筛选标准。
对于3小时OGTT的参考值,也有不同的意见。
表1列出国家糖尿病数据组和Carpenter and Coustan制定的3小时OGTT诊断阈值,后者使用较低的阈值,其GDM诊断率更高。
在缺乏明确对比试验的情况下,不能明确推荐哪一种3小时OGTT的诊断标准更值得推荐。
例如,在一项横向研究中,在26000多名妇女中比较了两组诊断标准,发现使用Carpenter 和Coustan阈值,GDM的诊断平均增加了50%。
然而,一项对临床结果进行分析的研究表明,用Carpenter 和Coustan标准诊断的GDM女性比用更低诊断阀值诊断的GDM妇女,围产期并发症的发病率更高。
与GDM的女性相比,在100g,3小时OGTT即使有一个异常值的女性,她们的围产期的风险明显增加。
因此,一个血糖值高于正常就诊断GDM,而不是两个。
鉴于标准化的好处,医生和机构应该选择一套诊断标准,即由Carpenter和Coustan指定的血浆或血清葡萄糖水平或者国家糖尿病数据组建立的血浆葡萄糖水平,以在其患者群体中统选择一组诊断标准的考虑因素可能包括但不仅限于糖尿病在其特定社区的基线患病率和能够提供的管理GDM妇女的资源。
这种方法虽然不完善,但避免根据专家意见在所有人群中建立单一诊断标准。
利用75g,2小时OGTT一步法来诊断GDM的已经被其他组织使用和推广。
例如,在2010年,国际糖尿病和妊娠研究组(IADPSG)建议在怀孕期间进行通用的75g,2小时OGTT,当血糖值达到或超过任何一个阈值时(空腹血糖92 mg/dL,1h血糖180 mg/dL,或2小时血糖, 153 mg/dL),就可以诊断为GDM总体而言,根据IADPSG标准,美国大约18%的孕妇都会被确认有GDM。
在一些特定人群中,GDM的诊断率甚至更高。
2011年,ADA批准了这些标准,同时承认采用这些诊断标准将显著增加GDM的患病率。
诊断GDM的其他妇女可能患有不良结局的风险较低,可能不会从诊断和治疗中获得与传统标准诊断为GDM的妇女相似的益处。
到2017年,ADA逐渐意识到,并没有明确的证据证明IADPSG推荐的诊断法优于传统的两步筛查法。
2013年,尤尼斯肯尼迪施莱弗国家儿童健康与人类发展共识发展会议在诊断妊娠糖尿病问题上,建议产科医生和产科护理人员继续使用两步法来筛查和诊断GDM。
该报告强调,仍缺乏证据表明使用75g,2小时OGTT法诊断GDM会使孕产妇或新生儿的临床结果得到显著改善,并强调该法将大幅增加医疗保健费用。
此外,2015年科克伦图书馆文章显示没有明确的筛选方法被证明是最佳的。
鉴于此,ACOG支持两步法,并且建议先进行研究再在全国范围内推广。
但是,如果认为合适的话,个人和机构仍可以根据不同的情况对自己的病人群选择使用IADPSG的建议。
表1 妊娠期糖尿病的建议诊断标准状态Carpenter和Coustan标准国家糖尿病数据组空腹血糖 5.3mmol/l 5.8mmol/l服糖后1小时10.0mmol/l 10.6mmol/l服糖后2小时8.6mmol/l 9.2mmol/l服糖后3小时7.8mmol/l 8.0mmol/l?治疗妊娠期糖尿病有什么好处?2005年澳大利亚碳水化合物不耐受研究在孕妇中的试验,第一次大规模实验,有1000例女性参与。
GDM随机治疗试验发现,这种治疗方法与一系列严重的新生儿并发症(围产期死亡、肩肌痛和产伤,包括骨折或神经麻痹)的发生率显著降低有关。
治疗也减少了先兆子痫的发生(从18%到12%),同时降低了大于胎龄儿(LGA)的发生率(从22%到13%)和出生体重大于4000g婴儿的发生率(从21%到10%)。
随后,在美国进行了一项随机的多中心治疗试验,对958例轻度GDM的妇女进行了研究。
结果发现,尽管在主要综合结果的频率上没有差异(围产期死亡、新生儿低血糖症、脐血中c-肽水平升高、产伤),在治疗中观察到次要结果有几个显著的差异,包括LGA发生率降低,出生体重大于4000g胎儿发生率降低,新生儿脂肪量减少。
此外,在接受GDM治疗的妇女中,剖宫产、肩难产和高血压性疾病发生的比例显著降低。
美国预防性服务工作组的系统评价强调了治疗GDM的显著益处,并强调了可以降低先兆子痫,肩难产和巨大儿发生的风险。
这类研究的治疗方法包括特殊营养咨询和锻炼。
基于这一证据,当无法充分控制血糖水平时,为了孕妇和胎儿好,要使用药物治疗。
值得注意的是,在上述两个试验中,当营养和运动咨询无法控制葡萄糖值时,血糖值升高的妇女使用胰岛素治疗,而非口服药物治疗。