腔镜下腹股沟区的解剖
- 格式:ppt
- 大小:13.15 MB
- 文档页数:8


・综述・腹腔镜下腹股沟区解剖何凯 姚琪远 自1887年Bassini首创加强腹股沟管后壁疝修补术以来,已有100多年历史,腹股沟疝的治疗经历了一个漫长的演变过程。
目前无张力疝修补手术方式多样,各有其优缺点,腹腔镜腹股沟疝修补术(L I HR)作为无张力疝修补的一种方式,以其微创、修补全面和恢复快深受患者欢迎。
然而L I HR后仍有约0.2%的复发病例,另约有0.3%~0.8%其他各类L I HR并发症,如发生脏器损伤,慢性神经性疼痛等,回顾分析主要与L I HR放置补片大小不当,以及手术操作时对L I HR时腹股沟管后壁的解剖结构认识不足有关[1]。
所以本文就L I HR时腹股沟区的局部解剖作一综述。
一、腹腔镜疝修补历史及演进自1887年Bassini首创加强腹股沟管后壁疝修补术以来,已有100多年历史,腹股沟疝的治疗经历了一个漫长的演变过程。
特别是自20世纪80年代以来,随着腹腔镜技术运用于外科手术以来,先后有1990年Ger等[2]报道了腹腔镜下用金属夹关闭疝囊颈口的方式,随后还自行设计了用于关闭内环口的金属夹,对12例患者进行内环口关闭手术。
由于只对疝环口作简单的关闭,并没有针对腹股沟管的薄弱或缺损进行修补,术后复发率极高,已逐渐被其他术式取代。
1991年Dion和Morin[3]介绍了TA PP手术方法及手术效果,方法是切开腹膜,横断疝囊内环,潜行分离内环周围、Hasselbach三角,将一适合网片送入腹腔,平铺覆盖内环口,应用钉合器将其固定,然后缝合腹膜防止术后肠粘连。
这一手术遵守了无张力疝修补的原则,被广为接受并取得了很好的手术效果,患者术后恢复快,复发率极低。
与此同时,各种改良的手术方法及新的术式仍不断出现。
1991年,Toy和Smoot[4]报道了IPOM,早期有较好的手术效果,但后来发现,由于网片与腹腔内的肠管直接接触,易导致术后肠粘连、肠穿孔及感染脓肿等并发症。
1992年,Mc Keman[5]和Laws首次描述了T EP的方法。

腹腔镜腹股沟疝解剖要点
腹腔镜腹股沟疝解剖要点主要包括以下几个方面:
1. 腹股沟区域解剖:腹股沟是位于腹部和大腿之间的一个区域,由腹直肌、腹内斜肌和腹外斜肌形成,还有外侧韧带、腹股沟静脉等结构。
腹腔镜腹股沟疝解剖要点就是要熟悉这些结构的位置和相互关系。
2. 疝囊解剖:疝囊是疝气病变时肌腱缺陷部位对腹腔压力的嵌入,并进一步在腹壁缺陷处引起肠管和网膜等腹腔脏器的穿出。
因此,在进行腹股沟疝解剖时,要准确定位疝囊,避免误伤。
3. 疝门解剖:疝门是疝囊进入腹壁的通道,由腹内斜肌和腹外斜肌之间的腹股沟环形革肌形成。
手术时需要找到疝门,将疝囊缩回腹腔。
4. 疝鞘解剖:疝鞘是一层腹膜型成的袋状结构,包裹着疝囊和附近腹腔脏器。
手术时,需要准确识别疝鞘,以便缩回疝囊,修补腹股沟缺陷。
5. 腹股沟静脉及神经解剖:要注意保护腹股沟静脉及神经,避免损伤。
以上是腹腔镜腹股沟疝解剖要点的一些关键内容,手术操作中还应根据具体情况进行个体化处理。
建议在进行手术前进行充分的解剖学学习和手术技巧训练。

腹股沟区解剖腹股沟区解剖(一)腹股沟管解剖腹股沟管位于腹股沟韧带下半部的内侧,是由外上斜向内下的肌肉筋膜裂隙,相当于腹内斜肌、腹横肌弓状下缘与腹股沟韧带之间的空隙。
男性长约4~5cm,内含精索;女性因骨盆较宽、耻骨联合较高,故稍狭长,内有子宫圆韧带通过。
腹股沟管有前、后、上、下四个壁及内、外两个口。
前壁浅层为腹外斜肌腱膜,深层有腹内斜肌的部分肌纤维加强。
治疗腹股沟疝时常用的Ferguson法即加强此壁。
后壁为腹横筋膜,Bassini、McVay及Shouldice等方法即加强此壁。
上壁为腹内斜肌、腹横肌形成的弓状下缘。
下壁为腹股沟韧带和陷窝韧带。
内口即腹股沟深环,位手腹股沟韧带中点上方约一横指处,腹壁下动脉的外侧,是由腹横筋膜外突形成的卵圆形裂隙,是斜疝内容物的进出口。
外口即腹股沟浅环,是腹外斜肌腱膜在耻骨结节外上方形成的三角形裂隙。
(二)Hesselbaoh三角组成即直疝三角,由三边组成:外侧边是腹壁下动脉,内侧边是腹直肌外缘,底边是腹股沟韧带。
它与腹股沟管深环之间有腹壁下动脉和凹间韧带相隔。
直疝由此三角突出。
(三)股管结构股管是一漏斗状筋膜间隙,实为股鞘内侧份,是股疝的通道。
长约1~1.5cm,平均长度1.3era.有上、下二口及前、后、内、外四壁。
上口即股环,有一薄层疏松结缔组织覆盖,其前缘为腹股沟韧带、后缘为耻骨梳韧带、内缘为腔隙韧带、外缘为股静脉内侧的纤维膈。
股管下口为卵圆窝,位于腹股沟韧带内下方,大隐静脉在此进入股静脉。
腹股沟区解剖层次腹股沟区位于髂部,呈三角形,左右各一。
上界是髂前上棘到腹直肌外缘,下界为腹股沟韧带。
腹股沟区的腹壁层次与腹前壁其它部一样,由浅及深分为7层:皮肤、浅筋膜(camper's筋膜)、深筋膜(Scarpa筋膜)、肌肉层(腹外斜肌、腹内斜肌、腹横肌以及它们的腱膜)、腹横筋膜、腹膜外脂肪和腹膜(壁层)。
层次结构虽同,但远为薄弱。
(1)腹外斜肌:此肌在髂前上棘与脐连线水平以下,已无肌肉,进入腹股沟区移行为腱膜。


经典腔镜下腹股沟区域解剖(危险与“坑”)小编按:应广大读者的要求,我们邀请本文作者陈双教授对之前的有关描述进行了一些整理,不免有这样那样的缺点、错误,请读者批评指正。
日前《经典|腔镜下腹股沟区域解剖》(腹膜及皱襞)和(间隙)部分上,分别与各位分析并阐述了在镜下所观察到的与腹股沟疝手术有关的腹膜,皱襞和从腹腔内打开腹膜后所见的腹膜前的间隙的解剖。
今天的这一部分我们再来重点谈谈在腔镜下的腹膜前间隙中存在的一些结构和解剖学标志,在腔镜操作中必须胸中有数,因为,它们可能就是“坑”,一旦陷了下去,可能会有严重的后果。
一、Doom三角(也称为危险三角)这个三角在做腔镜腹股沟疝手术一定会遇到的。
(上图,为Doom三角也称为危险三角图示,三角的顶为内环)危险三角这一名词,是指在腹腔镜下所见的输精管和精索血管之间所形成的三角,因为在三角中包含有髂外动、静脉。
之所以称为危险三角,其重要性在于髂外动脉、静脉在此三角中穿行,因为这两条大血管有血管鞘包裹,如果未能认清,或从腹腔内看,其表面还有腹膜和腹横筋膜覆盖,说它是危险三角,就是要告诉你,千万不能在此三角内打“钉”固定补片。
划定这个三角是为了避免手术伤及这些重要的结构。
这样的大血管在腔镜下是伤不起的,一旦损伤可能要中转开腹。
(上图,为腔镜下所见的Doom三角,三角的顶为内环)二、疼痛三角(上图,为疼痛三角示意图)疼痛三角位于危险三角的外侧,与其平行,但它是一个倒三角,内侧边与危险三角的外侧边共边,即精索血管。
外侧边没有明显的解剖标志,是腹膜的反折大约为转弯的侧腹膜。
在此三角内有3-4条的神经穿行。
划定这个三角的意义是告之你在固定补片时,也不要在三角中进行钉合的操作。
万一钉中了神经,术后必定有疼痛,而且取钉更困难。
(上图,危险三角与疼痛三角关系,红色线所划)2. 死冠(Corona mortis)死冠(Corona mortis)这一名词在腔镜技术之前就有的,是指髂内血管与髂外血管(通常见于腹壁下血管与闭孔血管)跨耻骨处的吻合,形成一个血管的吻合环(可认为是两条血管间的“短路”),由对常规的开放手术而言,此血管环(冠)无深藏于耻骨梳韧带的后方从腹壁皮肤切口,难以看见。
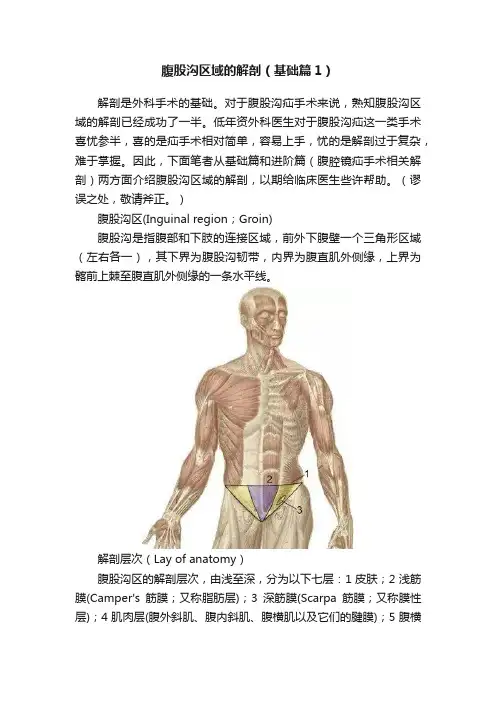
腹股沟区域的解剖(基础篇1)解剖是外科手术的基础。
对于腹股沟疝手术来说,熟知腹股沟区域的解剖已经成功了一半。
低年资外科医生对于腹股沟疝这一类手术喜忧参半,喜的是疝手术相对简单,容易上手,忧的是解剖过于复杂,难于掌握。
因此,下面笔者从基础篇和进阶篇(腹腔镜疝手术相关解剖)两方面介绍腹股沟区域的解剖,以期给临床医生些许帮助。
(谬误之处,敬请斧正。
)腹股沟区(Inguinal region;Groin)腹股沟是指腹部和下肢的连接区域,前外下腹壁一个三角形区域(左右各一),其下界为腹股沟韧带,内界为腹直肌外侧缘,上界为髂前上棘至腹直肌外侧缘的一条水平线。
解剖层次(Lay of anatomy)腹股沟区的解剖层次,由浅至深,分为以下七层:1皮肤;2浅筋膜(Camper's筋膜;又称脂肪层);3深筋膜(Scarpa筋膜;又称膜性层);4肌肉层(腹外斜肌、腹内斜肌、腹横肌以及它们的腱膜);5腹横筋膜;6腹膜外脂肪;7腹膜(壁层)。
作为术者,要清楚手术操作在哪个层面进行,有何解剖结构,需要注意哪些操作要点,这些都是手术得以完成的基本条件。
例如,TEP手术主要是在腹横筋膜下方的腹膜外脂肪和腹膜之间的腹膜前间隙进行。
腹外斜肌(External oblique)腹外斜肌位置:位于腹前外侧壁的浅层,宽阔扁肌。
起点:下8个肋骨(即第5-12肋)外面,肌束由外上斜向前内下。
止点:前部移行为腱膜参与形成白线,后部止于髂嵴,下缘止于髂前上棘和耻骨结节,参与形成腹股沟韧带。
支配神经:发自胸神经前支的肋间神经和第1腰神经前支。
腹外斜肌在髂前上棘与脐之间连线以下移行为腱膜,即腹外斜肌腱膜(External oblique aponeurosis)。
腹外斜肌腱膜在髂前上棘(Anterior superior iliac spine;ASIS)到耻骨结节(Pubic tubercle)之间,反折、增厚形成腹股沟韧带(Inguinal ligament)。



第1章腹股沟区域的解剖腹股沟疝的手术并不是简单的小手术。
它需要精细的解剖与分离,需要术者对这一区域有深刻的了解与认知,并在此基础上进行重建和修补。
因此,为了学好腹股沟疝手术必须首先掌握腹股沟区域的解剖结构,这是做好疝外科的基础。
第1节腹股沟区的解剖层次腹股沟区是连接腹部和下肢的过度区域,它的解剖层次与腹前壁基本分相同,由浅入深可分为7层:①皮肤、②浅筋膜(camper's筋膜)、③深筋膜(Scarpa筋膜)、④肌肉层(腹外斜肌、腹内斜肌、腹内斜肌、腹横肌以及它们的腱膜)、⑤腹横筋膜、⑥腹膜外脂肪和⑦腹膜(壁层)。
作为术者,首先要清楚手术操作在哪个层面进行。
TEP手术主要是在腹横筋膜下方的腹膜外脂肪和腹膜之间进行。
一、腹外斜肌腹外斜肌(obliquus externus abdominis)在腹股沟区域,已无肌肉,移行为腹外斜肌腱膜(external oblique aponeurosis)。
腹外斜肌腱膜在髂前上棘到耻骨结节之间,反折、增厚形成腹股沟韧带(inguinal ligament 或称股浅弓femoral arch)。
腹股沟韧带内侧部有一小部分纤维,继续向后向下向外反折成陷窝韧带(lacunar ligament,又称为Gimbernat氏韧带),附着于耻骨梳上,边缘呈弧形。
陷窝韧带的游离内缘组成了股环的内界。
陷窝韧带继续向外延续,附于耻骨疏韧带(pectineal ligament,又称为Cooper韧带)。
上述各韧带在腹股沟疝修补术中是重要的解剖标志(图3-1)。
腹外斜肌腱膜的纤维自外上方向下方行走,在耻骨结节的外上方分为上、下二脚,二脚之间形成一个三角形裂隙,即为腹股沟管的外环(exterior ring)。
正常人的外环口可容一食指尖。
在腹外斜肌腱膜深面,有两条呈平行的髂腹下神经和髂腹股沟神经于腹内斜肌表面行走,两条神经纤维可相互交叉相连,在手术中应注意保护,谨防误伤。
图3-1:腹股沟区主要韧带二、腹内斜肌与腹横肌腹内斜肌(obliquus internus abdominis)和腹横肌(transversus abdominis),在腹股沟管中,两者的肌纤维都向内下行走,下缘构成弓状,越过精索前、上方,止于耻骨结节。
腹腔镜腹股沟疝解剖要点
腹腔镜腹股沟疝手术是一种通过腹腔镜技术来修补腹股沟疝的手
术方法。
以下是腹腔镜腹股沟疝解剖要点:
1. 腹股沟区域的解剖结构:腹腔镜手术需要对腹股沟区域的解
剖结构有清晰的了解。
腹股沟区域包括腹部肌肉、腹膜、血管、神经
等结构,需要找到疝孔的位置。
2. 腹股沟疝的解剖特点:腹股沟疝是指腹腔内的脏器通过腹股
沟区域的薄弱点突出。
腹腔镜手术需要准确找到疝孔的位置,通过修
补疝孔来解决腹股沟疝。
3. 腹腔镜手术入路选择:腹腔镜手术可以选择腹腔镜直视入路,通过在腹腔镜直视下进行手术,或者选择TAPP(经腹腔镜股沟开窗术)入路,通过在腹腔镜下进行股沟区域的手术。
4. 脏器解剖:在进行腹腔镜手术时,需要解剖腹腔内的脏器,
使其暴露出来,以便进行修补疝孔。
这包括膀胱、肠管等脏器的解剖。
5. 疝孔修补:在找到疝孔的位置后,需要采用适当的修补材料
来修补疝孔,防止再次膨出。
常用的修补材料包括网片、缝合线等。
6. 避免并发症:在进行腹腔镜手术时,需小心防止并发症的发生,如腹腔积液、血肿、神经损伤等。
术中需注意对各个解剖结构的
辨认和保护,避免损伤。
需要注意的是,以上内容仅为一般解剖要点,具体操作还需根据
具体情况进行。
术前需进行详细的病史询问、体格检查和相关检查,
术中需密切关注患者的情况,术后需进行适当的术后护理和随访。