医疗机构抗菌药物预防性应用基本原则新选
- 格式:ppt
- 大小:3.19 MB
- 文档页数:93

抗菌药物临床应用指导原则新旧版本对比8月27日,卫计委官网正式挂出2015年版《抗菌药物临床应用指导原则》(以下简称《原则》),距上一版《原则》的发布已过去10年之久。
新版《原则》与旧版原则相比较,增加了合理预防用药和相应监测、管理的可操作性,在抗菌药物预防性应用的基本原则中增加3个关于预防用药方案的附录。
具体如下:对比1:新版《原则》将“内科及儿科预防用药”更改为“非手术患者抗菌药物的预防性应用”,明确了非手术患者的预防用药范围,预防用药的基本原则未做过多更改,用药指征进行了进一步说明。
旧版《原则》通常不宜常规预防性应用抗菌药物的情况:普通感冒、麻疹、水痘等病毒性疾病,昏迷、休克、中毒、心力衰竭、肿瘤、应用肾上腺皮质激素等患者。
新版《原则》中规定原则上不应预防性使用抗菌药物的疾病除了上述疾病外,新增以下疾病:留置导尿管、留置深静脉导管以及建立人工气管(包括气管插管或气管切口)。
对于非手术患者的具体预防用药指征,旧版《原则》并未体现,新版《原则》进行了细致的列表说明。
预防感染种类包括:风湿热复发、感染性心内膜炎、流行性脑脊髓膜炎、流感嗜血杆菌脑膜炎、脾切除后/功能无脾者菌血症、新生儿淋病奈瑟菌或衣原体眼炎、肺孢菌病、百日咳、新生儿B组溶血性链球菌(GBS)感染、实验室相关感染。
具体预防用药对象及用药指征参见新版《原则》中附录1。
对于有预防用药指征的患者医生可参照《原则》中的附录1,进行合理的抗菌药物选择。
除附录1中相关疾病的预防性应用外,严重中性粒细胞缺乏(ANC≤0.1×109/L)持续时间超过7天的高危患者和实体器官移植及造血干细胞移植的患者,在某些情况下也有预防用药指征,但由于涉及患者基础疾病、免疫功能状态、免疫抑制剂等药物治疗史等诸多复杂因素,其预防用药指征及方案需参阅相关专题文献。
对比2:将“外科手术预防用药”改为“抗菌药物在围手术期预防应用的品种选择”,对预防用药目的和指征、手术切口分级、抗菌药物品种选择、给药时机、维持时间等作了更为清晰、详尽的叙述。
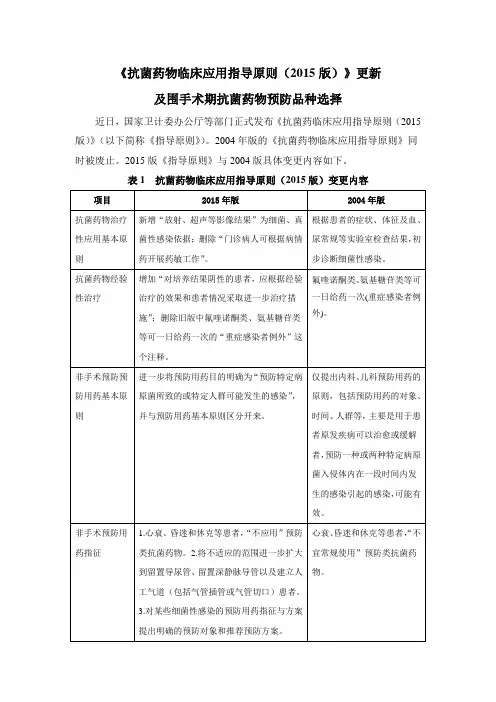
《抗菌药物临床应用指导原则(2015版)》更新
及围手术期抗菌药物预防品种选择
近日,国家卫计委办公厅等部门正式发布《抗菌药临床应用指导原则(2015版)》(以下简称《指导原则》)。
2004年版的《抗菌药物临床应用指导原则》同时被废止。
2015版《指导原则》与2004版具体变更内容如下。
表1 抗菌药物临床应用指导原则(2015版)变更内容
表2 抗菌药物在围手术期预防应用的品种选择[1][2]
[1] 所有清洁手术通常不需要预防用药,仅在下列情况时可考虑预防用药:
①手术范围大、手术时间长,污染机会增加;②手术涉及重要脏器,一旦发生感染将造成严重后果者,如头颅手术、心脏手术等;③异物植入手术,如人工心瓣膜植入、永久性心脏起搏器放置、人工关节置换等;④有感染高危因素如高龄、糖尿病、免疫力低下(尤其是接受器官移植者)、营养不良等患者。
[2] 胃十二指肠手术、肝胆系统手术、结肠和直肠手术、阑尾手术、Ⅱ或Ⅲ类切口的妇产科手术,如果患者对β-内酰胺类抗菌药物过敏,可用克林霉素+氨基糖苷类,或氨基糖胺类+甲硝唑。
[3] 有循证医学证据的第一代头孢菌素主要为头孢唑林,第二代头孢菌素主要为头孢呋辛。
[4] 我国大肠埃希菌对氟喹诺酮类耐药率高,预防应用需严格限制。
[5] 表中“±”是指两种及两种以上药物可联合应用,或可不联合应用。



最新抗菌药物临床应用指导原则抗菌药物是治疗细菌感染的重要药物,但由于滥用和过度使用,导致抗菌药物耐药性问题日益严重。
临床应用指导原则的制定旨在合理使用抗菌药物,减少耐药性的发生和传播。
以下是最新的抗菌药物临床应用指导原则:1.确定合理的使用指征:根据患者的临床症状、体征和实验室检查结果,明确是否存在细菌感染,并确定需要给予抗菌药物的适应症。
同时要根据临床病情的严重程度和有无并发症来选择初始抗菌药物。
2.根据细菌药物敏感性选择药物:应尽可能根据细菌的药物敏感性进行抗菌药物的选择,避免无效的抗菌治疗。
对于常见的致病菌,临床常规的药敏试验结果可以作为参考,但要注意不同地区、不同医院和不同科室中细菌的药物敏感性可能存在差异。
3.个体化用药原则:根据患者的个体差异、年龄、性别、肝肾功能等因素,个体化调整抗菌药物的剂量和给药途径。
对于特殊人群如孕妇、儿童和老年人,要特别注意抗菌药物的安全性和有效性。
4.优先选择狭谱抗菌药物:狭谱抗菌药物能够对感染菌种产生更好的杀菌作用,同时减少对人体正常菌群的影响。
广谱抗菌药物应该作为备用药物,临床应避免过度使用。
5.合理的抗菌药物序贯疗法:对于临床疗效不佳、细菌定植或耐药菌感染的患者,可以考虑采用抗菌药物序贯疗法。
即在初始治疗无效后,根据药敏试验结果进行相应的调整或更换抗菌药物。
6.避免滥用抗菌药物的组合使用:多种抗菌药物合并使用不仅增加了药物不良反应的风险,还易导致耐药菌的产生。
应在必要时选择经验证有效的联合用药方案,避免滥用。
7.控制抗菌药物的使用量和用药时间:要合理控制抗菌药物的用药剂量和使用时间,尽可能采用最短疗程、最小剂量的原则。
治愈患者后要及时停药,避免延长用药时间和不必要的联合用药。
总之,最新的抗菌药物临床应用指导原则的核心是合理使用抗菌药物,并减少滥用和过度使用的现象,以降低耐药性的风险。
医务人员应密切关注疫情动态、掌握药物敏感性监测数据,遵循预防与控制感染的原则,保证抗菌药物的临床应用更为科学和准确。


内科预防应用抗菌药物的原则包括:
1. 严格遵守抗菌药物使用指南:根据最新的临床指南和专家共识,选择合适的抗菌药物进行预防使用。
2. 明确适应症:仅在有明确的感染风险的情况下使用抗菌药物,如手术前预防感染、免疫功能低下的患者等。
3. 选择合适的抗菌药物:根据病原菌的敏感性和预防感染的特点选择合适的抗菌药物,避免滥用广谱抗菌药物。
4. 个体化用药:根据患者的年龄、性别、肝肾功能等因素,调整抗菌药物的剂量和给药途径。
5. 限制使用时间:预防应用抗菌药物的时间应尽量缩短,避免长期使用。
6. 监测疗效和安全性:定期监测患者的临床症状、实验室指标和不良反应,及时调整治疗方案。
7. 防止交叉感染:严格遵守医院感染控制措施,减少交叉感染的风险。
8. 教育患者和医务人员:加强对抗菌药物的正确使用和预防应用的宣传教育,提高患者和医务人员的抗菌药物合理使用意识。
总之,内科预防应用抗菌药物的原则是减少滥用、个体化用药、限制使用时间、监测疗效和安全性,并加强教育和感染控制措施,以最大程度地减少抗菌药物的不良影响。

抗菌药物治疗性应用的基本原则一、诊断为细菌性感染者方有指征应用抗菌药物根据患者的症状、体征、实验室检查或放射、超声等影像学结果,诊断为细菌、真菌感染者方有指征应用抗菌药物;由结核分枝杆菌、非结核分枝杆菌、支原体、衣原体、螺旋体、立克次体及部分原虫等病原微生物所致的感染亦有指征应用抗菌药物。
缺乏细菌及上病原微生物感染的临床或实验室证据,诊断不能成立者,以及病毒性感染者,均无应用抗菌药物征。
二、尽早查明感染病原,根据病原种类及药物敏感试验结果选用抗菌药物抗菌药物品种的选用,原则上应根据病原菌种类及病原菌对抗菌药物敏感性,即细菌药物敏感试验(以下简称药敏试验)的结果而定。
因此有条件的医疗机构,对临床诊断为细菌性感染的患者应在开始抗菌治疗前,及时留取相应合格标本(尤其血液等无菌部位标本)送病原学检测,以尽早明确病原菌和药敏结果,并据此调整抗菌药物治疗方案。
三、抗菌药物的经验治疗对于临床诊断为细菌性感染的患者,在未获知细菌培养及药敏结果前,或无法获取培养标本时,可根据患者的感染部位、基础疾病、发病情况、发病场所、既往抗菌药物用药史及其治疗反应等推测可能的病原体,并结合当地细菌耐药性监测数据,先给予抗菌药物经验治疗。
待获知病原学检测及药敏结果后,结合先前的治疗反应调整用药方案;对培养结果阴性的患者,应根据经验治疗的效果和患者情况采取进一步诊疗措施。
四、按照药物的抗菌作用及其体内过程特点选择用药各种抗菌药物的药效学和人体药动学特点不同,因此各有不同的临床适应证。
临床医师应根据各种抗菌药物的药学特点,按临床适应证(参见“各类抗菌药物适应证和注意事项”)正确选用抗菌药物。
五、综合患者病情、病原菌种类及抗菌药物特点制订抗菌治疗方案根据病原菌、感染部位、感染严重程度和患者的生理、病理情况及抗菌药物药效学和药动学证据制订抗菌治疗方案,包括抗菌药物的选用品种、剂量、给药次数、给药途径、疗程及联合用药等。
在制订治疗方案时应遵循下列原则。

2023年版抗菌抗生素临床使用原则前言抗菌抗生素是治疗细菌感染的重要药物,但近年来,由于抗菌抗生素的过度和不恰当使用,导致了抗生素耐药性的日益严重,威胁着全球公共卫生安全。
为了合理使用抗菌抗生素,确保患者用药安全,提高治疗效果,制定本原则。
一、抗菌抗生素的选用原则1. 严格遵循临床诊疗指南和抗菌药物临床应用管理办法,根据患者的病情、病原菌种类及药物敏感试验结果选择合适的抗菌药物。
2. 优先选择针对性强、疗效确切、副作用小的抗菌药物。
3. 考虑患者的年龄、体重、肝肾功能、过敏史等个体差异,调整抗菌药物的剂量和给药方式。
4. 结合药物经济学原理,合理选用抗菌药物,降低患者用药负担。
二、抗菌抗生素的给药原则1. 按照抗菌药物的药代动力学和药效学特点,制定给药方案,确保药物在体内达到有效浓度。
2. 采用静脉途径给药时,应充分溶解药物,避免药液浓度不足或过高。
3. 给予患者足够的给药时间,确保药物在体内维持一定的血药浓度。
4. 注意给药间隔,避免药物在体内积累过多,导致副作用。
三、抗菌抗生素的联合应用原则1. 严格掌握抗菌药物联合应用的指征,避免不必要的联合用药。
2. 联合应用时,应考虑药物之间的相互作用,避免药物间相互拮抗或增加副作用。
3. 选择两种或两种以上的抗菌药物联合应用时,应根据病原菌的敏感性和药物的抗菌谱进行合理搭配。
4. 注意观察患者在联合用药过程中的不良反应,及时调整用药方案。
四、特殊人群抗菌抗生素使用原则1. 儿童患者:根据年龄、体重、肝肾功能等调整抗菌药物的剂量,优先选择儿童适宜的抗菌药物。
2. 老年人:注意调整抗菌药物的剂量,避免药物在体内积累过多,导致副作用。
3. 孕妇及哺乳期妇女:选择对胎儿和婴儿影响较小的抗菌药物,必要时咨询专业医生。
4. 肝肾功能不全患者:根据肝肾功能损害程度,调整抗菌药物的剂量和给药间隔。
五、抗菌抗生素的预防性使用原则1. 严格掌握预防性使用抗菌药物的指征,避免不必要的预防性用药。


抗菌药物临床应用基本原则一、抗菌药物治疗性应用的基本原则(一)诊断为细菌性感染者,方有指征应用抗菌药物根据患者的症状、体征及血、尿常规等实验室检查结果,初步诊断为细菌性感染者以及经病原检查确诊为细菌性感染者方有指征应用抗菌药物;由真菌、结核分枝杆菌、非结核分枝杆菌、支原体、衣原体、螺旋体、立克次体及部分原虫等病原微生物所致的感染亦有指征应用抗菌药物。
缺乏细菌及上述病原微生物感染的证据,诊断不能成立者,以及病毒性感染者,均无指征应用抗菌药物。
(二)尽早查明感染病原,根据病原种类及细菌药物敏感试验结果选用抗菌药物抗菌药物品种的选用原则上应根据病原菌种类及病原菌对抗菌药物敏感或耐药,即细菌药物敏感试验 (以下简称药敏)的结果而定。
住院病人必须在开始抗菌治疗前,先留取相应标本,立即送细菌培养,以尽早明确病原菌和药敏结果;门诊病人可以根据病情需要开展药敏工作。
危重患者在未获知病原菌及药敏结果前,可根据患者的发病情况、发病场所、原发病灶、基础疾病等推断最可能的病原菌,并结合当地细菌耐药状况先给予抗菌药物经验治疗,获知细菌培养及药敏结果后,对疗效不佳的患者调整给药方案。
(三)按照药物的抗菌作用特点及其体内过程特点选择用药各种抗菌药物的药效学(抗菌谱和抗菌活性)和人体药代动力学(吸收、分布、代谢和排出过程)特点不同,因此各有不同的临床适应证。
临床医师应根据各种抗菌药物的上述特点,按临床适应证正确选用抗菌药物。
(四)抗菌药物治疗方案应综合患者病情、病原菌种类及抗菌药物特点制订根据病原菌、感染部位、感染严重程度和患者的生理、病理情况制订抗菌药物治疗方案,包括抗菌药物的选用品种、剂量、给药次数、给药途径、疗程及联合用药等。
在制订治疗方案时应遵循下列原则。
1、品种选择:根据病原菌种类及药敏结果选用抗菌药物。
2、给药剂量:按各种抗菌药物的治疗剂量范围给药。
治疗重症感染(如败血症、感染性心内膜炎等)和抗菌药物不易达到的部位的感染(如中枢神经系统感染等),抗菌药物剂量宜较大(治疗剂量范围高限);而治疗单纯性下尿路感染时,由于多数药物尿药浓度远高于血药浓度,则可应用较小剂量(治疗剂量范围低限)。
抗菌药物预防性应用的基本原则单选题1.抗菌药物预防性应用的基本原则不包括()A.没有细菌感染指标,但是暴露于致病菌感染的高危人群B.围手术期抗菌药物预防性应用C.选择针对性强的药物D.所有疾病都需要预防用药2.下列选项中抗菌药物预防性应用基本原则不正确的是( )。
A.暴露与致病微生物的高危人群B.针对一或二种最可能感染的细菌C.应长期使用D.不用于原发疾病不能治愈或缓解者E.深静脉治疗室和造口护理室3.外科手术预防用药一般不超过()A.手术后三天B.术后24小时C.术后一周D.用至患者出院4.在抗菌药物预防性应用的基本原则中规定,接受清洁手术患者一般应用抗菌药物的时间是()A.术前30分钟给药B.术前11小时给药C.术前0.5到2小时给药D.术后0.5到2小时给药E.术后立即给药5.通常不宜常规预防性应用抗菌药物的情况()A.普通感冒B.麻疹C.水痘D.湿疹6.住院患者抗菌药物使用率不超过()A.60%B.50% C .30% D.20%7.门诊患者抗菌药物处方比例不超过()A.60%B.50%C.30%D.20%8.I类切口手术患者预防使用抗菌药物比例不超过()A.60%B.50%C.30%D.20%多选题9抗菌药物预防性应用的基本原则有( )A.用于尚无细菌感染征象但暴露于致病菌感染的高危人群B.预防用药适应证和抗菌药物选择应基于循证医学证据C.应针对一种或二种最可能细菌的感染进行预防用药,不宜盲目地选用广谱抗菌药或多药联合预防多种细菌多部位感染D.应限于针对某一段特定时间内可能发生的感染,而非任何时间可能发生的感染10.手术野为人体无菌部位,局部无炎症、无损伤,也不涉及()A.呼吸道B.消化道C泌尿生殖道 D.外界相通的器官。