常见人体寄生虫的治病及其实验诊断方法
- 格式:doc
- 大小:109.50 KB
- 文档页数:4

人体寄生虫实验内容阴道毛滴虫(Trichomonas vaginalis)一.寄生部位及所致疾病寄生在女性阴道,以后穹窿多见,也可在尿道内发现;男性感染一般寄生于尿道、前列腺、睾丸、附睾及包皮下组织。
由其引起的滴虫性阴道炎和尿道炎,是一种以性传播为主的传染病。
二.Life cycle生活史简单,只有滋养体时期,故滋养体既是繁殖阶段,也是感染和致病阶段。
虫体借助四根前鞭毛的摆动及波动膜的波动做旋转式运动,通过直接或间接接触方式在人群中传播。
虫体以纵二分裂法繁殖。
三.阴道自净作用正常情况下,健康妇女阴道的内环境因乳酸杆菌的作用而保持酸性(ph3.8—4.4),可抑制虫体及细菌生长繁殖,这称为阴道的自净作用。
四.Pathology滴虫寄生消耗糖原妨碍乳酸杆菌酵解作用乳酸浓度降低阴道的PH值转变为中性或碱性破坏了阴道的自净作用利于滴虫大量繁殖促进继发性细菌感染滴虫性阴道炎。
五.Clinic女性感染滴虫后,一般阴道分泌物较多,呈灰黄色,带泡状,伴有臭味,也有呈乳白色的液状分泌物,当伴细菌感染时白带呈脓液状或粉红状,外阴搔痒,灼热、刺痛。
如尿路也受感染,可出现尿痛,尿频,甚至血尿。
不过,亦有感染滴虫而阴道无炎症反应、无其他症状的带虫者。
男性感染者一般无症状而呈带虫状态,可招致配偶的连续重复感染。
有时也引起尿道、前列腺炎,出现夜尿增多,局部压痛。
六.Diagnosis妇科检查可见阴道壁充血及小出血点或草莓状突起。
取阴道后穹窿分泌物、尿液沉淀物或前列腺分泌物。
七.EpidemiologyA 呈世界性分布,以女性16~35岁年龄组感染率最高。
B 传染源:为滴虫性阴道炎患者和无症状带虫者或男性感染者。
C 传染途径:接触传播(1)直接接触传播:主要通过性交传播。
(2)间接接触传播:主要通过公共浴池、浴具、公用游泳衣裤、坐式马桶而感染。
八.Treatment常用口服药:灭滴灵,每次200mg,每日3次,7天为一疗程。
服药后,可能有些胃肠道反应,如食欲减退、恶心、呕吐等。

检验科常见寄生虫感染检测方法寄生虫感染是一种常见而严重的健康问题,尤其是在发展中国家。
检验科的主要职责之一就是确保及时准确地检测出寄生虫感染,以便进行有效的治疗和控制。
本文将介绍一些常见的寄生虫感染检测方法,以帮助读者更好地了解这个领域的知识。
一、粪便检测法粪便检测法是检验科中最常用的一种检测方法,在寄生虫感染的早期诊断中发挥重要作用。
该方法通过检测患者的粪便样本中是否存在寄生虫卵或囊泡,来确定是否感染了寄生虫。
常见的粪便检测方法有直接涂片法、福尔马林浓度法、酸胆染色法等。
这些方法具有操作简便、成本低廉的特点,但需要训练有素的技术人员进行操作,以确保结果的准确性。
二、血液检测法血液检测法是另一种常见的寄生虫感染检测方法,适用于一些通过血液传播的寄生虫疾病的诊断。
该方法通过血液样本中的抗体或寄生虫特异性抗原的检测,来确定是否感染了寄生虫。
常见的血液检测方法有酶联免疫吸附试验(ELISA)、血原虫显微镜检查等。
血液检测法相对于粪便检测法来说,具有操作简便、便于大规模筛查的优势,但也需要专业设备和技术支持。
三、组织检测法组织检测法适用于一些疑难病例或特殊情况下的寄生虫感染检测。
该方法通过对患者的组织样本进行显微镜检查或基因分析,来确定是否存在寄生虫感染。
常见的组织检测方法有组织切片检查、PCR检测等。
组织检测法具有高度的准确性和可靠性,但需要手术取样或侵入性操作,适用范围较窄。
四、免疫学检测法免疫学检测法是一种新兴的寄生虫感染检测方法,通过测定人体的免疫反应来确定是否感染了寄生虫。
常见的免疫学检测方法有免疫荧光检测、免疫电镜检测等。
免疫学检测法具有敏感性高、特异性强的特点,能够检测出低浓度的寄生虫感染,但需要专业的实验室设备和操作技术。
五、分子生物学检测法分子生物学检测法是一种基于DNA或RNA的寄生虫感染检测方法,具有高度的准确性和特异性。
常见的分子生物学检测方法有实时荧光定量PCR、核酸杂交检测等。

一、实验目的1. 学习和掌握人体寄生虫的形态结构、生活史及其与人类疾病的关联。
2. 了解常用的寄生虫检查方法,包括厚薄血膜的制作、染色及显微镜观察。
3. 熟悉常见人体寄生虫的鉴别要点。
二、实验材料1. 人体寄生虫样本:间日疟原虫、恶性疟原虫、三日疟原虫、溶组织内阿米巴等。
2. 实验器材:显微镜、载玻片、盖玻片、吸管、滴管、针筒、剪刀、酒精灯、染色液等。
3. 实验试剂:姬姆萨染色液、生理盐水、盐酸酒精等。
三、实验方法1. 厚薄血膜制作:- 使用针筒抽取适量血液,滴于载玻片上。
- 用另一载玻片边缘将血液均匀涂开,制成厚血膜。
- 将载玻片翻转,用盖玻片覆盖在厚血膜上,轻压使红细胞破裂,制成薄血膜。
- 将厚薄血膜分别用生理盐水冲洗,去除未破红细胞,便于观察。
2. 姬姆萨染色:- 将制成的厚薄血膜分别放入染色缸中。
- 加入适量姬姆萨染色液,浸泡30分钟。
- 用水冲洗,去除多余染色液。
3. 显微镜观察:- 将染色后的厚薄血膜放置在显微镜下观察。
- 识别并记录不同种类寄生虫的形态特征,如疟原虫的滋养体、裂殖体、配子体等;溶组织内阿米巴的滋养体、包囊等。
四、实验结果1. 厚薄血膜观察:- 在厚血膜中观察到大量红细胞,部分红细胞内存在疟原虫滋养体。
- 在薄血膜中观察到疟原虫形态更加完整,易于识别和鉴别虫种。
2. 姬姆萨染色结果:- 疟原虫滋养体、裂殖体、配子体等均呈紫红色。
- 溶组织内阿米巴滋养体呈紫红色,包囊呈淡紫色。
3. 寄生虫种类鉴别:- 根据疟原虫的形态特征,初步判断为间日疟原虫、恶性疟原虫或三日疟原虫。
- 根据溶组织内阿米巴的形态特征,判断为溶组织内阿米巴。
五、实验讨论1. 通过本次实验,加深了对人体寄生虫形态结构、生活史及其与人类疾病关系的理解。
2. 掌握了厚薄血膜的制作、染色及显微镜观察方法,为后续实验奠定了基础。
3. 熟悉了常见人体寄生虫的鉴别要点,提高了对寄生虫病的诊断能力。
六、实验总结本次人体寄生虫学实验,通过观察和鉴别寄生虫,使我对人体寄生虫学有了更深入的了解。

寄生虫感染的诊断1临床诊断:A病史、症状、体征 B物理诊断:X线、B超、CT、MRI 2实验室检查:A病原学方法:粪便检查;血液检查;排泄物分泌物检查;其他器官组织检查B免疫学方法 C分子生物学方法(一)粪便检查:直接涂片法;厚涂片法;浓集法;毛蚴孵化法;肛门拭子检查法;钩蚴培养法;虫卵计数法;定量透明法;带绦虫孕节检查法。
粪便检查是诊断寄生虫病常用的方法。
要取得准确的结果1)粪便必须新鲜,送检时间一般不宜超过24小时; 2)盛粪便的容器要干净,并防止污染与干燥; 3)粪便不可混杂尿液等,以免影响检查结果; 4)取材部位:尽可能取病变部位。
直接涂片法:用以检查蠕虫卵、原虫的包囊和滋养体。
方法简便,适用范围广,但检出率相对较低。
一般要求连续作3次涂片,可提高检出率。
⑴蠕虫卵检查:方法:一般在低倍镜下检查,如用高倍镜观察,需加盖片。
应注意虫卵与粪便中异物的鉴别。
虫卵都具有一定形状和大小;卵壳表面光滑整齐,具固有色泽;卵内含卵细胞或幼虫。
⑵原虫检查:1)活滋养体检查:方法同查蠕虫卵。
注意事项。
2)包囊的碘液染色检查:方法同上,以一滴碘液代替生理盐水。
若同时需检查活滋养体,可在用生理盐水涂匀的粪滴附近滴一滴碘液,再盖上盖片。
涂片染色的一半查包囊;末染色的一半查活滋养体。
3)隐孢子虫卵囊染色检查:目前较佳的方法为金胺酚改良抗酸染色法。
对于新鲜粪便或经10%福尔马林固定保存的含卵囊粪便都可用此法染色。
染色过程是先用金胺-酚染色,再用改良抗酸染色法复染。
厚涂片透明法(改良加藤法)取约5mg粪便,置于载玻片上,覆以浸透甘油-孔雀绿溶液的玻璃纸片,轻压,使粪便铺开(20×25mm)。
待粪膜稍干,即可镜检。
玻璃纸准备:将玻璃纸浸于甘油-孔雀绿溶液中,至少浸泡24小时,至玻璃纸呈现绿色。
使用此法需掌握粪膜的合适厚度和透明的时间。
如粪膜厚,透明时间短,虫卵难以发现;如透明时间过长,则虫卵变形,也不易辨认。
沉淀法:原虫包囊和蠕虫卵的比重大可沉集于水底,有助于提高检出率。




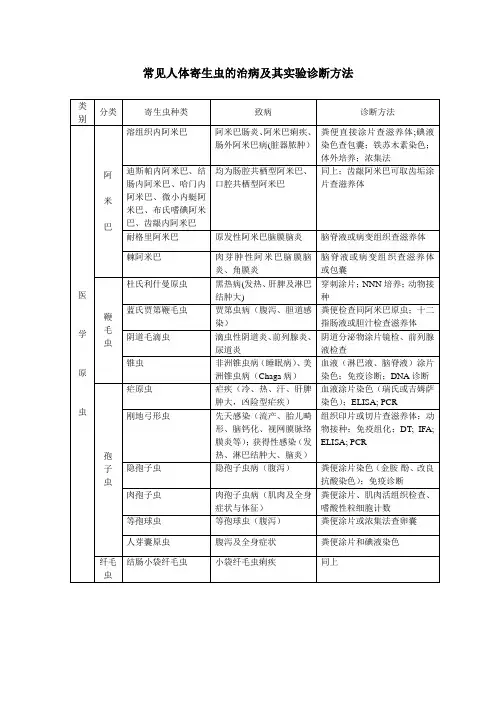
常见人体寄生虫的治病及其实验诊断方法类别分类寄生虫种类致病诊断方法医学原虫阿米巴溶组织内阿米巴阿米巴肠炎、阿米巴痢疾、肠外阿米巴病(脏器脓肿)粪便直接涂片查滋养体;碘液染色查包囊;铁苏木素染色;体外培养;浓集法迪斯帕内阿米巴、结肠内阿米巴、哈门内阿米巴、微小内蜓阿米巴、布氏嗜碘阿米巴、齿龈内阿米巴均为肠腔共栖型阿米巴、口腔共栖型阿米巴同上;齿龈阿米巴可取齿垢涂片查滋养体耐格里阿米巴原发性阿米巴脑膜脑炎脑脊液或病变组织查滋养体棘阿米巴肉芽肿性阿米巴脑膜脑炎、角膜炎脑脊液或病变组织查滋养体或包囊鞭毛虫杜氏利什曼原虫黑热病(发热、肝脾及淋巴结肿大)穿刺涂片;NNN培养;动物接种蓝氏贾第鞭毛虫贾第虫病(腹泻、胆道感染)粪便检查同阿米巴原虫;十二指肠液或胆汁检查滋养体阴道毛滴虫滴虫性阴道炎、前列腺炎、尿道炎阴道分泌物涂片镜检、前列腺液检查锥虫非洲锥虫病(睡眠病)、美洲锥虫病(Chaga病)血液(淋巴液、脑脊液)涂片染色;免疫诊断;DNA诊断孢子虫疟原虫疟疾(冷、热、汗、肝脾肿大,凶险型疟疾)血液涂片染色(瑞氏或吉姆萨染色);ELISA; PCR 刚地弓形虫先天感染(流产、胎儿畸形、脑钙化、视网膜脉络膜炎等);获得性感染(发热、淋巴结肿大、脑炎)组织印片或切片查滋养体;动物接种;免疫组化;DT; IFA;ELISA; PCR隐孢子虫隐孢子虫病(腹泻)粪便涂片染色(金胺-酚、改良抗酸染色);免疫诊断肉孢子虫肉孢子虫病(肌肉及全身症状与体征)粪便涂片、肌肉活组织检查、嗜酸性粒细胞计数等孢球虫等孢球虫(腹泻)粪便涂片或浓集法查卵囊人芽囊原虫腹泻及全身症状粪便涂片和碘液染色纤毛虫结肠小袋纤毛虫小袋纤毛虫痢疾同上类别分类寄生虫种类致病诊断方法医学蠕虫线虫似蚓蛔线虫(蛔虫)蛔虫病、蛔虫并发症粪便涂片查虫卵;检获成虫十二指肠钩口线虫、美洲板口线虫(钩虫)钩虫病(钩蚴皮炎、消化道症状、贫血)粪便涂片法、浮聚法查虫卵、钩蚴培养法查幼虫毛首鞭形线虫(鞭虫)鞭虫病(消化道症状)粪便涂片法、浮聚法查虫卵蠕形住肠线虫(蛲虫)蛲虫病(肛门瘙痒)透明胶纸法、棉签拭子法班氏吴策线虫和马来布鲁线虫(丝虫)淋巴丝虫病(超敏反应、慢性阻塞性病变)夜间采血或体液、尿液查找微丝物;免疫学及DNA诊断旋毛形线虫旋毛虫病肌肉活检查囊包、免疫诊断粪类圆线虫粪类圆线虫病(肺炎、肠炎等)粪便浓集查虫卵;痰液查幼虫(碘染);ELISA广州管圆线虫嗜酸性粒细胞增多性脑膜炎、脑炎脑脊液查幼虫及嗜酸性粒细胞计数;免疫学诊断等棘头虫猪巨吻棘头虫棘头虫病病史;诊断性驱虫;免疫学诊断吸虫华支睾吸虫(肝吸虫)胆管(囊)炎、胆结石、肝脾肿大、肝硬化等粪便或十二指肠液涂片查虫卵;免疫学诊断布氏姜片虫(姜片虫)姜片虫病(胃肠道炎症、营养不良等)分辨直接生理盐水涂片法查虫卵肝片形吸虫片形吸虫病(肝炎、消化系统症状、全身症状)粪便或十二指肠液涂片查虫卵;免疫学诊断卫氏并殖吸虫(肺吸虫)肺吸虫病痰或粪便查虫卵、免疫诊断日本血吸虫(血吸虫)尾蚴性皮炎、肝硬化、肾病粪便涂片或浓集查虫卵;毛蚴孵化法;环卵沉淀试验、其他免疫检查绦虫链状带绦虫(猪带绦虫)猪带绦虫病、囊尾蚴病(脑、眼、皮下等)粪便查节片或虫卵;皮下结节活检查囊尾蚴;IHA、ELISA 肥胖带绦虫(牛带绦虫)牛带绦虫病(消化道症状)粪便查节、头节或肛门拭子法查虫卵微小膜壳绦虫膜壳绦虫病(肠炎等)粪便检查虫卵或孕节细粒棘球绦虫棘球蚴病(肝、肺等)体液检查棘球蚴砂、免疫诊断曼氏迭宫绦虫裂头蚴病手术取虫鉴定类别分类寄生虫种类致病诊断方法医学节肢动物螨疥螨疥疮皮肤刮拭涂片查疥螨蠕形螨蠕形螨病(毛囊炎、痤疮、酒糟鼻等)透明胶纸或挤压涂片法查螨虫粉螨肺螨症、肠螨症、尿螨症等痰、粪、尿中查粉螨医学昆虫蝇蛆蝇蛆病(消化道、皮肤组织、眼、泌尿生殖道、耳鼻喉等)患处取幼虫鉴定虱皮炎、传播疾病内衣、头发、阴毛查找卵、若虫或成虫潜蚤潜蚤病(皮肤)患处取虫鉴定来源:《临床寄生虫学与检验》第三版人民卫生出版社106工作室2010-3-19。

人体寄生虫华支睾吸虫(肝吸虫)1.寄生部位:肝胆管2.终宿主:人3.保虫宿主:猫、犬、猪等4.第一中间宿主:豆螺、沼螺等5.第二中间宿主:淡水鱼6.感染期:囊蚴7.感染途径:生食半生食含囊蚴的淡水鱼、螺类8.治病阶段:成虫9.诊断:病原学检查——粪便直接涂片检获虫卵、集卵法、十二指肠引流胆汁检查免疫学诊断(辅助诊断)并殖吸虫(肺吸虫)1.寄生部位:人及哺乳动物肺脏2.终宿主:人3.转续宿主:野猪4.第一中间宿主:黑贝科淡水螺5.第二中间宿主:甲壳纲节肢动物如淡水蟹6.感染期:囊蚴7.感染途径:生食或半生食含或囊蚴的猪肉、引用含囊蚴的水8.治病阶段:童虫和成虫9.诊断:病原学检查——痰液、粪便涂片活组织检查免疫学检查裂体吸虫(血吸虫)1.寄生部位:肠系膜下静脉(人及哺乳动物静脉血管内)2.终宿主:人3.保虫宿主:水牛鼠等哺乳动物4.中间宿主:钉螺5.感染阶段:尾蚴6.治病阶段:尾蚴、童虫、成虫、虫卵(危害最大)7.感染途径:虫卵入水侵入钉螺,尾蚴自螺体内逸出,人接触有尾蚴的水源8.诊断:病原学诊断——粪便直接涂片免疫学诊断链状带绦虫(猪带绦虫)1.寄生部位:成虫寄生于人体小肠上段,幼虫寄生于肌肉、脑、眼组织器官内2.终宿主:人3.中间宿主:猪(人)4.感染期:囊尾蚴(猪带绦虫病),卵(囊虫病)5.致病阶段:成虫、囊尾蚴6.感染途径:生食半生食含囊虫的猪肉7.诊断:询问病史——粪便中有白色孕节片节片切片囊尾蚴病诊断:皮下结节、肌肉组织活检。
眼底镜检,免疫学检查肥胖带绦虫(牛带绦虫)1.寄生部位:成虫寄生人体小肠,无保虫宿主2.终宿主:人3.中间宿主:牛4.转续宿主:美洲鸵、骆驼、长颈鹿、羚羊等5.感染期:囊虫6.致病阶段:成虫7.感染途径:生食半生食含囊蚴的牛肉8.诊断:排节片史细粒棘球绦虫(包生绦虫)1.寄生部位:成虫寄生于犬、狼等犬科食肉动物小肠内,幼虫寄生于人体或食草动物组织器官内2.终宿主:犬科食肉动物3.中间宿主:牛、羊、人4.保虫宿主:马、袋鼠、某些锯齿类动物5.感染阶段:虫卵6.致病阶段:棘球蚴7.感染方式:误食虫卵8.诊断——询问病史影像学诊断免疫学诊断病原学诊断,禁忌穿刺法,不能粪检似蚓蛔线虫(蛔虫)1.寄生部位:小肠2.终宿主:人,无中间宿主3.感染期:感染性卵4.致病阶段:幼虫和成虫5.感染途径:经口食入或饮入被感染期蛔虫卵污染的食物与生水6.诊断:病原学诊断——粪检、痰检虫卵发现成虫免疫学诊断蠕形住肠线虫(饶虫)1.寄生部位:成虫寄生于人体盲肠、结肠及回肠下段2.终宿主:人,无中间宿主3.感染期:感染性卵4.致病阶段:成虫5.感染途径:误食虫卵6.诊断:透明胶执法和棉签拭子法钩虫1.寄生部位:成虫寄生于小肠2.终宿主:人,无中间宿主3.保虫宿主:猪、犬、狮子、虎等4.转续宿主:兔、小牛、小羊等5.感染期:丝状蚴6.感染途径:经皮肤接触土壤,幼虫在体内移行后发育为成虫7.致病阶段:幼虫或成虫8.诊断:病院学检查——虫卵检查免疫学检查丝虫1.寄生部位:班氏吴策线虫——深部淋巴系统、下肢、阴囊、精索等马来布鲁线虫——浅部淋巴系统,下肢多见2.终宿主:人3.中间宿主:班式——库蚊类马来——按蚊类4.无保虫宿主5.感染期:感染期幼虫6.致病阶段:成虫、感染期幼虫、微丝蚴7.感染途径:通过蚊类传播8.诊断:病原学诊断——血液检出微丝蚴(夜现周期性)免疫学诊断旋毛形线虫(旋毛虫)1.寄生部位:成虫寄生于小肠,幼虫寄生于横纹肌细胞2.终宿主:除人外多种哺乳动物猪、鼠等3.转续宿主:人4.感染期:囊蚴5.致病阶段:幼虫期6.感染途径:食入含活囊胞幼虫的肉类7.诊断:病院检查——肌肉火箭发免疫学检查溶组织内阿米巴1.寄生部位:小肠2.终宿主:人3.无中间宿主4.感染期:4核包囊5.致病阶段:滋养体6.感染途径:误食、误饮4核包囊7.诊断:病原学检查——生理盐水涂片法、血清学诊断、DNA诊断、影像诊断、鉴别诊断杜氏利什曼原虫1.寄生部位:单核巨噬细胞2.终宿主:人3.中间宿主:白蛉4.保虫宿主:哺乳动物5.感染期:前鞭毛体6.致病阶段:无鞭毛体7.感染途径:白蛉叮咬8.诊断:病原学检查——骨髓、淋巴结或脾穿刺阴道毛滴虫1.寄生部位:女性阴道,偶可侵入尿道2.终宿主:人3.感染期:滋养体4.致病阶段:滋养体5.繁殖期:滋养体6.感染途径:直接或间接接触7.诊断:分泌物生理盐水涂片法间日疟原虫1.寄生部位:人体红细胞和肝细胞2.终末宿主:蚊子3.中间宿主:人4.无保虫宿主5.感染期:子孢子6.致病阶段:红内期(裂体增殖期)7.感染途径:蚊虫叮咬传播8.诊断:病原学诊断——血膜染色镜检发免疫学诊断刚地弓形虫1.寄生部位:有核细胞2.终宿主:猫和猫科动物3.中间宿主:人和多种动物4.感染期:包囊、卵囊、速殖子5.感染途径:经口、经皮肤、经胎盘传播6.致病阶段:速殖子7.诊断:病原学检查——涂片染色法血清学检查。

实验六人体寄生虫学实验一、线虫【实验目的】1.掌握蛔虫卵、蛲虫卵、钩虫卵、鞭虫卵的主要特点。
2.了解班氏微丝蚴与马来微丝蚴的区别;美洲钩虫与十二指肠钩虫口囊、交合伞的区别。
3.熟悉蛔虫、蛲虫、钩虫等成虫形态特征。
4.学会粪便直接涂片法和饱和盐水漂浮法;辨认旋毛虫囊包的特点。
【实验材料】1.蛔虫、蛲虫、钩虫等虫卵及成虫标本。
2.班氏微丝蚴与马来微丝蚴玻片标本。
3.旋毛虫囊包标本。
4.线虫寄生病理标本。
5.其它:普通光学显微镜、生理盐水、饱和盐水、擦镜纸、载玻片、漂浮杯、竹签、粪便。
【实验内容与方法】(一)形态观察(示教或操作)1.虫卵:镜下观察。
注意虫卵大小、形态、颜色、卵壳薄厚、内含物等。
2.成虫:肉眼观察。
注意虫体形态、大小、颜色、雌雄虫区别等。
3.病理标本:肉眼观察。
4.微丝蚴:镜下观察。
注意体态、头间隙、体核排列及形态、有无尾核。
5.旋毛虫囊包:镜下观察。
注意囊包长轴与肌肉纤维平行。
(二)粪便直接涂片法(操作)在洁净的载玻片上滴1~2滴生理盐水。
用竹签挑取绿豆大小的粪便,置于生理盐水中涂抹均匀,粪膜的厚度以透过玻片隐约可辨认书上字迹为宜。
先用低倍镜观察,如转换高倍镜,需加上1张盖玻片。
(三)粪便饱和盐水漂浮法(示教)用竹签挑取黄豆粒大小的粪便,置于漂浮杯中,加入少量饱和生理盐水搅匀,再慢慢加入饱和生理盐水至瓶口,以不外溢为宜。
在瓶口覆盖一张载玻片使与液面接触,静置15min后,将载玻片提起并迅速翻转,镜检。
(四)镜下观察虫卵(操作或示教)在载玻片中央滴加1滴混合线虫虫卵(蛔虫卵、蛲虫卵、钩虫卵及鞭虫卵等)悬液,用低倍镜观察,发现可疑虫卵,转换高倍镜观察。
【实验结果】玻片上发现虫卵。
【实验提示】1.涂片不易太厚,以能透见报纸上字为宜。
2.检查时载物台要平放,镜检时光线要稍暗。
3.观察时按顺序移动视野【报告要求】1.绘蛔虫卵(受精卵及未受精卵)、蛲虫卵、钩虫卵及鞭虫卵形态图。
2.雌雄线虫在外形上区别【实验思考】1.蛔虫感染最常用的实验诊断方法是什么?粪检阴性是否能排除蛔虫感染?2.为什么粪便检查钩虫卵不用直接涂片法,而常用饱和盐水漂浮法?3.检查蛲虫患者为何只用肛门拭子法,而不用粪便检查?何时检查为佳?4.旋毛虫病的实验诊断方法是什么?查什么阶段?早期如何诊断?【附录】棉签拭子法将含有生理盐水的棉签擦拭肛门周围,随后将棉签放入盛有饱和生理盐水的试管中,用力搅动,挤干水分后将棉签弃去,再加饱和生理盐水至管口,覆盖一张载玻片使与液面接触,静置5min后,将载玻片提起并迅速翻转,镜检。
寄生虫感染的诊断1临床诊断:A病史、症状、体征 B物理诊断:X线、B超、CT、MRI 2实验室检查:A病原学方法:粪便检查;血液检查;排泄物分泌物检查;其他器官组织检查B免疫学方法 C分子生物学方法(一)粪便检查:直接涂片法;厚涂片法;浓集法;毛蚴孵化法;肛门拭子检查法;钩蚴培养法;虫卵计数法;定量透明法;带绦虫孕节检查法。
粪便检查是诊断寄生虫病常用的方法。
要取得准确的结果1)粪便必须新鲜,送检时间一般不宜超过24小时; 2)盛粪便的容器要干净,并防止污染与干燥; 3)粪便不可混杂尿液等,以免影响检查结果; 4)取材部位:尽可能取病变部位。
直接涂片法:用以检查蠕虫卵、原虫的包囊和滋养体。
方法简便,适用范围广,但检出率相对较低。
一般要求连续作3次涂片,可提高检出率。
⑴蠕虫卵检查:方法:一般在低倍镜下检查,如用高倍镜观察,需加盖片。
应注意虫卵与粪便中异物的鉴别。
虫卵都具有一定形状和大小;卵壳表面光滑整齐,具固有色泽;卵内含卵细胞或幼虫。
⑵原虫检查:1)活滋养体检查:方法同查蠕虫卵。
注意事项。
2)包囊的碘液染色检查:方法同上,以一滴碘液代替生理盐水。
若同时需检查活滋养体,可在用生理盐水涂匀的粪滴附近滴一滴碘液,再盖上盖片。
涂片染色的一半查包囊;末染色的一半查活滋养体。
3)隐孢子虫卵囊染色检查:目前较佳的方法为金胺酚改良抗酸染色法。
对于新鲜粪便或经10%福尔马林固定保存的含卵囊粪便都可用此法染色。
染色过程是先用金胺-酚染色,再用改良抗酸染色法复染。
厚涂片透明法(改良加藤法)取约5mg粪便,置于载玻片上,覆以浸透甘油-孔雀绿溶液的玻璃纸片,轻压,使粪便铺开(20×25mm)。
待粪膜稍干,即可镜检。
玻璃纸准备:将玻璃纸浸于甘油-孔雀绿溶液中,至少浸泡24小时,至玻璃纸呈现绿色。
使用此法需掌握粪膜的合适厚度和透明的时间。
如粪膜厚,透明时间短,虫卵难以发现;如透明时间过长,则虫卵变形,也不易辨认。
沉淀法:原虫包囊和蠕虫卵的比重大可沉集于水底,有助于提高检出率。
检验科寄生虫学常见检测与分析方法大标题:检验科寄生虫学常见检测与分析方法引言:寄生虫病是一类由寄生虫引起的传染病,严重危害着人类和动物的健康。
在检验科寄生虫学领域,准确、快速地检测和分析寄生虫是至关重要的。
本文将介绍常见的检测与分析方法,旨在提供一些有用的参考。
一、细菌学常见检测与分析方法1. 直接涂片法直接涂片法常用于分析寄生虫卵或幼虫,通过显微镜观察来确定寄生虫种类和数量。
该方法简单、快速,但需要熟练技术操作。
2. 钩虫培养法钩虫培养法适用于检测钩虫卵的孵化及幼虫发育情况。
通过培养基中的条件,如温度、湿度等,观察寄生虫的生长情况并进一步分析其特性。
3. 血液检测法血液检测法常用于检测寄生虫在血液中的存在,如疟原虫。
这种方法通过血液细胞计数器或显微镜来观察血涂片中的寄生虫,进而进行分析和诊断。
二、分子生物学常见检测与分析方法1. PCR技术PCR(聚合酶链式反应)技术是一种灵敏且特异的检测方法,可用于定性和定量检测寄生虫DNA。
该方法准确度高,且可以同时检测多个寄生虫种类。
2. 实时荧光定量PCR技术实时荧光定量PCR技术结合了PCR技术和荧光探针技术,能够准确测量PCR体系中的DNA含量,并实时监测PCR反应的进程。
该方法操作简便,结果可靠。
3. 微阵列技术微阵列技术可同时检测多种寄生虫,并定性和定量其存在。
通过该技术,可以快速获得大量寄生虫检测结果,并进一步进行生物信息学分析。
三、免疫学常见检测与分析方法1. 酶联免疫吸附试验(ELISA)ELISA是一种常见的免疫学检测方法,可用于检测寄生虫特异抗原或抗体。
该方法操作简单、敏感,广泛应用于临床和实验室诊断。
2. 免疫荧光法免疫荧光法通过对标本中寄生虫特异抗原或抗体与荧光标记物的结合情况观察,来判断是否存在寄生虫。
该方法具有高灵敏度和特异性。
3. 红细胞凝集试验红细胞凝集试验适用于检测与红细胞寄生虫相关的抗体。
该试验通过观察抗原与抗体间的聚集情况来确定寄生虫感染的存在与程度。
人体寄生虫学重点知识总结人体寄生虫学是研究寄生在人体内的寄生虫及其防治的学科。
寄生虫是一类以寄生、寄生幼虫继续寄生或侵袭人体为特征的生物。
了解人体寄生虫学的重要知识可以帮助我们认识与防治常见的人体寄生虫病,以下是人体寄生虫学的重点知识总结:一、常见人体寄生虫病的病因和传播途径1.蛔虫病:蛔虫是常见的消化道寄生虫,成虫寄生于小肠,虫卵通过食物或水源进入人体,经胃肠道进入小肠,孵化成幼虫后,经肠壁进入血液循环,再从肺经气管进入咽喉,最终再次吞咽到小肠定殖。
2.钩虫病:钩虫是常见的土壤寄生虫,寄生于小肠,人类感染主要通过皮肤接触感染源污染的土壤,幼虫穿透皮肤进入人体,经血液循环到达肺部,从而被咳出,再次吞咽到小肠。
3.弓形虫病:弓形虫是一种单细胞寄生虫,可寄生于人体多个器官,感染途径主要有经口摄入感染性卵囊或感染性囊体的肉类、饮用未经过滤、消毒的生水、接触感染性化粪污染的土壤或环境等。
4.血吸虫病:血吸虫是一种寄生于人体肠道或膀胱的吸虫,感染途径主要有经皮感染、经口感染、经母婴传播等,主要通过接触感染水源中的钉螺或人工种植的河流水生植物等。
5.疟疾:疟原虫是一种通过蚊子传播的寄生虫,感染途径为蚊子叮咬,在人体内感染红细胞,寄生在红细胞内进行繁殖,然后感染新的红细胞。
二、常见人体寄生虫病的临床表现与诊断1.蛔虫病:轻型病例可能无明显症状,重型病例可出现腹痛、恶心呕吐、消化不良等。
诊断主要依靠粪便虫卵检查。
2.钩虫病:感染初期可出现皮肤瘙痒、红斑、水疱等症状,慢性期可出现贫血、消瘦、肠炎等表现。
诊断主要依靠粪便虫卵检查。
3.弓形虫病:感染初期可出现类似感冒的症状,慢性期特征性体征为淋巴结肿大、脾肿大等。
诊断主要依靠抗体检测和弓形虫DNA的分子生物学检测。
4.血吸虫病:急性期表现为发热、咳嗽、咳痰带血等症状,慢性期可出现肝脾肿大、腹水、贫血等。
诊断主要依靠粪便或尿液中虫卵检查。
5.疟疾:疟原虫感染出现周期性发热、寒战、头痛等症状,诊断主要依靠血涂片或快速诊断试纸检测。
寄生虫检验技术总结寄生虫检验技术是一种通过对人体样本进行实验室检测,旨在诊断人体内部是否有寄生虫感染的技术手段。
随着寄生虫感染的增加和世界范围内对人体寄生虫感染重要性认识的提高,对寄生虫检验技术的研究和应用也日益重要。
目前,常见的寄生虫检验技术可以分为以下几类:1. 病原体的直接检测方法: 该方法通过直接观察或提取病原体的核酸或蛋白质来检测寄生虫。
例如,血液中的埃勒夫(Elephantiasis)、疟原虫(Malaria)、血阨虫(Babesiosis)等寄生虫可以通过显微镜观察直接检测到。
2.免疫学检测方法:免疫学检测方法是通过检测人体对病原体的免疫反应来诊断寄生虫感染。
包括血清学检测和皮肤过敏试验。
血清学检测通过检测人体血液中的抗体水平来判断是否有寄生虫感染。
常用的方法包括酶联免疫吸附试验(ELISA)、免疫荧光试验(IFA)等。
皮肤过敏试验则是通过在人体皮肤上施加寄生虫抗原,观察是否发生过敏反应来诊断寄生虫感染。
3.分子生物学检测方法:分子生物学检测方法是通过寻找寄生虫的特定基因序列来检测寄生虫感染。
常见的方法有聚合酶链反应(PCR)、DNA 杂交技术等。
这些方法可以检测到寄生虫的DNA或RNA,从而对感染进行准确诊断。
4.其他检测方法:除了上述几种常用的检测方法外,还有一些特殊的检测方法,包括血液涂片检测、粪便检测、尿液检测等。
这些方法通过对不同样本的处理和观察,来诊断寄生虫感染。
然而,寄生虫检验技术也存在一些限制和挑战。
首先,不同类型的寄生虫需要不同的检测方法,因此,选择合适的方法需要根据具体情况进行评估。
其次,一些寄生虫感染并没有明显的症状,容易被忽视,这就需要在诊断过程中加强对患者病史和流行病学的调查。
此外,一些寄生虫可能具有抗药性,在治疗和检测上也提出了更高的要求。
总的来说,寄生虫检验技术在寄生虫感染的诊断和研究中起着重要的作用。
随着科技的不断进步,新的检测方法也将不断涌现,使得对寄生虫感染的检测更为准确和便捷。
实验名称:人体寄生虫观察实验实验日期:2023年10月25日实验地点:生物实验室实验人员:张三、李四、王五实验目的:1. 了解人体寄生虫的种类和基本形态结构。
2. 掌握寄生虫病的基本传播途径和危害。
3. 提高学生对寄生虫病的认识和预防意识。
实验材料:1. 实验显微镜2. 人体寄生虫样本(钩虫卵、蛔虫卵、血吸虫卵等)3. 载玻片、盖玻片、吸水纸4. 镜镜油、擦镜纸5. 实验记录本实验原理:人体寄生虫是指寄生在人体内或体表的生物,它们可以引起各种寄生虫病。
通过观察寄生虫的形态结构,可以鉴定寄生虫的种类,了解其生活史和传播途径。
实验步骤:1. 准备工作:将实验显微镜、载玻片、盖玻片、吸水纸、镜镜油等实验器材准备好,并确保显微镜清洁。
2. 观察钩虫卵:- 取一干净载玻片,滴加一滴生理盐水。
- 用镊子取少量钩虫卵,置于生理盐水中。
- 轻轻盖上盖玻片,避免产生气泡。
- 在显微镜下观察钩虫卵的形态结构,记录观察结果。
3. 观察蛔虫卵:- 取一干净载玻片,滴加一滴生理盐水。
- 用镊子取少量蛔虫卵,置于生理盐水中。
- 轻轻盖上盖玻片,避免产生气泡。
- 在显微镜下观察蛔虫卵的形态结构,记录观察结果。
4. 观察血吸虫卵:- 取一干净载玻片,滴加一滴生理盐水。
- 用镊子取少量血吸虫卵,置于生理盐水中。
- 轻轻盖上盖玻片,避免产生气泡。
- 在显微镜下观察血吸虫卵的形态结构,记录观察结果。
5. 实验总结:整理实验记录,分析观察结果,总结实验心得。
实验结果与分析:1. 钩虫卵:呈椭圆形,卵壳厚,内含两个卵黄球。
卵壳表面有辐射状的条纹,卵黄球大小不一。
2. 蛔虫卵:呈椭圆形,卵壳厚,内含一个卵黄球。
卵壳表面有凹槽,卵黄球较小。
3. 血吸虫卵:呈椭圆形,卵壳厚,内含一个毛蚴。
卵壳表面有卵盖,卵盖下有卵黄球。
根据观察结果,可以判断出实验中所观察到的寄生虫种类分别为钩虫、蛔虫和血吸虫。
实验结论:1. 通过本次实验,我们了解了人体寄生虫的种类和基本形态结构。
1临床诊断:A病史、症状、体征 B物理诊断:X线、B超、CT、MRI2实验室检查:A病原学方法:粪便检查;血液检查;排泄物分泌物检查;其他器官组织检查B免疫学方法 C分子生物学方法(一)粪便检查:直接涂片法;厚涂片法;浓集法;毛蚴孵化法;肛门拭子检查法;钩蚴培养法;虫卵计数法;定量透明法;带绦虫孕节检查法。
粪便检查是诊断寄生虫病常用的方法。
要取得准确的结果1)粪便必须新鲜,送检时间一般不宜超过24小时; 2)盛粪便的容器要干净,并防止污染与干燥;3)粪便不可混杂尿液等,以免影响检查结果; 4)取材部位:尽可能取病变部位。
直接涂片法:用以检查蠕虫卵、原虫的包囊和滋养体。
方法简便,适用范围广,但检出率相对较低。
一般要求连续作3次涂片,可提高检出率。
⑴蠕虫卵检查:方法:一般在低倍镜下检查,如用高倍镜观察,需加盖片。
应注意虫卵与粪便中异物的鉴别。
虫卵都具有一定形状和大小;卵壳表面光滑整齐,具固有色泽;卵内含卵细胞或幼虫。
⑵原虫检查:1)活滋养体检查:方法同查蠕虫卵。
注意事项。
2)包囊的碘液染色检查:方法同上,以一滴碘液代替生理盐水。
若同时需检查活滋养体,可在用生理盐水涂匀的粪滴附近滴一滴碘液,再盖上盖片。
涂片染色的一半查包囊;末染色的一半查活滋养体。
3)隐孢子虫卵囊染色检查:目前较佳的方法为金胺酚改良抗酸染色法。
对于新鲜粪便或经10%福尔马林固定保存的含卵囊粪便都可用此法染色。
染色过程是先用金胺-酚染色,再用改良抗酸染色法复染。
厚涂片透明法(改良加藤法)取约5mg粪便,置于载玻片上,覆以浸透甘油-孔雀绿溶液的玻璃纸片,轻压,使粪便铺开(20×25mm)。
待粪膜稍干,即可镜检。
玻璃纸准备:将玻璃纸浸于甘油-孔雀绿溶液中,至少浸泡24小时,至玻璃纸呈现绿色。
使用此法需掌握粪膜的合适厚度和透明的时间。
如粪膜厚,透明时间短,虫卵难以发现;如透明时间过长,则虫卵变形,也不易辨认。
沉淀法:原虫包囊和蠕虫卵的比重大可沉集于水底,有助于提高检出率。
常见人体寄生虫的治病及其实验诊断方法
类别
分类
寄生虫种类
致病
诊断方法
医
学
节
肢
动
物
螨
疥螨疥疮皮肤刮拭涂片查疥螨
蠕形螨蠕形螨病(毛囊炎、痤疮、酒
糟鼻等)
透明胶纸或挤压涂片法查螨虫粉螨肺螨症、肠螨症、尿螨症等痰、粪、尿中查粉螨医
学
昆
虫
蝇蛆蝇蛆病(消化道、皮肤组织、
眼、泌尿生殖道、耳鼻喉等)
患处取幼虫鉴定
虱皮炎、传播疾病内衣、头发、阴毛查找卵、若虫
或成虫
潜蚤潜蚤病(皮肤)患处取虫鉴定
来源:《临床寄生虫学与检验》第三版人民卫生出版社
106工作室2010-3-19。