镰刀状细胞贫血症
- 格式:doc
- 大小:1.93 MB
- 文档页数:19


镰状细胞贫血有哪些症状*导读:镰状细胞贫血是常染色体显性遗传的血红蛋白疾病。
因为脱氧,是血液中的红细胞发生僵硬和变形,称为镰刀状,因此叫做镰状细胞贫血。
发病的人群主要是非洲人和非裔黑人,白人和黄种人比较少见。
另外,镰状细胞贫血也是严重危害母子的疾病,会使胎儿死亡率达5%,孕妇死亡率达4.62%。
……镰状细胞贫血是常染色体显性遗传的血红蛋白疾病。
因为脱氧,是血液中的红细胞发生僵硬和变形,称为镰刀状,因此叫做镰状细胞贫血。
发病的人群主要是非洲人和非裔黑人,白人和黄种人比较少见。
另外,镰状细胞贫血也是严重危害母子的疾病,会使胎儿死亡率达5%,孕妇死亡率达4.62%。
镰状细胞贫血有哪些症状?1.溶血。
血液中红细胞的镰变会诱发红细胞的循环破坏,造成血管内溶血。
患者在出生的时候,镰变一般不明显,到3-4个月大就会出现贫血和黄疸,一般6个月就出现脾脏肿大。
2.急性病症。
患有镰状细胞贫血,会出现多种病情的急剧恶化的现象。
最常见的是血管阻塞“危象”,并且是经常反复出现。
由镰状细胞变形性降低,血液粘度增加,在微循环内淤滞,造成血管阻塞所致。
各种的急性病症会严重威胁患者的生命。
3.慢性机体损害。
镰状细胞贫血会给患者的生长发育造成障碍,以及出现广泛的器官损害。
诊断镰状细胞贫血的时候需要对以下症状加以鉴别:反复关节疼痛和明显心脏扩大易误诊为风湿病;急性腹痛容易被误诊为急腹症;骨骼坏死容易误诊为细菌性骨髓炎;出现明显的黄疸可能会与其他原因引起的黄疸混淆。
因此在诊断的时候需要注意小心鉴别。
目前治疗镰状细胞贫血最好的方法是异基因骨髓移植。
其他治疗方法一般是对症治疗,预防或者治疗急性的“危象”。
主要预防患者出现缺氧、脱水或感染。
如果患者出现发热,则需要查疟原虫和抗疟疾治疗,减少对器官的损害和并发症的出现,促进造血以延长患者的生命。
镰状细胞贫血是一种严重疾病,若无良好的医疗条件,患者多于幼年死亡。
如有较好的医疗条件,患者可能生存至成年。
镰刀型细胞贫血症及其发病机理人类的贫血症是由于身体无法制造足够的血红蛋白造成的,人类的贫血症有许多种。
其中,镰刀型细胞贫血症属于分子病,是指基因突变使蛋白质的分子结构或合成的量异常直接引起机体功能障碍的一类疾病。
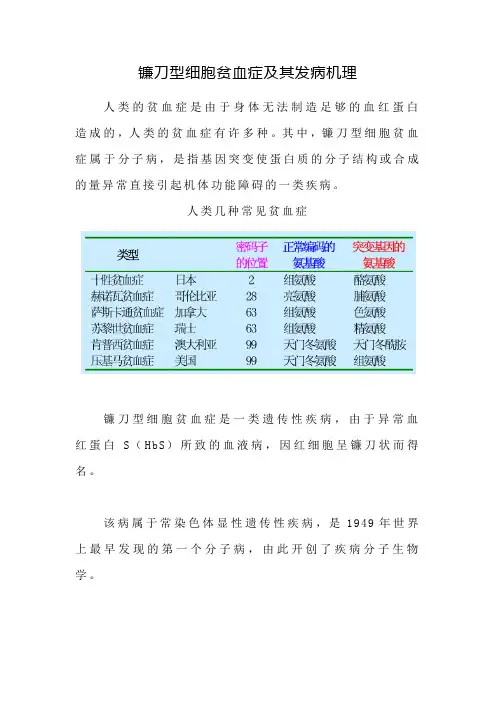
人类几种常见贫血症镰刀型细胞贫血症是一类遗传性疾病,由于异常血红蛋白S(HbS)所致的血液病,因红细胞呈镰刀状而得名。
该病属于常染色体显性遗传性疾病,是1949年世界上最早发现的第一个分子病,由此开创了疾病分子生物学。
该病主要见于非洲黑种人,最初见于非洲恶性疟疾流行区的黑种人中。
HbS杂合子对恶性疟疾具有保护性,单核吞噬系统将镰状细胞连同疟原虫一起清除,疟疾不治自愈,使HbS杂合子患者得以生存。
人教版教材人教版教材认为,正常的GAG突变为GTG(A→T);但浙科版教材认为,正常的GAA突变为GTA(A→T)。
查找一些资料两种情况都有,其中,大多数情况是支持前者,但也有的资料同时说明了两种方式的存在。
另外,除了异常血红蛋白S(HbS),即第6位氨基酸由正常的谷氨酸变成了缬氨酸,形成HbS,还有一种是异常血红蛋白C(HbC),即第6位氨基酸由正常的谷氨酸变成了赖氨酸,形成HbC。
如下所示:发病机理:正常成人血红蛋白是由两条α链和两条β链相互结合成的四聚体,α链和β链分别由141和146个氨基酸顺序连接构成。
镰状细胞贫血的发生是由于β珠蛋白基因的第6位密码子由正常的GAG突变为GTG(A→T),使其编码的β珠蛋白N端第6位氨基酸由正常的谷氨酸变成了缬氨酸,形成HbS。
镰状细胞贫血患者因β链第6位上的谷氨酸被缬氨酸替代形成HbS,HbS在脱氧状态下相互聚集,形成多聚体。
这种多聚体由于其HbS的β链与邻近的β链通过疏水键连接而非常稳定,水溶性较氧合HbS低5倍以上。
纤维状多聚体排列方向与细胞膜平行,并与细胞膜紧密接触,故当有足够的多聚体形成时,红细胞即由正常的双凹形盘状变为镰刀形,此过程称为“镰变”。
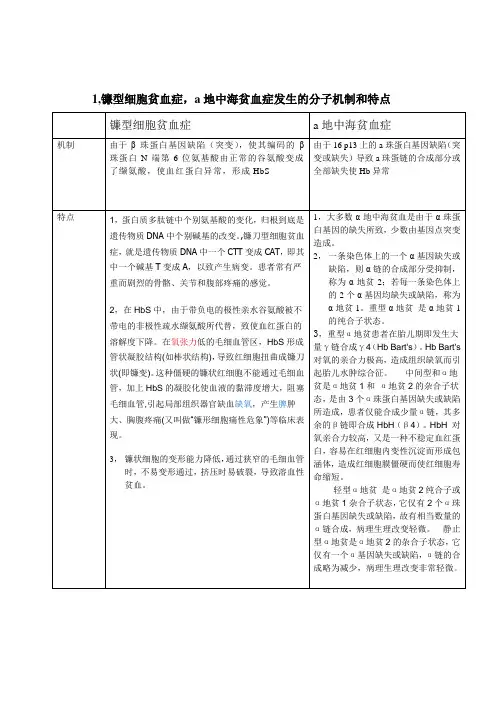

106.镰刀型细胞贫血病概述镰刀型细胞贫血病(sickle cell disease,SCD)是一种常染色体显性遗传血红蛋白(Hb)病。
由于β-肽链第6位的谷氨酸被缬氨酸替代,使血红蛋白S (hemoglobin S,HbS)异常,以致红细胞呈镰刀状得名。
临床表现为慢性溶血性贫血、慢性局部缺血导致器官组织损害、易感染和再发性疼痛危象(以前也称为镰状细胞危象)。
镰状细胞综合征通常用于描述与链状细胞改变现象有关的所有疾病,包括纯合子状态、杂合子状态、HbS与其他异常血红蛋白的双杂合子状态3种主要表现形式,而镰状细胞贫血病这一术语则通常用于描述HbS的纯合状态。
病因和流行病学镰状细胞贫血病是1949年世界上发现的第一个分子病,由此开创了疾病分子生物学。
正常成人血红蛋白是由两条α链和两条β链相互结合成的四聚体,α链和β链分别由141和146个氨基酸顺序连接构成。
镰状细胞贫血患者因β链第6位氨基酸谷氨酸被缬氨酸所代替,形成了异常HbS,取代了正常血红蛋白(HbA),在脱氧状态时HbS分子间相互作用,聚集成为溶解度很低的螺旋形多聚体,使红细胞扭曲成镰状细胞(镰变)。
这种多聚体形似长绳状,由于其HbS的β链与邻近的β链通过疏水链连接,结构非常稳定,水溶性较氧合HbS 降低5倍以上。
纤维状多聚体与细胞膜平行紧密接触,也常与其他纤维连成线,所以当有足够多的多聚体形成时,红细胞即由正常的双凹圆盘状扭曲变为典型的新月形或镰刀形,并导致红细胞变形性显著下降。
脱氧HbS的聚合是慢性缺血、血管阻塞现象的必要条件。
红细胞内HbS浓度、脱氧程度、酸中毒、红细胞脱水程度等许多因素与红细胞镰变有关。
红细胞镰变的初期是可逆的,给予氧即可逆转镰变过程。
但当镰变已严重损害红细胞膜后,镰变就变为不可逆,即使将这种细胞置于有氧条件下,红细胞仍保持镰状。
镰变的红细胞僵硬,变形性差,可受血管的机制破坏和单核巨噬系统吞噬而发生溶血。
镰变的红细胞还可使血液黏滞性增加,血流缓慢,加之变形性差,易堵塞毛细血管引起局部缺氧和炎症反应导致相应部位产生疼痛危象,多发生于肌肉、骨骼、四肢关节、胸腹部,尤以关节和胸腹部为常见。





镰刀型细胞贫血症的遗传机制概述及解释说明引言是文章的开场白,它对主题进行了概述并介绍了文章的结构和目的。
在这篇关于镰刀型细胞贫血症遗传机制的长文中,引言将包括以下内容:1.1 概述:镰刀型细胞贫血症(Sickle Cell Anemia,简称SCA)是一种常见的遗传性血液疾病,它主要影响到人体内的红细胞,并导致氧气供应不足。
SCA在全球范围内广泛存在,在一些地区甚至呈高发态势。
其严重程度因个体而异,但患者通常会经历严重的疼痛发作、溶血性贫血以及各种可能损害脏器功能的并发症。
1.2 文章结构:本文将从三个方面来阐述镰刀型细胞贫血症遗传机制:首先介绍镰刀型细胞贫血症的基本情况和相关知识;接着分析该疾病的遗传基础以及造成发生过程变化的分子机制;最后对已有成果进行总结并展望未来的研究方向,同时给出临床管理方面的建议。
1.3 目的:本文旨在提供一个关于镰刀型细胞贫血症遗传机制的综述,并通过深入剖析该疾病相关基因及分子过程来促进对其治疗和预防方法的进一步研究。
同时,本文希望为临床医生和患者提供一些建议以更好地管理镰刀型细胞贫血症患者的健康。
以上是“1. 引言”部分内容的详细清晰撰写。
2. 镰刀型细胞贫血症介绍:2.1 定义与历史背景:镰刀型细胞贫血症是一种遗传性血液疾病,主要影响红细胞的形态和功能。
它最早被描述于20世纪初,在非洲地中海沿岸地区首次发现。
镰刀型细胞贫血症得名于其引起的异常红细胞形态,这些受影响的红细胞呈半月形或弯曲的外观,类似于锚爪中的镰刀。
2.2 病因和发病机制:镰刀型细胞贫血症是由基因突变引起的遗传疾病。
正常情况下,红细胞内含有一种称为血红蛋白(Hb)的蛋白质,它们帮助携带氧输送到身体各个部位。
然而,在镰刀型细胞贫血症患者中,出现了一种称为HbS的异常变异形式,这导致了正常Hb结构的改变。
当体内氧气水平降低或在高度负荷的情况下,HbS会聚集并形成红细胞内的不稳定链。
这种聚集导致红细胞变得更加脆弱和易碎。
镰状细胞贫血病情说明指导书一、镰状细胞贫血概述镰状细胞贫血(sickle cell anemia),又称镰刀型细胞贫血病,是异常血红蛋白病中最严重的一种,由于β-肽链第6位的谷氨酸被缬氨酸替代,使血红蛋白S(hemoglobin S,HbS)异常,以致红细胞呈镰刀状得名。
本病主要见于非洲和非裔黑人,以常染色体显性方式遗传。
临床表现为慢性溶血性贫血、慢性局部缺血导致器官组织损害、易感染和再发性疼痛危象。
目前尚缺乏有效的治疗办法。
对症治疗可以减轻患者症状与痛苦。
本病病情较重,预后较差。
英文名称:sickle cell anemia。
其它名称:无。
相关中医疾病:暂无资料。
ICD疾病编码:暂无编码。
疾病分类:循环系统疾病。
是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:本病是遗传病,以常染色体显性方式遗传。
发病部位:全身。
常见症状:贫血、黄疸、脾大、血管阻塞危象、感染。
主要病因:常染色体显性遗传。
检查项目:血液检查、红细胞镰变试验、骨髓检查、血浆结合珠蛋白、血红蛋白电泳、红细胞渗透脆性、红细胞寿命检测、生化检查、心脏超声、B超、X线、CT、MRI、氨基酸分析、基因检测。
重要提醒:妊娠容易加速镰刀型细胞贫血病的恶化,且易发生流产和死胎,且镰刀型细胞贫血病是常染色体显性遗传病,女性患者如有生育打算,请与医生商讨应对方案。
临床分类:暂无资料。
二、镰状细胞贫血的发病特点三、镰状细胞贫血的病因病因总述:患者因链第6位氨基酸谷氨酸被缬氨酸所代替,形成了异常HbS,取代了正常血红蛋白(HbA),在脱氧状态时HbS分子间相互作用,聚集成为溶解度很低的螺旋形多聚体,使红细胞扭曲成镰状细胞(镰变)。
基本病因:反复的脱氧镰变终将造成红细胞膜损伤细胞的柔韧性和变形性降低,造成以下病理现象:1、溶血因镰变及切变力诱发红细胞在循环中破坏,造成血管内溶血。
镰状细胞被单核-巨噬细胞系统识别和捕获,造成血管外溶血。
镰刀型细胞贫血症镰刀型细胞贫血症是20世纪初被人们发现的一种遗传病。
1910年,一个黑人青年到医院看病,他的症状是发烧和肌肉酸痛。
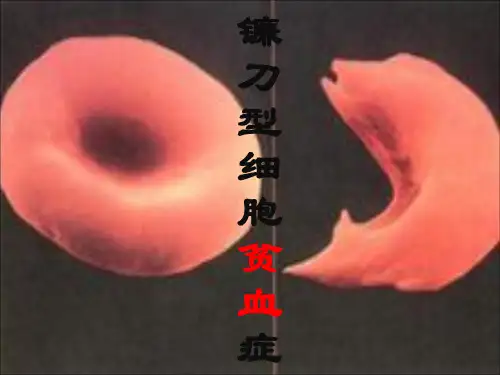
经过检查发现,他患的是当时人们尚未认识的一种特殊的贫血症,他的红细胞不是正常的圆饼状,而是弯曲的镰刀状。
后来,人们就把这种病称为镰刀型细胞贫血症。
镰刀型细胞贫血症主要发生在黑色人种中,在非洲黑人中的发病率最高,在意大利、希腊等地中海沿岸国家和印度等地,发病人数也不少,在我国的南方地区也发现有这类病例。
1928年,人们就已经了解到镰刀型细胞贫血症是一种遗传病。
后来证实,它是一种常染色体隐性遗传病。
1949年,一位曾经两次获得诺贝尔奖的美国著名化学家鲍林(L·C·Pauling),在美国的《科学》杂志上发表了题为《镰刀型细胞贫血症——分子病》的研究报告。
他在文章中写道:“在我们的研究开始之时,有证据表明红细胞镰变的过程可能是与红细胞内血红蛋白的状态和性质密切相关的。
”鲍林将正常人、镰刀型细胞贫血症患者和镰刀型细胞贫血症基因携带者的血红蛋白,分别放在一定的缓冲溶液中进行电泳,发现正常人和患者的血红蛋白的电泳图谱明显不同,而携带者的血红蛋白的电泳图谱,与由正常人的和患者的血红蛋白以1∶1的比例配成的混合物的电泳图谱非常相似。
鲍林推测镰刀型细胞贫血症是由于血红蛋白分子的缺陷造成的。
正常的血红蛋白是由两条α链和两条β链构成的四聚体,其中每条肽链都以非共价键与一个血红素相连接。
α链由141个氨基酸组成,β链由146个氨基酸组成。
镰刀型细胞贫血症患者的血红蛋白的分子结构与正常人的血红蛋白的分子结构不同。
1956年,英格拉姆(Ingram)等人用胰蛋白酶把正常的血红蛋白(HbA)和镰刀型细胞的血红蛋白(HbS)在相同条件下切成肽段,通过对比二者的滤纸电泳双向层析谱,发现有一个肽段的位置不同。
也就是说,HbS和HbA的α链是完全相同的,所不同的只是β链上从N末端开始的第6位的氨基酸残基,在正常的HbA分子中是谷氨酸,在病态的HbS分子中却被缬氨酸所代替。
镰刀状细胞贫血症案例分析报告学院:基础医学院专业:七年制临床任课老师:吴艺舟组员:徐欢赵晓燕陈露承璐潇李嘉慧2014年3月目录1.案例内容摘要及初步分析--------------------22.镰状细胞贫血的发病机制--------------------53.镰状细胞贫血的辅助检查及意义--------------84.镰状细胞贫血的治疗方法-------------------115.对患病女性的生育问题的讨论---------------146.组员分工及参考文献-----------------------18前言镰刀形红细胞贫血症(Sickle Cell Anemia)是血红蛋白分子遗传缺陷造成的一种疾病,病人的大部分红细胞呈镰刀状。
其特点是病人的血红蛋白β—亚基N端的第六个氨基酸残基是缬氨酸,而不是下正常的谷氨酸残基,因此镰刀型细胞贫血病是一种分子病。
它是一种遗传性贫血症,属隐性遗传。
是基因突变产生的血红蛋白质分子结构改变的一种分子病。
患者的红细胞缺氧时变成镰刀形(正常的是圆盘形),失去输氧的功能,许多红血球还会因此而破裂造成严重贫血,甚至引起病人死亡。
本次案例主要探讨镰刀状细胞贫血症的发病机制,包括其分子机制及病理机制,通过该案例我们还进一步了解了镰刀状细胞贫血症的治疗及预防患者后代患病方法。
1.案例内容摘要及初步分析本节为对案例内容的讨论结果汇总,部分检查与疾病的具体原因在后面几节详述。
1.1 第一幕1.1.1 内容Helen,18岁,埃塞尔比亚人。
去西藏旅游,到达当天,双侧大腿和臀部突然疼痛,当天晚上疼痛突然加重,服用布洛芬(止痛药)无缓解。
十多年前,检查出有明显的贫血,经常出现头晕、头疼的症状。
易患感冒并伴有贫血的加重。
去西藏前,无外伤,无剧烈运动史。
入院后,做检查,结果如下:体格检查:体温36.8℃,睑结膜、口腔稍微苍白;双侧大腿外观无异常。
辅助检查:①外周血红细胞:血红蛋白70g/L(正常值110~150g/L),网织红细胞计数14%(正常0.5%~1.5%);红细胞大小不均,呈多染性,嗜碱性点彩红细胞增多,可见有核红细胞、靶形红细胞、异形红细胞及Howell-Jolly小体,部分红细胞呈镰刀形,镰变试验阳性。
②血红蛋白电泳:HbS占82%,HbF占17%(正常1%~2%),HbA2占1%(正常1%~2%),HbA缺如(正常为95%以上)。
③骨髓:红系显著增生。
④红细胞半衰期测定:红细胞生存时间15天。
(正常为18天±5天)。
根据上述检查结果,诊断为镰刀状细胞贫血症。
1.1.2 分析第一幕主要为患者的病征以及各项检查,根据头晕、头疼、双侧大腿和臀部的疼痛的症状以及红细胞形态、各类红细胞分布和镰变试验,诊断为镰刀状细胞贫血症。
1.1.3 提问根据第一幕所提供的信息以及课堂所讨论内容及分析,提出以下几个大问题:(1)镰刀状贫血症的发病机制,包含分子机制及病理机制。
(2)各项检查的意义及各种红细胞的功能(3)镰刀状贫血症与感冒的关系(4)机体清除正常红细胞的机制有关疾病内容见下文详解1.2第二幕1.2.1 内容Helen询问治疗,医生回答:“这个病叫做镰刀型贫血症,是基因变异引起的,目前没有什么特别好的药物可以治疗,根治的唯一方法是造血干细胞移植。
我们医院的造血干细胞移植技术还是比较成熟的,成功率也比较高。
但是成功的关键是要找到与你匹配的捐献者,这个概率在无亲缘关系的人中是很低的,直系亲属相匹配的概率会高一点,你家里还有什么人啊,有没有兄弟姐妹?”Helen说有一个姐姐,弟弟和妹妹。
医生让Helen联系家属,请他们来医院抽血化验,看谁与她匹配,采取直接从外周血取造血干细胞作移植。
经检查Helen是O型血,Rh(+),她的姐姐是A型血,Rh(+),HLA有部分相合;弟弟是O型血Rh(+),HLA与Helen也是部分相合,均可以作为供体。
但是她的妹妹很担心,拉着弟弟向医生咨询移植的相关事宜。
医生解释:“Helen 的病是基因突变引起的,突变基因来自父母,所以需要检测基因型,虽然目前没有临床表现,但是很可能是突变基因的携带者。
”检测结果,妹妹是携带者,于是弟弟和Helen做了外周干细胞移植,移植非常成功,不久Helen的病情缓解,便出院回家休息。
1.2.2 分析第二幕主要讲述了Helen的治疗问题,从案例中我们得知,Helen的病可通过干细胞移植进行治疗。
由此引出了一些需要深入探讨的问题:(1)镰刀形红细胞贫血症的遗传方式(2)造血干细胞如何分化为各种红细胞(3)造血干细胞移植技术的具体过程及相关注意事项1.3第三幕1.3.1内容出院半年后,Helen来到妇幼保健医院遗传门诊进行遗传咨询。
Helen与丈夫想要一个孩子,向医生咨询。
陈主任问Helen的老公有没有镰形细胞贫血症的家族史,Helen说她老公也是非洲人,他的一个弟弟也被诊断得了这个病。
陈主任仔细考虑并计算后,说:“从家系分析的角度估算,你老公是携带者的可能性为2/3,如果是携带者的话,生出患儿的概率是1/2,风险还是很大的。
”Helen急切地问道如何知道他是不是携带者。
陈主任说目前可以通过验血的方法检出携带者。
陈主任让Helen不要担心,如果怀孕,可以进行产前诊断。
孕早期7~9周可以采用绒毛吸取术采集标本,孕中期16~18周还可以采用羊膜穿刺术来采集标本。
如果发现孩子有问题,可以进行选择性流产。
”Helen问是否只能通过流产的方式来生出健康的宝宝。
医生说:“你们俩自然怀孕的话,有50%的可能是患儿,采取选择性流产的几率是挺大的,而且流产对孕妇的身体也是伤害的。
还有一个办法,现在辅助生殖技术已经逐渐成熟了,你们夫妇俩可以借助人工授精的方法,在受精卵卵裂2~4细胞阶段,取1个细胞进行植入前诊断,如果确认受精卵是杂合子,就可以植入母体内,最终发育成一个表型正常的胎儿。
”1.3.2分析第三幕主要为Helen的生育问题的探讨,由此引出了一些专业问题:1.绒毛吸取术、羊膜穿刺术等产前诊断。
2.植入前诊断及人工授精。
3.流产方式4.人工受精或试管婴儿的医学伦理问题。
2. 镰状细胞贫血的发病机制1.1关于疟疾与镰形红细胞贫血的关系镰刀形红细胞贫血病属于血红蛋白遗传病,是目前研究较详尽的遗传病,属常染色体隐性遗传病。
它是一种致死性的疾病,纯合子患者有的在童年就死去,杂合子患者的寿命虽也不长,但却能抵抗一种流行于非洲的疟疾。
关于疟疾与镰刀形红细胞贫血病流行区域的重叠现象,有人认为携带βs(镰刀形血红蛋白基因)的杂合子在进化过程中不是中性的,它比正常纯合子(βAβA)优越,因为βAβS对于疟疾病原体来说并不是理想的宿主。
由于HBS容易形成类针状的结晶,可以将疟原虫“刺穿”,因此阻止了疟原虫在红细胞内的正常发育,从而对疟疾有较强的抵抗力。
因此HBS杂合子被保留了下来。
1.1发病机制1.2.1 分子到蛋白从蛋白质的一级结构看,异常血红蛋白的产生式由于位于β链N端第六位上的氨基酸残基不同。
如下:H b A: 缬-组-亮-酪-脯-谷-谷-赖……H b S:缬-组-亮-酪-脯-缬-谷-赖……谷氨酸的侧链基团带负电荷,缬氨酸的侧链基团不带电荷,为非极性氨基酸残基。
见下式:在去氧状态下,血红蛋白另一侧本身存在有与该区互补的部位。
因此,一个HBS的粘结中心与第二个HBS的互补部位结合,第二个HBS的粘结中心与第三个HBS的互补部位结合,这种结合是通过疏水基相互作用和一些次级键获得的,循环往复则形成刚性很强,螺旋管样的长链巨型缔合分子。
因为在HBS氧合状态下,互补部位消散或内陷,仅在氧分压低或PH值较低的情况下才暴露在分子表面,所以仅在去氧状态下,HBS才发生线性缔合,撑顶红细胞使其镰变。
[1]1.2.2 蛋白到细胞HBS束状纤维的形成,影响到s RBC膜上的C l -_K+ 共转移及Ca+依赖型K+通道的功能。
C l -_K+ 共转移过程通常只在网织红细胞中发挥作用,在正常的成熟红细胞中便失去作用,而s RBC中的C l -_K+ 共转移速度很快。
尤其在血液循环处于停滞状态的血细胞中,这种共转移会引起细胞显著脱水变形。
s RBC 的胞内小炮含有高浓度的Ca+,HBS束状纤维引起细胞膜变形时,胞质Ca+会短时间增加,从而触发Ca+依赖型K+通道,促进K+外流,使细胞进一步脱水。
[2]1.2.3细胞到组织镰刀状红细胞不像正常细胞那样光滑而有弹性,因此不易通过毛细血管。
在氧分压低的毛细血管区,镰刀化的程度将增加,某些细胞破裂在血管中形成冻胶样血流,血流变慢又使组织中的氧分压进一步下降,生成更多的去氧HBS,更加重细胞的镰刀状化,引起局部组织器官缺血缺氧,产生脾肿大(在狭窄的脾窦内,血流缓慢,氧张力较低,PH较低,红细胞最易发生镰变。
镰变的红细胞由于较僵硬,不易通过脾窦(即使通过也要受到损害),造成大量红细胞被破坏,发生严重贫血。
脾脏内红细胞的淤塞,引起脾肿大。
),胸腹疼痛等临床表现。
这是镰状红细胞贫血患者早死的主要原因。
镰变的红细胞还可以使血液粘滞性增加,血流缓慢,加之变形性差,易堵塞毛细血管引起局部缺氧和炎症反应导致相应部位发生疼痛现象,多发于肌肉,骨骼,四肢,关节,胸腹部,尤以关节和胸腹部为常见。
[3]1.2镰变红细胞使血液粘滞性增加的机制s RBC和血管内皮细胞的相互作用研究发现,同正常的RBC相比较,s RBC表面有一定粘性,它们同血管上皮细胞的粘连程度与患病的严重程度呈正相关。
它们之间的粘连作用是在多种细胞表面分子及血清中的蛋白质分子的介导下才完成的。
SCA患者的网织红细胞表面分布着结合素复合物分子(a4β),它既可与血浆中的纤维粘连蛋白结合,又可与血管内皮细胞表面的血管细胞粘连分子一l(vascular-cell adhesion molecule 1,VCAM一l)结合,s RBC表面和血管表面还有CD36,而CD36能同由激活的血小板及血管内皮分泌人血的血栓素(Thrombospondin TSP)结合,这样s RBC之间及其与血管内皮之间就以“桥”粘连在一起。
TSP还能同s RBC表面的硫酸聚糖分子(sulfated glycans)相结合。
最近还发现TSP能同血浆中的von Willebrand因子(VWF)结合。
VWF是由血管内皮细胞、巨核细胞及激活的血小板分泌的一群大小不一的糖蛋白分子,分子量大致在0.5一2x10^6之间。
VWF同TSP这种特异的可饱和性结合,有阻止s RBC同巧P结合,抑制s RBC同血管内皮产生粘连。
近来Solovey等研究发现,脱落后进人血液的SCA患者内皮细胞经许多炎症因子、细胞因子(如,IL、肿瘤坏死因子)等的激活,可转变成活化型内皮细胞,进而产生许多粘附分子,从而在s RBC患者的血管病理中产生重要影响。