ASCVD时代总体心血管风险评估那点事儿_图文
- 格式:ppt
- 大小:7.21 MB
- 文档页数:100

心血管疾病风险评估心血管疾病是指影响心脏和血管的疾病,包括冠心病、心脑血管疾病等。
随着现代生活方式的改变,心血管疾病的发病率不断上升,成为威胁人类健康的重要问题之一。
为了提前识别和预防心血管疾病的发生,心血管疾病风险评估成为一种重要的筛查方法。
一、什么是心血管疾病风险评估是一种通过评估个体患上心血管疾病的概率来进行健康干预的方法。
在评估中,医生会根据个体的年龄、性别、吸烟史、高血压、糖尿病、血脂异常等多个因素进行综合评估。
通过对这些危险因素的评估,可以帮助医生更好地预测个体患心血管疾病的概率,并提供更为精准的医疗建议。
二、心血管疾病风险评估的意义心血管疾病的发生与个体的生活方式以及遗传因素密切相关。
通过对心血管疾病风险的评估,可以帮助人们认识到自己是否存在心血管疾病的潜在风险,从而采取相应的预防措施。
此外,在评估中可以确定个体所面临的风险程度,从而制定出更加个体化的治疗方案。
三、心血管疾病风险评估的方法心血管疾病风险评估可以采用不同的计算方法和评估指标。
目前常用的评估方法有Framingham风险评估、SCORE风险评估、ASCVD风险评估等。
这些评估方法基于人口学的大规模研究数据,通过统计学方法计算出个体患心血管疾病的概率。
四、心血管疾病风险评估的指标在心血管疾病风险评估中,常用的指标有冠心病风险评估、脑卒中风险评估和全身动脉粥样硬化性心血管病(ASCVD)风险评估等。
这些指标可以根据个体的危险因素情况进行计算,并给出一个相对应的风险评分。
五、心血管疾病风险评估的应用心血管疾病风险评估主要应用于人群中患有危险因素的个体,如高血压、糖尿病、血脂异常等。
通过评估,可以识别出高风险人群,并进行个性化干预,如药物治疗、生活方式改变等。
此外,在人群层面上,心血管疾病风险评估也可以用于制定预防政策和干预措施。
六、心血管疾病风险评估的展望随着科技的不断进步,心血管疾病风险评估的方法也在不断完善。
未来,基因检测等新技术可以进一步提高评估的准确性,为个体提供更加精准的健康干预建议。

ascvd风险评估标准
ASCVD风险评估标准包括以下步骤:
1. 确定个体是否已经患有ASCVD。
如果个体已经患有ASCVD,那么他们
将被归类为超高危或极高危人群,具体分类取决于是否发生过多次严重ASCVD事件或其他高危险因素。
2. 对于尚未患有ASCVD的人群,评估标准包括LDL-C水平、年龄、是否
患有糖尿病、是否患有慢性肾脏病(CKD)等。
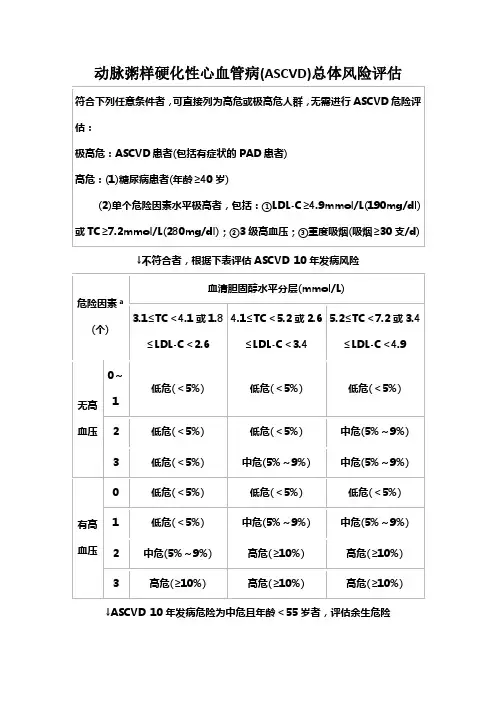
其中,符合如下3个条件之一者,直接列为高危人群,不需要再进行ASCVD 10年发病风险评估:
①LDL-C≥/L或TC≥/L;②年龄≥40岁的糖尿病患者;③CKD3~4期。
不
符合者,应按照LDL-C水平、有无高血压及其他ASCVD危险因素(吸烟、低HDL-C、男性≥45岁/女性≥55岁)个数进行未来10年间ASCVD总体
发病风险的评估,10年发病平均风险<5%、5%~9%和≥10%分别定义为
低危、中危和高危。
需要注意的是,这个评估标准仅适用于ASCVD风险评估,并不能完全代表个体未来的ASCVD发病风险。
因此,建议个体在日常生活中保持健康的生活方式,定期进行体检,以便及时发现并控制ASCVD等慢性疾病的风险。

ASCVD风险评估怎么做?慢病项目来教你!近日发布的《2019 ESC/EAS血脂异常管理指南》将动脉粥样硬化性心血管疾病(ASCVD)极高危患者低密度脂蛋白胆固醇(LDL-C)目标值调低至1.4 mmol/L,高危患者也调低至1.8 mmol/L(70 mg/dL)。
血脂目标值日趋严格的今天,我们如何评估患者的ASCVD风险?危险分层是必须吗?别着急,本文一一为您讲清楚。
1.首先,为什么要进行危险分层?血脂异常是ASCVD的始动和核心危险因素,早期检出血脂异常患者,检测其血脂水平变化是有效实施ASCVD防止措施的重要基础。
需要重点指出的是,虽然LDL-C或总胆固醇(TC)水平对ASCVD发病危险具有独立的预测作用,但血脂水平并不是唯一的预测因素,个体发生ASCVD的风险还取决于同时存在的ASCVD其他危险因素(如吸烟、肥胖等)的数目和水平。
更重要的是,ASCVD总体危险并不是胆固醇水平和其他危险因素独立作用的简单叠加,而是胆固醇水平与多个危险因素复杂交互作用的共同结果。
这可能导致虽然两位患者的胆固醇水平一致,但其中一人因为具有其他危险因素而具有更高的ASCVD风险。
因此,全面评价ASCVD总体危险是防治血脂异常的必要前提,不仅有助于确定血脂异常患者调脂治疗的决策,也有助于临床医生针对多重危险因素,制定出个体化的综合治疗决策,从而最大程度地降低患者ASCVD总体危险。
2.首先这些人,直接列为高危和极高危目前,国内外发布的血脂异常防治指南的核心内容均包括ASCVD 发病总体危险的评估方法和危险分层的标准,本文采取的标准参照2016年版《中国成人血脂预防指南》。
在进行危险评估时,已诊断ASCVD者直接列为极高危人群,包括:急性冠脉综合征、稳定性冠心病、血运重建术后、缺血性心肌病、缺血性卒中、短暂性脑缺血发作、外周动脉粥样硬化病等。
符合如下条件之一者直接列为高危人群:LDL-C≥4.9 mmol/L。



ascvd风险评估ASCVd是指动脉粥样硬化性心血管疾病的风险评估,是根据个体的年龄、性别、血压、胆固醇、是否吸烟、糖尿病等因素来预测个体未来发生ASCVD事件的概率。
下面将依次介绍这些因素以及他们对ASCVD风险的影响。
首先是年龄,随着年龄的增长,个体患ASCVD疾病的风险也会增加。
年龄是ASCVD风险评估中的重要指标之一。
其次是性别,男性比女性更容易患上ASCVD疾病。
男性荷尔蒙的影响导致他们更容易受到ASCVD的影响。
血压高是导致ASCVD的危险因素之一,长时间的高血压会增加个体患ASCVD疾病的风险。
胆固醇是身体所需的一种重要物质,但当胆固醇水平过高时,会引发动脉粥样硬化,增加患ASCVD疾病的风险。
吸烟是导致ASCVD的重要危险因素之一。
吸烟会导致动脉粥样硬化的发生和发展,进而增加个体患ASCVD疾病的风险。
糖尿病是导致ASCVD的危险因素之一。
与没有糖尿病的人相比,糖尿病患者患ASCVD疾病的风险更高。
此外,还有一些其他的危险因素可以影响ASCVD风险,如家族史、肥胖、缺乏运动、酗酒等。
这些因素都可能会增加患ASCVD疾病的风险。
通过综合计算这些因素的影响,可以得出个体的ASCVD风险评分。
评估结果可以帮助医生和个体更好地了解个体的ASCVD风险,采取相应的预防措施。
通常情况下,如果个体的ASCVD风险评分较高,医生可能会建议采取一些措施,如改变生活方式、调整饮食、减少危险因素等,以降低个体患ASCVD疾病的风险。
总结来说,ASCVD风险评估是一种通过综合考虑个体的年龄、性别、血压、胆固醇、是否吸烟、糖尿病等因素来评估个体未来患上ASCVD疾病的风险的方法。
这种评估方法可以帮助医生和个体制定相应的预防措施,以降低个体患ASCVD疾病的风险。

心脑血管疾病管理,从 ASCVD 开始2014 年 8 月 19 日,北京——为更积极应对中国心血管疾病不断高发的严峻局面、进一步普及动脉粥样硬化性心血管疾病(ASCVD)防控理念,由中国血管健康工程积极倡导的“直击动粥疾病迎接拐点(STOP ASCVD,Bending the Curve)”启动会于 8 月 19 日在京隆重召开。
北京大学第一医院霍勇教授、首都医科大学附属北京天坛医院王拥军教授、北京大学人民医院纪立农教授与会并共同呼吁 ASCVD 是中国目前心脑血管疾病管理的当务之急、重中之重!应提高全社会对于 ASCVD 这一中国死亡率最高的疾病的认识,医学界更应该积极行动起来,有效推动 ASCVD 综合管理,全力遏制 ASCVD 死亡率的攀升,以推动中国心脑血管疾病死亡率拐点的早日到来!动脉粥样硬化性心血管疾病(ASCVD):中国死亡率最高的疾病之一动脉粥样硬化性心血管疾病(ASCVD),简称动粥性疾病,是造成人类死亡率最高的疾病之一。
冠心病、心肌梗死、缺血性卒中等心脑血管疾病都属于 ASCVD 的范畴,糖尿病、高血压等疾病也是 ASCVD 的高危因素。
动脉粥样硬化性心血管疾病(ASCVD)的疾病人群,也正是心脑血管疾病的高危人群和极高危人群。
目前,动脉粥样硬化性心血管疾病被称为发达国家的“头号杀手”,在发展中国家,发病率也越来越高。
在我国, ASCVD 也已经成为中国死亡率最高的疾病,给社会造成了极大的负担。
北京大学第一医院霍勇教授在会议中指出,中国的心血管疾病发病在整个社会上发病率、死亡率都很高,动脉粥样硬化是心脑血管疾病的最主要病因,如何遏制中国心脑血管疾病死亡率成为整个社会面临的最大问题。
加强 ASCVD 防控:推动心脑血管疾病“拐点”早日到来霍勇教授在会议中指出, ASCVD 防治形势严峻。
近十年来中国胆固醇控制在整体 LDL-C 达标率有所提高,但极高危患者控制仍然不佳。
探索和建立适合中国人群的 ASCVD 综合管理模式,有利于遏制中国心脑血管疾病发生率和死亡率逐年上升的趋势,推动我国心脑血管疾病死亡率拐点早日到来。


10年内发生动脉粥样硬化性心血管病(ASCVD)危险度评估(China参考文献:Yang X,et al. Predicting the 10-Year Risks of Atherosclerotic Cardiovascular Disease in Chinese Population: The China-PAR Project (Prediction for ASCVD Risk in China).Circulation. 2016 Nov 8;134(19):1430-1440.说明:1.对于10年风险达到高危或单个心血管病危险因素达到治疗起始值的个体,推荐进行经常性10年风险评估,每年评估1次,并与医生沟通,采取相应的临床治疗(Ⅰ类推荐,C级证据)。
2.对于35岁及以上存在心血管病危险因素的个体(如:高血压、糖尿病、血脂异常、超重或肥胖、吸烟等),推荐每1~2年进行1次10年风险评估(Ⅰ类推荐,C级证据)。
3.对于35岁及以上不存在心血管病危险因素的个体,应当密切关注自身健康状况,应每2~3年进行1次10年风险评估(Ⅱa类推荐,C级证据)。
4.对于20~34岁个体,应关注自身的心血管病危险因素,应考虑每3~5年进行1次10年风险评估(Ⅱa类推荐,C级证据)。
(四)终生风险评估年龄20~59岁且10年风险处于中、低危的成年人,可以考虑每3~5年进行1次终生风险评估(Ⅱb类推荐,C级证据)。
(五)风险等级划分1.心血管病10年风险分层:应用ChinaPAR模型,评估心血管病10年风险≥10.0%为高危,10年风险在5.0%~9.9%为中危,10年风险<5.0%为低危。
2.心血管病终生风险分层:应用China-PAR模型,评估心血管病终生风险≥32.8%为高危,<32.8%为低危。

动脉粥样硬化性心血管病(ASCVD)发病风险评估流程图一、前言ASCVD是一种由于动脉粥样硬化所引起的严重心血管疾病。
在庞大的患者群体中,如何鉴别高危人群并早期防治已经成为医学研究的焦点。
本文将详细介绍ASCVD发病风险评估的流程图范本,以供相关研究人员和临床医生参考。
二、基本信息受访者的基本信息包括:姓名、性别、年龄、身高、体重、吸烟史、糖尿病史、血压、血脂、家族史等。
这些信息将成为后续评估过程的基础。
三、评估指标ASCVD发病风险的评估指标主要包括年龄、性别、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、收缩压、糖尿病、吸烟、以及既往是否已经有了ASCVD的发作。
四、评估方法ASCVD风险评估主要采用美国心脏协会/ 美国心脏病学院(AHA / ACC)推荐的POOLED算法。
该算法基于大规模研究数据,精准评估患者的ASCVD风险。
五、ASCVD风险计算器根据受访者的基本信息和评估指标,将变量代入ASCVD风险计算器中进行计算,可以得到受访者的10年ASCVD发病风险预测值。
根据所得结果,可对患者进行进一步的分类管理。
六、ASCVD风险分类根据10年ASCVD发病风险预测值,可将受访者分为低风险(<5%)、中风险(5%~7.4%)、中高风险(7.5%~19.9%)和高风险(≥20%)四个等级。
不同等级的患者有不同的治疗方案。
七、管理策略对于不同风险等级的患者,采取相应的管理策略:低风险患者可实施生活方式干预,中高风险患者应采用药物治疗,高风险患者需要紧急治疗并有可能需要手术干预。
八、总结ASCVD风险评估是临床医生进行预防性干预的重要依据。
我们呼吁广大医生关注该领域的最新研究进展,加强相关知识的学习和实践,为患者提供更好的医疗服务。
想知道心血管病发病风险有多高,“ASCVD风险评估”告诉你潘柏申高血压、吸烟、血脂异常、糖尿病、超重与肥胖、身体活动不足、不合理饮食等都是患心血管疾病的重要危险因素。
如何对这么多的风险指标进行综合评判一直是多年来困扰医学界的重要问题。
1998年以来,欧美科学家们建立了Framingham风险积分、ATPⅢ指南、SCORE风险积分、ORISK积分、Reynold积分等多个评分系统,综合利用血糖、血脂、血压及生活习惯等临床数据来协助心血管疾病的发病风险评估。
不过,这类评分模型存在适用人群年龄范围较窄、对患者病史有限制、人种限制较大等缺点,在中国人群中的应用较为有限。
多年来,国内外发布的血脂异常防治指南的核心内容均包括动脉硬化性心血管疾病(ASCVD)发病总体危险的评估方法和危险分层的标准,但涉及的参数分层十分详细,评判与控制方案也很复杂,不利于临床应用及推广。
为解决这一问题,复旦大学附属中山医院检验科通过对十多年来检验大数据的综合统计分析,建立了一套适合中国人的ASCVD风险评估模型。
只要输入患者的生活习惯、家族史、用药史,以及血糖、血脂等数据,通过计算机系统对这些信息分别进行评分并代入大数据模型,即可得出患者10年内ASCVD的发病风险,并自动导出个性化的风险评估报告。
ASCVD风险评估报告分为四部分:临床特征、风险评估结果、个性化目标值和健康处方。
认真阅读这份报告,患者就能轻松获知自己ASCVD的患病风险及应当采取的防治措施。
临床医生也能够根据报告设定的个性化的血脂、血糖、血压控制目标,制订相应的药物治疗方案。
患者在门诊就诊时,由临床医生开具血脂、血糖等化验单,并记录患者身高、体重及相关病史信息。
随后,患者在检验科进行相关检查。
检测完成后,检验医师会将患者的相关临床信息及检验结果输入ASCVD风险评估模型中,由计算机进行评估与建模,最终得到一份个性化的ASCVD风险评估报告。
患者可以参照评估报告,在医生指导下进行针对性防治。