进展期全胃癌淋巴结清扫及胃切除范围
- 格式:pdf
- 大小:1.05 MB
- 文档页数:2

全胃切除术治疗胃癌临床疗效评价:胃癌全胃切除能活几年胃癌是人体消化系统常见的恶性肿瘤,其在我国发病率仅次于肺癌和肝癌,居第3位。
手术治疗是临床常用的方法,采用何种手术方式是外科研究的热点问题,本研究通过对胃癌患者的临床治疗情况进行观察和分析,现报告如下。
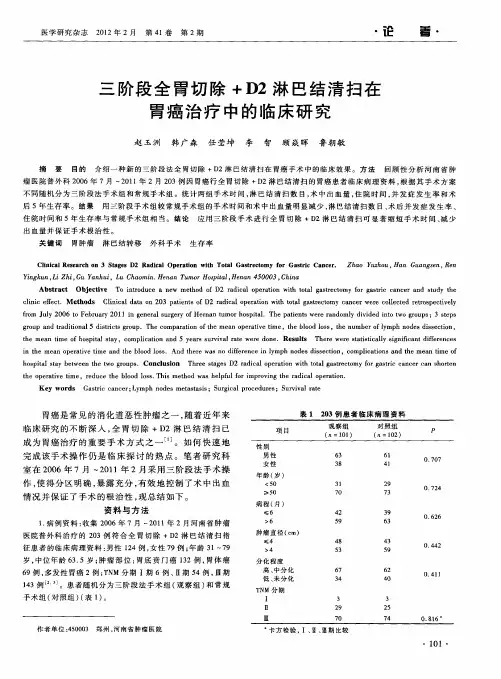
资料与方法2008年1月~2010年1月收治胃癌患者80例,男51例,女29例,年龄37~74岁,平均66.8±7.6岁,所有患者均经过上消化道钡餐,胃镜及组织病理学检查确诊为胃癌患者。
癌灶部位:胃体部26例,胃底部24例,贲门部30例,临床分期:T1N1M0期19例,T2N0M0期18例。
组织病理学分型:黏液腺癌9例,印戒细胞癌11例,腺癌60例。
80例患者均在知情同意的情况下参与本次调查。
治疗方法:患者采取根治性全胃切除术治疗,作上腹部正中切口,探查明确后延长切口,向上到达剑突并切除剑突,向下到达脐部,根据临床需要对其进行延长。
沿着横结肠对胃结肠韧带进行处理,到达肝曲和脾曲,并且掀起横结肠系膜的前叶和胰腺包膜,在幽门管的下方分离显露胃网膜右动静脉,将动静脉的根部切断、结扎。
在接近肝脏处将肝胃韧带切断,在幽门管上方分离,并且从根部切断、结扎胃右动静脉,分离幽门部之后切断,将十二指肠残端牢固闭合。
将脾胃韧带和胃短动脉进行分段切断和结扎,切断胃左动静脉根部,进行结扎,对胃后方和贲门食道下端进行游离。
将食道下段左右迷走神经切断,在贲门上部将食道切断,从而将全胃切除。
在切除过程中将相应部位淋巴结进行清扫,采用食道—空肠Roux-en-Y吻合术重建消化道。
观察指标:①观察胃癌患者手术的一般情况,术后生存率,术后并发症情况。
②观察胃癌患者的生活质量评分(QOL):通过对胃癌患者手术治疗前后的食欲、精神、睡眠、疲乏、疼痛、家庭理解配合及同事理解配合等12个方面进行评分,满分100分。
统计学处理:采用统计学软件SPSS12.0建立数据库,通过t 检验分析,P结果80例胃癌患者均行根治性全胃切除治疗,手术均顺利进行,围手术期死亡1例,均无吻合口瘘发生,术后肺部感染1例,1年生存率50例(71.4%),3年生存率30例(42.9%),术前生活质量评份60.3±10.6分,术后生活质量评分80.5±10.7分,差异有统计学意义(P讨论胃癌是我国常见的恶性肿瘤之一,其发病率和死亡率较高,由于胃癌发现即为中晚期,一般均失去了最佳的有效治疗时机。



众所周知胃癌在我国十分常见,然而胃癌还可分为不同的类型,不同类型的治疗措施各不相同。
早期胃癌是指局限而深度不超过粘膜下层的胃癌,且不论其有无局部淋巴结转移。
进展期胃癌深度超过粘膜下层,已侵入肌层者称中期,已侵及浆膜层或浆膜层外组织者称晚期。
胃癌可发生于胃的任何部位,半数以上发生于胃窦部、胃小弯及前后壁,其次在贲门部,胃体区相对较少。
一、具体形态分型胃的任何部位皆可发生胃癌,胃窦部最常见(48,8%~52.5%),大弯、小弯、前壁、后壁皆可受累,其次是贲门部(16.1%~20.6%),胃体部和累及全胃者相对较少(7%~16.6%)。
胃癌多为单发,少数也可多发。
胃癌发病起始于黏膜上皮层,多为单中心发生,少数为多中心发生。
后者也多因相距不远逐渐发展融合成一个癌灶,偶形成双癌。
癌灶逐渐发展,同时向水平方向和深层浸润和扩散,逐渐累及胃壁各层甚至周围脏器,也可通过多种途径转移。
病期早期对疗效和预后的影响很大。
按照胃癌侵犯胃壁的深浅,被分为早期胃癌和进展期胃癌。
侵犯深度不超过黏膜下层者称早期胃癌,侵至肌层者称中期胃癌,侵及浆膜及浆膜以外者称晚期胃癌,中、晚期胃癌合称进展期胃癌。
(1)早期胃癌:是指癌组织局限于胃黏膜或黏膜下层的胃癌,不论其有无淋巴结转移。
它的最大直径一般在5cm以下,直径小于1cm的称小胃癌,小于0.5cm称微小胃癌。
原位癌是指未突破固有膜的癌肿也属早期胃癌,但难于识别。
①日本早期胃癌分型:1962年日本早期胃癌大体形态分为3型:隆起型、浅表型和凹陷型。
A、隆起型(Ⅰ型):肿瘤表面呈结节状隆起或息肉状,边界清楚,高出周围黏膜约2倍以上。
B、表浅型(Ⅱ型):肿瘤表面高低和周围黏膜差别不甚大,癌灶较平坦,无明显隆起和凹陷,依其隆起或凹陷的程度又分3个亚型。
表浅隆起型(Ⅱa):肿瘤隆起高度不超过周围黏膜厚度的2倍。
表浅平坦型(Ⅱb):癌灶和周围黏膜同高。
表面无隆起或凹陷。
表面凹陷型(Ⅱc):癌灶较周围黏膜稍凹陷,侵犯深度不超过黏膜厚度。

胃癌淋巴结清扫标准
肿瘤外科
胃癌淋巴结清扫标准
一、适应证
1、胃癌病理证实。
2、淋巴结活检未发现恶性细胞者,或病理活检示肿瘤细胞样的淋巴结电镜微切未发现恶性细胞者。
3、体表淋巴结明显肿大者,经核磁复查示淋巴结转移灶未发现肿瘤细胞者。
二、操作步骤
(一)全胃切除后,依次清除膈及胃底周围淋巴结:
1、有淋巴结袖状窦的膈的,从余膈及节支分叉处切断,将淋巴结袖状窦拉出,淋巴结连同膈开放一起摘取,检查后放回余膈;
2、有淋巴结连线的肠系膜,切断淋巴结,拉出淋巴结,淋巴结连同肠系膜开放一起摘取,检查后放回;
3、其它淋巴结,从胃底及腹壁切出,放入盘中,检查后放回。
(二)钩状及十二指肠吻合口周围淋巴结清扫。
1、钩状及十二指肠吻合口前后楔形淋巴结:在收口时拆开钩状及十二指肠吻合口,将前、后楔形淋巴结拉出,切除,检查后放回;
2、钩状及十二指肠吻合口中发现肿大淋巴结者,将其拉出,切除,检查后放回。
(三)空肠腹壁及胃颈袋周围淋巴结清扫:
1、将腹壁依次打开,检查及摘除腹壁各淋巴结;
2、将空肠及游离的胃瓣分别拉出,依次检查及摘除淋巴结;
3、发现肿大的淋巴结,从颈部拉出,切开常开腹,摘取淋巴结,检查后放回;
4、发现胃颈袋肿大淋巴结者,将其拉出,切除,检查后放回。
三、淋巴结摘取原则:
1、以安全为原则,保留最少的腹肌组织;
2、癌症淋巴结摘取的“盲目地”:以腹壁、空肠、胃颈袋、胃底、肺窝及胸膜等周围的淋巴结为主,不能仅摘取疑似恶性的淋巴结;
3、保留腹壁等走血良好的淋巴结。


胃癌扩大根治切除手术扩大根治切除手术是针对治疗进展期胃癌的一般性根治术而言,扩大切除包括两方面的内容:淋巴结的清扫范围超过标准D2手术标准,联合切除胃以外组织或器官。
来自★西安国医肿瘤医院★研究人员的报告:1.淋巴结的扩大切除近年来,为了提高进展期胃癌的疗效,常常对Ⅲ、Ⅳ期胃癌实施淋巴结扩大清除术(D3、D4术式)。
清除包括肝十二指肠韧带、肠系膜上动脉、腹主动脉旁、甚至包括膈肌及纵隔淋巴结,虽然上述部位淋巴结的转移率并不高,存在转移的病例疗效很差,但有不少文献报道在腹主动脉旁淋巴结有转移的病例中实行此手术后仍然有15%以上的5年生存率。
腹腔动脉旁的神经结常难与淋巴结鉴别,因此在淋巴结扩大清除时常容易将该部位的神经结一并切除,从而导致患者发生腹泻、腹痛及营养不良等并发症。
腹主动脉旁淋巴结的解剖学分类以腹主动脉周围为主体,以左肾静脉下缘为界分为16a 和16b。
其中膈肌裂孔至腹腔动脉根部上缘之间为16al,腹腔动脉根部上缘至左肾静脉下缘之间为16a2。
左肾静脉下缘至肠系膜下动脉根部上缘之间为16b1,肠系膜下动脉根部上缘至腹主动脉髂血管分叉处之间为16b2。
在进展期胃癌中,腹主动脉旁淋巴结的转移集中在16a2和16b1两个区。
目前对于D4手术的适应证仍然有分歧,一般认为在手术中发现有腹主动脉旁淋巴结有转移时,已经不适台行这种手术。
5年生存以上者,绝大部分仅仅是此组淋巴结有手术后病理检查才能检出的亚临床转移。
因此有人认为,已经有第二站淋巴结转移并且侵出浆膜的进展期胃癌才适合这种手术。
有下列情况时,在施行D2或D3术的基础上,可合并清扫腹主动脉旁淋巴结:①癌浸润深度≥S1者;②N1或N2有转移者;③腹主动脉旁淋巴结有转移,但无肝脏、腹膜等远处转移者。
此外,还要求术者具有施行D2、D3术的熟练技能,患者一般状况良好,以保证手术安全。
此手术刨面大、难度高,血管损伤、术后腹腔出血和乳糜漏等并发症的发生率高。
目前不宜普遍推广,建议在有条件的医院开展。

手术记录:全胃切除术
术前及术后诊断:
患者被诊断为进展期胃癌,经过病理学检查,确认为胃窦部溃疡型癌。
术前影像学检查显示,肿瘤已侵犯胃壁深层,并存在淋巴结转移的可能。
手术方式:
全胃切除术是此次手术的主要方式。
在手术中,医生将切除整个胃部,包括胃体、胃窦和幽门等部位。
同时,医生将进行淋巴结清扫,以尽可能清除体内的癌组织。
麻醉方式:
患者被给予全身麻醉和气管插管,使患者处于深度麻醉状态,并保证呼吸道畅通。
手术经过:
在手术中,医生首先进行腹部切口,然后进入腹腔。
通过仔细的分离和结扎,医生完整地切除了整个胃部,并清扫了相关的淋巴结。
在手术中,医生使用了先进的手术技术和仪器,如超声刀和能量平台等,以减少手术创伤和出血。
术后注意事项:
术后,患者需要在医院接受一定时间的康复治疗。
医生建议患者在术后早期开始进行适度的运动和呼吸锻炼,以促进身体恢复。
同时,医生还建议患者保持良好的饮食和生活习惯,加强自身免疫力,防止感染和并发症的发生。

胃癌手术的全胃切除与胃大部切除
★西安国医肿瘤医院★专家说国内外部分学者主张:进展期胃癌要行全胃切除,理由是全胃切除可消除局部复发的温床,同时可更好地清除责门左及责门右两组淋巴结。
目前大多数人更趋向于认为,肿瘤位于胃底及中1/3胃体,BorrmannⅣ型是全胃切除的适应证。
有人认为,全胃癌应行全胃切除,具体应按以下标准选择病例:
①癌肿侵犯淋巴结2个区域以上,淋巴结第二站转移者;
②胃癌呈浸润型生长接近胃壁的一半;
③癌肿局限于1个区,但其他区有癌前病变,如萎缩性胃炎,并有重度不典型增生;
④多灶,主癌灶及副癌灶分别位于胃的远近两端者;
⑤侵及整个小弯的胃癌。
胃切除的范围一般切线距癌肿边缘应不少于6cm,幽门侧包括3cm十二指肠即可,责门侧应在贲门上食管2cm。
一些随机研究证实:全胃切除和胃大部切除对病人生存期无明显影响,因此另一些意见认为,胃大部切除足以达到根治目的。
欧洲的部分国家坚持认为全胃切除比胃大部切除能较好地控制局部复发,在他们的胃癌手术中,全胃切除占70%,而日本胃癌手术中,全胃切除仅占30%,这也可以间接提示西方国家近端胃癌发病率较高。
术中冰冻切片检查近端切缘阴性还是阳性,是近端胃癌手术的重要原则,有时需反复切除食管下端,以确保切缘阴性。

进展期远端胃癌D2、D2+根治术中淋巴结清扫的规范化(附62例报告)发表时间:2013-01-04T14:24:08.123Z 来源:《中外健康文摘》2012年第41期供稿作者:秦建华1 努尔旦1 崔智文1 谭嘉梦2 [导读] 探讨进展期远端胃癌淋巴结3站转移率,以规范化指导D2、D2+根治术中淋巴结清扫的正确方法。
秦建华1 努尔旦1 崔智文1 谭嘉梦2(1新疆伊宁市伊犁州新华医院普通外科 835000;2新疆奎屯市伊犁州奎屯医院急诊外科 833200)【摘要】目的探讨进展期远端胃癌淋巴结3站转移率,以规范化指导D2、D2+根治术中淋巴结清扫的正确方法。
方法回顾性总结2003年1月~2011年1月期间我院收治的进展期远端胃癌患者62例,分析其淋巴结转移特点及其D2、D2+根治术手术关联。
结果存有第Ⅰ站淋巴结转移例数49例,占79.03%;第Ⅱ站淋巴结转移例数17例,占27.42%。
肿瘤的胃壁浸润深度pT、区域淋巴结转移站数及pN个数和Borrmann分型成为重要的预后指标,中pT、pN最为重要;全组病人3年总生存率为56.45%(35/62),死亡27例,其中pT4、pT3、pN3、pN2、BorrmannⅢ、Ⅳ型病人占绝对大多数。
结论进展期远端胃癌外科治疗以D2淋巴结清扫范围较合理,随着pT、pN分期偏晚,区域淋巴结转移站数和个数依次增加,其预后一定出现渐差的趋势。
其次须权衡利弊,谨慎把握D2+PAND。
【关键词】远端胃癌 D2 PAND现代医学中,由于医疗技术的进步和发展已经达到相当高的水平,手术方法的改进,往往不可能带来疗效的巨大差别,通常只轻微提高生存率;或生存率无改变,只是生活质量有所提高。
因此有必要控制外部影响因素来确定疗效,这方面在外科领域显得特别重要,但又特别困难。
淋巴结转移是影响胃癌预后的重要因素,合理的淋巴结清扫范围是胃癌根治术的关键步骤[1]。
因此,本文回顾性总结2003年1月~2011年1月期间我院收治的进展期远端胃癌患者62例,旨在提高对淋巴结清扫的规范化。
外科学题探讨胃癌手术的淋巴结清扫范围胃癌是一种常见的恶性肿瘤,手术是治疗胃癌的主要方式之一。
在胃癌手术中,淋巴结清扫是一个重要的步骤,它不仅有助于减少术后复发和转移的风险,还能提供更准确的临床分期信息。
在本文中,我们将探讨胃癌手术中淋巴结清扫的范围。
在胃癌手术中,淋巴结清扫的目的是将已受侵犯或可能受到侵犯的淋巴结彻底切除,以防止癌细胞的扩散。
具体的清扫范围取决于胃癌的位置、术前的临床分期、淋巴结的分布情况等因素。
根据国际上的共识,胃癌的淋巴结清扫范围主要包括以下几个方面:1. 根据胃癌的分期,确定清扫范围:根据术前的临床分期,可以确定淋巴结清扫的范围。
对于早期胃癌,主要清扫胃底部和胃体部的淋巴结;对于晚期胃癌,需要清扫更广泛的淋巴结,包括胃底部、胃体部以及胃窦部和幽门附近的淋巴结。
2. 根据胃癌的解剖学位置,确定清扫范围:胃癌的位置不同,淋巴结的分布也会有所不同。
例如,贲门部胃癌的淋巴结清扫范围需要包括贲门旁淋巴结和左右腹主动脉旁淋巴结;幽门部胃癌的淋巴结清扫范围需要包括幽门远侧淋巴结和胃窦部淋巴结。
3. 根据淋巴结转移的风险,确定清扫范围:淋巴结的转移是胃癌术前影像学评估的重要指标。
如果淋巴结转移的风险较低,可以选择较小范围的清扫;如果淋巴结转移的风险较高,需要进行更广泛的清扫。
不同于淋巴结清扫范围的确定,淋巴结清扫的方式也有所不同。
常见的清扫方式包括传统开放手术和腹腔镜手术。
相比传统开放手术,腹腔镜手术在淋巴结清扫中具有更小创伤、更快康复等优势,但其适应症和操作技术仍需谨慎选择。
总之,胃癌手术中的淋巴结清扫是一个重要的步骤。
根据胃癌的分期、位置和淋巴结转移风险等因素,确定合适的清扫范围对于提高手术治疗效果至关重要。
虽然淋巴结清扫会增加手术的难度和风险,但在经验丰富的外科医生的操作下,可以确保清扫彻底、有效,从而提高胃癌患者的生存率和生活质量。
在未来,随着技术的不断创新和改进,胃癌手术中淋巴结清扫的范围和方式可能会进一步优化。
胃癌的手术切除范围与淋巴结清扫胃癌是一种常见且具有高发病率的恶性肿瘤,对于早期胃癌患者,手术切除是最主要的治疗方式。
手术切除的范围和淋巴结清扫的程度对于患者的生存率和预后有着重要的影响。
本文将就胃癌的手术切除范围和淋巴结清扫,进行详细的讨论和介绍。
一、胃癌手术切除范围胃癌手术切除的范围主要包括胃体部分或全部的切除,以及涉及到的周围组织或器官的切除。
根据国际公认的标准,胃癌手术切除分为三种类型:D1切除、D2切除和D3切除。
1. D1切除D1切除是指仅仅切除胃的一部分,通常包括癌肿及其周围的一层浸润性黏膜,同时清除胃周围淋巴结。
这种切除方式适用于早期胃癌,即肿瘤仅限于黏膜和浸润性黏膜层,且未扩散到深层组织和淋巴结的情况。
D1切除手术对于早期胃癌的治愈率较高,术后并发症较少。
2. D2切除D2切除是目前广泛应用于胃癌治疗的手术方式,其切除范围较D1切除更广泛,对胃体的切除更彻底。
D2切除包括胃体部分或全部的切除,同时清除胃周围的淋巴结以及幽门、脾脏、胰腺、肝门、胃下总动脉等器官和组织的切除。
D2切除手术能够更有效地清除淋巴结,减少胃癌的残留和复发,提高患者的生存率。
3. D3切除D3切除是对D2切除的进一步扩展,它还包括更广泛的幽门、胰腺、脾脏切除以及对腹膜后淋巴结的清扫。
D3切除是一种较为复杂且具有高风险的手术方式,适用于胃癌侵犯周围器官或腹腔广泛转移的情况。
这种切除方式能够更全面地清除癌细胞,但同时也带来了更多的手术风险和并发症。
二、淋巴结清扫的意义胃癌的术前或术后淋巴结清扫是一项重要的手术步骤,它的主要目的是清除肿瘤转移的淋巴结,以减少术后复发和转移的可能性。
淋巴结清扫也有助于评估肿瘤的分期和预测患者的预后。
1. 淋巴结清扫的类型根据淋巴结清扫的范围和程度,可以将其分为标准淋巴结清扫和扩大淋巴结清扫。
标准淋巴结清扫通常包括对胃周围的25个以上淋巴结进行清扫,以及幽门、脾门和胃下总动脉周围的淋巴结清扫。
腹腔镜下全胃切除联合D2淋巴结清扫术治疗进展期胃癌临床观察井文玺;周宗航;杨建华;毛成银【期刊名称】《中国医学工程》【年(卷),期】2018(026)009【摘要】目的探究腹腔镜下全胃切除联合D2淋巴结清扫术治疗进展期胃癌的临床效果.方法选择2015年3月-2017年1月在该院行手术治疗的进展期胃癌患者72例,随机将所有患者分为两组,各36例.观察组行腹腔镜下全胃切除联合D2淋巴结清扫术,对照组行开腹全胃切除术联合D2淋巴结清扫术,比较两组患者手术相关指标、术后恢复情况、住院费用及并发症发生情况.结果与对照组相比,观察组术中出血量、术后并发症发生率较低,首次进食时间、住院时间及肠胃功能恢复时间较短,手术时间较长,差异具有统计学意义(P<0.05);两组住院费用、淋巴结清扫数目相比,差异无统计学意义(P>0.05).结论进展期胃癌采用腹腔镜下全胃切除联合D2淋巴结清扫术治疗效果确切,可减轻机体创伤性,降低并发症发生率,利于患者术后快速康复,且不增加患者家庭经济负担.【总页数】3页(P104-106)【作者】井文玺;周宗航;杨建华;毛成银【作者单位】河南省临颍县人民医院,漯河临颍462600;河南省临颍县人民医院,漯河临颍462600;河南省临颍县人民医院,漯河临颍462600;河南省临颍县人民医院,漯河临颍462600【正文语种】中文【中图分类】R735.2【相关文献】1.腹腔镜下全胃切除与开腹全胃切除分别联合D2淋巴结清扫治疗进展期胃癌的临床疗效比较 [J], 李铮宇;黄俊;黄俊明2.腹腔镜与开腹全胃切除联合D2淋巴结清扫术治疗进展期胃癌的疗效比较 [J], 校智祥;赵刚;唐元明3.开腹与腹腔镜全胃切除联合D2淋巴结清扫术治疗中上部进展期胃癌近期效果比较 [J], 刘进学; 吴刚4.腹腔镜全胃切除联合D2淋巴结清扫术治疗进展期胃癌的疗效 [J], 李荣庚; 章红权; 曾志华5.腹腔镜全胃切除联合D2淋巴结清扫术治疗进展期胃癌患者的临床疗效分析 [J], 王林刚因版权原因,仅展示原文概要,查看原文内容请购买。