岛叶胶质瘤
- 格式:ppt
- 大小:993.50 KB
- 文档页数:18




大脑半球岛叶病变的临床特点及其治疗首都医科大学附属北京天坛医院神经外科王磊一、解剖岛叶(Insula)是大脑半球的五大脑叶之一,又称第5脑叶,属于边缘系统的一部分。
种系发生上属于旧皮质,在禽类比较发达,主要与嗅觉觅食有关。
在人类,岛叶主要与内脏感觉有关,随着新皮质成分的增多,其重要性逐渐降低,加上颞叶的前移形成了外侧裂,使岛叶位于外侧裂的底面完全被额、顶、颞叶等掩盖。
在大脑半球的表面并不能直接看到岛叶,而是要将额盖、顶盖切除并将颞叶牵开才可见到。
岛叶外观呈三角形岛状。
长约4.9~5.6 cm , 宽约2.5~3.4cm , 平均范围约5.2 ×2.9cm,左侧岛叶略大于右侧。
岛叶周围以未封闭的三角形的岛环状沟与额、顶、颞叶分界;岛环状沟的开口位于岛叶的尖端,即岛阈。
岛叶表面借岛中央沟分为前后两部分。
前份包括2~3个岛短回,后份包括2个岛长回。
额叶、颞叶、顶叶覆盖在岛叶上的部分称为岛盖。
岛叶的血液供应均来自大脑中动脉。
尸体解剖显示供应岛叶皮质的动脉,即岛叶动脉,平均约有96条(77~112条),平均直径0.23mm (0.1~0.8mm)。
其中绝大部分起自大脑中动脉的M2段,在岛中央沟处血供最为丰富。
岛叶动脉中来自M1段的只有1~6条,且主要供应岛阈处。
大脑中动脉M3段主要供应岛盖的内侧面。
岛叶的深面由浅及深依次为:最外囊、屏状核、外囊、壳核、苍白球、内囊、尾状核及背侧丘脑。
二、临床特点(一)症状岛叶虽然在解剖上主要与内脏感觉有关,但对于岛叶病变的患者其主要症状是以各种类型的癫痫为主。
Yarsargil 报道的57例岛叶病变中,77%的患者表现癫痫症状,其中80%为部分型发作;国外其他作者报道以癫痫为主要症状的占77%~100%,平均在80%左右。
国内王磊报道岛叶病变患者以癫痫为首发症状的占96.7%,个别患者表现为记忆力下降。
岛叶病变以癫痫为主要症状是由其特殊的解剖位置决定的。
岛叶与海马紧密相邻,而后者又是全脑中最容易发生癫痫的部位,各种刺激性因素如肿瘤压迫、炎症、变性等均可以导致海马异常放电而引起癫痫发作。




高级别岛叶胶质瘤患者的围术期护理魏梦妮【摘要】目的总结10例高级别岛叶胶质瘤患者围术期的临床护理要点.方法对10例岛叶胶质瘤患者在全身麻醉下经侧裂行肿瘤切除术,术前做好患者的心理护理及术前准备;术后保持呼吸道通畅、密切观察病情及生命体征变化,做好癫痫的防护、术后语言障碍及肢体障碍的护理.结果术后2例死亡,8例存活.随访6~15个月,2例肿瘤复发再次手术,6例无复发,其中2例遗留偏瘫、失语,4例神经功能有不同程度恢复,患者生活能自理.结论术前做好心理护理,术后加强相应并发症的专科护理能有效地提高患者术后的康复质量,促进早日康复.【期刊名称】《护理学杂志》【年(卷),期】2016(031)024【总页数】2页(P43-44)【关键词】岛叶胶质瘤;高级别;神经功能障碍;语言功能障碍;癫痫;围术期护理【作者】魏梦妮【作者单位】长江航运总医院/武汉脑科医院神经外科一病区湖北武汉,430010【正文语种】中文【中图分类】R473.6岛叶属于边缘系统的一部分,与自主神经功能、前庭功能和语言功能关系密切,构成了介于旧皮质和新皮质之间的一个解剖学、细胞学和功能学界面[1]。
岛叶位于外侧裂深面,被额颞顶叶所掩盖,一些重要结构,如基底节、丘脑和内囊都位于岛叶皮质内。
岛叶和岛叶下区域的这种复杂的神经和血管解剖结构,及手术后神经系统功能缺陷这一附加风险,使岛叶胶质瘤的切除手术充满挑战[2-4]。
临床岛叶胶质瘤以低级别肿瘤多见,高级别胶质瘤相对较少。
由于岛叶的特殊位置及恶性胶质瘤的生长特点,使岛叶高级别胶质瘤的手术治疗更加困难。
我院2010~2015年对10例高级别岛叶胶质瘤患者行肿瘤切除术,配合积极有效的护理措施,取得较好的临床治疗效果,护理报告如下。
1.1 一般资料 10例患者中男7例、女3例,年龄19~52岁,平均35.4岁,病程2周至5年,平均16.0个月。
临床表现均以中枢神经系统损伤症状为主,其中,以头晕、头痛伴不同程度的肢体麻木、肌力减弱或偏瘫6例,同时伴失语2例;癫痫发作4例,其中,精神运动性发作3例,癫痫大发作1例。

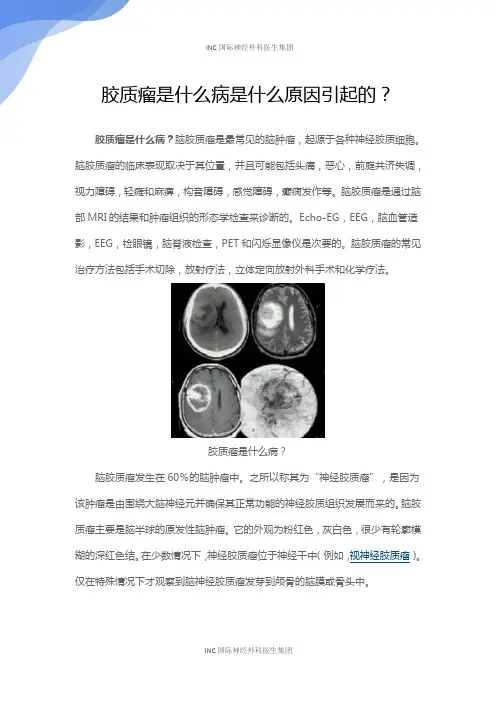
胶质瘤是什么病是什么原因引起的?胶质瘤是什么病?脑胶质瘤是最常见的脑肿瘤,起源于各种神经胶质细胞。
脑胶质瘤的临床表现取决于其位置,并且可能包括头痛,恶心,前庭共济失调,视力障碍,轻瘫和麻痹,构音障碍,感觉障碍,癫痫发作等。
脑胶质瘤是通过脑部MRI的结果和肿瘤组织的形态学检查来诊断的。
Echo-EG,EEG,脑血管造影,EEG,检眼镜,脑脊液检查,PET和闪烁显像仪是次要的。
脑胶质瘤的常见治疗方法包括手术切除,放射疗法,立体定向放射外科手术和化学疗法。
胶质瘤是什么病?脑胶质瘤发生在60%的脑肿瘤中。
之所以称其为“神经胶质瘤”,是因为该肿瘤是由围绕大脑神经元并确保其正常功能的神经胶质组织发展而来的。
脑胶质瘤主要是脑半球的原发性脑肿瘤。
它的外观为粉红色,灰白色,很少有轮廓模糊的深红色结。
在少数情况下,神经胶质瘤位于神经干中(例如,视神经胶质瘤)。
仅在特殊情况下才观察到脑神经胶质瘤发芽到颅骨的脑膜或骨头中。
脑胶质瘤通常为圆形或梭形,其大小范围从直径2-3毫米到大苹果的大小不等。
在大多数情况下,脑胶质瘤的特征是生长缓慢且没有转移。
然而,与此同时,其特征在于浸润性生长如此显着,以致即使借助显微镜也不能总是发现肿瘤和健康组织的边界。
通常,脑胶质瘤伴有周围神经组织的变性,这通常导致神经功能缺损的严重程度与肿瘤大小之间的差异。
胶质瘤病因推测从1938年至今,有记录的报道中,只出现过约67例脑部胶质瘤和脑膜瘤同时发生的病例,在无既往放射治疗史或无晶状体眼混浊的患者中,这两种组织学上不同的肿瘤发生“碰撞”的情况极为罕见。
目前已知的脑部胶质瘤病因大部分来自于基因突变,在该病例中,遗传因素也被研究人员认为在碰撞脑膜瘤和胶质瘤的发生发展中起作用。
在14号染色体的长臂上发现了一个脑膜瘤相关的抑癌基因,这种基因在临床侵袭性脑膜瘤中通常是失活的,被鉴定为N-myc下游调节基因2(NDRG2)。
2005年的一项研究发现,该基因在胶质母细胞瘤组织中被抑制,但在正常脑组织中表达。

岛叶胶质瘤手术策略脑胶质瘤诊疗中心江涛岛叶是所有大脑脑叶中唯一隐藏在脑组织内部的高度发达的脑结构,位于外侧裂深部。
Zentner提出岛叶是旁边缘三联体(岛叶-额盖-颞极)的中心,构成一个介于旧皮质和新皮质之间的解剖学和功能学界面。
岛叶功能复杂,目前认为与内脏感觉及运动、前庭功能和语言功能相关,在高级认知领域的功能界定也在逐步深入,如成瘾依赖、奖惩博弈及记忆等。
由于岛叶位置深在,尤其是被表面的额颞顶叶构成的岛盖和大脑中动脉主干和分支构成的血管墙所包绕,岛叶原发性肿瘤的切除对于神经外科医师来说仍然是一个挑战。
1.解剖切除岛叶胶质瘤同时降低手术致残率,需要详尽了解岛叶及侧裂结构的解剖知识。
1.1 岛叶皮层及皮层下结构岛叶形呈三角锥形,位于外侧裂深部,长约4.9~5.6cm,宽约2.5~3.4cm,左侧岛叶略大于右侧。
皮质与周围脑叶以前环岛沟、上环岛沟和下环岛沟分界,区分眶额盖、额顶盖及颞盖。
上环岛沟与前、后环岛沟的交点分别为前、后岛点。
岛中央沟在大多数岛叶中可清楚辨别,可看作为中央沟向前下斜行的延续,以岛中央沟为界分为一较大的前岛叶和一较小的后岛叶,前岛叶主要由三个主要岛短回(前、中、后),副岛回和岛横回组成,前岛与额叶相联系;后岛主要由前岛长回及后岛长回组成,与颞叶联系紧密。
岛叶前下方前岛长回末端与眶后回之间约(18±0.57)mm宽的皮质部分称为岛阈(1imen insulae),是大脑中动脉进入岛叶表面的入口。
前岛叶融合成锥形皮质的顶点称为岛顶(insular apex),是距离脑表面最近的部分,距外侧裂表面平均约(12±0.72)mm(见图1)。
岛叶内面与纹状体及丘脑解剖关系紧密,由浅入深分别为屏状核、外囊、壳核、苍白球、内囊、尾状核及丘脑等重要结构。
岛叶通过“U”形纤维及相关皮质下纤维束与周围脑叶联系,胶质瘤也主要通过此途径进行播散。
其深面行经的主要纤维束有上、下额枕束,沟束及上、下纵束等重要神经传导束。
胶质瘤二级最长存活记录当被诊断出患有胶质瘤,患者或其家人最关注一个问题就是患者的生存期,换句话说,还能活多久。
综合国内外案例,通常来说,胶质瘤患者的生存期因肿瘤的性质、类型和等级,以及患者的年龄、确诊的阶段、治疗方案的选择、患者的精神和身体健康状况而异。
从现有的记录来看,术后胶质瘤患者生存期最长已经可达10年以上,如果是低级别胶质瘤中位生存期一般在8年到10年之间,文献报道有偏良性的胶质瘤患者经过治疗存活26年的,三级以上中位生存期在15个月到17个月之间,大多数胶质母细胞瘤患者生存期不超过2年,即为短期生存;只有极少数可存活3或5年以上,为长期生存。
低级别胶质瘤特别是一级的胶质瘤,一般认为是偏良性的,一级胶质瘤早期的时候治疗难度不大,治疗效果较明显,并且存活率非常高,存活时间可以达到10年到几十年。
如果通过手术能够完整的切除,有可能会达到治愈,实现长久生存。
据统计,一级胶质瘤患者术后三年生存率高达87.25%。
二级胶质瘤中,例如弥漫性星形胶质瘤WHOⅡ级,经过正规的手术、放疗、化疗,一般患者的生存期可已达5-10年之久。
某些类型胶质瘤的病人,比如少突星形细胞胶质瘤患者,术后最长则可能活10年以上,甚至有存活十四年到十五年以上的。
对于良性肿瘤,采用手术完全切除,病人的存活率较高,如果在早期的时候能够尽早治疗,一般能够延长存活的时间。
据统计,二级胶质瘤患者术后三年生存率为55.09%。
没有突变的三级胶质瘤患者平均生存期是2-3年,存在idh突变的三级平均生存期是3-5年,而存在突变且1p19q同时缺失的间变少突胶质瘤患者平均生存期是4-9年,四级胶质瘤的患者生存期最短。
胶质瘤中,恶性程度极高、凶险程度极高、治疗难度极大的一种就是多形性胶质母细胞瘤(GBM)。
在没有任何治疗的情况下,典型的胶质母细胞瘤患者的生存期通常被认为是3个月左右,这是指那些患有不能手术的肿瘤并且病得无法接受放疗或化疗的人。
而在接受手术、化疗和放疗的人群中,胶质母细胞瘤患者的中位生存期为15~16个月,意味着对于4级胶质母细胞瘤患者,平均生存期约为一年。
胶质瘤病理诊断标准全文共四篇示例,供读者参考第一篇示例:胶质瘤是一种常见的脑部肿瘤,起源于星形细胞或神经胶质细胞,通常病理上表现为恶性。
其病理诊断标准对于患者的治疗和预后都至关重要。
在临床实践中,胶质瘤的病理诊断主要依赖于病理学家对组织标本的细致观察和评估,同时结合免疫组化染色和分子生物学检测,以得出准确的诊断。
关于胶质瘤的病理诊断标准,主要包括以下几个方面:一、组织学形态特征胶质瘤的组织学形态特征是病理学家最常用的诊断依据之一。
在显微镜下观察,胶质瘤的细胞呈星形或梭形,胶质细胞核大而异形,胞浆丰富,胶质纤维增生明显。
胶质瘤的增生呈现不规则状,可形成明显的网状结构或血管模拟,伴有炎症细胞浸润等特征,并且通常具有高度核分裂活性。
二、免疫组化染色免疫组化染色在胶质瘤的病理诊断中扮演着重要的角色。
通过对肿瘤标本进行多种抗体染色,可以检测特定的蛋白质在肿瘤组织中的表达情况。
常用的标记物包括GFAP(神经胶质纤维酸性蛋白)、Ki-67(增殖细胞核抗原)和p53等。
阳性GFAP染色结果表明肿瘤起源于星形胶质细胞,Ki-67阳性率高则提示肿瘤增殖活性明显,p53过表达则可提示肿瘤的恶性程度。
三、分子生物学检测近年来,分子生物学检测在胶质瘤的病理诊断中越来越受到重视。
通过检测肿瘤细胞的基因突变、染色体异常或表达水平,可以为病理诊断提供更为准确的依据。
经典的例子包括IDH(异柠檬酸脱氢酶)基因突变和MGMT(O6-甲基化鸟嘌呤-DNA-甲基转移酶)基因甲基化状态等。
IDH突变通常出现在低级别胶质瘤中,而MGMT甲基化状态则与对放疗药物的敏感性密切相关。
胶质瘤的病理诊断标准是一个综合性的过程,需要结合组织学形态特征、免疫组化染色和分子生物学检测等多方面信息,以得出准确的诊断结果。
随着医学科技的不断进步和发展,相信未来会有更多更准确的病理诊断方法出现,为胶质瘤患者的治疗提供更为精准的指导。
希望通过科学家和医生的共同努力,未来能够更好地控制和治疗这种疾病,为患者的健康保驾护航。
胶质瘤病理学特点-概述说明以及解释1.引言1.1 概述胶质瘤是一种常见的中枢神经系统肿瘤,起源于胶质细胞,是导致严重神经系统疾病和死亡的主要原因之一。
胶质瘤病理学特点是指在组织学和细胞学层面上观察到的一系列特殊特征和变化。
在组织学上,胶质瘤的特点主要包括瘤细胞的异常增殖和浸润性生长。
与正常的脑组织相比,胶质瘤细胞数量增多,并且排列紧密。
此外,胶质瘤细胞的胞质核比率高,细胞核具有异型性,即形态和大小不一致。
瘤细胞常常形成集结体、索状结构和囊腔等特征,交织在胶质纤维网中。
在瘤组织中还可能存在瘤周血管增生、坏死和出血等变化。
从细胞学上观察,胶质瘤细胞具有高度异质性。
不同于正常神经细胞具有特定的神经元功能和形态特征,胶质瘤细胞在形态和功能上呈现出明显的异常和多样性。
胶质瘤细胞常常失去正常胶质细胞的限制性生长特性,导致无控制地增殖和扩散。
此外,胶质瘤细胞的细胞质内含有丰富的颗粒物质,如胶质纤维和胶质结节等。
胶质瘤病理学特点的研究对早期诊断、治疗和预后评估具有重要的临床价值。
通过观察和分析组织学和细胞学的特点,可以确定胶质瘤的类型、分级和预后。
病理学特点还可以指导临床医生选择合适的治疗方案,如手术切除、放疗和化疗等。
此外,对胶质瘤病理学特点的深入理解还有助于揭示胶质瘤发生发展的分子机制和预测治疗效果。
尽管我们已经取得了一些关于胶质瘤病理学特点的重要发现,但仍有许多问题需要进一步研究和探索。
未来的研究应该致力于深入了解胶质瘤细胞的分子特征和致病机制,为个体化治疗提供更好的基础。
此外,研究人员还应该积极探索新的治疗策略,并通过病理学特点的发现和应用,不断改进胶质瘤的诊断和治疗效果。
综上所述,胶质瘤病理学特点在胶质瘤的诊断、治疗和预后评估中具有重要的作用。
通过深入研究和理解胶质瘤的组织学和细胞学特点,我们可以为患者提供更准确和有效的个体化治疗。
未来的研究将进一步揭示胶质瘤的分子机制,并进一步改善胶质瘤的治疗效果。