自发性气胸的临床治疗指南2018版解读
- 格式:ppt
- 大小:893.50 KB
- 文档页数:7


自发性气胸临床路径标准住院流程一、适用对象:第一诊断为自发性气胸(ICD-10:J93.0–J93.1)。
二、诊断依据:根据《临床诊疗指南一呼吸病学分册》(中华医学会编著,人民卫生出版社)1、症状:胸痛、呼吸困难、刺激性咳嗽。
2、体征:患侧呼吸音减弱、叩诊呈鼓音或过清音、气管向健侧移位。
3、影像学检查:X线胸片检查见气胸线,肺组织受压。
三、选择治疗方案的依据:根据《临床诊疗指南一呼吸病学分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范一呼吸病学分册》(中华医学会编著,人民军医出版社)1、一般治疗:吸氧、对症。
2、胸腔穿刺或闭式引流。
3、病因治疗。
四、标准住院曰为 8 天五、进入路径标准:1、第一诊断必须符合自发性气胸(ICD-10:J93.0—J93.1)疾病编码。
2、当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
六、入院后第1-3天:1、必需的检查项目:(1)血细胞分析+凝血4项、尿液分析+尿沉渣分析、大便常规+OB;(2)住院常规生化;(3)胸部正侧位片、心电图。
2、根据患者情况进行:胸腔超声、胸部CT、心脏酶学、血气分析、D一二聚体等。
七、治疗方案:1、氧疗及对症治疗。
2、胸腔穿刺抽气或闭式引流术:根据病情和肺组织压缩程度进行选择。
3、外科手术治疗。
八、出院标准:1、临床症状缓解。
2、胸片提示肺基本复张。
九、变异及原因分析:1、因有基础疾病或其他原因,导致气胸反复难愈,治疗时间延长。
2、对于内科治疗无效或反复发作的患者,需要转入外科进行相关处理,退出本路径。
3、治疗过程中出现并发症需要相应处理。
自发性气胸临床路径表。


自发性气胸的临床表现和诊治作者:黎智恒来源:《健康必读·下旬刊》2020年第03期【中图分类号】R655.2 【文献标识码】B 【文章编号】1672-3783(2020)03-09--02自发性气胸属于肺科急症,具有较高的复发率,常发生在年轻人群中,尤其是男性瘦长的人。
如果患者没有及时进行处理,会对日常生活和工作造成较大的影响,甚至还会损害肺部功能和威胁到生命。
下文针对自发性气胸的临床表现和诊治进行详细介绍。
1 自发性气胸自发性气胸,主要是指由于肺部疾病导致肺组织、脏层胸膜破裂,或者是靠近肺表面的细微气肿疱、肺大疱自行破裂,引起的肺与支气管中空气进入到了胸膜腔。
该疾病多发生于男性青壮年人群,或者是患有慢性支气管炎、肺结核、肺气肿患者。
该疾病属于急症,严重威胁患者的生命,及时进行处理可以得到治愈。
2 自发性气胸的临床表现第一,呼吸困难。
患者在发作自发性气胸时,会出现呼吸困难的情况,严重程度和肺部被压缩的程度、发作过程、原有肺部功能状态有着紧密的联系。
如果患者为年轻的,且呼吸功能正常的,不会存在明显的呼吸困难情况,即便是肺部被压缩超过百分之八十,也仅仅是在活动时感觉到胸闷。
如果患者为慢性阻塞性肺气肿的老年人,肺部只要是被轻度压缩,就会存在明显的呼吸困难情况。
此外,患者若是急性发作,也会存在明显的呼吸困难症状。
而慢性发作的患者,呼吸困难的症状可能相对较轻,由于健侧肺脏可以进行代偿性的膨胀。
第二,胸痛。
自发性气胸发作时,经常会伴有尖锐行的刺痛与刀割痛,这和肺部被压缩程度、肺大疱突然破裂是没有关系的,有可能和壁层胸膜被牵连、胸膜腔中压力上升有关系。
患者疼痛的部位并不是固定的,有可能是胸部,也有可能是肩背和上腹部的放射。
如果存在明显的纵隔气肿,会持续发生胸骨后疼痛。
自发性气胸患者最为常见的一个主诉就是疼痛,并且属于轻度气胸的唯一症状。
第三,刺激性咳嗽。
根据临床显示,患有自发性气胸的人,有时会存在刺激性咳嗽的临床表现。



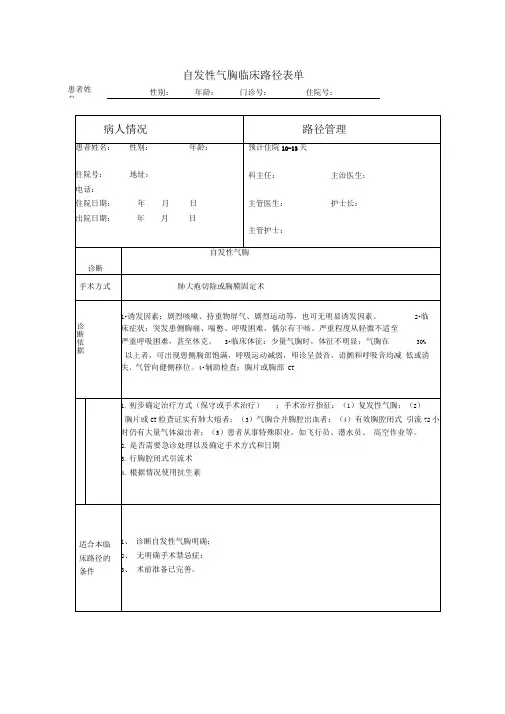
自发性气胸临床路径一、自发性气胸临床路径标准住院流程(一)适用对象。
第一诊断为自发性气胸(ICD-10:J93.0-J93.1)行肺大疱切除和/或胸膜固定术(ICD-9-CM-3:32.2和/或34.601,34.9201)(二)诊断依据。
根据《临床诊疗指南-胸外科分册》(中华医学会编著,人民卫生出版社)1.诱发因素:剧烈咳嗽、持重物屏气、剧烈运动等,也可无明显诱发因素。
2.临床症状:突发患侧胸痛、喘憋、呼吸困难,偶尔有干咳。
严重程度从轻微不适至严重呼吸困难,甚至休克。
3.临床体征:少量气胸时,体征不明显;气胸在30%以上者,可出现患侧胸部饱满,呼吸运动减弱,叩诊呈鼓音,语颤和呼吸音均减低或消失,气管向健侧移位。
4.辅助检查:胸片或胸部CT。
(三)治疗方案的选择。
根据《临床诊疗指南-胸外科分册》(中华医学会编著,人民卫生出版社)1.保守治疗:2.手术治疗:(1)复发性气胸;(2)胸片或CT检查证实有肺大疱者;(3)气胸合并胸腔出血者;(4)有效胸腔闭式引流72小时仍有大量气体溢出者;(5)患者从事特殊职业,如飞行员、潜水员、高空作业等。
(四)标准住院日为10-13天。
(五)进入路径标准。
1.第一诊断符合ICD-10:J93.0-J93.1自发性气胸疾病编码。
2.当患者同时具有其他疾病诊断,但住院期间不需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入此路径。
(六)术前准备(术前评估)1-2天。
1.必需的检查项目:(1)血常规、尿常规、血型;(2)凝血功能、肝肾功能、电解质、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)胸片、心电图。
2.根据患者病情选择:(1)超声心动图(60岁以上或伴有心血管疾病者);(2)肺功能、血气分析;(3)胸部CT。
(七)预防性抗菌药物选择与使用时机。
应按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
预防性用药时间为术前30分钟;手术超时3小时加用一次。

呼吸学科医疗服务能力指南(2018年版)编写说明为贯彻落实党的十九大、十九届二中、三中全会和全国卫生与健康大会精神,根据《“健康中国”2030规划纲要》、《国务院办公厅关于推进分级诊疗制度建设的指导意见》(国办发〔2015〕70号)和《国务院办公厅关于推进医疗联合体建设和发展的指导意见》(国办发〔2017〕32号)有关要求,国家卫生健康委组织制定了《呼吸学科医疗服务能力指南(2018年版)》(以下简称《指南》),进一步明确不同级别医疗机构呼吸学科的功能定位,指导各地加强呼吸学科医疗服务能力建设。
各有关医院要按照《指南》要求,科学、规范地加强呼吸学科内涵建设,开展与自身功能定位相适应的诊疗服务,不断提升医疗服务能力,保障医疗质量与安全,提高医院管理水平。
同时,充分发挥技术辐射和带动作用,通过对口帮扶、医联体等多种方式,促进医疗资源纵向整合,引导优质医疗资源下沉,提升基层医疗机构能力,推动分级诊疗制度建设。
本指南提及的医疗服务能力是指符合医院(不含中医院)功能定位的综合能力,包含医院资源配置、技术人员、工作效率与效果、医疗服务能力与技术水平等。
基本标准为学科应当达到的基础能力要求;推荐标准是指在达到基本标准的基础上,进一步应当实现的能力要求。
第一部分三级医院呼吸学科医疗服务能力指南(2018年版)三级医院呼吸学科主要任务是提供呼吸专科医疗服务,解决危重疑难病症,接受下级医疗机构转诊,对下级医疗机构进行技术指导和培训;承担培养医疗专业人才的教学任务和科研项目;参与和指导下级医疗机构预防保健工作。
1.基本设置应当具有与三级医院相适应的基本设置,满足三级医院服务功能、技术水平及管理要求。
三级医院呼吸学科应当设置门诊、病房和呼吸相关功能检查室。
门诊设置应当设置呼吸专科普通门诊、专家门诊,有条件的可设置专病/专项门诊(如哮喘、慢阻肺、戒烟等)、呼吸门诊综合诊疗室。
床位规模(1)基本标准。
三级医院呼吸专科住院床位设置应当与其功能定位、服务能力和患者就医需求相适应。

自发性气胸的临床治疗分析自发性气胸是指在胸壁完整的情况下,由于肺泡破裂导致气体进入胸腔的一种疾病。
气胸可分为自发性气胸和创伤性气胸两种类型,其中自发性气胸是指在无明显外伤或手术等原因的情况下发生的气胸。
自发性气胸的临床治疗是一项重要的医学课题,本文将对自发性气胸的临床治疗进行分析。
一、观察与监控对于自发性气胸患者,首先应对其进行观察与监控。
观察患者的呼吸情况、症状变化以及胸部X线等影像学检查结果,以便及时评估疾病的严重程度并确定治疗方案。
二、保守治疗对于自发性气胸患者中疾病较轻的情况,可以采取保守治疗方法。
这包括床位休息,限制活动,以减少胸腔内压力的增加,并减少气胸的进一步扩展;给予氧气吸入,以提高氧合能力;并定期进行胸部X线检查,以观察气胸情况的变化。
三、胸腔穿刺引流对于较为严重的自发性气胸患者,胸腔穿刺引流是常用的治疗方法。
通过胸腔穿刺,将积聚在胸腔内的气体抽离出来,以缓解胸腔内的压力,恢复正常的肺膨胀。
胸腔穿刺引流需要在无菌条件下进行,以避免引入细菌感染。
四、胸腔闭式引流对于自发性气胸反复发作或治疗效果不佳的患者,可以考虑胸腔闭式引流。
这是一种较为 invasive 的治疗方法,通过在患者胸腔内放置引流管,以便持续地排除胸腔内积聚的气体,并监测胸腔负压的变化。
胸腔闭式引流需要通过手术进行,因此对患者的手术风险和手术指征需仔细评估。
五、手术治疗对于严重的自发性气胸患者或存在严重并发症的患者,手术治疗是一种有效的方法。
手术通常采用胸腔镜辅助下的肺固定术,通过修复破裂的肺组织,并使其与胸膜紧密贴合。
手术治疗可以减少气胸的复发率,并提高患者的生活质量。
综上所述,自发性气胸的临床治疗需要根据疾病的程度和患者的具体情况来制定治疗方案。
观察与监控是治疗的基础,保守治疗可用于轻度患者,而胸腔穿刺引流、胸腔闭式引流和手术治疗则适用于疾病较重或反复发作的患者。
但无论采用何种治疗方法,都需要在患者的全程护理中保持良好的沟通与协作,以确保治疗效果的最大化,提高患者的康复率和生活质量。

呼吸学科医疗服务能力指南(2018年版)编写说明为贯彻落实党的十九大、十九届二中、三中全会和全国卫生与健康大会精神,根据《“健康中国”2030规划纲要》、《国务院办公厅关于推进分级诊疗制度建设的指导意见》(国办发〔20XX〕70号)和《国务院办公厅关于推进医疗联合体建设和发展的指导意见》(国办发〔20XX〕32号)有关要求,国家卫生健康委组织制定了《呼吸学科医疗服务能力指南(2018年版)》(以下简称《指南》),进一步明确不同级别医疗机构呼吸学科的功能定位,指导各地加强呼吸学科医疗服务能力建设。
各有关医院要按照《指南》要求,科学、规范地加强呼吸学科内涵建设,开展与自身功能定位相适应的诊疗服务,不断提升医疗服务能力,保障医疗质量与安全,提高医院管理水平。
同时,充分发挥技术辐射和带动作用,通过对口帮扶、医联体等多种方式,促进医疗资源纵向整合,引导优质医疗资源下沉,提升基层医疗机构能力,推动分级诊疗制度建设。
本指南提及的医疗服务能力是指符合医院(不含中医院)功能定位的综合能力,包含医院资源配置、技术人员、工作效率与效果、医疗服务能力与技术水平等。
基本标准为学科应当达到的基础能力要求;推荐标准是指在达到基本标准的基础上,进一步应当实现的能力要求。
第一部分三级医院呼吸学科医疗服务能力指南(2018年版)三级医院呼吸学科主要任务是提供呼吸专科医疗服务,解决危重疑难病症,接受下级医疗机构转诊,对下级医疗机构进行技术指导和培训;承担培养医疗专业人才的教案任务和科研项目;参与和指导下级医疗机构预防保健工作。
1。
基本设置应当具有与三级医院相适应的基本设置,满足三级医院服务功能、技术水平及管理要求。
三级医院呼吸学科应当设置门诊、病房和呼吸相关功能检查室。
1。
1门诊设置应当设置呼吸专科普通门诊、专家门诊,有条件的可设置专病/专项门诊(如哮喘、慢阻肺、戒烟等)、呼吸门诊综合诊疗室。
1。
2床位规模(1)基本标准。
三级医院呼吸专科住院床位设置应当与其功能定位、服务能力和患者就医需求相适应。
胸外科自发性气胸临床诊疗指南【概述】胸膜腔内积气称为气胸。
气胸可以是自发的,也可以继发于外伤、诊断性或治疗性操作。
自发性气胸的发生常无创伤或其他直接诱因,可以是原发的,既没有明确的病因或基础疾病,也可以继发于其他易引起气胸的疾病。
原发自发性气胸是由于肺大泡破裂引起的,肺大泡是脏层胸膜与肺实质之间的含气空腔。
肺泡壁破裂,肺内的空气进入胸膜腔,则形成气胸。
多见于青年人,男多于女,右侧多于左侧。
肺泡多存在肺尖,肺尖部肺泡承受的平均张力较大,从而导致胸膜下大泡形成,但也可见于其他部位。
另有报道,原发自发性气胸有家族性倾向。
继发自发性气胸常见于不同的肺内疾病,诸如结核、矽肺、肺纤维化伴有支气管阻塞的原发性肺泡癌和转移性胸膜疾病等。
但最常见的是慢性阻塞性肺疾病(COPD),其次是应用呼吸机辅助呼吸患者。
发病年龄一般45~65岁。
这种患者的肺大泡形成不像原发性气胸那样由肺泡破裂引起,而是肺泡壁的进行性破坏所致。
因这种患者原有肺储备功能较低,临床处理比较复杂,其气胸所致的死亡率较高。
月经期气胸的发生与月经周期变化有关,并且常常复发。
多见于30~40岁的女性,24~48小时内出现呼吸困难的症状,气胸通常为右侧,但左侧甚至双侧气胸者亦有报道。
婴儿时期发生气胸者虽不多见,但亦有报道出生后婴儿立即行X线照片检查,发生气胸者占全部婴儿的1%~2%。
其中,有症状的气胸接近0. 5%,男婴儿发生气胸是女婴的2倍。
多数患儿出生时不顺利或有胎儿窒息、复苏、难产或伴有胎粪、血液或黏膜误吸。
伴有呼吸窘迫综合征(RDS)的婴儿气胸发病率较高,无RDS的婴儿发生新生儿气胸的机制与肺初次膨胀力学有关。
出生时,肺泡迅速开放,但如果支气管由于吸入血液、胎粪或黏膜发生阻塞,经过肺的压力达45cmH20,就可以使新生儿肺泡破裂,从而发生婴儿气胸。
【临床表现】1.原发自发性气胸的主要症状是胸痛和呼吸困难。
2.继发自发性气胸常常使得患者已有损害的肺功能降低更为严重,临床症状也远比原发自发性气胸严重得多。
自发性气胸的健康教育指南自发性气胸的健康教育指南定义:胸膜腔为不含气体的密闭潜在腔隙,当气体进入胸膜腔,造成积气状态时,称为气胸。
肺组织及脏层胸膜的自发破裂,或靠近肺表面的肺大泡、细小气肿泡自发破裂,使肺及支气管内气体进入胸膜腔所致的气胸,称自发性气胸。
原发性自发性气胸特点:青壮年男性体形瘦高常规X线检查肺部无明显病变可见胸膜下大疱临床症状胸闷、胸痛、气促、呼吸困难、发绀、休克。
治疗方法1.一般疗法:轻者卧床休息,避免过多搬动,肺脏压缩20%以下不须抽气,采用高浓度吸氧以增快气体吸收。
2、抽气疗法:病情危重行腔穿刺或闭式引流术排气。
3、外科治疗:反复发作的气胸和肺大泡需手术治疗(往往病人及其家属都会错认为手术就能根治自发性气胸,其实,手术治疗是可以降低复发率,而并不是根治。
)用药指导❖1、镇咳和镇静剧咳时用止咳药,烦躁不安者用镇静剂,大便秘结者服缓泻剂或灌肠。
❖2、对并发症进行抗休克,抗感染处饮食指导❖1、饮食以粗纤维,高营养易消化的软食为宜。
❖2、避免食用辛辣的食物,预防咳嗽。
休息、活动指导❖1、卧床休息为主,采取半坐卧位,嘱患者避免用力咳嗽及大声谈笑,以免引起自发性气胸加重或反复发作。
❖2、作胸腔闭式引流者,翻身时注意管道固定,防止管道被压、扭曲。
❖3、治愈出院后,可恢复正常生活和出院指导❖1、约20%的气胸患者可复发,一般在两年以内,尤其在开始半年内易复发。
❖2、避免诱因,预防上呼吸道感染,避免剧烈咳嗽。
积极防治原发病,气胸出院后3到6个月不要做牵拉动作,廓胸运动,以防诱发气胸,一旦出现胸痛、呼吸困难,应及时就医。
❖3、一般治愈出院不需回院复查,每日做❖4、注意胸痛和呼吸困难的关系,注意呼吸频率及规律,以及胸廓状态等。
❖5、戒除不良嗜好、吸烟、饮酒、消毒对呼吸道刺激,避免精神刺激,消除忧虑,情绪低落现象。
❖ 要注意保持心情愉快,情绪稳定,注意劳逸结合,多安排休息,尽量避免强体力劳动,不要用力屏气,如吹喇叭、吹萨克斯风等;对于有肺部疾病的患者应积极治疗原发病,如哮喘患者应预防哮喘发作,慢性支气管炎及慢性阻塞性肺气肿患者应积极控制感染症状。