少见肿瘤病理读片精选(一)
- 格式:doc
- 大小:18.84 MB
- 文档页数:78
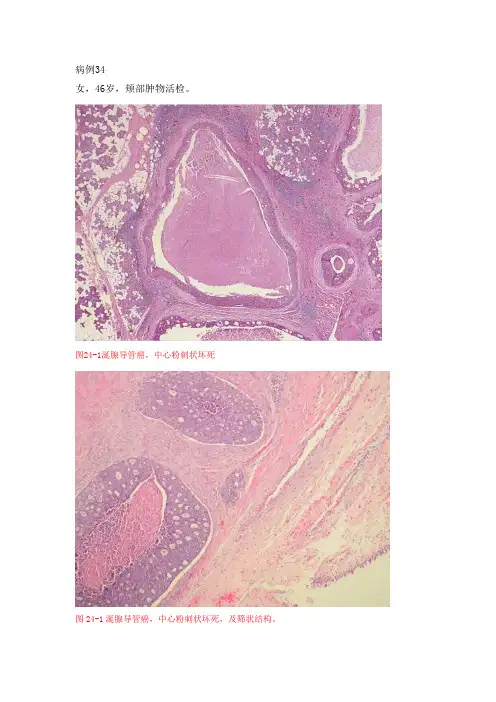
病例34女,46岁,颊部肿物活检。
图24-1涎腺导管癌,中心粉刺状坏死图24-1涎腺导管癌,中心粉刺状坏死,及筛状结构。
图24-2腺导管癌,高倍。
图24-3涎腺导管癌。
图24-4涎腺导管癌,侵犯神经组织病理诊断:小涎腺导管癌少见,于1968年首先报道。
大多数在腮腺(约占80%),仅5%在口腔小涎腺。
表现为面部肿块,面神经受累。
来源于外分泌腺导管或多形性腺瘤恶变。
病理组织形态:类似乳腺导管癌,可以浸润。
乳头状、粉刺样、筛状。
免疫组化:CK、EMA、CEA均阳性。
预后:预后差,50%以上复发;易淋巴结转移,2/3远处转移到脑、肺、肾上腺、肝;77%诊断后3年死亡.预后与肿瘤大小,有无远处转移有关。
讨论:涎腺导管癌:通常见于老年男性患者,腮腺最为多发,也可见于颌下腺。
镜下类似于乳腺导管癌,可呈粉刺样、实性、筛状、乳头状或一般浸润性等多种表现。
免疫组化染色特征与导管型腺癌一致,呈角蛋白、CEA、B72.3和Lewis Y抗原阳性。
该肿瘤具有高度侵袭性,区域淋巴结和远处器官转移多见,致死率达70%。
有些病例可发生与先存多形性腺瘤的基础上。
肿瘤的预后在某种程度上取决于原位癌和浸润癌成分的相对比例,单一的导管内肿瘤行简单切除后常可复发,复发肿瘤可呈相同的导管内肿瘤,也可表现为浸润性肿瘤。
应当指出的是涎腺导管癌这一名称着重描述肿瘤的生长方式,而不代表肿瘤的解剖部位。
大多数发生与Stensen导管的癌并不是涎腺导管癌,而分别为粘液表皮样癌、鳞状细胞癌和未分化癌。
病例3955岁男性,盲肠息肉。
直径1.5 厘米58岁女性,升结肠息肉,直径1.2厘米病理诊断:无蒂锯齿状腺瘤( Sessile Serrated Adenoma)又称“无蒂锯齿状息肉” ( Sessile Serrated Polyp) ,不同于“锯齿状腺瘤”( Serrated Adenoma), 或者“增生性息肉”( Hyperplastic polyp) 。




1、脉络丛乳头状瘤:肿瘤生长缓慢,病程较长,好发于儿童,儿童多见于侧脑室而在成人多位于第四脑室,肿瘤在侧脑室者多位于三角区,肿瘤在CT平扫时脑室明显增大其内有高密度影,增强扫描呈均匀强化,边缘清楚而不规则,可见病理性钙化,有时可见蛛网膜下腔出血。
肿瘤多为单侧,极少为双侧,位于侧脑室内者以三角区居多,位于后颅凹者多伴有幕上脑积水。
肿瘤多局限于脑室内,无明显中线结构移位。
肿瘤多呈实质性,和周围组织间有明显的分界见于脑室系统及脑桥小脑角等处脉络丛乳头状瘤主要表现为脑积水而产生的颅高压症状。
这主要由于肿瘤过多地分泌脑脊液,阻塞脑脊液循环,或是由于肿瘤出血引起蛛网膜下腔粘连所致。
2、间质瘤:原发于胃肠道、大网膜和肠系膜的间质肿瘤,多\肿瘤好发于胃体部,其次是胃底部和胃窦部。
在胃肠道中占2.5%,多见于中、老年人,很少发生在40岁之前,60~70%发生于胃,20~30%发生于小肠,比平滑肌源性或神经源肿瘤多见,平滑肌源性肿瘤不表达CD-117蛋白,是鉴别诊断的重要依据。
胃肠道间质瘤已作为一种独立的疾病提出肿瘤有包膜,故一般边界清晰。
肿瘤起源于胃粘膜下,多呈膨胀性生长,分腔内型、腔外型和混合型(同时突向腔内外),以腔外型多见。
最大径小于5 cm的肿瘤,多为良性,一般呈类圆形,平扫密度多数均匀,增强呈中度均匀强化;最大径大于5 cm的肿瘤,多为恶性,一般呈分叶状,平扫密度多数不均匀,中心可见囊变坏死区,有的可与胃腔相通,增强多呈轻度不均匀强化,少数恶性肿瘤可侵犯邻近脏器及腹腔淋巴结。
间质瘤恶性者可通过血行和种植转移,或直接侵犯到肝脏、腹膜和肺等部位,淋巴结转移少见。
间质瘤应与进展期胃癌和胃淋巴瘤鉴别。
进展期胃癌主要表现为胃壁不均匀增厚,管壁僵硬,管腔狭窄,常有梗阻征象,局部侵犯明显,伴有胃周、肝门区及腹腔淋巴结肿大。
胃淋巴瘤胃壁增厚更显著,范围更广,腔外生长少见,腹腔淋巴结肿大多见。
胃间质瘤与平滑肌源性、神经源性肿瘤在影像上表现极为相似,难以鉴别,确诊只有靠病理学检查。

影像诊断病理丨星形细胞肿瘤星形细胞肿瘤(一)星形细胞瘤(astrocytoma)1、基本病理星形细胞瘤好发于大脑半球白质,以额叶、颞叶及其相邻区域多见,也可发生于丘脑、脑干及小脑半球。
星形细胞瘤包括纤维型、原浆型、肥胖型等亚型肿瘤。
星形细胞瘤约占全部颅内肿瘤的30%,占神经胶质瘤的78%以上。
肿瘤可达数厘米大小的结节至巨大肿块。
分化较好的肿瘤境界不清,而分化程度较低的肿瘤由于生长速度较快易有变性、坏死和出血,加之肿瘤组织的细胞数量更为密集,肉眼观似与周边组织分界清楚,但两者之间并无包膜或变性细胞形成的假分隔存在,在分界外的正常组织中仍有瘤细胞侵入。
肿瘤内含有多少不等的胶质纤维,约50%肿瘤的胶质部分形成囊腔。
星形细胞瘤内微囊形成是肿瘤分化良好的重要标志。
囊内多含有清亮液体,蛋白含量较高。
位于小脑的星形细胞瘤通常为一个大囊,囊壁有瘤结节,囊壁为纤维结缔组织及神经胶质纤维构成,只要切除肿瘤结节即可达到根治肿瘤的目的,此种肿瘤称之为“瘤在囊内”型。
肿瘤细胞可分为纤维型胶质细胞、原浆型胶质细胞和肥胖型胶质细胞。
前两者为良性肿瘤,后者性质介于良恶性之间。
•纤维型星形细胞瘤最为常见,生长缓慢。
瘤细胞较小,分布均匀,大多数不见胞浆仅见细胞核,极少见核有丝分裂相。
瘤内血管少,偶可见小的钙化和小的囊腔。
瘤周脑水肿轻微,无炎细胞浸润。
•原浆型星形胶质细胞瘤主要见于大脑。
瘤体大,无包膜,多有囊性改变。
•肥胖型星形胶质细胞瘤好发于大脑半球,浸润性生长,肿瘤质软,常可见小的囊性变形成。
如肿瘤细胞出现间变,细胞密度增大,血管内皮细胞增生,则为间变型星形细胞瘤。
2、临床主要信息以癫痫发作、颅内高压、运动及智力障碍等临床症状为主要表现。
儿童的星形细胞瘤多见于小脑半球或小脑蚓部,常阻塞或压迫第Ⅳ脑室引起颅内高压。
脑干肿瘤主要表现为头晕、复视及颅神经、锥体囊受损症状。
3、影像诊断病理基础星形细胞瘤主要影像学表现为脑白质内的占位性病变。



保定市第一中心医院病理科张金库2006,07,26第一章呼吸系统病例1女,56岁,反复咳嗽、咯血10余年,加重3年。
胸片:双下肺支扩,左下肺明显。
大体:11×5×2cm和13×10×6cm肺组织2块,胸膜稍粗糙,切开可见支气管扩张达肺膜下,管壁增厚,粘膜粗糙,腔内可见脓性分泌物,多个切面未见明显肿物及结节。
临床诊断:支气管扩张症肺微小瘤可见呈实性增生的细胞巢肺微小瘤支气管上皮被增生的神经内分泌细胞取代CgA阳性,提示组织发生于神经内分泌细胞肿瘤细胞CK呈阳性表达病例诊断:肺微小瘤(tumorlet)【讨论】肺微小瘤:是多灶性细小的增生结节, 免疫学表明其发生于气道黏膜上皮的NECs -Kultschitzky 细胞。
WHO(2004年) 肺肿瘤的组织学分型中,将微小瘤定义为瘤样病变,与NECs 增生并列为一个标题。
并概述了3 种类型的NECs增生,认为多数气道NECs 增生不是癌前病变,周围型类癌邻近黏膜上皮的NECs 增生是否为癌前病变不甚清楚,而弥漫性特发性NECs 增生(DIPNECH)的极少数病例,可伴发多发性微小瘤和一个甚至多发性周围型类癌,因此认为是类癌的癌前病变。
临床特点:微小瘤常与能导致肺部严重纤维化的疾病相伴随,最常见于支扩, 也可见于叶内隔离肺,少数见于慢性间质性肺病和结核病。
病理特点:大体微小瘤结节常为散在多发,可发生在一个肺叶,也可多个肺叶甚至双肺。
其数目可从几个至数十个。
肿瘤体积微小,大小仅数毫米,多数为镜下细胞结节。
有时结节直径可达0.3 ~ 0.5 cm。
多分布在严重瘢痕化的肺叶内,位于病变的支气管附近或扩张的支气管壁旁、病变的细小支气管周围和纤维化的肺间质中,甚至有的靠近血管。
镜下由短梭形或小圆形细胞构成。
呈簇状、巢状或索团状,常被纤维分隔,富含窦状血管,细胞核,染色深,无坏死及核分裂,肿瘤细胞不突破基底膜。
病程晚期,当增生的细胞突破基底膜并形成有纤维间质的肿瘤细胞巢时,传统上称为“微小癌”,肿瘤的体积达到或超过5mm时,即可诊断为类癌。
免疫表型:阳性:CK、CK7、CgA、NSE、Syn ACTH(+) GRP(+)阴性:LCA、CD34、CK20、TTF-1 S-100鉴别诊断:(1)细支气管上皮内的神经内分泌细胞增生:病变仅限于细支气管上皮内的神经内分泌细胞数目增多,可成细胞小结或呈线状排列,未穿透基底膜。
而微小瘤是支气管壁NECs增生所形成的小结节,并穿透了黏膜上皮基底膜。
多为镜下结节,最大结节须<0.5 cm 。
(2)类癌:肿瘤体积>0.5cm。
(3)小细胞癌:对于经支气管镜肺活检的标本,由于组织小而局限,很可能将微小瘤误诊为小细胞癌,但后者细胞多形性更明显,核分裂活跃,有坏死灶。
预后:肺的类癌性微小瘤生长缓慢,很少转移,临床呈良性经过。
病例3565女,上颌窦,鼻腔肿物大体黄白色,质地软,有光泽,4x3x1cm。
嗜酸细胞乳头状瘤乳头表面被覆多层具有丰富的嗜酸性胞浆的上皮细胞嗜酸细胞性乳头状瘤上皮细胞增生较活跃,胞浆内含有粘液包含物嗜酸性乳头状瘤生长方式与内翻性乳头状瘤相似嗜酸细胞性乳头状瘤嗜酸性细胞的胞浆丰富,内含浓缩的粘蛋白滴嗜酸细胞性乳头状瘤嗜酸性细胞的胞浆丰富,内含浓缩的粘蛋白滴病理诊断:嗜酸细胞乳头状瘤(oncocytic papilloma)【讨论】鼻腔鼻窦的乳头状瘤分三种――外生性乳头状瘤(蕈状乳头状瘤);内生性乳头状瘤;嗜酸性细胞乳头状瘤(柱状细胞乳头状瘤)。
嗜酸性细胞乳头状瘤是乳头状瘤中最少见的类型,低倍镜下与内生性乳头状瘤及其相似,但是被覆上皮为嗜酸性假复层或复层柱状细胞,细胞核一致浓染,胞浆丰富,嗜酸性,可呈颗粒状,其中可见粘液包含物,并可见浓缩的粉染蛋白物。
有研究发现外生性和内翻性乳头状瘤中显示有HPV的DNA,而嗜酸性细胞乳头状瘤中该病毒的DNA阴性。
鉴别诊断:(1)嗜酸细胞性乳头状瘤有明显炎症改变时,应注意与炎性息肉鉴别,后者不伴有嗜酸性上皮细胞或粘液包含物。
(2)当嗜酸性细胞乳头状瘤横切时应与腺癌鉴别,前者的核缺乏非典型性。
预后:内生性乳头状瘤与嗜酸性细胞乳头状瘤与癌有相关性,但无标准来预测继发癌变的风险,故应该注意多取材,所有切除组织应进行显微镜下检查,以便不会忽略小病灶癌。
病例11男,54岁。
反复咳嗽、咳痰6年,加重伴呼吸困难1月。
体检见口唇轻度发绀,胸骨上窝、锁骨上窝和肋间出现凹陷,双肺呼吸音粗。
CT示气管上段内有直径2.5cm类圆形软组织密度影。
纤支镜见声门下有粉红色肿物堵塞管腔。
术中见肿物位于环状软骨下1.5cm,向气管腔内生长,占据整个管腔4/5,约2.5 ×2×2cm。
肉眼检查:灰粉色碎组织一堆,共3×2×2cm。
临床诊断:喉癌。
血管球瘤肿瘤组织周围有境界清楚的纤维束血管球瘤狭长的血管腔周围围绕多层血管球细胞血管球瘤肿瘤细胞核大,胞质较少,嗜酸性,似上皮样肿瘤细胞CK染色阴性肿瘤细胞Vimentin染色阳性肿瘤细胞Desmin小灶性阳性肿瘤细胞Actin染色阳性肿瘤细胞CD34染色阴性肿瘤细胞cgA染色阴性免疫组化结果:阳性表达:Actin(+), Vimentin(+), Desmin(小灶肿瘤细胞+)。
细胞周围有丰富的胶原,H-caldesmon(+)阴性表达:CK(-), CD34(-), CgA(-), Syn(-) S-100(-)。
病理诊断:气管血管球瘤(glomus tumors of trachea )。
【讨论】血管球瘤是少见的肿瘤,约占软组织肿瘤的0.1%左右,通常发生于血管球结构丰富的指甲床区及指尖,其它部位如手掌、手腕、前臂、足等处并不少见,但发生于气管的血管球瘤极为罕见。
检索国内外文献,仅见20余例报道。
到目前为止,所有报道的气管血管球瘤及本例患者均为起源于气管后壁的无痛性肿物,以咳嗽、咯血及呼吸困难为主要表现。
WHO将其命名为:由与正常血管球小体中修饰的平滑肌细胞非常类似的细胞构成的间叶性肿瘤。
气管的血管球瘤病理表现与其他部位相同,临床分为单发性和多发性。
病理特点:(1)单发性:肿瘤由境界清楚的纤维束包绕,瘤内含有许多狭窄而不规则的血管腔,周围绕以多层血管球细胞,血管球细胞呈圆形或立方形,大小形态一致,胞质稀少,弱嗜酸性,核大而圆,染色淡,似上皮样细胞,间质散在成纤维细胞和肥大细胞,并可发生粘液变性。
(2)多发性:血管球瘤无包膜,血管丰富,多位于真皮深层及皮下组织,组织象与单发性相同,但血管周围仅见少量血管球细胞。
免疫表型:阳性表达:Actin(+), Vimentin(+), Desmin(小灶肿瘤细胞+)。
细胞周围有丰富的胶原,H-caldesmon(+)阴性表达:CK(-), CD34(-), CgA(-), Syn(-) S-100(-)。
超微结构:球细胞有交叉排列的短的胞质突起、伴有密体的细的actin样微丝束、偶有与包膜粘附的斑块、有明显的细胞外板。
鉴别诊断:单发性需与血管周皮细胞瘤鉴别,后者损害较大,细胞不规则增生,呈梭形,无上皮样形状的细胞。
病例61男 66岁左肺上叶肿物直径5cm灰白色中心坏死。
肺母细胞瘤,富含细胞的间质中可见分化较好的腺管肺母细胞瘤,间质细胞胞浆丰富,形态多样肺母细胞瘤,示“桑葚胚”,细胞核呈毛玻璃样改变肺母细胞瘤,富含细胞的间质中可见分化较好的腺管病理诊断:肺母细胞瘤(Pulmonary Blastoma)【讨论】肺母细胞瘤,亦称肺胚瘤,常见于成人,多为周边孤立性,境界清楚,体积较大。
病理特点:镜下在细胞性的间质中出现分化好的腺管,间质细胞为未分化的小卵圆形或梭形细胞,总体表现与10-16周妊娠的胚胎肺相似。
腺管上皮细胞胞浆中富含糖原,常出现核下或核上空泡;少数腺上皮细胞有神经内分泌特点。
间质细胞可向骨骼肌、软骨或骨方向分化,有些肿瘤呈卵黄囊分化、恶性黑色素细胞瘤、肠道分化等。
常见胞浆丰富,嗜酸性实性细胞球体,这些细胞的胞核呈毛玻璃样改变。
免疫表型:因间质的分化方向不同,而表达其相应的蛋白标记物。
鉴别诊断:(1)癌肉瘤癌肉瘤的癌成分常为鳞状细胞癌,肉瘤成分常为梭形细胞型,偶尔出现两者混合型或移行性病变时,二者难区分。
(2)肺之内胚叶瘤/胚胎性腺癌此肿瘤与肺母细胞瘤有相似的腺管样结构,但无肉瘤样成分,腺管成分可呈明显的子宫内膜样表现。
预后:预后不良,曾有人回顾12例肺母细胞瘤中有5例有转移。
病例69女,58岁,肺肿块。
粘液性细支气管肺泡癌正常的肺泡组织中散在癌细胞灶粘液性细支气管肺泡癌形成肺泡腔隙周围的黏液池粘液性细支气管肺泡癌同一肺泡中可见肿瘤细胞与肺泡上皮向延续粘液性细支气管肺泡癌支气管腔内被覆分化较好的含粘液的肿瘤细胞粘液性细支气管肺泡癌肿瘤细胞与杯状细胞相似病理诊断:细支气管肺泡癌,粘液细胞型(bronchiolo-alveolar carcinoma with mucous cells )。
【讨论】粘液性细支气管肺泡癌是肺的腺癌的一个组织病理学亚型。
病理特征:大体呈胶冻样显示多个结节,但更多的大体检查只产生肺实变,而不形成明显的肿物。
镜下肿瘤由分化好的含黏液的柱状细胞构成、肿瘤细胞衬覆呼吸道,但不浸润间质,可见衬覆肺泡的肿瘤细胞与呼吸性细支气管和肺泡管被覆上皮相延续。
肿瘤细胞与正常细胞组织划然分界,有诊断意义。
肺泡腔隙周围可见黏液池形成。
免疫表型:AE1/AE3、EMA、CEA 阳性,CK20阳性表达比CK7更常见,TTF-1阴性,乳铁蛋白(-),溶菌酶(+)。
超微结构:胞浆充满低电子密度颗粒,内部结构各异。
鉴别诊断:(1)粘液性细支气管肺泡癌与不典型腺瘤样增生鉴别后者常出现化生,相对缺乏细胞拥挤及细胞形态的单一性。
(2)粘液性细支气管肺泡癌与结肠转移腺癌鉴别后者CDX2(+)预后:如果按照WHO对支气管肺泡癌的诊断标准:肿瘤细胞沿肺泡结构生长,无间质、血管、胸膜侵犯,那么局限性切除的五年生存率为100%。
病例74女,27岁,CT发现肺部肿物20天,手术切除,肿物大小3.0*3.0*2.5CM,切面实性,灰白质质脆,包膜完整 .硬化性血管瘤呈现乳头状结构的区域硬化性血管瘤图片的中央偏下方乳头状结构的轴心黏液样变硬化性血管瘤该图为上图的局部放大,可见乳头表面被覆立方状细胞,间质内为圆形细胞病理诊断:所谓硬化性血管瘤(sclerosing haemangioma)【讨论】所谓硬化性血管瘤是一种来源于原始未分化的呼吸上皮的形态具有血管瘤样特征的肺的良性肿瘤。
病理特征:大体圆形或卵圆形,境界清楚,无包膜,常位于肺周边,易剥离,切面从灰白实性到出血不等。
镜下肿瘤存在两种细胞类型:衬覆上皮(衬于乳头表面及腔隙或裂隙表面)和实性细胞(在肺泡间质中的圆形或多角形细胞)。