消化内镜麻醉
- 格式:pptx
- 大小:275.79 KB
- 文档页数:33


中国消化镜诊疗镇静/麻醉的专家共识消化道镜诊疗技术是消化道疾病最常用、最可靠的方法,但也会给患者带来不同程度的痛苦及不适感。
随着患者对医疗服务要求的不断提高,对消化镜诊疗的舒适需求也日益增加。
目前我国已有很多单位开展了镇静/麻醉下的消化镜操作,且有逐渐推广的趋势,业已积累了丰富的临床经验。
但是,需要认识到,镇静/麻醉本身具有较高风险,有些并发症可造成严重后果,甚至死亡。
我国目前尚无相关指南或专家共识。
因此,非常有必要在广泛征求消化镜和麻醉医护人员意见和建议的基础上形成相关的专家共识,从而规其适应证、禁忌证、操作流程、各种消化镜镇静/麻醉、特殊人群的镇静/麻醉以及相关并发症防治等,以利于我国镇静/麻醉下消化镜诊疗工作的安全普及和推广。
消化镜诊疗镇静/麻醉的定义及目的消化镜诊疗的镇静/麻醉是指通过应用镇静药和(或)麻醉性镇痛药等以及相关技术,消除或减轻患者在接受消化镜检查或治疗过程中的疼痛、腹胀、恶心呕吐等主观痛苦和不适感,尤其可以消除患者对再次检查的恐惧感,提高患者对消化镜的接受度,同时为镜医师创造更良好的诊疗条件。
大部分患者对消化镜操作怀有紧、焦虑和恐惧的心理,检查过程中易发生咳嗽、恶心呕吐、心率增快、血压升高、心律失常等,甚至诱发心绞痛、心肌梗死、脑卒中或心搏骤停等严重并发症。
少部分患者不能耐受和配合完成消化镜操作,从而使镜医师无法明确地诊治相关疾病。
消化镜下诊疗的镇静/麻醉的目的是消除或减轻患者的焦虑和不适,从而增强患者对于镜操作的耐受性和满意度,最大限度地降低其在消化镜操作过程中发生损伤和意外的风险,为消化镜医师创造最佳的诊疗条件。
消化镜诊疗镇静/麻醉的实施条件,消化镜诊疗镇静/麻醉的场所与设备要求,开展消化镜诊疗镇静/麻醉除应符合常规消化镜的基本配置要求以外,还应具备以下条件:1.每个诊疗单元面积不宜小于15 m2。
2.每个诊疗单元除应配置消化镜基本诊疗设备外,还应符合手术麻醉的基本配置要求,即应配备常规监护仪(包括心电图、脉搏氧饱和度和无创血压)、供氧与吸氧装置和单独的负压吸引装置、静脉输液装置、常规气道管理设备(麻醉机或简易呼吸囊、麻醉咽喉镜与气管插管用具等)和常用麻醉药物如丙泊酚、依托咪酯、咪达唑仑、阿片类药物等以及常用的心血管药物如阿托品、麻黄碱、去氧肾上腺素等。




![[2019专家共识]常见消化内镜手术麻醉管理专家共识](https://uimg.taocdn.com/b1733407f46527d3250ce017.webp)

麻醉技术应用于消化内镜检查中的可行性和安全性目的探究消化内镜检查中应用麻醉技术的可行性和安全性。
方法将264例行胃镜、肠镜检查者随机分为两组,试验组(142例)给予清醒镇静麻醉后行内镜检查,对照组(122例)直接行普通消化内镜检查;比较两组患者主要生化指标变化、检查效果及反应。
结果试验组血压、心率、血氧饱和度变化和不良反应发生率较对照组小,而患者满意度则明显高于对照组,差异均有显著性(P <0.01)。
结论消化内镜检查中应用麻醉技术安全可行,有利于患者减轻痛苦和不良反应,提高内镜检查成功率。
标签:麻醉技术;胃镜;肠镜;丙泊酚;安全胃镜、肠镜等消化内镜检查是诊治消化道疾病的主要手段,而行内镜检查过程中,患者难免会产生恶心、流涎、呛咳、腹痛和腹胀等不适和痛苦[1]。
近年来,我们在内镜检查中试行清醒镇静麻醉(conscious sedation/sedation and analgesia),不仅使患者在轻松、无痛苦的状态下接受内镜检查,而且为静脉麻醉开辟了新的业务空间[2]。
现总结报告如下。
1资料与方法1.1一般资料2013年1月~2014年6月来我院行普通内镜检查患者共264例,男178例,女86例;年齡14~84岁,平均(48.5±5.7)岁。
其中,胃镜检查177例,肠镜36例,排除行小肠镜、超声内镜引导下细针穿刺活检术等特殊内镜检查患者及患肝功能异常、高血压病、心脏病、严重的神经系统疾病和气道困难的患者,在自愿原则下,随机分为两组,试验组142例,对照组122例,两组患者年龄、性别、所患疾病、检查类别等方面经统计学处理,差异无显著性(P>0.05)。
1.2方法两组患者行消化内镜检查的方法均参照文献[3]规范进行,其中,试验组行消化内镜检查前增加施行清醒镇静麻醉,方法为术前加强评估,排除禁忌证,并做好胃肠道准备,患者入室后即接三通,参照文献[4]在静脉开放后先注射阿托品0.25 mg,然后静脉给予咪唑安定0.02~0.06 mg/kg(徐州恩华药业产,流速1 mg/30 s)、芬太尼0.1 mg/kg(宜昌人福药业产)、异丙酚1.5 mg/kg(美国雅培产),待睫毛反射消失后开始行胃肠镜检查,术中根据需要可分次注射异内酚,同时加强意识状态、肺通气、血氧状态和血流动力学的监护,按Ramsay分级法,抑制咽喉反射维持在3级以上,内镜操作结束开始退镜时停注麻醉药品。


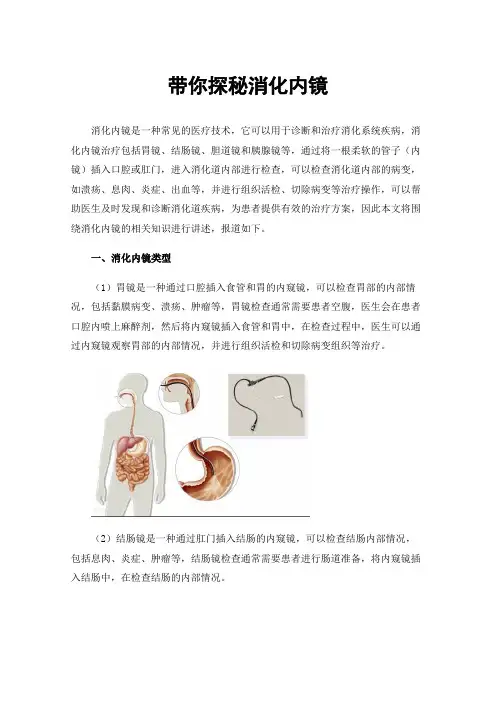
带你探秘消化内镜消化内镜是一种常见的医疗技术,它可以用于诊断和治疗消化系统疾病,消化内镜治疗包括胃镜、结肠镜、胆道镜和胰腺镜等,通过将一根柔软的管子(内镜)插入口腔或肛门,进入消化道内部进行检查,可以检查消化道内部的病变,如溃疡、息肉、炎症、出血等,并进行组织活检、切除病变等治疗操作,可以帮助医生及时发现和诊断消化道疾病,为患者提供有效的治疗方案,因此本文将围绕消化内镜的相关知识进行讲述,报道如下。
一、消化内镜类型(1)胃镜是一种通过口腔插入食管和胃的内窥镜,可以检查胃部的内部情况,包括黏膜病变、溃疡、肿瘤等,胃镜检查通常需要患者空腹,医生会在患者口腔内喷上麻醉剂,然后将内窥镜插入食管和胃中,在检查过程中,医生可以通过内窥镜观察胃部的内部情况,并进行组织活检和切除病变组织等治疗。
(2)结肠镜是一种通过肛门插入结肠的内窥镜,可以检查结肠内部情况,包括息肉、炎症、肿瘤等,结肠镜检查通常需要患者进行肠道准备,将内窥镜插入结肠中,在检查结肠的内部情况。
二、消化内镜的价值(1)诊断价值:消化系统疾病在全球范围内非常常见,包括食管炎、胃溃疡、胃肠道出血、结肠癌等,消化内镜检查提供了一种直接观察和诊断这些疾病的方法,可以通过直接观察消化道黏膜的情况,对消化道疾病进行准确的诊断,有助于早期发现。
例如,胃镜可以检查胃部病变,结肠镜可以检查结肠病变,内镜超声可以检查胆道和胰腺病变等。
(2)治疗价值:消化内镜治疗可直接作用于消化道黏膜,对消化道疾病进行治疗。
例如,内镜下黏膜切除术可以治疗早期胃癌、食管癌等,内镜下止血术可以治疗消化道出血等。
同时,消化内镜检查不仅可以观察病变区域,还可以进行活检,获取组织样本进行细胞学和组织学评估,这对于确定病变性质、分级分期、指导治疗方案以及评估疗效等方面非常重要。
(3)预防价值:消化内镜检查可以发现早期消化道疾病,及时进行治疗,从而预防疾病的进一步发展和恶化。
例如,早期胃癌可以通过内镜下黏膜切除术治疗,避免胃癌的进一步发展和转移。
高度重视消化内镜无痛检查中麻醉的安全保障张庆明杨静(大同市第七人民医院,山西大同037003)动态心电图对病窦综合征61例分析罗向阳(武警山西总队太原支队卫生队,山西太原030024)到关节早期活动的目的。
3.2尽管外固定支架在治疗Pilon 骨折方面有着它固定的优势,但也有着它自身的局限性。
除了支架固有的钉道感染,穿衣不便等缺点外,当合并跟骨以及距骨骨折时,就不能使用该治疗手段。
微创技术已经是治疗Pilon 骨折的方向,具体选择治疗手段时,应根据骨折的情况、软组织的条件以及患者的经济状况。
其最终的目的便是恢复关节功能,减少关节病变。
参考文献1俞光荣,汪文.P ilon 骨折治疗方法的选择和疗效评价[J].中华骨科杂志,2007,27(2):149~155作者简介:徐宏亮,男,44岁,硕士,毕业于南通医学院,副主任医师。
(收稿日期:2008-06-17)病态窦房结综合征(S SS )是指窦房结及其周围的器质性病变,引起窦性激动发放过缓、激动形成或窦房传导障碍等心律失常。
其病因包括窦房结动脉疾病(如冠心病、炎症性疾病、风湿性心脏病、特发性心肌纤维化等)、心肌病、高血压、二尖瓣脱垂综合征,但以冠心病居首位[1]。
早期诊断,合理治疗可以显著降低其病残率和病死率。
SS S 可导致心、脑、肾等重要器官供血不足,包括心悸、头晕、晕厥、眼前发黑,诱发或加重心绞痛、心力衰竭;严重时可发生阿-斯综合征或猝死。
各年龄组均可发生,以中老年多见。
诊断时,经常需要与晕厥前期的其他病因,尤其是短暂性脑缺血发作(TL A )和主诉为心跳异常的其他疾病相鉴别。
1资料与方法现对2005年3月-2007年5月间门诊及住院患者,以及体检人员中筛选出常规心电图诊断为窦性心律、心电图正常但有晕厥病史者和窦缓者61例给予动态心电图(DCG )监测。
61例患者男23例,女38例,年龄32岁~76岁,平均年龄61.8岁。
其中冠心病27例,出现一过性意识丧失的11例,病毒性心肌炎5例,心肌病3例,风湿性心脏病2例,病因不明13例。
专家共识]常见消化内镜手术麻醉管理专家共
识课件(一)
随着现代医学的不断发展,消化内镜手术已经成为目前最常见的消化
系统病理诊治方法之一。
而麻醉管理是其不可或缺的组成部分,因此
各界专家为了统一麻醉手术操作规范,保障患者安全,最近发布了一
份《常见消化内镜手术麻醉管理专家共识课件》。
该共识课件旨在对医疗机构中相关医学人员开展消化内镜手术麻醉时,关于麻醉操作、药物选择、麻醉深度、监测等方面提出一系列建议和
指导,以规范化消化内镜手术麻醉操作,促进消化内镜技术的进步及
安全高效的麻醉管理。
该课件的主要内容包括:
一、麻醉前的准备工作:如了解患者病史、完整体检、明确手术范围
和时间、评估麻醉方案、向患者及其家属进行告知等。
二、麻醉的选择:根据患者身体状况进行评估,选择合适的麻醉方法,其中注重综合施行静脉全麻,使患者在手术过程中有充分的意识保护,比吐气术效果更优,控制更加精细。
三、麻醉操作的监控管理:建议在麻醉监测上采取多项监测指标,如
有创和无创血压监测、心电图监测、CO2的监测、肌松监测等,确保患者在麻醉过程中操作的连贯性及进行守望安全。
四、麻醉结束后的维护:在麻醉药物逐渐发挥作用的同时,增加滴注
液体以维持患者循环平衡,密切观察患者意识状态、生命体征等,并
及时照顾患者的生活需求。
该次共识课件提出了多项规范化操作细节,让医学人员在开展消化内镜手术麻醉过程中采取具体的措施,确保患者在麻醉过程中的安全和全程的舒适感知。
未来,医学领域需要针对消化内镜麻醉方面不断推进科技更新,提高技术水平,为患者提供更全面细致的医疗服务。
消化内镜中心麻醉恢复室护理质量敏感指标体系构建摘要:目的:探讨构建护理质量敏感指标在提高麻醉后监房低温中的应用效果。
该方法选择了在2021年11月至2022年11月期间接受PACU单元内窥镜治疗的120名病人,这些病人按60例随机清单方法分为研究组和观察组。
监测组接受普通的PACU护理,研究组在监测组的基础上制定和实施PACU护理质量敏感指标。
比较两组优先监测指标的执行情况、麻醉并发症的发生率和护理满意度。
业绩审查小组三项优先监测指标的成功率大大高于监督小组(p < 0.05);对照组中与麻醉有关的并发症发生率大大低于对照组,护理满意度大大高于对照组(p < 0.05)。
结论构建的消化内镜中心麻醉恢复室护理质量敏感指标体系具有一定科学性和实用性,兼具手术室内麻醉恢复室和消化内镜中心特点,可为消化内镜中心麻醉恢复室护理质量提升提供参考。
关键词:消化内镜;麻醉;护理质量;敏感指标引言消化内镜是消化系统疾病诊疗的一种重要手段。
消化内镜中心麻醉恢复室具有患者流量大、周转快、护理任务繁重、仪器设备使用要求高等特点,且胃肠镜检查或治疗为有创性操作,麻醉后可能引起患者血压下降、呼吸抑制以及胃肠道不良反应等并发症,因此,消化内镜诊疗后麻醉恢复期护理质量对于保障患者安全至关重要。
护理质量敏感指标是以量化形式科学评价、监测和干预患者结局的一类指标,是护理质量管理的重要工具。
其应用有助于促进护理服务规范化和标准化,推进护理质量持续改进,减少护理不良事件发生。
目前,我国学者构建的麻醉恢复室护理质量敏感指标大多为通用型指标,且多围绕手术室内麻醉恢复室,尚无消化内镜中心麻醉恢复室护理质量敏感指标相关研究。
本研究在文献回顾、半结构访谈基础上,进行了两轮专家函询,构建了消化内镜中心麻醉恢复室护理质量敏感指标体系,以期提高消化内镜中心麻醉恢复室护理质量管理水平。
1资料与方法1.1一般资料2021年11月11日-12,120例本院静脉留置针治疗患者被选为研究对象。