乳腺癌临床实践指南(版)介绍
- 格式:ppt
- 大小:8.30 MB
- 文档页数:80




源自英文版v.2.2015美国国家综合癌症网络(NCCN®)●由21个居世界领导地位的美国知名癌症中心所组成的一个非营利联盟组织,旨在全心致力于对癌症患者医疗管理品质及效率的提升。
●NCCN 提供给医疗保健系统决策者极具价值之重要资讯,《NCCN肿瘤学临床实践指南》为全球肿瘤临床应用最广的指南。
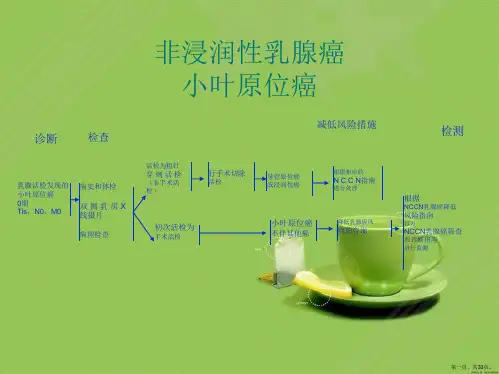
病例数乳腺癌是美国妇女最常见的恶性肿瘤2350304043050000100000150000200000250000新诊断病例死亡病例黄色:Tis (原位癌)绿色:T1(肿瘤最大直径≤ 20mm)蓝色:T2(肿瘤最大直径>20mm ,但≤ 50mm )紫色:T3(肿瘤最大直径>50mm)红色:T4(肿瘤无论大小,直接侵犯胸壁和/或皮肤)黑色:已远处转移T1:肿瘤最大直径≤20mm Tlmi :肿瘤最大直径≤1mmTla :肿瘤最大直径>1 mm ,但≤5 mm Tlb :肿瘤最大直径>5mm ,但≤10mm Tlc :肿瘤最大直径>10mm ,但≤20mm N0:无区域淋巴结转移T2:肿瘤最大直径>20mm ,但≤50mm N1:同侧I 、II 级腋窝淋巴结转移,可活动pN1;1~3个腋窝淋巴结转移,转移灶2.0 mm T3:肿瘤最大直径>50mmN2a :同侧I 、II 级腋窝淋巴结转移,互相融合或与其他组织固定pN2:4~9个腋窝淋巴结转移;或临床上发现内乳淋巴结转移,但腋窝淋巴结无转移,转移病灶>2.0 mm T4:不论肿瘤大小,直接侵犯胸壁和/或皮肤(溃疡或皮肤结节)N2:同侧腋窝淋巴结转移,临床表现为固定或相互融合;或缺乏同侧腋窝淋巴结转移的临床证据,但临床上发现有同侧内乳淋巴结转移pN2:4~9个腋窝淋巴结转移;或临床上发现内乳淋巴结转移,但腋窝淋巴结无转移,转移病灶>2.0 mm pN2b :临床上发现内乳淋巴结转移,但腋窝淋巴结无转移任何TN3:同侧锁骨下淋巴结转移伴或不伴腋窝淋巴结转移;或临床上发现同侧内乳淋巴结转移伴腋窝淋巴结转移;或同侧锁骨上淋巴结转移伴或不伴腋窝或内乳淋巴结转移N3a :同侧锁骨下淋巴结转移N3b :同侧内乳淋巴结及腋窝淋巴结转移N3c :同侧锁骨上淋巴结转移IA 期:T1、N0、M0IB 期:T0、N1mi 、M0T1、N1mi 、M0IIA 期:T0、N1、M0T1、N1 、M0T2、N0、M0IIB 期:T2、N1、M0T3、N0、M0IIIA 期:T0、N2、M0T1、N2、M0T2、N2、M0T3、N1、M0T3、N2、M0IIIB 期:T4、N0、M0T4、N1、M0T4、N2、M0IIIC 期:任何T 、N3、M0IV 期:任何T 、任何N 、M1TNM 分期2类2A类2B 类3类诊断检查浸润性乳腺癌临床分期为I 、IIA 、IIB 或T3,N1,M0 期患者的局部治疗腋窝淋巴结阴性、肿瘤≤5cm ,且切缘距肿瘤≥1 mm腋窝淋巴结阴性、肿瘤≤5cm ,切缘距肿瘤<1 mm腋窝淋巴结阴性但肿瘤>5 cm 或切缘阳性1~3个阳性腋窝淋巴结≥4个阳性腋窝淋巴结考虑化疗后行胸壁放疗考虑化疗后行胸壁±锁骨上/ 下淋巴引流区放疗。



乳腺癌临床诊治指南乳腺癌是女性最常见的恶性肿瘤之一,也有一定发生率在男性中。
随着医学研究和技术的进步,乳腺癌的诊断和治疗方法也在不断地改进和完善。
为了帮助医生和临床医学工作者更好地了解和掌握乳腺癌的诊断和治疗的最新进展,国际乳腺癌协会制定了乳腺癌临床诊治指南。
本文将为您详细介绍该指南中的主要内容。
诊断部分:1. 乳腺癌的早期诊断是降低乳腺癌致死率的关键。
妇女在40岁及以上应每年进行一次乳腺X线摄影(乳腺X线检查)。
2. 高危女性,如有家族史或其他相关风险因素,应从30岁开始开始进行定期乳腺X线摄影。
3. 对于发现可疑乳腺肿块或其他异常体征的患者,应进一步进行乳腺超声、钼靶、磁共振等检查。
4. 对乳腺穿刺活检的判断应根据回声、超声扫描和影像,结合实验室结果,进行综合分析,尽可能提高准确率。
治疗部分:1. 乳腺癌的治疗方案应根据患者的疾病分期、年龄、健康状况和自愿程度进行个体化制定。
2. 早期乳腺癌的主要治疗方法包括手术、放射治疗和内分泌治疗。
对于较小病灶的患者,局部切除手术可能是一种有效的治疗方法。
3. 对于乳腺癌的中晚期患者,化疗常常是必不可少的治疗手段之一。
化疗方案的选择应考虑患者的病情和个体差异。
4. 靶向治疗是乳腺癌治疗的重要手段,如靶向治疗药物Herceptin可以针对某些HER2阳性的患者。
随访和康复:1. 乳腺癌治疗结束后,患者需要进行定期的复查和随访。
随访周期可以根据患者的具体情况进行调整,通常为半年至1年一次。
2. 随访内容包括体格检查、乳腺X线摄影、乳房超声等相关检查,以及与患者的交流和心理支持。
3. 康复护理是乳腺癌治疗的重要环节,包括营养支持、功能锻炼和心理康复等方面的综合治疗。
结语:乳腺癌临床诊治指南为乳腺癌的诊断和治疗提供了科学的依据和方法,有助于医生和患者更好地掌握乳腺癌的防治措施。
然而,临床实践中,仍需结合具体患者的情况制定个体化的治疗方案。
我们相信,随着科学技术的不断进步,乳腺癌的预防、诊断和治疗将会取得更加显著的进展,为患者提供更好的健康保障。

NC乳腺癌临床实践指南NC乳腺癌临床实践指南目录:1、引言2、诊断2.1 乳腺癌的临床表现2.2 影像学评估2.3 组织学诊断3、分期3.1 TNM分期系统3.2 分子分型4、手术治疗4.1 乳腺癌手术治疗原则4.2 术前评估与术中辅助技术4.3 乳腺癌手术切除方式4.4 脉冲射频与冷冻治疗4.5 细胞分子分型指导手术治疗决策5、放射治疗5.1 早期乳腺癌放射治疗5.2 高危因素及局部复发后推荐放射治疗6、化学治疗6.1 早期乳腺癌的化学治疗原则6.2 晚期(转移性)乳腺癌的化学治疗原则6.3 青年女性乳腺癌患者的化学治疗6.4 HER2阳性乳腺癌的化学治疗7、内分泌治疗7.1 预防内分泌治疗7.2 ER/PR阳性早期乳腺癌患者术后内分泌治疗7.3 ER/PR阳性晚期(转移性)乳腺癌内分泌治疗7.4 ER/PR阳性乳腺癌内分泌治疗与化学治疗的联合应用8、靶向治疗8.1 HER2阳性乳腺癌的靶向治疗8.2 CDK 4/6抑制剂的应用8.3 PI3K抑制剂的应用8.4 PARP抑制剂的应用9、免疫治疗9.1 PD-1抑制剂应用于三阴性乳腺癌9.2 免疫治疗与其他治疗的联合应用10、随访10.1 早期乳腺癌的随访原则10.2 晚期(转移性)乳腺癌的随访原则10.3 乳腺癌治疗后肺转移患者的随访11、支持性护理11.1 基于证据的乳腺癌患者支持性护理 11.2 乳腺癌患者心理护理11.3 乳腺癌患者的健康教育与宣教附件:1、NC乳腺癌临床实践指南附录A2、NC乳腺癌临床实践指南附录B法律名词及注释:1、TNM分期系统:肿瘤、淋巴结、转移的分期系统,用于乳腺癌的临床分期判断。
2、分子分型:根据乳腺癌组织中不同基因表达情况的分类方法,用于指导个体化治疗策略。
3、ER/PR:雌激素受体/孕激素受体,对内分泌治疗敏感的标志物。
4、HER2:人类表皮生长因子受体2,一种预后不良的乳腺癌分子标志物。
5、CDK 4/6抑制剂:靶向抑制细胞周期调控激酶CDK4和CDK6的药物,用于治疗激素受体阳性乳腺癌。

NCCN乳腺癌临床实践指南(第3版)更新与回顾(最全版)2017年年末,美国国家综合癌症网络(NCCN)临床实践指南(第3版)以中文版形式华丽登场。
再次受到中国临床肿瘤专业医生的关注。
回顾NCCN临床实践指南进入中国的10余年历程,国内专家参照最新的循证医学证据,及时更新指南推荐意见,已经成为指导和规范中国癌症临床诊治最为重要的理论依据。
一、NCCN指南历史沿革NCCN是由21家世界顶级癌症中心组成的非营利性学术联盟。
自1995年起,NCCN开始制定肿瘤临床实践指南。
目前,由不同专业专家组编制的临床实践指导意见,已经覆盖了人类97%以上的癌症,为全世界癌症治疗、康复领域的医生提供了先进和规范的综合治疗方案。
由于患者特点、医疗水平与体制等方面的差异,直接引进并在中国应用该指南存在实际困难。
2006年,在孙燕院士的倡导与组织下,NCCN指南专家组与中国肿瘤学专家密切合作,经过充分讨论达成共识,由不同肿瘤专业的中国医生组成专家组,以原版NCCN指南为依据,结合中国国情和临床实践经验提出加以标注的中国专家意见,并逐步出版不同专业的中文NCCN 指南(中国版)以规范中国肿瘤临床实践。
同年,首先由江泽飞教授和石远凯教授执笔,分别出台了《2006年NCCN乳腺癌临床实践指南(中国版)》和《2006年NCCN非小细胞肺癌临床实践指南(中国版)》。
截至2011年,共推出了包括非霍奇金淋巴瘤、胃癌、结肠癌、直肠癌、卵巢癌、肾癌、胰腺癌等10余个NCCN指南(中国版)。
同时,每年参照当年最新版NCCN指南原文对中国版指南内容加以更新,为中国不同肿瘤专业医生规范临床实践提供了不可或缺的权威理念。
二、2006至2016年NCCN乳腺癌临床实践指南更新重点NCCN临床实践指南自诞生之日起,都会根据最新的循证医学证据推出年度更新。
进入21世纪以来,伴随肿瘤分子生物学认识的进步,以乳腺癌为代表的肿瘤临床实践突出体现了从局部到全身、从群体到分类,宏观诊治理念日渐精准的时代变迁(表1)。

中国早期乳腺癌保乳手术临床实践指南(2022版)一、推荐意见1 基本定义肿瘤根治性手术应以治愈肿瘤目的。
保乳手术作为乳腺癌根治性手术方式之一已经获得广泛认同。
保乳手术是乳腺癌根治性手术的治疗方式之一(证据等级:Ⅰ类;推荐强度:A级)。
2 适应证符合以下所有条件:(1)具有保乳意愿(证据等级:Ⅰ类;推荐强度:A 级);(2)临床Ⅰ期、Ⅱ期,≤ T2(证据等级:Ⅰ类;推荐强度:A级);(3)术后可保留良好乳房外形(证据等级:Ⅰ类;推荐强度:A级)。
3 禁忌证符合以下任意一项条件:(1)不能接受全乳放疗(证据等级:Ⅰ类;推荐强度:A级);(2)无法达到切缘阴性(证据等级:Ⅰ类;推荐强度:A级);(3)弥漫性分布的恶性钙化灶(证据等级:Ⅰ类;推荐强度:A 级);(4)炎性乳腺癌[10- 11](证据等级:Ⅰ类;推荐强度:A 级);(5)拒绝接受保乳手术(证据等级:Ⅰ类;推荐强度:A级)。
4 外科临床问题(1)保乳手术联合肿瘤整复技术(oncoplastic breast surgery)可以避免畸形,改善术后外观(证据等级:Ⅱ类;推荐强度:A 级)。
(2)保乳手术残腔推荐放置惰性金属夹(如钛夹)作为放疗瘤床加量照射的定位标记(证据等级:Ⅰ类;推荐强度:A级)。
5 病理评价问题(1)保乳手术必须对切缘进行评估(证据等级:Ⅰ类;推荐强度:A级)。
(2)术中冰冻切片病理学切缘评估(证据等级:Ⅰ类;推荐强度:A 级)。
(3)术后石蜡病理学切缘评估(证据等级:Ⅰ类;推荐强度:A级)。
(4)切缘评估方法:①肿瘤切缘法(垂直切除法)(证据等级:Ⅰ类;推荐强度:A 级)。
②肿瘤切缘法(水平切除法)(证据等级:Ⅱ类;推荐强度:A 级)。
③腔周切缘评估法(证据等级:Ⅱ类;推荐强度:A级)。
6 放疗问题保乳术后需要接受全乳放疗证据等级:Ⅰ类;推荐强度:A 级)。
Ⅰ期、激素受体阳性及切缘阴性的65 岁以上病人可考虑免除术后全乳放疗(CALGB9343)。
NCCN乳腺癌临床实践指南NCCN乳腺癌临床实践指南文档范本1. 介绍1.1 背景1.2 目的1.3 目标读者1.4 文档结构2. 乳腺癌筛查与早期诊断2.1 乳房X线摄影2.2 超声检查2.3 核磁共振(MRI)检查2.4 生物标志物检测2.5 组织活检3. 乳腺癌分期与病理评估3.1 TNM分期系统3.2 组织学类型与分级3.3 雌激素受体、孕激素受体和HER2信号通路4. 手术治疗4.1 早期乳腺癌手术治疗4.2 高风险早期乳腺癌手术治疗4.3 复发乳腺癌手术治疗4.4 转移性乳腺癌手术治疗5. 放射治疗5.1 早期乳腺癌放射治疗5.2 适应症和禁忌症5.3 放射治疗技术5.4 放射治疗后的管理6. 化学治疗6.1 早期乳腺癌化学治疗6.2 高风险早期乳腺癌化学治疗6.3 转移性乳腺癌化学治疗6.4 化学治疗方案选择与调整7. 雌激素受体和孕激素受体阳性乳腺癌的内分泌治疗7.1 早期乳腺癌内分泌治疗7.2 高风险早期乳腺癌内分泌治疗 7.3 转移性乳腺癌内分泌治疗7.4 内分泌治疗的持续时间8. 靶向治疗8.1 HER2阳性乳腺癌的靶向治疗8.2 CDK4/6抑制剂的应用9. 其他治疗方法9.1 新药治疗9.2 免疫治疗10. 乳腺癌的辅助治疗10.1 早期乳腺癌的辅助治疗10.2 高风险早期乳腺癌的辅助治疗10.3 转移性乳腺癌的辅助治疗11. 管理乳腺癌的副作用和并发症11.1 外科手术的副作用和并发症 11.2 放射治疗的副作用和并发症11.3 化学治疗的副作用和并发症11.4 内分泌治疗的副作用和并发症11.5 靶向治疗的副作用和并发症11.6 辅助治疗的副作用和并发症12. 随访与复发监测12.1 早期乳腺癌的随访12.2 高风险早期乳腺癌的随访12.3 转移性乳腺癌的随访12.4 复发监测13. 乳腺癌特殊群体的管理13.1 青春期、青年女性和妊娠期乳腺癌的管理 13.2 男性乳腺癌的管理13.3 乳腺癌患者的生育与遗传咨询附件:1. 乳腺癌筛查与早期诊断相关表格2. 乳腺癌分期与病理评估相关表格3. 手术治疗相关表格4. 放射治疗相关表格5. 化学治疗相关表格6. 内分泌治疗相关表格7. 靶向治疗相关表格8. 其他治疗方法相关表格9. 辅助治疗相关表格10. 随访与复发监测相关表格法律名词及注释:1. TNM分期系统:癌症分期系统,根据肿瘤的大小(Tumor)、淋巴结情况(Nodes)和远处转移(Metastasis)来划分疾病的程度和严重性。