咯血的介入治疗流程及规范
- 格式:docx
- 大小:20.38 KB
- 文档页数:10

介入治疗的工作制度介入治疗是一种微创的治疗方法,通过导管等工具将药物、放射性物质或物理方法直接应用于病变部位,以达到治疗目的。
介入治疗在我国得到了广泛的应用,为了确保介入治疗的安全性和有效性,制定一套完善的工作制度至关重要。
本文从介入治疗的操作规范、人员配备、质量控制、培训与考核等方面探讨介入治疗的工作制度。
一、介入治疗的操作规范1. 术前准备(1)患者准备:向患者及家属详细解释介入治疗的过程、风险和预期效果,取得患者及家属的同意。
对患者进行全面的术前检查,包括血常规、心电图、影像学检查等。
(2)器械准备:检查导管、导丝、支架等器械的质量和完整性,确保器械处于良好状态。
(3)药品准备:备足抗凝、抗血小板、抗过敏等药物,以及急救药品和设备。
2. 操作过程(1)严格遵守无菌操作原则,防止感染。
(2)密切观察患者生命体征,如心率、血压、呼吸等,及时发现并处理异常情况。
(3)根据患者病情选择合适的介入治疗方法,如血管内介入、非血管内介入等。
(4)合理使用对比剂,注意观察患者有无过敏反应。
(5)术后严密观察患者病情,及时发现并处理并发症。
3. 术后处理(1)术后平卧休息,观察患者生命体征和病情变化。
(2)定期检查患者介入部位,观察有无出血、感染等并发症。
(3)根据患者病情给予抗凝、抗血小板等药物治疗,预防血栓形成。
(4)指导患者进行康复锻炼,提高生活质量。
二、介入治疗的人员配备1. 医生(1)具备执业医师资格,具有丰富的临床经验。
(2)经过介入治疗专业培训,取得相应资质。
(3)具备急救能力和处理并发症的能力。
2. 护士(1)具备护士执业资格,具有丰富的临床护理经验。
(2)经过介入治疗护理专业培训,取得相应资质。
(3)具备急救能力和处理并发症的能力。
3. 技师与工程师(1)具备相关专业学历,具有丰富的介入治疗技术经验。
(2)经过介入治疗技术培训,取得相应资质。
(3)具备急救能力和处理并发症的能力。
三、介入治疗的质控管理1. 建立健全质量控制制度,确保介入治疗的安全性和有效性。

肺咯血的临床诊断与介入栓塞止血治疗陈胜利广州市第一人民医院放射科(510180)1 咯血的定义声门以下呼吸道或肺组织出血,经口排出者称为“咯血” (hemoptysis)。
是一种常见的临床症状。
咯血分度标准:国内外无统一标准。
少量咯血一咯血量v 100ml/24hs .中量咯血一100-500ml /24hs。
大量咯血一〉100ml/次或〉500ml/24hs .咯血的危害:⑴心理恐惧;(2)危及生命:国外文献报告大量咯血死亡率高达50%-100%,死因主要是窒息,其次是失血性休克。
在48 小时内咯血总量在600m1 以上者病死率为25%,在16 小时内咯血总量600m1 以上者病死为75%,而急剧从口鼻喷射大量鲜血,出血量在2000ml 以上者多为急性死亡性大咯血。
大咯血预后判断:有下列情况出现则预后不良。
①肺部病变广泛,心肺功能不全,年老体弱者;②咯血量大,3小时超过300ml, 18-24小时超过600ml者;③咯血量大且呈鲜红色;④伴有慢性阻塞性肺病及肺心病者。
咯血量与临床的关系:咯血量并不一定与疾病的严重程度一致,由于咯血常骤然发生而吐在地面,病人又容易将血液吞入胃,加上唾液和漱口水混杂,使咯出血液不易收集和正确估量。
一些文献报道,咯血量多少和危险性又不能很好吻合,因此,对咯血病人病情严重程度的判断,不要过分拘泥于咯血量的多少,而应当结合病人的一般情况,包括营养状况、面色、脉搏、呼吸、血压以及有否紫绀等,进行综合判断。
不论咯血量多少均可发生窒息,对那些久病体衰或年迈咳嗽乏力者,即使是少量咯血亦可造成病人窒息死亡,故对这类病人亦应按照大咯血的救治原则,进行救治。
2 咯血的病因分析目前已知可引起咯血的疾病有近100种。
按其解剖部位的不同,可将其分为四大类,即:①气管、支气管疾患;②肺部疾患;③心血管疾患;④全身性疾患。
表1为国外大咯血患者病因分析表,表 2 为一组535 例国人咯血病因分布分析表。



急性大咯血支气管动脉栓塞的介入治疗及护理摘要】目的探讨支气管动脉栓塞治疗肺部大咯血的介入治疗及护理。
方法以23例急性大咯血病人为例,通过选择性支气管动脉造影,用PVA栓塞颗粒、明胶海绵颗粒或弹簧栓将出血异常支气管动脉栓塞。
结果 1例三天后咯血复发,再次栓塞止血,其余各例一次性栓塞成功,随访半年未见复发。
23例都用PVA栓塞颗粒或明胶海绵栓塞,2例又用弹簧栓栓塞支气管动脉主干。
结论支气管动脉栓塞治疗急性大咯血是可靠、有效的急症止血方法。
有效的介入护理对手术成功及患者病情恢复至关重要。
【关键词】大咯血支气管动脉介入栓塞治疗护理咯血是常见的急症之一,当咯血量大于300ml/24h时,临床上称之为大咯血[1]。
大咯血严重危及生命,最大的危险是引起窒息,其次是休克。
最常见的病因是支气管扩张、肺结核、肺癌、尘肺、囊状纤维化等。
国内外都有相当多的相关报道,我院由于介入开展晚,仅四年时间,故将我院23例大咯血介入治疗护理的病历进行回顾总结。
1 材料与方法1.1 临床资料:本组23例,年龄32―72岁,平均52岁。
1.2 术前准备:所有病人常规检查胸部平片,急诊查CT扫描、血常规、凝血四项检查、腹股沟区备皮、碘过敏试验,除外其它血管造影禁忌症。
术前充分准备各类急救的器械和药品。
1.3 介入治疗方法:采用传统Seldinger技术穿刺右侧股动脉,5FMik导管选择性行双侧支气管动脉造影,必要时行内乳动脉和肋间动脉造影,寻找出血部位的供血动脉或异常血管,了解支气管动脉、肋间动脉和胸段脊髓动脉是否存在共干,根据情况用明胶海绵颗粒栓塞靶血管或弹簧栓栓塞动脉主干,直至中远段支气管动脉不显影,动脉血流完全或基本阻断即告栓塞成功。
2 结果2.1 支气管动脉DSA表现:支气管动脉与肋间动脉共干15例,8例支气管动脉迂曲、增粗、紊乱,合并有A-P分流的4例,造影剂明显外溢者6例,所有病例全部是先用PVA栓塞颗粒或明胶海绵颗粒栓塞,2例用弹簧栓栓塞主干,直至异常血管影消失,A-P分流消失。

介入诊疗操作工作流程和要求一、术前准备(一)手术适应症的选择:严格掌握手术适应症及禁忌症,选择科学的治疗方案。
对伴有全身严重疾病(如严重的冠心病,严重的肝肾疾病和血液疾病、近期发生脑中风等)患者拟行动脉支架置入术时要特别慎重。
凡预期效果不佳,风险性大者均应组织相关介入专业医生集体会诊后确定,必要时报医务部(院区业务部、市北院区管理部)或业务部审批,其他适应症、禁忌症遵照诊疗规范执行。
(二)术前检查:除急诊手术外,择期患者均应完善各项检查。
必查项目有心电图,血、尿常规及出、凝血常规、肝炎病毒学指标及相关病变部位的影像学检查等资料。
(三)术前用药:应针对存在的合并症和身体异常指标充分进行术前准备,如降血压,降糖,降血脂,停止和或应用抗血小板凝集等药物,对症处理等。
(四)术前讨论与术前小结:所有介入治疗方案必须进行术前讨论,手术难度大、风险高的病例应请相关专业的介入操作医师参加,必要时应组织全院会诊并报医务部(院区业务部、市北院区管理部)。
讨论应对患者相关检查和血管造影所见及拟实施的介入治疗方案,对术中术后各种并发症的风险进行评估,并提出具体防范措施。
要根据患者病情、经济承受能力等因素综合判断,选择最佳治疗方案,因病施治,合理治疗。
病历讨论实行三级医师负责制,最终由科主任或主持人决定是否进行介入治疗及手术方案,讨论结束后及时做好记录。
(五)加强科室间协作。
凡拟请其它科室协助实施介入诊疗操作,必须由主治医师职称或以上的人员签署会诊单并提前送达受邀科室,被邀科室应安排专人负责会诊(不超过24 小时完成),并根据患者的病情和会诊单的要求予以安排。
预计风险很大的手术应提前和心外科、ICU、麻醉等科室沟通好,以便随时取得支援。
(六)术前谈话与知情同意书的签署:主管医师应对手术的基本情况向患者或代理人预先进行沟通谈话,经过会诊确定手术后,由手术医师亲自谈话。
预计风险较大的治疗性介入手术应由手术者和科主任共同向患者全体家属交待手术的目的、手术风险、术后注意事项、可能发生的并发症及预防措施和相关费用等。

大咯血介入治疗操作规程一:适应症1. 急性大咯血、反复大咯血,经内科治疗无效,且不具备手术条件。
2. 大咯血经手术治疗后复发者。
3. 不明原因大咯血,反复发作。
二:禁忌症1. 有严重出血倾向,严重感染,心肝肾功能严重衰竭。
2. 支气管动脉造影时,导管不能固定靶血管内或靶血管与脊髓动脉有交通而导管不能超过脊髓动脉开口者。
三:术前准备1. 详细了解病史及全面体检,心电图、血常规、肝肾功能、电解质、凝血四项、胸部CT等检查。
2. 制订个体化治疗方案,列出可能发生的并发症及应对措施。
3. 术前和患者及家属谈话,签署手术同意书。
4. 穿刺部位备皮,碘过敏试验,抗生素皮试,术前4小时禁食水。
四:药品准备肝素钠针12500U×1支、地塞米松针20mg、2%利多卡因针200mg、水溶性碘造影剂100ml、罂粟碱针60mg、生理盐水500ml×5瓶、5%葡萄糖液500ml及急救药品等。
五:器材准备4-5F动脉鞘、超滑导丝、4-5F多功能导管、猪尾导管、1微导管、穿刺针、刀片、消毒明胶海绵、弹簧圈等。
六: 操作步骤1. 实施心电监护,开通静脉通路。
2. 选择右侧股动脉入路。
3. 患者取仰卧位,穿刺部位常规消毒铺巾,局麻以Seldinger法行股动脉穿刺,置入4-5F动脉鞘,以超滑导丝做引导下置入4F多功能导管,于第4-6胸椎体之间,寻找左或右支气管动脉,插管成功后,用6-10ml造影剂,手推行支气管动脉造影,以明确支气管动脉开口、分支、造影剂外溢及是否与脊髓动脉共干等情况,同时还要了解病侧锁骨下动脉、肋间动脉、膈动脉是否有供血。
然后超选择插入靶动脉,把明胶海绵颗粒缓慢注入,有较大血管出血时,可使用弹簧圈栓塞。
必要时使用微导管。
七:注意事项1. 当有肋间动脉或脊髓动脉与靶动脉共干时,应选用微导管插管避开其开口。
2. 每释放一次栓子时,都应手推造影剂明确靶血管栓塞程度,以及确定导管是否还在靶血管内,以免误栓。
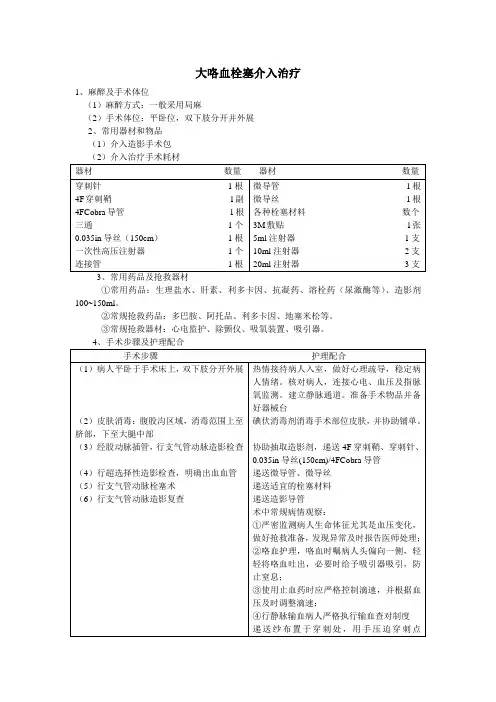
大咯血栓塞介入治疗1、麻醉及手术体位(1)麻醉方式:一般采用局麻(2)手术体位:平卧位,双下肢分开并外展2、常用器材和物品(1)介入造影手术包3、常用药品及抢救器材①常用药品:生理盐水、肝素、利多卡因、抗凝药、溶栓药(尿激酶等)、造影剂100~150ml。
②常规抢救药品:多巴胺、阿托品、利多卡因、地塞米松等。
③常规抢救器材:心电监护、除颤仪、吸氧装置、吸引器。
(术后护理)1、术后心理护理介入治疗手术后,病人心理上有一定的解脱感,但是新的心理变化又随之而来,担心治疗的效果和预后、会不会复发,担心对生活和工作是否带来影响,以及经济上的负担,会再度出现焦虑情绪。
针对这种状况,护士应理解病人的心情,热情解答病人提出的问题,关心体贴病人,帮助其树立战胜疾病的信心。
2、一般护理(1)体位:为防止穿刺部位出血,病人需卧床休息24h,穿刺侧肢体平伸制动12h,12h 后可在床上轻微活动,但应避免下蹲、剧烈咳嗽、用力排便等增加腹压的动作。
肢体制动期间指导病人在床上翻身,以减轻病人的不适。
(2)休息饮食:给予高蛋白、高热量、高维生素、营养丰富易消化的饮食,避免冷食物诱发咳嗽,少食多餐。
注意休息,保证充足的睡眠。
(3)穿刺部位的观察与护理:穿刺处绷带加压包扎6h,观察穿刺部位有无渗血、出血,有无血肿形成,如有出血应立即压迫止血,应注意压迫部位的准确,根据穿刺的方向,一般在穿刺点的前方0.5cm左右。
并通知医师进行处理。
(4)下肢血液循环的观察严密观察双下肢皮肤颜色、温度、感觉、肌力及足背动脉搏动情况。
如出现患侧足背动脉搏动减弱或消失,肢体麻木、肿胀、皮肤温度降低、苍白、疼痛。
警惕动脉血栓形成或动脉栓塞的发生,若出现皮肤颜色苍白、皮温下降、感觉异常、肌力减退等现象,应及时报告医师,遵医嘱使用血管扩张药及神经营养药物,并配合物理治疗。
3、病情观察密切观察体温、脉搏、呼吸、血压及意识状态,必要时心电监护,并做好记录,直至平稳。


【摘要】目的总结支气管动脉-肺循环瘘的DSA表现和介入治疗经验。
方法21例咯血病人,经DSA证实存在支气管动脉-肺循环瘘,根据血管瘘的类型、数目、瘘口的大小、循环时间选择不同种类和大小的栓塞剂对瘘口和病变血管进行栓塞。
对其中6例DSA可见到明确瘘口并且循环时间短于1 sec 的病人,先用明胶海绵颗粒对瘘口作预栓塞,然后用长约1 mm 的5-0真丝线段进一步栓塞。
其余15例循环时间长于1 sec 者,直接用真丝线段进行栓塞。
栓塞术后随访0.5~3 y,评估治疗效果。
结果DSA 表现为支气管动脉-肺动脉瘘和支气管动脉-肺静脉瘘者分别为15例和6例,同时合并肋间动脉-肺循环瘘者5例。
其中17例经支气管动脉栓塞后达到即刻止血效果,有3例栓塞术后咯血量明显减少,经保守治疗后痊愈出院。
总有效率为95.2%。
另1例因肋间动脉和锁骨下动脉参与供血,未能有效止血,在介入术后6 h 转胸外科手术治疗。
经随访发现,有2例分别在介入栓塞后4 m和11m复发,5例在19 m内死于肺癌合并症。
结论支气管动脉-肺循环瘘在咯血病人中是常见的血管异常,可加重咯血和心肺疾病的进展,经皮穿刺支气管动脉栓塞术是有效的治疗方法。
【关键词】咯血;支气管动脉;栓塞,治疗性;治疗结果The DSA findings and the interventional therapy experience of bronchial artery to pulmonary circulation shunt. LV Wei-fu*, ZHANG Xing-ming, ZHANG Xue-bin, ZHANG Zhen-feng, HOU Chang-long, HU Shu-dong.*Department of Radiology, Anhui Provincial Hospital, Hefei 230001,China【Abstract】 Objective To analysis the DSA findings and interventional therapy experience of bronchial artery to pulmonary circulation shunt (BPS). Methods BPS were confirmed by DSA in 21 patients with hemoptysis.The disorder vessels were embolized using various kinds and sizes embolism particles with according to the shunt tipe and number, the shunt orifice size and circulation time.In 6 patients within 1 sec circulation time , the shunt orificeswere pre-embolized using gelfoam particles,and 5-0 silk segments measuring about 1 mm were used for compensative embolism.The remaining 15 patients beyong 1 sec circulation time were embolized only using silk segments.Results According to DSA findings, bronchial artery to pulmonary artery shunt and bronchial artery to pulmonary vein shunt were confirmed in 15 and 6 patients, respectively.Among them,17 patients stop bleeding instantly after embolization, and the bleeding decreased significantly in the 3 patients.The total effective rate was 95.2%。

肺咯血的介入治疗(一)摘要:目的探讨行支气管动脉栓塞介入治疗和围手术期处理肺咯血的效果。
方法采用seldinger法经皮股动脉插管,行双侧支气管动脉数字减影血管造影(DSA),分辨确认病变动脉后,超选择导管进入病变动脉,注入适量明胶海绵碎粒及毛钢圈行出血支气管动脉栓塞,观察止血效果。
结果除1例肺癌咯血患者,术后2月死于肿瘤外,余病例随防4个月~2年9个月,治愈率为100%(20/20),其中一次介入治愈率为85.7%(18/21)。
所有患者手术过程顺利,围手术期配合良好,无并发症。
结论介入治疗是严重肺咯血首选有效的治疗措施,术前术中的心理护理和术中保持呼吸道通畅尤其重要,术后细致的护理对患者的康复、防止复发和预防并发症有着重要临床意义。
关键词:肺咯血;支气管动脉;介入治疗支气管动脉栓塞术治疗咯血已得到临床的公认,成为大咯血病人经内科治疗无效的首选治疗方法,也是唯一快速有效控制出血的治疗措施〔1〕。
汕头大学医学院第二附属医院自2003年7月~2006年1月,共行肺咯血介入治疗21例,疗效佳,现将肺咯血介入治疗和围手术期处理总结如下。
1资料与方法1.1临床资料本组病人21例,男13例,女8例,年龄28~64岁,中位年龄43.2岁,咯血史3~28年,咯血频率2~9次/年,14例咯血量大于120ml/d,所有病例均行胸部X线照片和/或CT扫描及有关实验检查,确诊为支气管扩张8例,肺结核并咯血7例,肺癌3例,不明原因3例,所有病例均经内科保守治疗咯血不止而行支气管动脉栓塞治疗。
1.2方法采用seldinger法经皮股动脉插管,行双侧支气管动脉数字减影血管造影(DSA),分辨确认病变动脉后,即注入立止血1ku,待血流减慢后,超选择导管进入病变动脉,注入适量明胶海绵碎粒及毛钢圈行病变出血支气管动脉双重栓塞〔2〕,观察外周分支及病变支气管动脉栓塞后情况,确认病变所供出血区域的血管栓塞完好,最后再次检查其它供血动脉,如无异常,手术结束,拨出导管覆盖无菌纱布,并用绷带加压包扎固定后,送回病房。
咯血的介入治疗流程及规范24 小时咯血量 200ml ~300ml 以上或血细胞比容减少 30% 可以诊断为大咯血。
呼吸系统疾病 9% ~ 15%可引起咯血,其中大咯血占 1.5% ,死亡率极高 ,达 60%~ 80% ,主要为失血性休克或呼吸道大量血液堵塞窒息而致死。
病因咯血常见的病因以肺结核 (38%) 、支气管扩张 (30%) 、支气管肺癌 (9%) ,慢性肺部炎症和肺脓肿 (9% )多见,同时肺动脉-静脉瘘、肺动脉栓塞、肺隔离症、肺霉菌病、肺外伤、先天性心脏病、二尖瓣狭窄、肺动脉高压、支气管动脉瘤、支气管动脉—肺动脉瘘、支气管动脉曲张、凝血异常等也可以导致大咯血。
临床表现咯血病人常有原发肺内病变存在,且有反复咯血病史且逐渐加重以及贫血貌。
据估计肺泡内积血量达 400ml 即可出现明显的氧气交换障碍,并且症状出现与出血速度密切相关,当病人出现面色、脉搏、呼吸、血压改变和紫绀等威胁生命的症状或需输血维持血容量均可视为大咯血。
解剖基础支气管动脉的起始咯血大部分来自支气管动脉( 90% 以上),肋间动脉等,绝大多数开口于第5胸椎体上缘到第6胸椎体下缘范围内的主动脉腹侧壁。
右侧支气管动脉起源于:右侧肋间动脉( 44.9% );主动脉降部(30.6% );主动脉弓( 14.3% );右锁骨下动脉( 10.2% )左侧支气管动脉主要起源于:主动脉降部(86.5% );主动脉弓(10.9% )。
此外支气管动脉尚可起自头臂干,甲状颈干,胸廓内动脉,心包膈动脉,膈下动脉,腹主动脉,甚至冠状动脉等。
支气管动脉的走形及分布支气管动脉自体循环大动脉发出以后都位于气管、支气管背侧,穿行于同侧迷走神经各分支组成的复杂的肺神经丛中,沿两侧支气管进入肺门。
另外亦有分支到食管中段、气管及支气管旁淋巴结、肺间质淋巴结等,脊髓前、后动脉均可能起源于肋间动脉或与肋间支气管动脉共干。
支气管动脉栓塞术采用 Seldinger 技术经股动脉选择性插管至支气管动脉,先行支气管动脉造影确定出血部位、程度,再行治疗性支气管动脉栓塞出血血管。
自从1963 年 Viamonle 成功实施了第一例选择性支气管动脉造影( Selectivebronchial arteriography , SBAG ), 1974 年法国学者 Remy 首先应用支气管动脉栓塞术 (Bronchial artery embolization ,BAE)治疗大咯血成功人们已逐渐开始并不断增多利用 BAE 治疗大咯血,并取得较为满意效果,目前,大多数学者推荐为首选治疗方法。
适应症及禁忌症适应症一般说来,任何急性大咯血或反复较大量咯血;一次咯血量≥ 200ml ,经内科治疗无效或经手术治疗又复发咯血,如支气管扩张症所知的大咯血、肺结核咯血、肺肿瘤咯血、肺部血管畸形咯血等。
怀疑出血来自支气管动脉,而无血管造影禁忌症者均可考虑行支气管动脉栓塞治疗。
包括(1)反复大咯血,胸部病变广泛功能差,无法作肺切除者(大咯血患者大多有长期肺疾患);(2)需手术治疗,暂不具备手术条件,必须先控制出血者;(3)咯血经手术治疗后复发者;(4)拒绝手术治疗的大咯血病人,(5)支气管动脉栓塞术后复发咯血者。
禁忌症(1)严重出血倾向,插管局部皮肤感染,碘过敏,肝肾功能障碍,严重甲亢,体弱,发热和感染者;(2)肺淤血以及肺动脉严重狭窄或闭塞的先天性心血管病患者;3)支气管动脉或肋间动脉与脊髓动脉沟通,在造影或栓塞时,将引起脊髓损伤而致截瘫者;(4)导管在靶血管固定困难或者试注对比剂明显返流者。
介入手术操作常规术前准备1. 术前明确出血部位,为准确栓塞提供可靠的资料,胸部摄片及 CT 尤其是HRCT 对出血部位的确定明显优于支气管镜,根据临床检查确定可能的出血部位进行栓塞。
2. 术前有活动性咯血的病人,需保持呼吸道通畅和吸氧3. 术前可肌注安定 10mg4. 准备好抢救的药物和器械,如吸痰器、面罩、气管插管、气管切开包等,以备急用5. 血管造影必需的介入器材:如穿刺鞘组、造影导管、碘对比剂6. 把可能出现的并发症及危险性告诉病人家属,并在手术同意书上签名。
术中操作支气管动脉术前造影为栓塞咯血的支气管动脉提供途径,是进行支气管动脉栓塞的先决条件。
可采用 5F 或 6F 胃左动脉导管, Cobra 导管等,在 DSA 监控下,将导管插至胸主动脉弓处并成形,拉至胸主动脉相当于支气管隆突水平,上下滑动,当导管尖滑入支气管动脉入口部时,用手推非离子型造影数毫升确定为支气管动脉后行支气管动脉造影。
右肺病变发生率高于左肺,尤右肺上叶易受侵犯,在活动性咯血期间,结合胸部影像学资料,应用 DSA 能更清晰地显示出血病灶的部位。
造影一方面可显示病灶的直接出血征象(病灶区支气管动脉内造影剂外溢,当出血量≥ 0.5 —1.0ml 可显示外溢),动态观察更为明显,为最可靠的定位指标,但显示率不高,为 2%--24% 。
具体表现为:(1)肺实质内有造影剂渗出形成片状或斑点状出血;(2)同侧同叶三、四级支气管腔内有造影剂涂抹。
另一方面可显示间接出血征象:(1)患侧支气管动脉增粗;(2)病灶血管增多、紊乱;(3)动脉瘤样改变;(4)支气管动脉—肺动脉瘘形成;(5 )病灶的肺实质内存在较弥散的浓染区 .支气管动脉栓塞造影情况明确后,将导管头插入支气管动脉,并尽量深入,再手推注入少量对比剂( 2~3ml )证实无返流及无脊髓动脉显影后,进行栓塞治疗。
当肺部有慢性病或先天性心脏病史,造成肺动脉血运障碍,气体交换不良时,支气管动脉可增粗,起代偿肺动脉的作用,同时血流快,流量大,利于区别病变部位,插管,药物灌注及栓塞剂进入病变血管确定出血部位后,采集一张造影片以备参考,然后将导管伸至所需支气管动脉开口,行栓塞治疗,肺癌所致出血则先行药物灌注化疗后再行支气管动脉栓塞。
(1)选择性支气管动脉插管(Selective bronchial artery embolization, SBAE)及同轴超微导管选择栓塞技术( 3F 的 SP 导管),首先可以避免或减少栓塞剂返流引起误栓,其次避开支气管动脉肺门附近发出的食管动脉及其他小分支,支气管动脉脊髓支多数起自肋间支气管动脉,由肋间支发出的行选择性插管,避开肋间动脉就可以避免误栓脊髓动脉。
(2)栓塞剂及栓塞方法的选择1 )明胶海绵采用 1 ㎜大小颗粒进行栓塞,栓子能够进入小的病灶使之栓塞,减少侧支循环的形成,且分布均匀,又能避免液体栓塞剂所致的广泛支气管粘膜坏死。
但明胶海绵在一定时间内会被吸收,而使栓塞的血管再通,可采用与末梢栓塞剂鱼肝油酸钠联合应用,鱼肝油酸钠已被证实为一种有效的末梢栓塞剂。
栓塞时采用低压流控法注入。
注入过程中应避免栓子返流。
栓塞程度以大部分病理血管不显影为准,切忌过度栓塞,以免栓塞剂返流而引起其他血管的阻塞。
2 )先用明胶海绵颗粒( 1 ㎜ x1 ㎜ x1 ㎜)行末梢栓塞,再用明胶海绵条(1 ㎜x1 ㎜ x10 ㎜)行主干栓塞,从而作到栓塞长久,稳定的效果,明胶海绵经高温消毒后变性,在体内停留可达 180 天。
3)用明胶海绵和丝线微粒分别加入造影剂混合栓塞,当见到血流缓慢或完全停止时,立即终止栓塞,避免栓塞剂返流4)亦有学者用明胶海绵加红霉素联用,报告有较好疗效。
5 )国外文献有报道用直径 0.3 ~0.5 ㎜的 PVA 联用直径 2 ㎜的 PVA ,或联用直径 2--3 ㎜的铂金弹簧圈,或与明胶海绵联用,效果较理想,国内关于 PVA 在大咯血中的应用报道较少 .(3)栓塞术后常规造影栓塞剂注入后再注射造影剂证实所有供血支气管动脉大部分栓塞完全,退管于动脉鞘中,注入适量肝素钠盐水后,导管鞘及导管同时退出,压迫止血穿刺点,防止出血。
一般支气管动脉栓塞术对大咯血的止血率约达 95% ,复发率约 10%。
提高疗效的关键是对病灶的支气管动脉供血情况的详细了解。
首次治疗时,要注意病变区多支血管供血的情况,尽可能栓塞所有供血动脉的支气管动脉,方能达到长期止血的目的。
术后处理1. 术后平卧返回病房, 24h 卧床休息,监测生命体征。
注意观察咯血情况和无下肢麻木乏力等脊髓损伤的表现2. 常规应用止血药及抗感染3. 吸氧,保持呼吸道通畅4. 辅助治疗心功能抗生素治疗化疗或抗癌治疗贫血患者补血,以达到满意效果。
原发病治疗注意事项在支气管动脉未见明确出血血管时,应在异位起源支气管动脉及肺外侧支动脉寻找出血部位。
并建议临床拟作支气管动脉栓塞时术前应尽量不用或少用血管收缩剂,因可能导致出血动脉找不到或找不全。
但需注意,盲目追求将导管插至几乎接近出血部位,不但没有必要,而且会引起前向的血流减少,增加栓塞剂返流的危险性。
在介入栓塞术中过程中应:(1)尽可能探明供血动脉条数,予以栓塞;(2)每次动脉栓塞时应及时造影。
随时调整导管头的位置;(3)在支气管动脉——肺动脉分流时慎用明胶海绵颗粒栓塞,以防止细小海绵段随肺动脉循环流入肺内,造成肺梗塞,此时采用明胶海绵条栓塞则较安全。
( 4)栓塞支气管动脉后应行靶血管造影,充分显示血管栓塞后的显影情况,如支气管动脉造影时显示中断,证明栓塞成功,否则采取补救措施或更换栓塞剂再行栓塞,直至将靶血管完全栓塞为止;(5)注意导管头深入靶血管的位置及靶血管有无脊髓动脉分支,严防栓塞剂造成脊髓损伤;6)术后应用抗生素治疗 3 天,同时嘱患者轻咳,防止栓塞剂脱落疗效评价①基本治愈或即刻止血。
治疗后,连续 3 个月以上咯血未复发,活动性咯血者栓塞后,立即完全停止。
即时止血成功应以术后 24 小时出血停止为准。
②显效:咯血复发,但咯血总量小于 100ml 或较治疗前减少 90% 以上。
③无效:咯血较治疗前无明显改善。
术后复发咯血定义为痰中带凝血块或咯出鲜血,有两个高峰期,第一个高峰期为支气管动脉栓塞术后 1---2 个月,其主要原因为:原有病变血管未完全栓塞;栓塞物质被吸收。
第二个高峰期为支气管动脉栓塞术后 1 ~2 年,主要原因为原有病变进展,出现新的出血灶和 / 或侧支循环形成。
而术后 2—3 天,可继续咯出暗红色血,多为肺内陈旧性出血所致。
术后再咯血术后再咯血的原因:1)栓塞后的支气管动脉再通2)肺动脉或异位血管供血(如肋间动脉,胸廓内动脉分支供血)并发症及防治1)支气管动脉内膜损伤,支气管动脉穿孔,栓塞剂逆流入主动脉; 2)发热,胸闷,胸骨后烧灼感,肋间痛,吞咽疼痛或困难,肩背痛,穿刺部位血肿,对症处理一周内基本能缓解;3)而脊髓损伤致下肢轻瘫或截瘫,肋间皮肤坏死,食道—支气管瘘,肠系膜上、下动脉栓塞等严重并发症,应尽量避免。
一些作者认为如果有大的脊髓动脉起源于支气管动脉,则应视为支气管动脉栓塞的绝对禁忌症。
其预防一是要提高插管技术,注意识别有无支气管动脉与脊髓动脉共干;二是造影时最好用非离子型造影剂,且量不宜过大,脊髓损伤可在术后数小时内开始出现不同程度的下肢感觉异常,功能障碍,一周左右达高峰,为可逆性损伤,主要是由于造影剂毒副作用,或因导管阻断动脉血流而致缺血性改变,多数可在数天后逐渐恢复正常,因误栓所致其逆转机会相对较小,有可能造成永久性截瘫。