
中日友好医院吴东海
写在课前的话
糖皮质激素进入细胞后,与胞质特异受体结合,受体激活,发生变构,暴露出一个DNA结合域。类固醇—受体复合物形成二聚体,然后进入胞核,结合到DNA的类固醇反应元件上。效应可以是阻遏或诱导特殊基因转录。
一、糖皮质激素的概述
1935年首先分离出天然的可的松,1944年合成可的松并应用于临床,1948年Hench首次用它治疗RA并获得神奇效果,并因此而获1950年Nobel奖。此后多种合成糖皮质激素相继面市,其中有些具有很强的抗炎和免疫抑制作用,因此激起人们很大的热情。但随着各种副作用的出现,它的应用大大减低。近一二十年来,人们发现它对类风湿关节炎的治疗有帮助。尽管它在临床应用已半个多世纪,关于它的风险和效益争论一直持续不断。
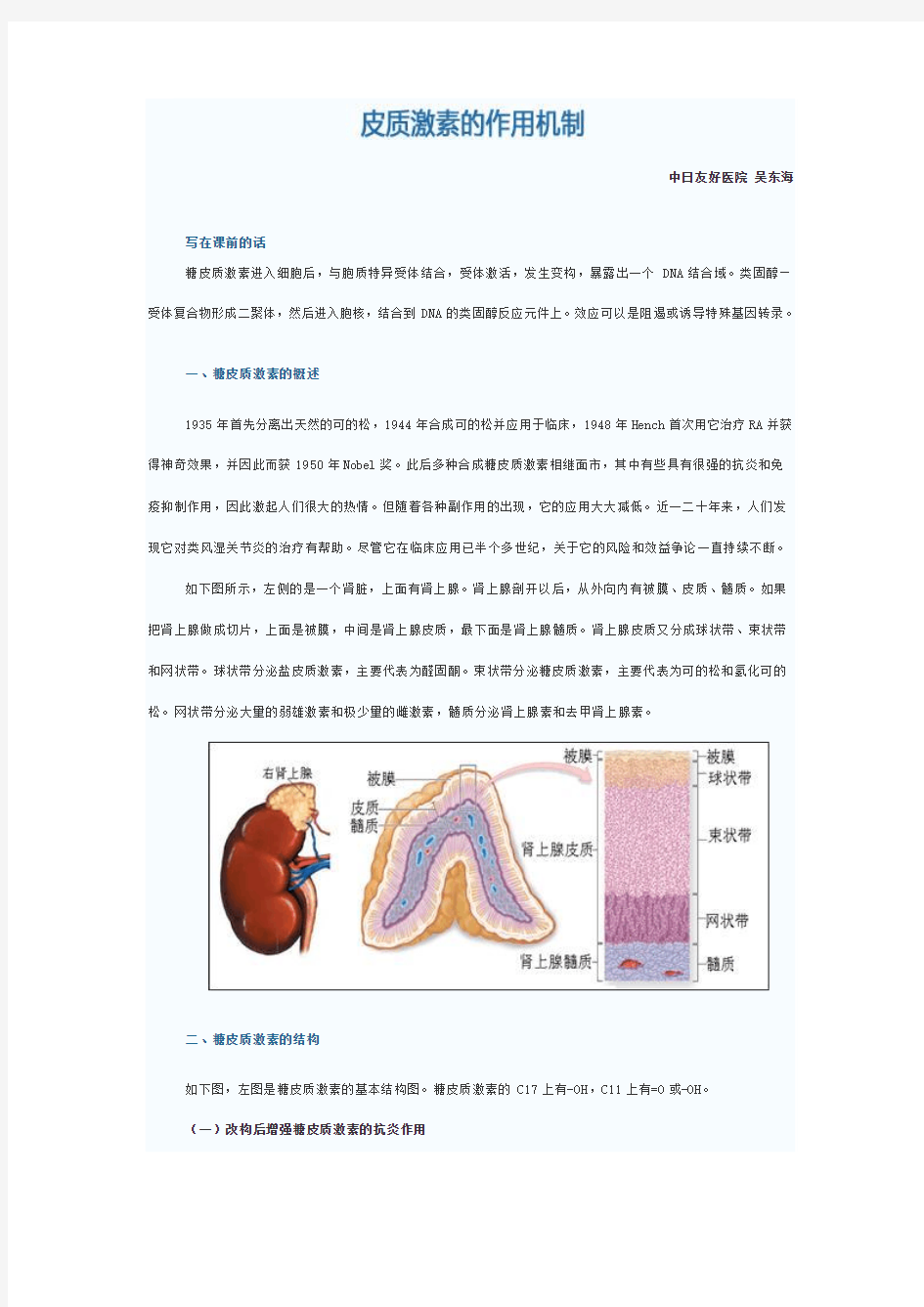
如下图所示,左侧的是一个肾脏,上面有肾上腺。肾上腺剖开以后,从外向内有被膜、皮质、髓质。如果把肾上腺做成切片,上面是被膜,中间是肾上腺皮质,最下面是肾上腺髓质。肾上腺皮质又分成球状带、束状带和网状带。球状带分泌盐皮质激素,主要代表为醛固酮。束状带分泌糖皮质激素,主要代表为可的松和氢化可的松。网状带分泌大量的弱雄激素和极少量的雌激素,髓质分泌肾上腺素和去甲肾上腺素。
二、糖皮质激素的结构
如下图,左图是糖皮质激素的基本结构图。糖皮质激素的C17上有-OH,C11上有=O或-OH。
(一)改构后增强糖皮质激素的抗炎作用
改构后增强糖皮质激素的抗炎作用,如图中所示C1和C2为双键以及C6引入-CH3则抗炎作用增强、水盐代谢作用减弱。
如下右图所示C9引入-F,C16引入-CH3或-OH则抗炎作用更强、水盐代谢作用更弱。
(二)糖皮质激素的基本结构及变异
C11位羟基化后才具有抗炎作用;若为酮基则需在肝脏内转化;肝功能不全时则不能转化,无需经肝脏转化直接起效。C1=C2双键结构使糖皮质激素作用加强,盐皮质激素作用减弱,加强抗炎活性。C6甲基化:亲脂性增高,快速到达作用靶位,增强组织渗透,靶器官浓度高,可以迅速起效、增加抗炎活性。C9位氟化:抗炎活性增加,对HPA轴的抑制增强,肌肉毒性增高。同时增加疗效和副作用。
氢化可的松的11位上有羟基,甲基强的松龙、强的松龙、地塞米松、去炎松都有羟基。而强的松和可的松的11位上没有羟基,它11位上的酮基在肝脏中转化为羟基才有生物活性。所以外用药物必须是11-羟基的。
(三)糖皮质激素和下丘脑、垂体、肾上腺轴的相互反馈作用
糖皮质激素和下丘脑、垂体、肾上腺轴的相互反馈作用。大脑的边缘系统调节情绪,视交叉上调节昼夜规律,即昼夜规律也可影响激素的水平。免疫系统分泌的细胞因子、细胞介质引起疼痛,作用于下丘脑,使下丘脑释放皮质释放激素,促皮质释放激素作用于垂体,使垂体释放促皮质激素,促皮质激素作用于肾上腺,使肾上腺合成和分泌更多的糖皮质激素,糖皮质激素分泌到血液后对下丘脑、垂体有一个反馈作用,它对免疫系统也有抑制作用。也作用于肝脏、骨骼、脂肪等系统。下丘脑-垂体-肾上腺轴调节糖皮质激素的基础和应激时的释放。每天分泌的基础量约为10~20mg氢化可的松。凌晨为分泌高峰,傍晚为低谷。应激刺激包括冷、运动、感染、手术可增加糖皮质激素的分泌。下丘脑-垂体-肾上腺轴对负反馈敏感,长期负反馈可引起肾上腺皮质萎缩,钝化下丘脑-垂体-肾上腺轴反应。因此给予ACTH或在应激情况下,患者不能分泌足够的糖皮质激素。
三、皮质激素的作用机制
(一)糖皮质激素的剂量效应关系
临床应用发现,激素剂量不同,发挥的作用也不同。在极低剂量(相当于强的
松剂量10-12mol/L)时产生基因效应。强的松用量不超过300 mg/d时,随剂量增加,占
据更多受体,基因效应增强。超过此剂量受体几乎全部被占据。因需要一定的时间进行基因转录和蛋白质合成,基因效应的显现需的时间较长,至少需要30分。该效应可以被转录或翻译抑制剂(如放线菌酮D)所阻断。
超过上述剂量范围则通过一种新的、称之为非基因效应的机制发挥作用。这种效应通过:膜结合受体(强的松剂量10-9mol/L)和(或)细胞膜的生化作用介导(强的松剂量10-4mol/L)。非基因效应可在极短的时间内发生(几秒钟到数分钟),并且转录抑制剂或蛋白质合成抑制剂均不能阻断糖皮质激素的这种快速效应。见表1。
表1糖皮质激素的剂量效应关系
糖皮质激素有基因效应和非基因效应。如以上表格所示:第一个模式,所需要强的松的量比较少,>10-12 mol/L,作用机制是基因组作用,起效时间至少是30分钟,它的作用可以被转录抑制剂和蛋白抑制剂所阻断。第二个模式,需要强的松的等效剂量是>10-9mol/L,它是非基因组效应,它需要的时间是几秒到一二分钟,它的作用不能被转录和翻译抑制剂所阻断。第三个模式,糖皮质激素>10-4mol/L,它是一个附加的非基因组物理化学作用,它起效的时间很快,几秒钟。而且效应不被蛋白转录或基因转录或蛋白合成,蛋白翻译的抑制剂所阻断。
如右图所示,纵坐标是一疗效图,横坐标是一糖皮质激素的剂量图。绿线是基因组作用,随着糖皮质激素剂量的增加,基因组作用逐渐增加,到了250~300mg时进入平台期。黄线是非基因组作用,它在低剂量时作用很弱,高剂量时作用增强。红线是基因组和非基因组的总效应。
(二)糖皮质激素效应
糖皮质激素效应包括基因组效应和非基因组效应,基因组效应是通过糖皮质激素
核受体发挥作用。核受体( nuclear receptor )是一类可扩散并可与特异性配体结合的
细胞内信号蛋白。存在于细胞质或细胞核内。常特指类固醇激素、甲状腺激素、视黄酸和维生素D3等疏水性小信号分子的受体。它们实际上是配体依赖性转录调节因子,与配体结合后可以在细胞核内调节基因表达而使配体发挥作用。
非基因组效应又分为特异非基因组效应和非特异非基因组效应。非特异非基因组效应是禟皮质激素与细胞膜的物理化学作用。糖皮质激素特异非基因组效应涉及多个受体,糖皮质激素膜受体和细胞浆中经典的糖皮质激素受体,糖皮质激素膜受体又包括核受体基因编码的膜受体和非核受体基因编码的膜受体两种膜。
临床应用发现,激素剂量不同,发挥的作用也不同。糖皮质激素的剂量
效应关系是什么?何为糖皮质激素效应?什么是核受体?
四、糖皮质激素受体
如右图所示:hGR 基因位于染色体的5q31区,包含9个外显子,外显子1和部分外显子2编码5’非翻译区序列,外显子2~8编码GR 的主体序列,外显子9编码hGRa 和hGRb 的不同C 末端和3’端非翻译区序列。
糖皮质激素的受体有9个外显子。外显子1有三个不同的启动子(如下图所示),分别为1A ,1B ,和1C ,外显子1中有驱动子1A 、外显子1A 、驱动子1B 、外显子1B 、驱动子1C 和外显子1C 。在外显子1A 中又有三个外显子,外显子1A1,1A2,1A3,所以它可以选择性的剪接和外显子2结合。
如下图所示:最上面的是糖皮质激素基因,基因转录时,它会转录成核糖核体,核糖核酸,信息核糖核酸。左上面的信息核糖核酸是由启动子2~8加9α组成,所以它是糖皮质激素α信息核糖核酸。右下面是禟皮质激素β信息核糖核酸,它是由启动子2~8加9β组成。从启动子2~8加9α和9β组成糖皮质激素α和β都包括在内
的信息核糖核酸。这些启动子可产生多种GR mRNAs,选择性转录9α和9β外显子又可产生不同GR mRNAs它们在外显子1的 5’端有独特的非翻译片断。
选择性剪接外显子9,产生 hGRa和hGRb亚型。两者从N端开始到aa727都是一样的,此后由于对外显子9的选择性剪接,GRα再增加50个氨基酸,形成全长777个氨基酸的多肽。GRβ再增加15个氨基酸,形成全长742个氨基酸的多肽。
以GRα为例,翻译GRα mRNA时,核糖体从5’端进入,识辨第一个起始密码后依次添加氨基酸,直到遇到3’端的终止密码,产生一个全长777个氨基酸的多肽。在GRα mRNA中有7个起始密码子(AUG),可以产生至少8个受体多肽,它们的N端长短各不相同。这些受体亚型被命名为GRα-A,-B, -C1, -C2, -C3,-D1,-D2和-D3。
一个GR基因可产生多种GR 异型体:一,不同的转录起始点(exon 1A,1B, or 1C)。二,外显子9mRNA 的选择性剪接产生GRα和GRβ。三,不同的翻译起始点又可使GRα或 GRβ产生新的异型体。数目表示每个GR 异型体的第一和最后一个氨基酸残基。四,每个GR 蛋白通过共价键被其他分子所修饰:S113,S141,S203,S211和S226残基磷酸化;K417泛素化;K277,K293和K703被小分子泛素样物质所修饰(Sumolyation )注:K赖氨酸;S丝氨酸。
糖皮质激素受体N端(aa 1-420)含有活化域AF-1;氨基酸421-486构成 DNA结合域(DBD),该域含有两个锌指结构,锌指结构中有介导二聚化的氨基酸残基(the so-called Dloop),DBD有相应于反应元件的特异
性序列,DBD附近还有一个核定位信号(NL1);氨基酸487-527为铰链区;氨基酸528-777为配体结合区,该区有另一个核定位信号(NL2)和活化域(AF-2 ort2)
五、糖皮质激素的基因组机制
GC为一种磷脂类物质,易于通过细胞膜进入细胞,与胞浆内的激素受体结合。结合后的类固醇-受体复合物通过下列三种机制调节基因转录。
(一)正性GRE和负性GRE
与靶基因启动子区的GREs直接结合调控靶基因的表达。GREs有两种:正性GRE指令诱导转录,负性GRE 指令转录抑制。
1.皮质激素受体与GREs结合
如细胞的示意图,糖皮质激素在细胞外,它可以渗透过细胞膜进入到细胞浆,与糖皮质激素受体结合,然后与糖皮质激素反应元件结合,结合以后引起转录活化,合成更多的信息核糖核酸,信息核糖核酸通过核孔进入细胞浆,在核糖体的作用下,翻译成各种蛋白。在这种情况下,产生白介素1受体拮抗剂,白介素10和植皮素等。
2.皮质激素受体与nGREs结合
与正性GRE不同,在没有GC的情况下,其他蛋白可以与负性GRE结合,增强启动子的活性。GC-GR复合物通过与该蛋白竞争或使之灭活取消对启动子的增强作用。
GR结合到靶基因的启动子的nGREs,置换其他因子,如TATA盒结合蛋白(TBP),而关闭转录。这是一个负性糖皮质激素反应元件,在没有糖皮质激素受体的情况下,它和TBP结合,可以正常转录。但一旦有了糖皮质
激素,糖皮质激素受体复合物把TBP 隔离开,使转录受到抑制或停止,那骨钙素,阿黑皮素原,促肾上腺皮质激素释放素和
5-羟色氨的生成就会减低。GR 可以系缚在其他结合DNA 的转录因子上,如八聚体结合蛋白和NF-KB ,从而关闭转录。 (二)与其他转录因子相互作用
与其他转录因子相互作用:激活的GR 通过蛋白-蛋白间的相互作用直接影响活化蛋白-1(AP1)、cAMP 反应元件结合蛋白(CREB )、NFkB 等转录因子的活性,导致AP1等转录因子不能与相应的反应元件结合,基因转录受到抑制。GR 隔绝其他转录因子,如NF-kB (p65 and p50),AP1(未标出)和辅助调节因子如cAMP respose element binding protein (CBP )而抑制转录。GR 与其他转录因子(TF )协作,如STAT 诱导转录。如β-酪蛋白,TLR2。
(三)不同核受体间异源二聚体的形成
不同核受体间异源二聚体的形成:GR 可以与盐皮质激素受体(MR )、或其他的核受体形成异源二聚体,形成的异源二聚体可与GRE 或其他激素反应元件(HRE )结合影响靶基因的转录。糖皮质激素调节许多基因,因研究的细胞不同,所用药物及统计方法不同,可以从几百到几千。一般认为抑制转录因子,如AP-1和NF-kB 是糖皮质激素发挥抗炎作用的主要机制,而副作用由DNA 依赖的转录调节所致。
GC 为一种磷脂类物质,易通过细胞膜与胞浆内的激素受体结合形成类固
醇-受体复合物,并通过三种机制调节基因转录,试简述三种机制?
关于糖皮质激素的基因组机制的说法错误的是( )
A. 在没有GC 的情况下,其他
蛋白不能与负性GRE 结合
B. 正性GRE 指令诱导转录,负
性GRE 指令转录抑制
C. 激活的GR 通过蛋白-蛋白
间的相互作用直接影响活化蛋
白-1
D. 不同核受体间形成异源二
聚体
解析:与正性GRE不同,在没有GC的情况下,其他蛋白可以与负性GRE结合,增强启动子的活性。GC-GR 复合物通过与该蛋白竞争或使之灭活取消对启动子的增强作用。
六、非基因组机制
(一)非基因组效应
目前惯例是把符合下面条件中的一条或数条GC效应称为非基因组效应:一,效应发生的时间太短,难以进行RNA和蛋白质的合成(GC刺激后数秒到数分钟内发生);二,即使在有RNA和蛋白质合成抑制剂存在的情况下,也可以发生的效应;三,采用偶合不能通过细胞膜分子的GC,也可以发生的效应;四,在缺少细胞核或不能进行RNA和蛋白质合成的细胞内(如红细胞、精子、培养的胚胎海马神经元),也可以发生的效应;五,GC与不具有激活转录活性的突变受体结合后仍能发挥的效应。
GC大致通过三种途径激活多种细胞信号转导通路发挥“非基因组效应”:一,通过与特异性的糖皮质激素膜受体作用;二,通过与细胞浆中经典糖皮质激素受体的特异性作用;三,通过与细胞膜的物理化学作用。
关于非基因组效应的说法错误的是()
A. 效应发生的时间太短,难以
进行RNA和蛋白质的合成
B. 即使在RNA和蛋白质合成
抑制剂存在的情况下,也可发
生的效应
C. 采用偶合通过细胞膜分子
的GC,也可发生的效应
D. GC与不具有激活转录活性
的突变受体结合后仍能发挥的
效应
用的机制已得到公认。而对非基因机制的认识也逐渐加深。临床
应用发现,激素用量不同,发挥的作用也存在极大差异,如抗炎作用及免疫抑制作用。在极低剂量(相当于强的松剂量10-12分子数/L)时产生基因效应,剂量增加后,占据更多受体,导致基因效应增强。
糖皮质激素药理作用 1.抗炎作用 糖皮质激素对炎症和炎症病理发展过程的不同阶段都有明显的非特异性抑制作用。在炎症的急性阶段,糖皮质激素可改善和消除红、肿、热、痛等局部症状。在炎症后期,能减轻组织粘连和抑制瘢痕的形成,同时亦延缓伤口的愈合过程。通过 抑制炎症因子产生,有良好的退热作用。 糖皮质激素抗炎作用环节包括: (1)通过抑制表达细胞粘附因子和有关细胞因子基因的转录,抑制中性粒细胞和巨噬细胞渗出血管向炎症部位募集,抑制这些细胞的活动,减少它们在炎症区 域血管内皮细胞上的粘附和聚集。 (2)通过减少环氧合酶2(COX—2)的表达,抑制前列腺素产生。 (3)抑制有关基因的转录,从而降低许多细胞因子的产生:如白介素1—6,8、肿瘤坏死因子—Y(TNF—丁)、细胞粘附因子、粒细胞—巨噬细胞集落刺激因 子。 (4)降低血浆补体浓度。 (5)通过抑制诱导型一氧化氮合酶基因转录,减少NO的产生。 2.免疫抑制作用 糖皮质激素对免疫反应的许多环节有抑制作用,包括抑制巨噬细胞吞噬和加工抗原;阻碍淋巴母细胞转化,破坏淋巴细胞。小剂量主要抑制细胞免疫;大剂量可 抑制体液免疫。 3.抗毒作用 糖皮质激素虽然不能中和细菌内毒素,但能提高机体对内毒素的耐受力,迅速 退热并缓解中毒症状。 4.血液与造血系统 糖皮质激素能降低外周血单核细胞、淋巴细胞、嗜酸性和嗜碱性粒细胞数,与血细胞从外周血向淋巴组织的重分布所致。糖皮质激素能刺激骨髓造血功能,使血
液中红细胞、血小板、多核白细胞数增加;也能增加血红蛋白、纤维蛋白原含量和 缩短凝血时间。 5.中枢神经系统 提高中枢神经系统兴奋性,出现欣快、激动、失眠等,偶可诱发精神失常,大 剂量有时可致儿童惊厥或癫痫样发作。
肾上腺皮质激素的合理使用 如何使用好激素是每位临床医生需要修炼的一门艺术,激素的运用,是最能考验医生用药技艺的试金石,而肾上腺皮质激素,尤其是糖等质激素,是临床上许多疾病的首选和有效药物,疗效迅速可靠,正确及时合理地运用激素,往往能起到事半功倍之效,但是病情控制后,常出现激素副作用并发症以及激素撤减而引起的病情反跳,肾上腺危象甚至死亡等等。与用药剂量、给药方式、疗程长短和病人的年龄、疾病性质等因素有关,若能辨证地合理运用,可以克服或减慢激素的副作用与并发症,以及抑制病情的反跳。 肾上腺皮质激素不合理使用 正常人皮质醇分泌的特点 (1) 昼夜周期分泌节律性:无论ACTH或皮质醇,每天6 :00~9 :00 分泌最高,以后逐渐下降,到午夜时最低。这种节律性受下丘脑CRH 和大脑神经控制。 (2) 脉冲性分泌:脉冲分泌峰以6 :00~9 :00 最高、密集,以后渐变稀、变小,到午夜时达谷底。皮质醇的分泌峰稍落后于ACTH。 (3) 应激性:手术、外伤、感染、发烧、急性心肌梗死及脑血管意外等任何应激刺激均可激发其分泌,甚至抽血时疼痛、精神紧张也可促进分泌。 大量研究资料证实,激素的ADR大多数来自于不合理的应用:如超剂量、超疗程、超范围用药、无指征用药;畏惧ADR而用药剂量、疗程不足;盲目滥用;把激素作为退热首选药物。 有些医生(特别是个体诊所和基层医院)治疗普通感冒时把激素作为退热首选药物。发热是人体针对病毒、细菌感染的防御反应,体温升高在一定范围内(不超过38.5℃)可提高机体的防御功能。多数患者在体温升高时,把退热作为医生治疗有效的惟一凭证。医生为达到明显退热的效果,用激素(多为地塞米松肌注或静注)来强行退热,激素虽可迅速降低体温,但它无杀菌、抗病毒作用,还削弱机体的抵抗力,促使感染扩散,使病情加重,延长自然病程,有弊无利。对发热病因不明的患者盲目应用激素退热,可以掩盖真实病因、加重病情、贻误治疗时机。“退热”的措施有许多,像物理降温,适量的解热药剂或采取辩证施治方法用中药等都能起到一定的效果,并不一定要用糖皮质激素。关键的问题是应明确其发热的原因再加以解决。 美容市场的混乱与美容化妆品滥用:近十年来,随着美容业的迅速发展和美容院的激烈竞争,有的美容院为了拉住消费者,将激素掺进嫩肤、美白的化妆品中蒙骗消费者,使不少渴求美容护肤的消费者,在长期应用他们的所谓“特效嫩肤、美白的化妆品”后产生依赖,而导致激素依赖性皮炎。 临床医生、药师和患者都需要了解激素的药理、生理作用以及激素的通用原则,熟悉激素的应用目的、指征、剂量、疗程、减量或撤药和激素ADR的预防与控制。充分发挥激素的治疗作用,防止不合理使用,避免或降低不良事件发生。 肾上腺皮质激素应用目的 目前临床上至少有200~300种疾病可应用激素治疗,临床医生在选择应用激素之前应明确使用目的,避免滥用。 药物的应用目的必须符合药物的药理作用。因此激素的应用目的主要是利用其抗炎、免疫抑制、抗毒和抗休克作用。 激素在不同疾病有不同的应用目的,如对于SARS、急性粟粒型肺结核、中毒性菌痢等急性重症感染,激素作为辅助治疗手段,可发挥其抗炎和抗毒作用;在早期应用激素预防非特异性眼炎、脑膜炎、心包炎等炎症后遗症时,主要是利用激素的抗炎作用;对于系统性红斑狼疮、系统性血管炎、肾病综合症等自身免疫疾病、过敏性疾病及器官移植患者,应用激素主要目的是免疫抑制和抗炎;不同病因的休克治疗均可应用激素的抗休克作用。 明确激素的应用目的后,根据选择的药理作用可以基本确定激素的剂量、剂型与疗程。 肾上腺皮质激素应用指征
药理学练习题:第三十五章肾上腺皮质激素类药物一、选择题 A型题 1、主要合成和分泌糖皮质激素的部位是: A.垂体前叶 B.下丘脑 C.束状带 D.球状带 E.网状带 2、肾上腺皮质激素的甾核中保持生理功能所必需的结构是: A.C3的酮基、C20的羟基和C4~5的双键 B.C17上有-OH,C1上有=O或-OH C.C17上无-OH,C11上无=O D.C1~2为双键 E.C9上有-F 3、糖皮质激素抗炎作用的基本机制是: A.减轻渗出、水肿、毛细血管扩张等炎症反应 B.抑制毛细血管和纤维母细胞的增生 C.稳定溶酶体膜 D.增加肥大细胞颗粒的稳定性? E.影响了参与炎症的一些基因转录 4、一旦糖皮质激素与G-R结合,从G-R复合物中解离的是:
A.启动子 B.大分子蛋白复合物 C.热休克蛋白 D.抑制性蛋白 E.兴奋性蛋白 5、活化的糖皮质激素-糖皮质激素受体复合物进入核内,与靶的基因的启动子序列的何种成分相结合 A.介质蛋白 B.转录因子 C.糖皮质激素反应成分 D.热休克蛋白 E.一氧化氮合成酶 6、糖皮质激素可通过增加下列哪种物质抑制合成白三烯? A.磷脂酶A2 B.脂皮素 C.前列腺素 D.血小板活化因子 E.白细胞介素 7、糖皮质激素可抑制巨噬细胞中的NOS,故可发挥: A.免疫抑制作用 B.抗休克作用 C.抗炎作用 D.刺激骨髓造血功能 E.血小板增多
8、抗炎效能最大的糖皮质激素药物是: A.氢化可的松 B.可的松 C.曲安西龙 D.地塞米松 E.泼尼松龙 9、抗炎效能最小的糖皮质激素药物是: A.氢化可的松 B.可的松 C.曲安西龙 D.甲泼尼龙 E.氟轻松 10、对水盐代谢影响最大的糖皮质激素药物是; A.氢化可的松 B.泼尼松 C.甲泼尼龙 D.曲安西龙 E.倍他米松 11、对糖代谢影响最大的糖皮质激素药物是: A.氢化可的松 B.可的松 C.泼尼松 D.曲安西龙
糖皮质激素
糖皮质激素 1949年Hench等首先发现糖皮质激素(glucocorticoids,GCS)可以缓解类 风湿性关节炎的症状,50多年来,GGS历经了滥用、怯用和逐步合理应用的三个阶段。GCS通过抑制炎性细胞因子和炎性反应达到镇痛消炎的效应,是目前 制止炎性反应效应最强的药物。合理选择适应证、药物剂型、药物剂量和给药方法是使用GCS安全有效的关键。 第一节糖皮质激素的临床药理 肾上腺皮质从结构上可以分为球状带,束状带和网状带,并有不同的内分泌功能(图14-1)。 一、肾上腺皮质的结构和糖皮质激素的作用机制 内源性糖皮质激素由肾上腺皮质束状带分泌,通过与受体结合介导基因表达而发挥药理效应。糖皮质激素为脂溶性激素,穿过细胞膜后与糖皮质激素受体结合,糖皮质激素受体(glucocorticoid receptor, GR)是由90kDa的热休克蛋白(hsp90)和p59蛋白组成的大分子复合体。随后hsp90从复合物上解离下来,而活化的GCS-GR复合体迅速进入细胞核内,以二聚体形式与靶基因启动子上的糖皮质激素反应成分或反应元件(glucocorticoid response element, GRE)结合,促进或抑制靶基因的转录,通过调控基因产物最终产生药理学效应或毒副反应。此外,糖皮质激素受体复合物(GCS-GR复合物)和其他转录因子如 NF-κB,活化蛋白1(AP-1)等转录因子相互作用,抑制炎性基因的表达,起 到间接的基因调控作用。 另一方面,GCS和GR结合后还可通过非基因机制启动一系列胞内抗炎信号传导过程发生抗炎反应。研究表明,除了胞质内糖皮质激素受体外,细胞膜上还可能存在GCS的特异性受体的mGR,作用与诱导淋巴细胞凋亡有关。大剂量GCS溶解在细胞膜中,可影响膜的理化性质及膜离子通道蛋白的功能,降低胞 质内的钙离子浓度,阻断免疫细胞的活化和功能的维持。 二、GCS的抗炎镇痛解热作用 糖皮质激素的主要临床效应是抗炎镇痛解热。糖皮质激素具有强大的抗炎作用,其机制包括稳定白细胞溶酶体膜;防止白细胞释放有害的酸性水解酶;抑制中性粒细胞、单核细胞、巨噬细胞向炎症部位的趋化、聚集
第二十九章肾上腺皮质激素类药物 练习题 一、名词解释 1.医源性肾上腺皮质功能不全症 2.类肾上腺皮质功能亢进综合征 3.隔日疗法 二、填空题 4.糖皮质激素短效制剂有________、中效制剂有________、长效制剂有________、外用制剂有________。 5.可的松和氢化可的松在体内分别转化为________和________而产生药效,故________患者不宜直接应用。 6.糖皮质激素的“四抗”作用是________、________、________、________。 7.糖皮质激素治疗严重感染是通过________、________、________等作用迅速缓解症状,在治疗细菌感染时必须合用足量有效的________药物。 8.长期应用糖皮质激素停药过快可致________和________。 9.对于长期应用糖皮质激素的患者,为防止停药反应,应注意________,________。在停药一年内如遇应急情况用________。 10.糖皮质激素的疗程及用法有________、________、________、________和________。 三、选择题 型题】 【A 1 11.抗炎作用最强的糖皮质激素是 A 可的松 B 氢化可的松 C 地塞米松 D 氟轻松 E 泼尼松 12.糖皮质激素诱发和加重感染的主要原因是 A 病人对激素不敏感 B 激素用量不足
C 激素能直接促进病原微生物繁殖 D 激素降低了机体的防御功能 E 病原微生物毒力过强 13.严重肝功能不良的患者需用糖皮质激素治疗时,不宜选用 A 泼尼松 B 氢化可的松 C 地塞米松 D 倍他米松 E 去炎松 14.长疗程应用糖皮质激素采用隔日清晨一次给药可避免 A 诱发溃疡 B 停药症状 C 反馈性抑制垂体-肾上腺皮质功能 D 诱发感染 E 反跳现象 15.长期应用糖皮质激素,突然停药产生反跳现象,其原因是 A 病人对激素产生依赖性或病情未充分控制 B ACTH突然分泌增高 C 肾上腺皮质功能亢进 D 甲状腺功能亢进 E 垂体功能亢进 16.糖皮质激素隔日疗法的给药时间最好在隔日 A 中午12点 B 上午8点 C 下午8点 D 下午5点 E 夜间11点 17.长期应用糖皮质激素可引起 A 高血钙 B 低血钾 C 高血钾 D 高血磷 E 低血糖 18.糖皮质激素诱发加重胃溃疡的错误论点是 A 促进胃酸分泌 B 促进胃蛋白分泌 C 减少胃粘液生成 D 直接损伤胃粘膜 E 减弱PGS的胃粘膜保护作用 19.糖皮质激素和抗生素合用治疗严重感染的目的是 A 增强机体对疾病的防御能力 B 增强抗生素的抗菌活性 C 增强机体应激性 D 抗毒、抗休克、缓解毒血症状 E 拮抗抗生素的副作用 20.感染中毒性休克用糖皮质激素治疗应采用 A 大剂量肌肉注射 B 小剂量反复静脉点滴给药 C 大剂量突击静脉给药 D 一次负荷量肌肉注射给药,然后静脉点滴维持给药 E 小剂量快速静脉注射 21.糖皮质激素抗毒作用机制是 A 中和细菌内毒素 B 提高机体对细菌内毒素的耐受力
糖皮质激素长期大量应用引起的不良反应 物质代谢和水盐代谢紊乱长期大量应用糖皮质激素可引起物质代谢和水盐代谢紊乱,出现类肾上腺皮质功能亢进综合征,如浮肿、低血钾、高血压、糖尿、皮肤变薄、满月脸、水牛背、向心性肥胖、多毛、痤疮、肌无力和肌萎缩等症状,一般不需特殊治疗,停药后可自行消退。但肌无力恢复慢且不完全。低盐、低糖、高蛋白饮食及加用氯化钾等措施可减轻这些症状。此外,糖皮质激素由于抑制蛋白质的合成,可延缓创伤病人的伤口愈合。在儿童可因抑制生长激素的分泌而造成负氮平衡,使生长发育受到影响。 诱发或加重感染糖皮质激素可抑制机体的免疫功能,且无抗菌作用,故长期应用常可诱发感染或加重感染,可使体内潜在的感染灶扩散或静止感染灶复燃,特别是原有抵抗力下降者,如肾病综合征、肺结核、再生障碍性贫血病人等。由于用糖皮质激素时病人往往自我感觉良好,掩盖感染发展的症状,故在决定采用长程治疗之前应先检查身体,排除潜在的感染,应用过程中也宜提高警惕,必要时需与有效抗菌药合用,特别注意对潜在结核病灶的防治。 消化系统并发症 Gucocorticoid能刺激胃酸、胃蛋白酶的分泌并抑制胃粘液分泌,降低胃粘膜的抵抗力,故可诱发或加剧消化性溃疡,糖皮质激素也能掩盖溃疡的初期症状,以致出现突发出血和穿孔等严重并发症,应加以注意。长期使用时可使胃或十二指肠溃疡加重。在合用其他有胃刺激作用的药物(如aspirin、indometacin、butazolidin)时更易发生此副作用。对少数患者可诱发胰腺炎或脂肪肝。 心血管系统并发症长期应用糖皮质激素,由于可导致钠、水潴留和血脂升高,可诱发高血压和动脉粥样硬化。 骨质疏松及椎骨压迫性骨折骨质疏松及椎骨压迫性骨折是各种年龄患者应用糖皮质激素治疗中严 重的合并症。肋骨与及脊椎骨具有高度的梁柱结构,通常受影响最严重。这可能与糖皮质激素抑制成骨细胞活性,增加钙磷排泄,抑制肠内钙的吸收以及增加骨细胞对甲状旁腺素的敏感性等因素有关。如发生骨质疏松症则必须停药。为防治骨质疏松宜补充维生素D(vitamin D),钙盐和蛋白同化激素等。 神经精神异常糖皮质激素可引起多种形式的行为异常。如欣快现象常可掩盖某些疾病的症状而贻误诊断。又如神经过敏、激动、失眠、情感改变或甚至出现明显的精神病症状。某些病人还有自杀倾向。此外,糖皮质激素也可能诱发癫痫发作。 白内障和青光眼糖皮质激素能诱发白内障,全身或局部给药均可发生。白内障的产生可能与糖皮质激素抑制晶状体上皮Na+-K+泵功能,导致晶体纤维积水和蛋白质凝集有关。糖皮质激素还能使眼内压升高,诱发青光眼或使青光眼恶化,全身或局部给药均可发生,眼内压升高的原因可能是由于糖皮质激素使眼前房角小梁网结构的胶原束肿胀,阻碍房水流通所致。 糖皮质激素的作用机制及调节其作用的因素有哪些? (1)糖皮质激素具有多方面的作用。 1)对物质代谢的作用:糖皮质激素促进肝内糖元异生,增加糖元贮备,还能抑制组织对糖的利用,因而使血糖升高。应用大剂量糖皮质激素可引起类固醇性糖尿病。缺乏糖皮质激素时,血糖下降,饥饿时更加严重,甚至有发生死亡的危险。 糖皮质激素对蛋白质代谢的作用随组织而不伺,主要促进肝外组织特别是肌组织蛋白分解,并抑制氨基酸进人肝外组织,使血中氨基酸升高。对肝脏,则促进蛋白质合成。糖皮质激素过多可引起生长停滞,肌肉消瘦,皮肤变薄和骨质疏松等。 糖皮质激素对脂肪代谢的影响有两个方面,一是促进脂肪组织中的脂肪分解,使大量脂肪酸进入肝脏氧化;二是影响体内脂肪重新分布。糖皮质激素过多时,四肢脂肪减少,而面部、躯干、特别是腹部和背部脂肪明显增加,称为向心性肥胖。 2)对各器官系统的作用:作用于血细胞:大剂量的糖皮质激素可使胸腺和淋巴组织萎缩,使血中的淋巴细胞破坏,因此常用于治疗淋巴肉瘤和淋巴性白血病。它还能促进单核细胞吞噬,分解嗜酸性粒细胞,从而使嗜酸性粒细胞在血中含量减少。因此,血中嗜酸性粒细胞数可作为判断肾上腺皮质功能的指标之一。 作用于血管系统:糖皮质激素能提高血管平滑肌对血中去甲肾上腺素的敏感性,从而使血管平滑肌保持一定的紧张性。肾上腺皮质功能不足时,血管紧张性降低,因而血管扩张,血管壁通透性
糖皮质激素的副作用 糖皮质激素(Glucocorticoid),又名“肾上腺皮质激素”,是由肾上腺皮质分泌的一类甾体激素,也可由化学方法人工合成。由于可用于一般的抗生素或消炎药所不及的病症,如SAR S、败血症等,具有调节糖、脂肪、和蛋白质的生物合成和代谢的作用,还具有抗炎作用,称其为“糖皮质激素”是因为其调节糖类代谢的活性最早为人们所认识。 糖皮质激素的基本结构特征包括肾上腺皮质激素所具有的C3的羰基、Δ4和17β酮醇侧链以及糖皮质激素独有的17α-OH和11β-OH。 目前糖皮质激素这个概念不仅包括具有上述特征和活性的内源性物质,还包括很多经过结构优化的具有类似结构和活性的人工合成药物,目前糖皮质激素类药物是临床应用较多的一类药物。 糖皮质激素的副作用主要包括以下几点: 1. 诱发或加重感染 糖皮质激素可抑制机体的免疫功能,且无抗菌作用,故长期应用常可诱发感染或加重感染,可使体内潜伏的感染灶扩散或静止感染灶复燃,格外是原有反抗力下降者,如肾病综合征、肺结核、再生障碍性贫血病人等。由于用糖皮质激素时病人往往自我感觉良好,掩饰感染进展的症状,故在决定采纳长程治疗之前应先检察身体,排除潜伏的感染,应用过程中也宜进步警惕,必要时需与有效抗菌药适用,格外注意对潜伏结核病灶的防治。 2. 物质代谢和水盐代谢紊乱
长期大量应用糖皮质激素可引起物质代谢和水盐代谢紊乱,出现类肾上腺皮质功能亢进综合征,如浮肿、低血钾、高血压、糖尿、皮肤变薄、满月脸、水牛背、向心性肥胖、多毛、痤疮、肌无力和肌萎缩等症状,一般不需格外治疗,停药后可自行消退。但肌无力恢复慢且不完全。低盐、低糖、高蛋白饮食及加用氯化钾等措施可减轻这些症状。此外,糖皮质激素由于抑制蛋白质的合成,可延缓创伤病人的伤口愈合。在儿童可因抑制生长激素的分泌而造成负氮平衡,使生长发育受到影响。 3. 心血管系统并发症 长期应用糖皮质激素,由于可导致钠、水潴留和血脂升高,可诱发高血压和动脉粥样硬化。 4. 消化系统并发症 Gucocorticoid能刺激胃酸、胃蛋白酶的分泌并抑制胃粘液分泌,降低胃粘膜的反抗力,故可诱发或加剧消化性溃疡,糖皮质激素也能掩饰溃疡的初期症状,以致出现突发出血和穿孔等严重并发症,应加以注意。长期使用时可使胃或十二指肠溃疡加重。在适用其他有胃刺激作用的药物(如aspirin、indometacin、butazolidin)时更易发生此副作用。对少数患者可诱发胰腺炎或脂肪肝。 5. 白内障和青光眼 糖皮质激素能诱发白内障,全身或局部给药均可发生。白内障的产生可能与糖皮质激素抑制晶状体上皮Na+-K+泵功能,导致晶体纤维积水和蛋白质凝集有关。糖皮质激素还能使眼内压升高,诱发青光眼或使青光眼恶化,全身或局部给药均可发生,眼内压升高的原因可能是由于糖皮质激素使眼前房角小梁网结构的胶原束肿胀,阻碍房水流通所致。 6. 骨质疏松及椎骨压迫性骨折 骨质疏松及椎骨压迫性骨折是各种年龄患者应用糖皮质激素治疗中严重的合并症。 肋骨与及脊椎骨具有高度的梁柱结构,通常受影响最严重。这可能与糖皮质激素抑制成骨细胞活性,增加钙磷排泄,抑制肠内钙的吸取以及增加骨细胞对甲状旁腺素的敏感性等因素有关。如发生骨质疏松症则必需停药。为防治骨质疏松宜补充维生素D(vitamin D),钙盐和蛋白同化激素等。 7. 神经精神异常 糖皮质激素可引起多种形式的行为异常。如欣快现象常可掩饰某些疾病的症状而贻误诊断。又如神经过敏、激动、失眠、情感改变或甚至出现明显的精神病症状。某
第三十五章肾上腺皮质激素类药物 一、选择题 A型题 1、主要合成和分泌糖皮质激素的部位是: A.垂体前叶? B.下丘脑? C.束状带? D.球状带? E.网状带 2、肾上腺皮质激素的甾核中保持生理功能所必需的结构是: A.C3的酮基、C20的羟基和C4~5的双键? B.C17上有-OH,C1上有=O或-OH C.C17上无-OH,C11上无=O? D.C1~2为双键? E.C9上有-F 3、糖皮质激素抗炎作用的基本机制是: A.减轻渗出、水肿、毛细血管扩张等炎症反应 B.抑制毛细血管和纤维母细胞的增生? C.稳定溶酶体膜 D.增加肥大细胞颗粒的稳定性? E.影响了参与炎症的一些基因转录 4、一旦糖皮质激素与G-R结合,从G-R复合物中解离的是: A.启动子? B.大分子蛋白复合物? C.热休克蛋白? D.抑制性蛋白? E.兴奋性蛋白 5、活化的糖皮质激素-糖皮质激素受体复合物进入核内,与靶的基因的启动子序列的何种成分相结合? A.介质蛋白? B.转录因子? C.糖皮质激素反应成分? D.热休克蛋白? E.一氧化氮合成酶 6、糖皮质激素可通过增加下列哪种物质抑制合成白三烯?
A.磷脂酶A2? B.脂皮素? C.前列腺素? D.血小板活化因子? E.白细胞介素 7、糖皮质激素可抑制巨噬细胞中的NOS,故可发挥: A.免疫抑制作用? B.抗休克作用? C.抗炎作用? D.刺激骨髓造血功能? E.血小板增多 8、抗炎效能最大的糖皮质激素药物是: A.氢化可的松? B.可的松? C.曲安西龙? D.地塞米松? E.泼尼松龙 9、抗炎效能最小的糖皮质激素药物是: A.氢化可的松? B.可的松? C.曲安西龙? D.甲泼尼龙? E.氟轻松 10、对水盐代谢影响最大的糖皮质激素药物是; A.氢化可的松? B.泼尼松? C.甲泼尼龙? D.曲安西龙? E.倍他米松 11、对糖代谢影响最大的糖皮质激素药物是: A.氢化可的松? B.可的松? C.泼尼松? D.曲安西龙? E.地塞米松 12、t1/2较短的糖皮质激素药物是: A.氢化可的松? B.泼尼松? C.泼尼松龙? D.甲泼尼松? E.曲安西龙 13、属于长效糖皮质激素的药物是: A.氢化可的松? B.甲泼尼松? C.可的松? D.地塞米松? E.泼尼松龙 14、地塞米松适用于下列哪种疾病的治疗? A.再生障碍性贫血? B.水痘? C.带状疱疹? D.糖尿病? E.霉菌感染 15、长期大量应用糖皮质激素的副作用是:
糖皮质激素的药理作用 抗炎 糖皮质激素有强大的抗炎作用,能对抗下述各种原因引起的炎症:①物理性损伤,如烧伤、创伤等;②化学性损伤,如酸、碱损伤, ③生物性损伤,如细菌、病毒感染,④免疫性损伤,如各型变态反应,⑤无菌性炎症,如缺血性组织损伤等。在各种急性炎症的早期,应用糖皮质激素可减轻炎症早期的渗出、水肿、毛细血管扩张、白细胞浸润和吞噬等反应,从而改善炎症早期出现的红、肿、热、痛等临床症状;在炎症后期,应用糖皮质激素可抑制毛细血管和成纤维细胞的增生,抑制胶原蛋白、粘多糖的合成及肉芽组织增生,从而防止炎症后期的粘连和瘢痕形成,减轻炎症的后遗症。但必须注意,炎症反应是机体的一种防御功能,炎症后期的反应也是组织修复的重要过程,故糖皮质激素在抑制炎症、减轻症状的同时,也降低了机体的防御和修复功能,可导致感染扩散和延缓创口愈合。 免疫抑制与抗过敏 糖皮质激素对免疫反应有多方面的抑制作用,能缓解许多过敏性疾病的症状,抑制因过敏反应而产生的病理变化,如过敏性充血、水肿、渗出、皮疹、平滑肌痉挛及细胞损害等,能抑制组织器官的移植排异反应,对于自身免疫性疾病也能发挥一定的近期疗效。糖皮质激素免疫抑制作用与下述因素有关:①抑制吞噬细胞对抗原的吞噬和处理;②抑制淋巴细胞的DNA、RNA和蛋白质的生物合成,使淋巴细胞破坏、解体,也可使淋巴细胞移行至血管外组织,从而使循环淋巴细胞数减少。③诱导淋巴细胞凋亡。④干扰淋巴细胞在抗原作用下的分裂和增殖;⑤干扰补体参与的免疫反应。动物实验表明,小剂量糖皮质激素主要抑制细胞免疫;大剂量可干扰体液免疫,可能与大剂量糖皮质激素抑制了B细胞转化成浆细胞的过程,使抗体生成减少有关。近年研究还认为糖皮质激素可抑制某些与慢性炎症有关的细胞因子(IL-2,IL-6和TNF-α等)的基因表达。 抗休克 超大剂量的糖皮质激素已广泛用于各种严重休克,特别是中毒性休克的治疗。其作用可能与糖皮质激素的下列机制有关:①稳定溶酶体膜(membrane of lysosome),阻止或减少蛋白水解酶(proteinase)的释放,减少心肌抑制因子(myocardio-depressant factor,MDF)的形成,避免或减轻了由MDF引起的心肌收缩力下降、内脏血管收缩和网状内皮细胞吞噬功能降低等病理变化,阻断了休克的恶性循环。此外,水解酶释放的减少也可减轻组织细胞的损害;②降低血管对某些血管活性物质的敏感性,使微循环的血流动力学恢复正常;③增强心肌收缩力、增加心排出量、扩张痉挛血管、增加肾血流量;④提高机体对细菌的耐受能力。 退热 糖皮质激素有迅速而良好的退热作用,可用于严重中毒性感染如肝炎、伤寒、脑膜炎、急性血吸虫病、败血症及晚期癌症的发热。糖皮质激素的退热作用可能与其能抑制体温中枢对致热原的反应、稳定溶酶体膜、减少内源性致热原的释放有关。但是在发热诊断末明前,不可滥用糖皮质激素,以免掩盖症状使诊断困难。 对血液和造血系统的影响 糖皮质激素能刺激骨髓造血功能,使红细胞和血红蛋白含量增加,大剂量可使血小板增多,并提高纤维蛋白原浓度,缩短凝血时间;加快骨髓中性粒细胞释放入血循环,使血中性粒细胞数量增加,但它们的游走、吞噬、消化异物和糖酵解等功能被降低。另一方面,糖皮质激素可使淋巴组织萎缩,导致血淋巴细胞、单核细胞和嗜酸性粒细胞计数明显减少。 对骨骼的影响 糖皮质激素可以抑制成骨细胞的活力,减少骨中胶原的合成,促进胶原和骨基质的分解,使骨盐不易沉着,骨质形成发生障碍而导致骨质疏松症。骨质疏松症多见于糖皮质激素增多症患者或长期大量应用本类药物者。出现骨质疏松时,特别是在脊椎骨,可有腰背痛,甚至
肾上腺皮质激素 [来源与分类] 肾上腺皮质激素是上腺皮质分泌的各种类固醇(甾体Steroids)的总称。按其主要生理功能可分为两类:①盐皮质激素,是由肾上腺皮质球状带分泌的,以醛固酮和脱氧皮质酮为代表,主要调节水盐代谢。这一类在临床上实用价值不大。②糖皮质激素,是肾上腺皮质束状带分泌的,以可的松和氢化可的松为代表,主要影响糖和蛋白质代谢,而对水盐代谢影响较小。糖皮质激素在药理上具有很强的抗炎等多方面的作用,临床上应用广泛,通常所称皮质激素即指这类激素。糖皮质激素的生成与分泌受促肾上腺皮质激素(ACTH)的调节。如图19-1。 根据对天然皮质激素化学结构的研究,我国已能利用国产原料(薯蓣皂甙元等)人工合成一系列皮质激素类药物,都显著增强其抗炎等作用,而减弱了水盐代谢的副作用。 [构效关系]肾上腺皮质激素的基本结构是类固醇(甾核)。构效关系如下:①C3酮基、C4-5的双键和C17二碳侧键是保持生理活性所必需。②糖皮质激素与盐皮质激素的主要区别是:糖皮质激素C17有羟基,C11有氧或羟基;盐皮质激素C17无羟基,C11无氧或虽有氧但与C18氧合(醛固酮)。③C1-2引入双键(如泼尼松及氢化泼尼松)其糖代谢作用和抗炎作用增强4-5倍,水盐代谢明显减弱。④在氢化泼尼松C9上加氟,C16上加甲基(如地塞米松、倍他米松)其抗炎作用明显加强,水盐潴留大为减弱。⑤若C9、C6同时引入氟,C16、C17接以缩丙酮(如肤氢松),抗炎作用和水钠潴留都明显加强,主要外用于皮肤局部抗炎。(图19-2) [体内过程]糖皮质激素制剂内服均易由胃肠道吸收,出现作用较快。一次给药作用可维持8-12h,肌肉注射是最常用的给药方法。一次肌注能维持12-24h。关节囊、滑膜腔等局部给药其作用可维持一周,且全身作用很小。 氢化可的松吸收后,大部分(90%)与血浆蛋白结合,其中80%与皮质激素转运蛋白(CGB)结合,约10%与血浆白蛋白结合。小部分(约10%)以游离型在靶器官发挥作用。结合部分可随游离部分的代谢而释出,维持血中水平。人工合成的皮质激素与转运蛋白(CBG)结合率极低,其血浆浓度比氢化可松高5-6倍,它们活性强大与此有关。 皮质激素的分布,以肝中含量为最高,肾、脾含量较少。它们主要在肝脏C4-5双键被还原降解失活。约大部分降解产物与葡萄糖醛酸及硫酸结合,从尿中排出。氢化可的松半衰期少于2h,而人工合成品因改变,不易受肝酶作用而失洛,在血浆清除率较低,半衰期可达3-5h,因此它们在体内能维持较长时间和有强大作用。 [作用]糖皮质激素的作用广泛而复杂,且随剂量不同而异。生理剂量的皮质激素为维持机体正常机能活动所必需。起生理需要的大剂量则呈现以下多方面的药理作用。 1.抗炎作用:皮质激素具有很强的抗炎作用(表19-1)。对各种致炎因素(如细菌性、化学性、机械性和免疫性的)引起的炎症反应均有明显的抑制作用。属于非特异性抗炎、但不抗菌。对炎症各阶段都抑制:能减轻炎症早期渗出、水肿、毛细知管扩张、白细胞浸润和吞噬反应,从而缓解红、肿、热、痛等症状;在炎症后期也能纤维母细胞增生和肉芽组织形成,减轻瘢痕和粘连。但必须指出,炎症反应本是机体的一种防御功能,因此抑制炎症的同时也降低机体的防御功能,可致感染的扩散,延迟伤口愈合。其抗炎机理尚未完全阐明,一般认为与下列因素有关。 (1)稳定溶酶体膜,减少溶酶体内水解酶的释放,还能阻止磷脂酶A2的激活,从而抑制致炎物质5-羟色胺、策反激肽以及前列腺素的形成。(图12-2) (2)提高血管对儿茶酚胺类的敏感性,使血管收缩,小血管张力提高,使局部充血减轻并减少渗出;同时,能增加肥大细胞颗粒的稳定性,减少组织胺的释放,从而减轻并减少渗出;同时,能增加肥大细胞颗粒的稳定性,减少组织胺的释放,从而减轻血管扩张并降低血管通透性,同样减少汉出,减轻肿痛。 (3)抑制炎症细胞向炎症部位的募集。糖皮质激素有阻止中性白细胞、单核细胞和巨噬
糖皮质激素的抗炎作用 实验目的 观察蛋清的致炎作用和糖皮质激素的抗炎作用。 实验材料 大鼠、大鼠后足容积测量器、注射器、新鲜蛋清、氢化可的松(或地塞米松)溶液、生理盐水等。 实验原理 异体蛋白进入机体后,可在短时间内引起组织的急性炎症反应,炎症部位明显肿胀,体积增大。本实验用蛋清为异种蛋白质,注入大鼠足跖内,可致局部急性炎症反应,使局部组织肿胀。通过测定炎症部位的体积,观察炎症的发生及氢化可的松的抗炎作用。 糖皮质激素是由肾上腺皮质分泌的类固醇激素,以氢化可的松、可的松、地塞米松为代表,主要影响糖、脂肪和蛋白质的代谢,并能对抗炎症反应。 实验方法 1、取大鼠2只,标记,称重,分别 ip 下列药物,1号鼠:生理盐水1ml/kg , 2号鼠: 氢化可的松(或地塞米松)溶液15mg/kg (0.5%溶液3ml/kg)。 2、取带有侧管的大鼠后足容积测量器(如图),将注射器与侧管相连,盛入水,使液面与20ml 处平齐。 3、将1号、2号两鼠右踝关节以下的突起点处用圆珠笔划一圈作标志,依次将各鼠右后足放入容积测量器内,使右后肢暴露在筒外,浸入的深度以划圈处与20ml 刻度重合为度。该足进入液体以后,液面升高,液体自侧管溢出,流入注射器中,记录溢出液体的ml 数。 4、在各鼠 ip 药物15分钟后,从右后足掌心向掌跖关节方向皮下注射新鲜蛋清0.1ml 。 5.在注射蛋清后20 min 、40 min 、60 min 、80 min ,分别测量右后足的体积,记录溢出液体的毫升数。 各鼠致炎以后的体积减去正常的体积,即为各个时间右后足肿胀度。 根据公式计算: 右后足肿胀率(%)=(致炎后最大容积-致炎前的容积)/致炎前的容积×100% 糖皮质激素的抗炎作用 思考题:结合本次实验结果,讨论氢化可的松的抗炎作用。 组别 剂量 (mg/kg ) 至炎前容积 (mL ) 至炎后肿胀度 右后足肿胀率(%) 20min 40min 60min 80min 生理盐水组 氢化可的松组
中日友好医院吴东海 写在课前的话 糖皮质激素进入细胞后,与胞质特异受体结合,受体激活,发生变构,暴露出一个DNA结合域。类固醇—受体复合物形成二聚体,然后进入胞核,结合到DNA的类固醇反应元件上。效应可以是阻遏或诱导特殊基因转录。 一、糖皮质激素的概述 1935年首先分离出天然的可的松,1944年合成可的松并应用于临床,1948年Hench首次用它治疗RA并获得神奇效果,并因此而获1950年Nobel奖。此后多种合成糖皮质激素相继面市,其中有些具有很强的抗炎和免疫抑制作用,因此激起人们很大的热情。但随着各种副作用的出现,它的应用大大减低。近一二十年来,人们发现它对类风湿关节炎的治疗有帮助。尽管它在临床应用已半个多世纪,关于它的风险和效益争论一直持续不断。 如下图所示,左侧的是一个肾脏,上面有肾上腺。肾上腺剖开以后,从外向内有被膜、皮质、髓质。如果把肾上腺做成切片,上面是被膜,中间是肾上腺皮质,最下面是肾上腺髓质。肾上腺皮质又分成球状带、束状带和网状带。球状带分泌盐皮质激素,主要代表为醛固酮。束状带分泌糖皮质激素,主要代表为可的松和氢化可的松。网状带分泌大量的弱雄激素和极少量的雌激素,髓质分泌肾上腺素和去甲肾上腺素。 二、糖皮质激素的结构 如下图,左图是糖皮质激素的基本结构图。糖皮质激素的C17上有-OH,C11上有=O或-OH。 (一)改构后增强糖皮质激素的抗炎作用
改构后增强糖皮质激素的抗炎作用,如图中所示C1和C2为双键以及C6引入-CH3则抗炎作用增强、水盐代谢作用减弱。 如下右图所示C9引入-F,C16引入-CH3或-OH则抗炎作用更强、水盐代谢作用更弱。 (二)糖皮质激素的基本结构及变异 C11位羟基化后才具有抗炎作用;若为酮基则需在肝脏内转化;肝功能不全时则不能转化,无需经肝脏转化直接起效。C1=C2双键结构使糖皮质激素作用加强,盐皮质激素作用减弱,加强抗炎活性。C6甲基化:亲脂性增高,快速到达作用靶位,增强组织渗透,靶器官浓度高,可以迅速起效、增加抗炎活性。C9位氟化:抗炎活性增加,对HPA轴的抑制增强,肌肉毒性增高。同时增加疗效和副作用。 氢化可的松的11位上有羟基,甲基强的松龙、强的松龙、地塞米松、去炎松都有羟基。而强的松和可的松的11位上没有羟基,它11位上的酮基在肝脏中转化为羟基才有生物活性。所以外用药物必须是11-羟基的。 (三)糖皮质激素和下丘脑、垂体、肾上腺轴的相互反馈作用 糖皮质激素和下丘脑、垂体、肾上腺轴的相互反馈作用。大脑的边缘系统调节情绪,视交叉上调节昼夜规律,即昼夜规律也可影响激素的水平。免疫系统分泌的细胞因子、细胞介质引起疼痛,作用于下丘脑,使下丘脑释放皮质释放激素,促皮质释放激素作用于垂体,使垂体释放促皮质激素,促皮质激素作用于肾上腺,使肾上腺合成和分泌更多的糖皮质激素,糖皮质激素分泌到血液后对下丘脑、垂体有一个反馈作用,它对免疫系统也有抑制作用。也作用于肝脏、骨骼、脂肪等系统。下丘脑-垂体-肾上腺轴调节糖皮质激素的基础和应激时的释放。每天分泌的基础量约为10~20mg氢化可的松。凌晨为分泌高峰,傍晚为低谷。应激刺激包括冷、运动、感染、手术可增加糖皮质激素的分泌。下丘脑-垂体-肾上腺轴对负反馈敏感,长期负反馈可引起肾上腺皮质萎缩,钝化下丘脑-垂体-肾上腺轴反应。因此给予ACTH或在应激情况下,患者不能分泌足够的糖皮质激素。 三、皮质激素的作用机制
肾上腺皮质激素类药物的基本知识 任务一肾上腺皮质激素类药物的基本知识 学习目标 知识目标 (1)掌握糖皮质激素类药物的作用及适应证; (2)熟悉糖皮质激素类药物的作用机制与相应不良反应、用药注意事项及禁忌证; (3)了解糖皮质激素类药物的分类、代表药、用法及疗程。 能力目标 能识别糖皮质激素类药物适应证、禁忌证及药物的不良反应,并实施预防和治疗措施。 案例引导 近年来,在临床上糖皮质激素被广泛使用,滥用现象时有出现,应熟悉糖皮质激素作用、应用及其不良反应带来的后果及处理方法。 案例分析:患者,女,45岁。患系统性红斑狼疮多年,最近因上呼吸道感染而病情加重,入院后,医生给予泼尼松每日1mg/kg,急性期分3次口服,病情稳定后改为每日1次,早晨8点顿服,缓解后改为隔日1次。8周后减量,每2周减1片,直至出院。糖皮质激素具有抗免疫作用,可以缓解患者的系统性红斑狼疮症状,达到治疗目的。 肾上腺皮质激素是肾上腺皮质分泌的各种类固醇的总称,担负着机体内各种物质代谢的调节作用,主要分为三类:①盐皮质激素(mineralocorticoids),由球状带分泌,以醛固酮、脱氧皮质酮为代表,主要影响水盐代谢,可用于治疗慢性肾上腺皮质功能减退症;②糖皮质激素(glucocorticoids,GCS),由束状带分泌,以氢化可的松(皮质醇)和可的松(皮质素)为代表,主要影响糖、脂肪和蛋白质代谢,药理剂量时有抗炎、抗免疫、抗内毒素、抗休克等作用,可用于治疗肾上腺皮质功能不全、严重感染、自身免疫性疾病、休克等。其分泌和生成受促肾上腺皮质激素(ACTH)调节(图6-1-1);③性激素:由网状带所分泌。