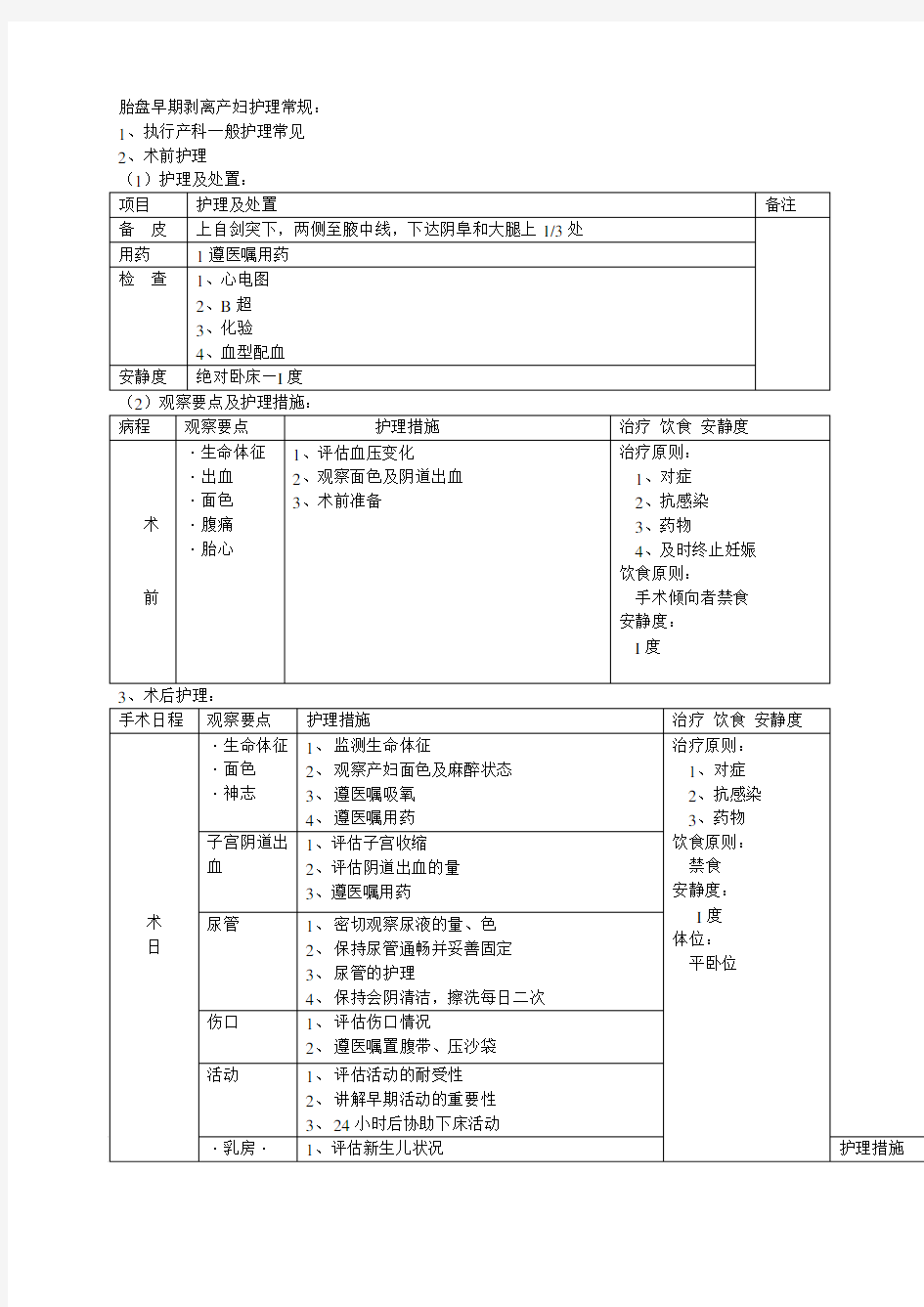

胎盘早期剥离产妇护理常规:
1、执行产科一般护理常见
2、术前护理
6例凶险型前置胎盘的观察及护理 前次剖宫产,此次为前置胎盘,称为凶险性前置胎盘。瘢痕子宫和前置胎盘为胎盘植入的高危因素,其发生胎盘植入的可能性高达40-50%[1]。我院2008年至2011共收治6例凶险性前置胎盘,现将观察及护理总结如下: 1.临床资料 6例凶险性前置胎盘患者均为既往有1次及1次以上剖宫产病史,年龄26-40岁;孕周29-38周。其中边缘型1例,部分型3例,中央型1例。产前大出血1例,点滴出血2例,无出血3例,均采用剖宫产终止妊娠,经住院治疗6-21天,均康复出院。具体情况,(见表1)。 2.观察及护理 2.1 术前护理:对孕周小出血量小(或没有出血)的凶险性前置胎盘病人可期待治疗,但在此期间要做到:①病情观察护理严密观察阴道出血量与出血时间,并配合止血。尤其要加强夜间的巡视观察。前置胎盘主要是无痛性阴道流血,且主要发生在夜间。本组1例就在产前夜间出血500ML,行急诊手术。②卧床休息。嘱患者左侧卧位休息,给予吸氧,改善胎盘的血液循环,增加胎儿供氧。严密观察胎心及胎动情况。③建立静脉通道,按医嘱提供配血、输血、输液、止血措施。④保持大便通畅,禁止肛查和灌肠,以防再次诱发大出血。⑤主动或被动活动双下肢,防止血栓形成。 2.2 并发症的护理: 2.2.1 大出血的抢救及护理:产前大出血及时终止妊娠,抢救母儿生命。前置胎盘和胎盘植入是凶险性前置胎盘出血的主要原因。主要发生在
术中。在术前均应制订大出血急救预案,备好各种急救物品。本组4例产后大出血在术中使用缩宫素、卡前列素氮丁三醇、益母草针剂等促子宫收缩药;输入血浆、红细胞及纤维蛋白原后,出血停止1例。2例子宫收缩仍然欠佳,行宫腔填碘仿纱条,24小时后取出。经上述措施仍出血多,行子宫次切术1例。 2.2.2 DIC的观察及护理:大出血的患者因严密观察切口敷料有无渗血,阴道流血的量、颜色、形状及尿量,检查全身皮肤粘膜有无出血点、瘀斑等,密切监测凝血时间及DIC的指标,以便早期发现DIC症状。本组有1例发生DIC症状,及时遵医嘱给与输血、纤维蛋白原等的输入,经4小时后患者实验室检查各项指标恢复正常。 2.2.3 预防感染:严密观察感染有关的指标:①严密观察体温,测体温q4h;观察子宫复旧情况,有无压痛;观察阴道分泌物的性状;定时测白细胞计数和分类;严格遵医嘱使用抗生素。本组有2例术后体温高至39℃.鼓励患者增加饮水量,予物理降温。经过积极的治疗和护理患者体温恢复正常。②加强基础护理,保持外阴清洁,每日外阴擦洗2次。③严格执行无菌操作,杜绝医源性感染的发生。④鼓励患者注意摄入高蛋白的食物,以增强机体抵抗力。 2.2.4 膀胱损伤的护理:本组有1例应膀胱上拉与子宫下段粘连紧密,膀胱壁损伤,立即行膀胱修补术。术后放置膀胱造瘘管、尿管、腹腔引流管。严密观察生命体征、出入量,保持管道通畅。膀胱持续冲洗48小时,观察冲洗液与引出尿量是否相符。11天后拔除瘘管,进行膀胱功能锻炼。患者最后康复出院。
凶险性前置胎盘21例临床诊治分析 发表时间:2016-12-19T11:33:00.867Z 来源:《心理医生》2016年25期作者:倪姗姗徐向荣(通讯作者)[导读] 影像学诊断是确诊的主要方法,包括超声和磁共振检查。产前需行彩超检查胎盘与子宫切口位置及胎盘后间隙消失。(浙江大学医学院附属妇产科医院妇产科浙江杭州 310006)【摘要】目的:探讨凶险性前置胎盘的临床处理及预后。方法:对2014年1月-2016年2月因凶险性前置胎盘在浙江大学医学院附属妇产科医院行剖宫产术的21例患者进行回顾性分析。结果:21例患者均为完全性前置胎盘,其中伴粘连性胎盘4例,植入性胎盘11例,穿透性胎盘3例;6例患者术前行介入治疗,8例术中出血量≥1500ml,1例发生DIC,患者术中出现膀胱破裂、失血性休克,7例行宫腔碘伏纱条 填塞,3例行子宫次全切除术。结论:凶险性前置胎盘附着于子宫瘢痕,其胎盘植入、产后出血发生率高,增加围生期子宫切除术,对母儿的危害性很大,应重视预防和早期诊治。【关键词】凶险性前置胎盘;胎盘植入;疤痕子宫;子宫切除;产后出血【中图分类号】R714.5 【文献标识码】A 【文章编号】1007-8231(2016)25-0097-03 前置胎盘是妊娠晚期严重的并发症,属产科的急重症,剖宫产是解决高危妊娠的一个重要途径,而其后凶险性前置胎盘发生率也随之增加,导致易发生胎盘植入,常造成难治性出血,对孕产妇有极大的威胁。本文回顾性分析我院2014年1月-2016年2月21例凶险性前置胎盘的临床资料,探讨其对母儿的影响。 1.资料与方法1.1 一般资料2014年1月-2016年2月浙江大学医学院附属妇产科医院收治凶险性前置胎盘患者21例,患者年龄29~40岁,平均年龄(33.76±3.30)岁,手术孕周32~37周,发病距前次剖宫产时间为13个月~17年。 1.2 临床表现与诊断21例患者中有4例因反复无痛性阴道流血入院,6例因首次阴道流血入院,1例因下腹痛入院,1例因胎动减少入院,9例无明显症状因择期手术入院。前置胎盘指妊娠28周后,胎盘附着于子宫下段,下缘达到或覆盖宫颈内口,位置低于胎先露部。既往有剖宫产史,此次妊娠胎盘附着于原手术瘢痕部位的前置胎盘,诊断为凶险型前置胎盘,常伴胎盘植入。根据胎盘绒毛侵入子宫肌层的程度,将胎盘植入分为3类:粘连性胎盘,植入性胎盘,穿透性胎盘植入。21例患者均行彩色多普勒超声和磁共振成像检查,均诊断为中央性前置胎盘,且为凶险性,其中超声及磁共振检查提示胎盘植入14例,剖宫产术中所见结合术后病理结果亦证实为胎盘植入,4例粘连性胎盘患者术前影像学未诊断。 1.3 方法 将数据输入SPSS 16.0统计软件进行处理,计数资料以率(%)表示,对呈正态分布的计量资料以x-±s表示。 2.结果 2.1 临床特点24例患者年龄≥35岁者10例(47.6%);孕次为2~6次,平均( 3.40±1.29)次,产次为2~3次,平均(2.24±0.44)次。既往1次剖宫产者20例,2次剖宫产者1例;发病距前次剖宫产时间平均(7.13± 4.27)年,其中不足18个月者3例,2年~5年及超过10年者均4例,6~10年者10例。既往人流3次及2次者均4例,1次者5例,无人流史者8例。21例患者合并粘连性胎盘4例(19.0%),植入性胎盘11例(52.4%),穿透性胎盘3例(14.3%),共计18例(8 5.7%)。5例患者行急诊手术,16例行择期手术。 2.2 终止妊娠的时机终止妊娠的平均孕周为(34.72±1.45)周,其中28~32周1例,其为32周阴道流血予急诊手术,33~35周11例,36~37周9例。 2.3 围手术期情况采用超声和磁共振检查诊断,进行良好的医患沟通,充分告知患者凶险性前置胎盘的并发症、手术相关风险、可能采取的措施及可能需要的费用等。术前准备术中及术后出血时所需药品及血制品,包括卡前列素氨丁三醇、卡贝缩宫素、红细胞悬液、新鲜冰冻血浆、纤维蛋白原及凝血酶原复合物等;术前开放外周及中央静脉通路。术前放射科行介入治疗6例(28.6%),均为双侧髂内动脉球囊放置术,4例于术后第1天取出球囊,2例分别于术后第2天和第3天取出球囊。术中胎位为横位9例,臀位1例,头位11例。术中宫腔碘伏纱条填塞7例(3 3.3%),其中2例关闭子宫后仍有阴道活动性流血,行子宫次全切除术,术后第1天取出纱条1例,术后第2天取出纱条4例,其中1例第2天取出纱条困难,取出一半后于术后第4天完全取出。21例患者的术中出血量为300~6600ml,平均出血量为(1595.24±1528.55)ml,出血量>2000ml者3例。3例患者行子宫次全切除术,均为穿透性胎盘,子宫切除率1 4.3%,切除子宫前行多种保守性治疗,如子宫动脉结扎、局部缝扎、宫腔纱条填塞等,因效果差而改行子宫切除术。21例患者术后住院时间为4~13天,平均(7.14±2.37)天;术后抗生素使用时间2~8天,平均(3.38±1.80)天。术后产褥感染5例(23.8%),出现产褥感染者平均出血(1960.00±792.46)ml。术中出现DIC者1例,患者胎盘完全植入,后壁达浆膜层,部分植入宫颈管达宫颈外口,植入达膀胱,术中膀胱破裂约1.5cm,术中出血4500ml,出现失血性休克,快速行子宫次全切除术及膀胱破裂修补术,给予输红细胞悬液11U、新鲜冰冻血浆1800ml、凝血因子VIIa 3mg、纤维蛋白原2g治疗后好转;患者术后恢复良好,无产褥感染,术后10天出院。1例孕36周患者术前阴道大量流血约2000ml,有2次剖宫产史,此次住院距前次剖宫产15个月,术中见子宫左侧壁与前壁腹膜、大网膜致密粘连,子宫下段与膀胱大片粘连致密,前峡部肌层几乎无,胎盘植入,胎盘组织近乎穿透子宫左前峡部达子宫浆膜面,术中宫腔下段纱条填塞后仍有活动性出血改行子宫次全切除术,术中出血3000ml,予输入凝血酶原复合物400u,红细胞悬液12u,新鲜冰冻血浆1350ml 治疗;患者术后出现产褥感染,术后12天出院。本组出血最多者为1例孕5产1孕34周因阴道少量流血拟终止妊娠,术前放射科行双侧髂内动脉球囊放置术,术中胎盘左侧壁、前壁广泛植入,胎盘组织近乎穿透子宫左前峡部达子宫浆膜面,予1条碘伏纱条宫腔填塞,关闭子宫后见阴道活动性流血,遂改行子宫次全切除术,术中出血6600ml,术中输红细胞悬液18.5u、新鲜冰冻血浆1960ml、纤维蛋白原4g、白蛋白20g、凝血酶原复合物1000IU,自体血回输259ml,术后无输血;患者术后恢复可,未出现产褥感染,术后12天出院。 2.4 新生儿结局
凶险型前置胎盘护理常规 This manuscript was revised on November 28, 2020
凶险型前置胎盘护理常规 凶险性前置胎盘:既往有剖宫产史,此次妊娠为前置胎盘,且胎盘位置附着于原手术疤痕部位,其胎盘粘连、植入发生率高,可引起致命性的大出血。 一、术前护理常规 1、执行产科一般护理常规。 2、置于抢救室,备齐抢救物品,包括输血用品及失血性休克的急救设施。 3、体位与活动:绝对卧床休息,取侧卧位,血止后可适当活动。协助做好生活护理。 4、饮食:鼓励进食高蛋白、高维生素、富含铁及粗纤维的食物预防便秘,尽力纠正贫血提高产妇对急性大量失血的耐受力。 5、病情观察:(1)严密观察生命体征。 (2)观察有无阴道流血,记录出血时间、量; 6、专科护理 (1)保持外阴清洁,指导产妇勤换清洁卫生纸。必要时遵医嘱给予抗生素预防感染。 (2)观察产妇宫缩情况,必要时遵医嘱使用宫缩抑制剂如25%硫酸镁,盐酸利托君等;严禁做肛查或阴道检查,指导产妇避免刺激乳房及腹部,以免诱发宫缩。 7、根据产妇情况做好心理护理和健康指导,保守治疗期间向产妇及家属讲解疾病相关知识,提高认识程度,提高医嘱执行力。 8、大出血急救:予以吸氧、保暖、建立两路大静脉通道,汇报医生,以称重法及容积法正确估计出血量,测量
各生命体征、尿量等。做好配血、输血及手术的各项准备工作,在班人员团结协作,争分夺秒,配合抢救。 二、术后护理常规 1、执行剖宫产术后护理常规。 2、病情观察: (1)出血:观察腹部伤口有无渗血,并观察子宫收缩情况、宫底高度、阴道流血量、色,质、是否有凝血块,是否有组织排出,发现异常时及时汇报医生。 (2)胎盘植入原位保留者应密切观察阴道流血情况,监测血HCG,血常规及凝血功能情况,超声随访胎盘血流情况;促进子宫收缩。 (3)介入治疗者观察穿刺部位、肢体末端温度及足背动脉搏动情况。 (4)宫腔水囊填塞着,观察宫底高度及引流管情况,如持续引流出鲜红色血液,应立即汇报医生。卧床期间,给予生活护理,并指导下肢功能锻炼,预防下肢深静脉血栓。 3、盆腔引流管及尿管护理:妥善固定,每班定时挤管,保持引流管通畅,严密观察并记录引流量,如引流出鲜红色液体,每小时≥100ml,疑有腹腔内出血,汇报医生。每周按时更换引流袋。 4、遵医嘱抗感染治疗,密切观察体温、脉搏、恶露的色、质、量、味及血象的变化,谨防感染的发生。
凶险型前置胎盘护理常规 Prepared on 22 November 2020
凶险型前置胎盘护理常规 凶险性前置胎盘:既往有剖宫产史,此次妊娠为前置胎盘,且胎盘位置附着于原手术疤痕部位,其胎盘粘连、植入发生率高,可引起致命性的大出血。 一、术前护理常规 1、执行产科一般护理常规。 2、置于抢救室,备齐抢救物品,包括输血用品及失血性休克的急救设施。 3、体位与活动:绝对卧床休息,取侧卧位,血止后可适当活动。协助做好生活护理。 4、饮食:鼓励进食高蛋白、高维生素、富含铁及粗纤维的食物预防便秘,尽力纠正贫血提高产妇对急性大量失血的耐受力。 5、病情观察: (1)严密观察生命体征。 (2)观察有无阴道流血,记录出血时间、量; 6、专科护理 (1)保持外阴清洁,指导产妇勤换清洁卫生纸。必要时遵医嘱给予抗生素预防感染。 (2)观察产妇宫缩情况,必要时遵医嘱使用宫缩抑制剂如25%硫酸镁,盐酸利托君等;严禁做肛查或阴道检查,指导产妇避免刺激乳房及腹部,以免诱发宫缩。 7、根据产妇情况做好心理护理和健康指导,保守治疗期间向产妇及家属讲解疾病相关知识,提高认识程度,提
高医嘱执行力。 8、大出血急救:予以吸氧、保暖、建立两路大静脉通道,汇报医生,以称重法及容积法正确估计出血量,测量各生命体征、尿量等。做好配血、输血及手术的各项准备工作,在班人员团结协作,争分夺秒,配合抢救。 二、术后护理常规 1、执行剖宫产术后护理常规。 2、病情观察: (1)出血:观察腹部伤口有无渗血,并观察子宫收缩情况、宫底高度、阴道流血量、色,质、是否有凝血块,是否有组织排出,发现异常时及时汇报医生。 (2)胎盘植入原位保留者应密切观察阴道流血情况,监测血HCG,血常规及凝血功能情况,超声随访胎盘血流情况;促进子宫收缩。 (3)介入治疗者观察穿刺部位、肢体末端温度及足背动脉搏动情况。 (4)宫腔水囊填塞着,观察宫底高度及引流管情况,如持续引流出鲜红色血液,应立即汇报医生。卧床期间,给予生活护理,并指导下肢功能锻炼,预防下肢深静脉血栓。 3、盆腔引流管及尿管护理:妥善固定,每班定时挤管,保持引流管通畅,严密观察并记录引流量,如引流出鲜红色液体,每小时≥100ml,疑有腹腔内出血,汇报医生。每周按时更换引流袋。 4、遵医嘱抗感染治疗,密切观察体温、脉搏、恶露的色、质、量、味及血象的变化,谨防感染的发生。
提问问题: 1.失血性休克的原则及抢救措施? 答:治疗休克的原则是改善微循环,防止器官血灌注不足。 失血性休克的抢救措施:1)平卧位,必要时采取头和躯干抬高20°~30°、下肢抬高15°~20°,以利于呼吸和下肢静脉回流同时保证脑灌注压力;保持呼吸道通畅,并可用鼻导管法或面罩法吸氧,必要时建立人工气道,呼吸机辅助通气;2)扩充血容量:不仅要补充已失去的血容量,还要补充因毛细血管床扩大引起的血容量相对不足,因此往往需要过量的补充,以确保心输出量。补液原则为:快速补液,先晶后胶,先快后慢、先盐后糖、见尿补钾。急诊配血及输血,以补充血容量。3)尽快恢复有效循环血量,对原发病灶作手术处理。即使有时病情尚未稳定,为避免延误抢救的时机,仍应在积极抗休克的同时进行针对病因的手术。4)血管活性药物的应用,包括缩血管药和扩血管药,以维持重要脏器的灌注。 2.凶险性前置胎盘的定义、诊断及处理? 答:凶险性前置胎盘是指既往有剖宫产史,此次妊娠为前置胎盘,胎盘附着于原子宫切口瘢痕处,并常伴有胎盘植入,是导致产前、产时及产后大出血的主要原因之一,出血凶险,常并发休克和弥漫性血管内凝血(DIC)等严重并发症。 诊断:凶险性前置胎盘可依据妊娠中、晚期出现无明显诱因、无痛性阴道流血、先露高浮和胎位异常等情况初步判断,结合影像学检查多能诊断,但伴有胎盘植入的患者分娩前诊断主要依靠临床高危因素结合彩色多普勒超声和/或MRI表现。其中,高危因素主要为有剖宫产史,但有宫腔操作史,如肌瘤剔除术或刮宫术史等的患者,当高度怀疑前置胎盘伴有胎盘植入的可能、临床上不能确定诊断时,应进一步行MRI检查。 处理:(一)期待治疗:主要是在保证孕产妇安全的前提下,尽量延长孕周,尽最大可能提高围产儿成活率。(二)终止妊娠1.终止妊娠的方式与时机:中央型前置胎盘或产前出血 较多,以及具备其他剖宫产指征患者多选择剖宫产术。终止妊娠的时机:当患者出现明显的活动性出血时,不论孕周大小,都应立即终止妊娠。对不伴有产前出血的凶险性前置胎盘患者,均推荐在妊娠34~37周施行择期剖宫产术。2.、围手术期准备:建立凶险性前置胎盘 患者处置路径,组成多学科团队,进行反复演练,由有经验的上级医师担任术者,同时配置麻醉科、新生儿科、泌尿外科和介入科等专科医师,是减少并发症的关键。建立静脉通道,准备抢救的设备和血源是保障严重产后出血患者安全的有效措施。术前做好充分的医患沟通,告知术中、术后可能出现的并发症,取得患者和家属的知情同意,是避免医疗纠纷的前提。 3.手术方法:子宫切口原则上应尽量避开胎盘,以达到减少术中出血量、方便手术的目的。由于凶险性前置胎盘患者的胎盘附着于子宫瘢痕处,易发生胎盘植入累及膀胱,增加分离子宫膀胱腹膜反折困难,应避免不必要的膀胱损伤。对手术过程中发生产后出血的患者,行 B-Lynch缝合、“8”字缝扎止血、宫腔填塞、子宫动脉或髂内动脉结扎或/和子宫动脉栓塞术 等仍是临床上常用的方法。4.凶险性前置胎盘伴胎盘植入的处理:胎盘原位保留,主要适用于凶险性前置胎盘伴胎盘植入而无活动性出血、生命体征平稳以及有生育要求并愿意接受随
凶险性前置胎盘围术期的护理 发表时间:2018-08-08T15:25:45.870Z 来源:《中国医学人文》2018年第6期作者:张娟赵宇熙 [导读] 它是指本次妊娠为前置胎盘且胎盘附着与疤痕处,不论植入与否。 新疆医科大学第一附属医院中心手术室新疆乌鲁木齐 830000 【摘要】目的:探讨凶险性前置胎盘患者围术期的护理措施。方法:选取我院2017年1~12月间40例年龄33±8岁之间,二胎,孕周34+4v2~39+2。平均孕周36±0.82,无其他并发症,仅患有凶险性前置胎盘的患者。收集资料,对他们围术期的护理进行回顾分析。结果:40位产妇和胎儿都安全度过围手术期,其中12位出现术中出血≧500ml的情况,12位中有5位产妇因止血困难,继发大出血,行全子宫摘除手术,术后转入ICU。结论:通过对单纯患有凶险性前置胎盘的大龄经产妇围术期护理的整理分析发现,围术期内有效的心理护理及精准快速的配合,可以减少产妇围术期的抑郁和焦虑,大大降低产妇及胎儿危险率的发生,提高对术中大出血患者的抢救成功率,充分保证产 妇安全。 【关键词】凶险性前置胎盘;心理;围术期护理; 1993年,Sisir K.Chattopadhyay通过研究前置胎盘和胎盘植入与前次剖宫产的关系之后第一次次提出了关于凶险性前置胎盘的概念[1],它是指本次妊娠为前置胎盘且胎盘附着与疤痕处,不论植入与否。近些年因无指证剖宫产、多次刮宫及子宫肌瘤置胎盘主要通过分娩前诊断,影像学检查,MRI等手段确诊。剖宫产后再次怀孕,前置胎盘的发生率占30%~50%。 1临床资料 1.1临床资料将我院2017年1~12月期间,筛选40例二次剖宫产的产妇作为研究对象,产妇年龄均在33±8岁之间,均为二次剖宫产,孕周34+4~39+2。平均孕周36±0.82,无其他并发症,仅单纯患有凶险性前置胎盘,40例产妇术中又12人出现术中出血≧500ml的情况,及时干预抢救顺利完成手术,其中5名产妇因止血困难,继发大出血,行全子宫摘除手术。5位产妇术中出血≧800ml,选用自体血回收仪回收自体血液,产妇术中舒张压(75~110)mmHg;收缩压(50~80)mmHg;术中动脉血气分析PaO2 :70~98mmHg;PaCO2:30~45mmHg;SaO2:79℅~98℅;pH:6.35~7.85;CO2CP:18~34mmol?L。 2方法 2.1术前访视 手术室护士提前一天进入病房为产妇进行术前访视,新疆属于少数名族聚居地区,安排专人双语宣教[2]。了解产妇心理状态并对产妇的抑郁和焦虑情况并进行评分。将40位产妇心理状况变化划分为术前和术后两个对照组。产妇抑郁和焦虑评分情况根据Zung编制的抑郁自评(SDS,1965)焦虑自评量(SAS,1971)进行统计评分[3]。我们统计学采用SPSS13.0统计学软件进行分析,计量采用t检验,以P<0.05为差异具有统计学意义。 2.2术中配合 2.3.1巡回护士:在手术当中应做到①手术医生麻醉大夫一起做好TIMEOUT工作,记录手术开始时间;②与器械护士一起认真做好术前物品清点工作;连接好手术所需的所有管路;③术中随时观察产妇尿量及颜色,记录液体的输入量及出血量变化,及时与医生沟通;④提前准备好胎儿娩出后产妇所需的缩宫止血药物,包括抗生素药物和缩宫素,卡贝,安列克等;⑤协助新生儿科大夫做好新生儿的吸痰,吸氧及必要时的抢救工作;⑥做好关闭腹腔前后的物品清点工作。 2.3.2器械护士:在手术过称中应做到①手术全程严格执行无菌操作制度;②与巡回护士一起完成手术开始前,关闭腹腔前后的所有物品的清点工作。手术开始时,提前准备好干净的大纱布和刀片,准备切皮;③术中准确安全的传递器械,配合医生顺利完成手术,如遇特殊感染的病人,用弯盘传递锐器;④若在胎盘娩出过程中产妇发生大出血情况,若需切除子宫,提前备好长直钳,用于切除子宫过程中阻断动脉及韧带,备好1#4#7#号慕丝线结扎血管,大圆针7#号慕丝线缝合,准备好温盐水及干纱布,准备好1-0爱惜康线,关闭子宫残端;若病人出血量正常,没有发生凶险状况,准备好1-0爱惜康线直接关闭子宫;⑤紧密跟随手术医生的节奏,密切观察手术进展,观察出血量,提前准备好医生下一步所需手术用物;⑥手术结束前准备好2-0爱惜康线关闭腹腔,术后保管好病理标本;⑦与巡回护士一起完成关闭腹腔前后的所有物品的清点工作。 2.4术后护理 2.4.1产妇麻醉清醒后回病房,继续给氧治疗[5]。氧流量持续2~4L/min,持续24h心电监护,监测心率,脉搏,氧饱和度,血压的变化,做好记录。继续抗生素及缩宫素治疗,有任何变化及时通知医生,降低术后感染的发生。 2.4.2指导产妇术后进食高蛋白、高维生素、高热量、低盐低脂且易消化饮食,术后合理搭配饮食,做好压疮的预防[6]。指导产妇早期下床活动,减少术后组织粘连的发生,有助于产后修复;协助产妇者术后尽早的与新生儿接触并指导产妇乳汁的吸吮,对于产妇和新生儿暂时分离的,指导产妇要做好乳房护理;为产妇做好出院指导工作,嘱咐其按时复查。 2.4.3术后及时做好患者和家属的心理护理刻不容缓,现在手术多选用竖切口,利于组织愈合,然而缺点的美观程度大大降低,而积极有效的心理护理可以有效的降低产妇术后的抑郁和焦虑,有利与患者的术后恢复。
凶险性前置胎盘的护理观察 目的探索凶险性胎盘的临床护理措施和效果。方法选取本院2016年1月~2017年1月收治的凶险性前置胎盘患者100例作为研究对象,随机分为实验干预组和对照组,对照组给予常规护理,实验干预组采用综合护理干预,比较两组治疗效果。结果实验干预组患者的产后出血量、妊娠终止时间等方面的比较明显优于对照组,组间对比差异有统计学意义(P<0.05)。结论凶险性前置胎盘患者行全面的护理干预,可以帮助患者改善新生儿状况,减少并发症,在临床应用中值得推广。 标签:凶险性;前置胎盘;护理观察 前置胎盘是妊娠晚期的严重并发症之一。目前,根据调查发现,现今胎盘以及胎盘所植入的他因素比较多,因此这也是导致子宫切除术的重要原因[1]。近年来,随着剖腹产率的增加,危险的胎盘的发生率也在增加,因为它对母体和婴儿造成了严重的伤害,这引起了医务工作者的注意[2]。我们医院对凶险性前置胎盘进行了全面的护理干预措施。以下为具体实验内容。 1 资料与方法 1.1 一般资料 选取本院2016年1月~2017年1月收治的凶险性前置胎盘患者100例作为研究对象,将其随机分为对照组与实验干预组,每组患者为50例。实验干预组与对照组患者在性别、年龄等一般资料比较P>0.05差异无统计学意义。 1.2 方法 对照组患者实施常规的护理模式。实验干预组在一般常规护理的基础上实施综合护理干预:首先与患者及其家属有效沟通,进行心理疏导,理解治疗和护理的目的和意义。其次,加强基础护理,引导患者食用高蛋白、高纤维食品,定期开窗通风,清理床上用品,保持大便通畅。第三,为患者提供术前准备的指南及注意事项,并且为患者介绍相关手术成功的病例,同时对患者进行介绍子宫切除以及产后出血的相关并发症,以此来促进患者对病症的了解。第四,护理人员要完善术后护理干预,同时也要在手术后,对患者的生命体征进行全面的观察,将患者腹部的切口利用常规沙包按压6 h,要对患者的子宫进行合理的摩擦,促进患者的子宫有效收缩。操作严格无菌操作,使用棉签碘伏棉条,每天2次,以确保腹部切口干燥;护士每天对患者下肢按摩,鼓励早睡和脚趾弯腰和腿部动作是独立的弯曲和扩展,促进下肢血液循环,采用自下而上按摩的腿部肌肉的方法,减少血栓形成。如果术后出现产后出血,一般情况危急,所以护理人员应该密切关注患者一般情况,生命体征和阴道出血情况。应该早期识别产妇出血休克症状出现。帮助医生寻找出血的原因。
产前护理常规 一、产前一般护理常规 1、每日测体温脉搏一次,胎膜早破、放水囊、体温在37、5℃以上者,q4h测体温,高热者 按高热护理常规。 2、嘱孕妇左侧卧位;计数胎动,早、中、晚各一次,每次1小时;遵医嘱给予孕妇吸氧, 每日2次,每次30分钟;每2小时听胎心1次或遵医嘱,每次1分钟。 3、收集血、尿标本,送常规检查。 4、每周过体重一次。 5、记录大便次数,3日无大便者给缓泻剂。 6、严密观察病情变化及治疗反应,发现阴道流液、出血、下腹部疼痛等异常情况及时通知 大夫。阴道出血、流液者保留排出物及会阴垫以留观察。 7、生活不能自理者,如阴道出血、流液、发烧、重度贫血、腹部术后及长期保留导尿管时, 每日清洁外阴2次。 8、危重昏迷者,按重病及昏迷护理常规。 9、临产时送待产室,如有早破膜,若胎儿先露未入盆;臀位而胎膜已破者用平车送至待产 室。宫口开大3cm以上者应禁止灌肠。 二、第一产程护理常规 【概念】 又称宫颈扩张期。指从临产开始直至宫口完全扩张即开全为止。 【护理评估】 1、预产期、孕产史等。 2、生命体征及二便情况。 3、胎儿宫内情况。 4、宫缩、宫口扩张、胎先露下降、胎膜破裂等产程进展情况。 5、心理状况及疼痛耐受性。 【护理措施】 1、潜伏期1-2小时、活跃期每15-30分钟听胎心一次,每次数一分钟。听胎心在宫缩停止 15秒后开始。小于120次/分或大于160次/分均提示胎儿窘迫,应立即给予吸氧、变换体位(左侧位)通知医生。 2、潜伏期每1-2小时、活跃期每15-30分钟摸一次宫缩,注意宫缩强度,持续时间与间隔时间。
3、监测记录生命体征,每4小时测体温、脉搏、呼吸、血压一次。若有异常酌情增加测 量次数。 4、潜伏期每4小时查阴道一次,活跃期每间隔2小时查一次并及时画产程图。如有异常, 及时检查并通知医生。 5、破膜后立即听胎心,注意羊水性质、色、量、并记录。 6、鼓励产妇少量多餐,易消化,高热量食物、保持液体量。 7、鼓励产妇每2-4小时排尿一次,避免膀胱充盈,影响宫缩及胎先露下降。 8、初产妇宫口扩张小于4cm,经产妇小于2cm可行温肥皂水灌肠。 9、做好心理护理。 三、第二产程护理常规 【概念】 又称胎儿娩出期,从宫口开全到胎儿娩出的全过程。 【护理评估】 1、胎先露下降和胎儿宫内情况。 2、会阴局部条件。 3、心理状态。 【护理措施】 1、密切监测胎心,每5-10分钟听一次胎心,必要时持续胎儿监护,发现异常,及时吸氧并通 知医生。 2、指导产妇用力、做好心理护理,使产妇建立自己分娩的信心。 3、做好接产准备,初产妇宫口开全、经产妇宫口扩张4cm,送至分娩室,注意无菌操作。 4、建立一条静脉通道。 5、接产(按接产操作常规)。 四、第三产程护理常规 【概念】 又称胎盘娩出期,从胎儿娩出到胎盘胎膜娩出,即胎盘剥离和娩出的全过程。 【护理评估】 1、新生儿评分、体重等。 2、胎盘胎膜是否完整。
凶险性前置胎盘应急预案 一、应急预案一 1. 密切观察产妇有无阴道出血情况及各项生命体征,观察产程变化。 2. 及时配血及抽送各种化验,做好抗休克及新生儿复苏抢救的各项准备。 3. 发生阴道出血情况,立即通知医生,做好急诊手术准备。 4. 及时与患者家属沟通,交待病情签字。 5. 由产科医师依据产妇情况,决定处理方式。如出量多,及时通知科主任、医务科,及时备血。 (1)期待疗法:适用于妊娠<34周,胎儿体重<2000克,胎儿存活、阴道出血量不多,一般情况良好孕妇。绝对卧床,左侧卧位,保持心态平衡,保持病室安静;禁止肛检及阴道检查;纠正贫血:及时开辟静脉通道,必要时给予输血;抑制宫缩药物:硫酸镁、利托君、沙丁胺醇等;促胎肺成熟,地塞米松每次5—10mg,每日2次肌注,连用2—3天;密切观察出血情况及胎心,定时测定胎儿成熟度,估计胎儿已能存活即结束妊娠。 (2)终止妊娠指征:孕妇反复多量出血,甚至休克,无论胎儿是否成熟;胎龄达36周;胎儿肺成熟。剖宫产术为主要手段,其指征:完全性前置胎盘、持续大量阴道出血、部分性和边缘性前置胎盘出血量较多、先露高浮、短时间内不能结束分娩;胎心异常。注意备血,保持静脉通畅,预防感染。切口选择:术前行胎盘定位,尽量避开胎盘;术中止血:宫缩剂,肠线局部8字缝合,热盐水纱垫压迫,宫腔
填塞纱条、子宫动脉结扎等,仍出血不止,应考虑子宫切除。 (3)择期剖宫产。 术前应该与患者及其家属建立良好的沟通,充分告知手术相关风险及可能采取的措施; 术前准备充足的血液制品; 建立良好的静脉通道; 手术选择经验丰富的产科医师及麻醉医师。 腹部切口宜选择下腹正中纵切口以利于术野暴露及抢救,当进腹困难时注意避免膀胱、肠道损伤,可将膀胱内充盈生理盐水明确膀胱界限,也有主张术前常规通过膀胱镜安置输尿管支架避免术中损伤输尿管,进腹后仔细检查子宫形态、子宫下段情况,若子宫下段菲薄、血管怒张,应高度怀疑胎盘植入,尽量下推膀胱反折腹膜,以免大出血切除子宫时误伤膀胱。 子宫切口宜选择在胎盘较薄处,迅速取出胎儿,减少胎儿失血,或者选择子宫体部切口避开胎盘。 术中需仔细检查胎盘附着部位,一旦发现为完全植入性前置胎盘时,应考虑将胎盘完全留在子宫内,迅速缝合子宫切口并行子宫切除,或者及时切除子宫,挽救产妇生命。 对于部分植入性前置胎盘也可采用保守性手术治疗,如植入部分楔形切除、胎盘植入局部搔刮并用可吸收线 8 字缝扎出血点,宫腔纱条填塞、宫腔气囊压迫等,必要时可行双侧子宫动脉、双侧髂内动脉结扎和子宫背带式缝合。 若有急诊血管介入条件也可快速评估患者病情,施行急诊子宫动
胎盘早剥的护理常规 妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离称胎盘剥离。胎盘剥离是妊娠晚期严重并发症,具有起病急、发展快特点,若处理不及时可危及母儿生命。 1. 护理评估 1.1评估患者的健康史,了解既往史,孕产史,有无并发症,评估胎盘早剥的诱因。 1.2评估患者的宫底高度,了解子宫是否有强直性收缩及压痛,评估患者腹痛、阴道流血、胎心、胎动情况。 1.3了解实验室检查结果,如血常规、凝血功能、肝肾功能及B超、胎儿宫内监护情况。 1.4了解患者的心理状况,是否有恐惧、焦虑等不良情绪。 2. 护理问题 2.1潜在并发症:失血性休克、DIC、急性肾衰。 2.2恐惧 2.3预感性悲哀 3. 护理措施 3.1保持外阴清洁,勤换内衣裤,预防感染。 3.2定时听胎心音,必要时行胎心监护,了解胎儿宫内情况。 3.3严密监测生命体征、腹围、宫缩、宫底高度情况。如发现子宫强直性收缩,宫底上升,胎心音变化,应立即报告医生配合处理。 3.4观察阴道流血情况,出血较多时,出现休克征象时应及时报告医生,积极配合抢救休克。 3.5做好急救和手术前准备,以便随时进行抢救和急诊手术。 3.6如能自然分娩,按分娩各期护理。 3.7预防产后出血及感染。遵医嘱用药。 3.8关心安慰患者,给予心理支持,对胎儿死亡者,耐心疏导,帮助度过哀伤期,并指导其为下次妊娠做好准备。 4. 健康教育
4.1讲解疾病相关知识,做好妊娠期保健宣教,定期产检,积极治疗和预防并发症;指导孕妇妊娠晚期左侧卧位,避免外伤。 4.2出院指导:加强营养,积极纠正贫血,增强抵抗力;注意产褥期卫生,促进产后康复,避免感染。 4.3对胎儿死亡者,耐心疏导,帮助度过哀伤期,并指导其为下次妊娠做好准备。 5. 护理评价 5.1产妇生命体征平稳,分娩顺利,未出现并发症。 5.2胎儿存活者母儿安全出院,胎儿死亡者,产妇及家属能顺利度过哀伤期。
胎盘早剥的识别及处理 一、胎盘早剥是由什么原因引起的? 1、血管病变 2、机械性因素外伤(特别是腹部直接受撞击或摔倒腹部直接触地等)、行外倒转术矫正胎位、脐带过短或脐带绕颈、在分娩过程中胎先露部下降,均可能促使胎盘早剥。此外,双胎妊娠的第一胎儿娩出过快或羊水过多于破膜时羊水流 出过快,使子宫内压骤然降低,子宫突然收缩,也可导致胎盘自子宫壁剥离。 3、子宫静脉压突然升高 二、胎盘早剥早期症状有哪些? 1.轻型,以外出血为主,胎盘剥离面通常不超过胎盘的1/3,多见于分娩期。主要症状为阴道流血,出血量一般较多,色暗红,可伴有轻度腹痛或腹痛不明显,贫血体征不显著。若发生于分娩期则产程进展较快。 腹部检查:子宫软,宫缩有间歇,子宫大小与妊娠周数相符,胎位清楚,胎心率多正常,若出血量多则胎心率可有改变,压痛不明显或仅有轻度局部(胎盘早剥处)压痛。
产后检查胎盘,可见胎盘母体面上有凝血块及压迹。有时症状与体征均不明显,只在产后检查胎盘时,胎盘母体面有凝血块及压迹,才发现胎盘早剥。 2.重型,以内出血为主,胎盘剥离面超过胎盘的1/3,同时有较大的胎盘后血肿,多见于重度妊高征。 主要症状为突然发生的持续性腹痛和(或)腰酸、腰痛,其程度因剥离面大小及胎盘后积血多少而不同,积血越多疼痛越剧烈。严重时可出现恶心、呕吐,以至面色苍白出汗、脉弱及血压下降等休克征象。可无阴道流血或仅有少量阴道流血,贫血程度与外出血量不相符。 腹部检查:触诊子宫如板状有压痛,尤以胎盘附着处最明显。若胎盘附着于子宫后壁,而子宫压痛多不明显。子宫比妊娠周数大,且随胎盘后血肿的不断增大,宫底随之升高,压痛也更明显。偶见宫缩,子宫处于高张状态,间歇期不能很好放松,因此胎位触不清楚。若胎盘剥离面超过胎盘的1/2或以上,胎儿多因严重缺氧而死亡,胎心多已消失。 三、胎盘早剥的治疗 1.纠正休克;
胎盘早剥的护理常规 一、定义: 妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离,称为胎盘早剥。胎盘早剥是妊娠晚期的一种严重并发症,起病急、进展快,若处理不及时,可危及母儿生命。 二、临床特点: 1、妊娠晚期突然发生的持续性疼痛,伴有或不伴有阴道出血。 2、根据胎盘剥离面的大小和出血量的多少可分为两型。轻型—以外出血为主,胎盘剥离面积不超过1/3。重型—以内出血和混合性出血为主,胎盘剥离面积超过1/3,多见于重度妊娠期高血压疾病。 (一)轻型 1、胎盘剥离面一般不超过胎盘的1/3,多见于分娩期。 2、主要症状为阴道流血。出血量较多,色暗红,可伴有轻度腹痛或无明显腹痛。 3、腹部检查:子宫软,其大小与妊娠月份相符合。腹部压痛不明显或仅有轻度局限性压痛。胎位、胎心音清楚,但如果出血量较多,则胎心率可有改变。(二)重型 1、胎盘剥离面超过胎盘的1/3,同时有较大的胎盘后血肿,多见于重度妊高征。 2、主要症状为突然发生的持续性腹痛、腰酸、腰痛。疼痛的剧烈程度与剥离面大小、胎盘后积血多少有关。胎盘剥离面积越大、胎盘后积血越多,则疼痛越剧烈。严重时还出现可恶心、呕吐,甚至出冷汗、脉弱、血压下降等休克症状。患者可不出现阴道流血或只有少量的阴道流血。 3、腹部检查:子宫常硬如板状,且体积大于妊娠月份。腹部有压痛,尤以胎盘附着处最为明显。随着病情的发展,胎盘后血肿不断的增大,压痛也更加明显。 三、医疗目标: 1.积极纠正休克:输血,输新鲜血及其他支持治疗。 2.及时终止妊娠:一旦确诊立即在抗休克的同时尽快终止妊娠。方法有经阴道分娩及剖宫手术。必要时行骼内动脉结扎甚至切除子宫。 3.防止产后出血。 4.及时处理凝血功能障碍:输新鲜血,血小板、补充凝血因子、纤维蛋白原等,按病情应用抗凝剂或抗纤溶剂。 5.预防肾功能衰竭:注意尿量,必要时使用利尿剂。 6.加强支援疗法,用大量抗生素防感染,予抗贫血治疗。 四、护理目标 1、孕妇的出血得到有效控制
探析凶险型前置胎盘患者围手术期的护理体会 发表时间:2018-07-16T11:14:27.983Z 来源:《健康世界》2018年10期作者:蔡静 [导读] 研究分析凶险型前置胎盘患者围手术期的护理效果观察。 哈尔滨市解放军第211医院 150080 摘要:目的:研究分析凶险型前置胎盘患者围手术期的护理效果观察。方法:此次研究的对象是选择2017年1月至2017年12月15例凶险型前置胎盘患者,将其临床资料进行回顾性分析,并提供术前、术后有针对性的护理,减少并发症的发生。结果:15例母婴结局良好,均康复出院。结论:针对性、合理性做好凶险型前置胎盘患者围手术期的护理,可有效改善患者恢复及预后。 关键词:凶险型前置胎盘;围手术期;护理 Objective:To study and analyze the perioperative nursing effect of patients with dangerous placenta previa. Methods:the objective of this study was to select 15 cases of perilous placenta previa from January 2017 to December 2017,to review the clinical data and to provide pertinent nursing care before and after the operation to reduce the incidence of complications. Results:15 cases had good maternal and infant outcomes,all recovered and discharged. Conclusion:targeted and reasonable perioperative nursing for patients with dangerous placenta previa can effectively improve the recovery and prognosis of patients. [keyword] dangerous placenta previa;perioperative period;nursing care 凶险型前置胎盘是指既往有剖宫产史,此次妊娠为前置胎盘,且胎盘附着于原子宫瘢痕部位者,常伴有胎盘植入。由于凶险型前置胎盘常导致严重的产科并发症,甚至危及母婴生命,剖宫产术是凶险型前置胎盘患者终止妊娠的唯一方式。因此,做好凶险型前置胎盘患者围手术期的护理,对保证母婴生命安全十分重要。 1 临床资料 1.1 一般资料 本院2017年1月至2017年12月收治的凶险型前置胎盘患者15例,年龄25~45岁,平均年龄32岁;孕周30~38周,平均35周;既往有一次剖宫产史11例,二次剖宫产史4例;并发胎盘植入5例,术前无阴道流血12例,有阴道流血3例,其中1例出血小于100ml,2例为大量出血(出血量400~600ml),急诊术前准备,送手术室立即行剖宫产。 1.2 治疗与转归 15例患者均以剖宫产结束妊娠,其中大量出血8例(出血量共3850~5860ml),1例宫腔填纱,3例B-Lynch缝合。1例因术中出血过多,止血困难行子宫次全切术。新生儿出生Apger评分2例为4~6分,13例为7~10分;4例新生儿送NICU治疗,其中2例为足月新生儿,2例为早产儿。11例新生儿按常规母婴同室,母婴均康复出院。 2 护理 2.1 术前护理 2.1.1 心理护理患者常因病情复杂,产生恐惧心理,入院后护士应做好环境介绍及心理护理,配合医师向患者和家属解释病情,治疗经过和注意事项。帮助患者树立信心,以良好的心态配合期待疗法期间的护理。 2.1.2 期待疗法期间的个性化护理围手术期前严密监测胎动和胎心;指导患者绝对卧床休息,左侧卧位为主;协助患者进行主动及被动的肢体活动。告知患者避免抚摸乳头、腹部,禁止肛查、灌肠,以免诱发子宫收缩;嘱患者增加新鲜蔬菜、水果的摄入,保持大便通畅。本组6例在期待疗法过程时其中2例出现产前出血而提前终止妊娠,4例至孕38周择期终止妊娠。 2.1.3 术前准备①凶险型前置胎盘剖宫产术中的出血量及凶险程度远高于一般的剖宫产出血[1]。术前做好备血,手术前一天遵医嘱交叉配血,备血,预存式自体输血是目前相对安全的临床应用方式。前置胎盘患者为产科自体输血的适应症,患者红细胞压积(HCT) >0.34、血红蛋白(Hb)>110g/L,一般情况较好者,于妊娠32周开始储血,每周1次,每次抽自身血200~400ml备用,抽血同时静脉滴注500~1000ml晶体液以补充血容量;严密观察患者自觉症状、血压、宫缩及胎心变化;补充含铁制剂,注射促红细胞生长素,增加营养,以改善造血功能;术前48~72h行血常规、凝血功能、肝肾功能等实验室检查并配血,本组2例自体预存式自体输血,取得满意效果。②凶险型前置胎盘患者多伴有胎盘植入,术中需要多科室的合作。术前落实麻醉科,新生儿科会诊单的发送,完善各项相关检查。③做好术前出血的紧急处理。期待疗法期间若发生大出血,立即启动科室制定的产前大出血的应急预案,以保证产前大出血患者快速送入手术室。 2.2 术中护理 手术必须由经验丰富的产科、麻醉科医师及2名高年资有经验的护理人员共同参与。凶险型前置胎盘患者产后出血短时间内可导致循环失常而进入休克,护理人员应及时将病情变化报告给医师,并随时做好抢救准备;抢救人员需进行分工,如专人负责药物治疗及输血管道,保证血液和药物及时输入;专人负责密切监测患者生命体征和意识变化等,做好术中护理记录,同时立即通知血库、检验科及其它科室协助抢救;做好子宫全切的手术准备,开通两路以上静脉通路并协助麻醉医师置入中心静脉导管,以备快速输血输液用并测压指导输液量;术中密切注意出血的量及速度,及时通知报告组织抢救者;对于可能出现DIC的情况应密切监测其凝血功能及DIC全套,并积极输入血浆、凝血酶原复合物、纤维蛋白原、冷沉淀等。当发生DIC时,按照医嘱给予患者输血与抗休克处理。本组4例因胎盘植入术中大出血,1例宫腔填纱,3例B-Lynch缝合,给予快速输血及多巴胺等升压药,经积极抢救,所有患者均脱离危险。 2.3 术后护理 2.3.1 严密观察病情及配合抢救①胎儿娩出后24h内是产后出血发生的高危时段,且凶险型前置胎盘患者发生产后出血率更高[2]。因此剖宫产术后24~48h需连续床边心电监护,严密观察患者意识、面色、生命体征、皮肤温度、尿量及出血量;动态监测血色素、红细胞比容、血小板、纤维蛋白质、出凝血时间、肝肾功能及电解质、血气分析等;特别重视阴道凝血情况。②常规腹部放沙袋压迫24h,按摩子宫,促进子宫收缩。③观察卡前列素氨丁三醇(安列克)用药后不良反应。因卡前列素氨丁三醇具有强而持久的刺激子宫平滑肌收缩的作用,临床上可用于治疗由于子宫收缩乏力引起的产后出血。总剂量不得超过12mg,且不建议连续使用超过2天以上。本组15例凶险型前置