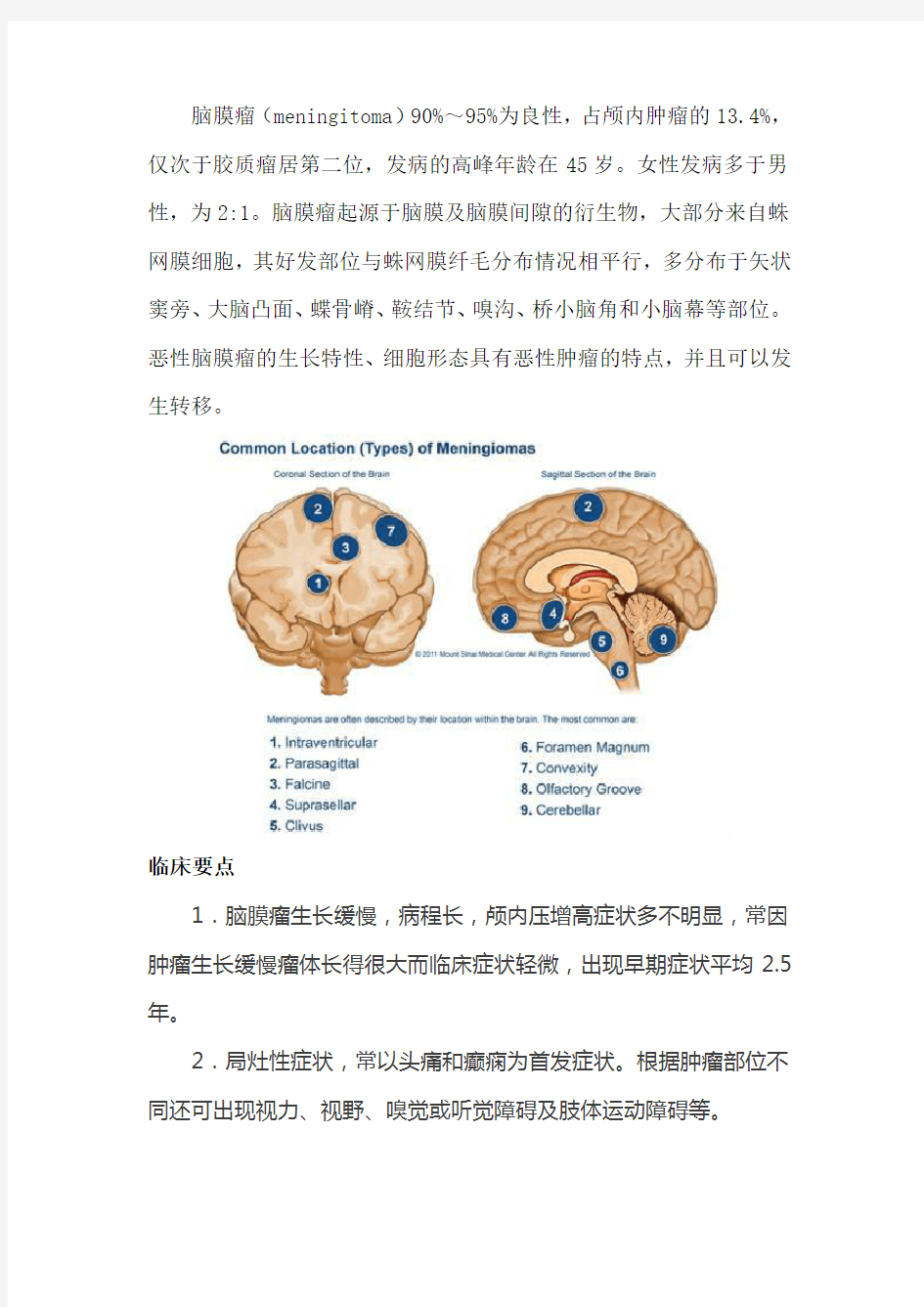

脑膜瘤(meningitoma)90%~95%为良性,占颅内肿瘤的13.4%,仅次于胶质瘤居第二位,发病的高峰年龄在45岁。女性发病多于男性,为2:1。脑膜瘤起源于脑膜及脑膜间隙的衍生物,大部分来自蛛网膜细胞,其好发部位与蛛网膜纤毛分布情况相平行,多分布于矢状窦旁、大脑凸面、蝶骨嵴、鞍结节、嗅沟、桥小脑角和小脑幕等部位。恶性脑膜瘤的生长特性、细胞形态具有恶性肿瘤的特点,并且可以发生转移。
临床要点
1.脑膜瘤生长缓慢,病程长,颅内压增高症状多不明显,常因肿瘤生长缓慢瘤体长得很大而临床症状轻微,出现早期症状平均2.5年。
2.局灶性症状,常以头痛和癫痫为首发症状。根据肿瘤部位不同还可出现视力、视野、嗅觉或听觉障碍及肢体运动障碍等。
3.常引起邻近的颅骨增生、受压变薄或破坏,甚至穿破骨板使头皮局部隆起。
4.脑电图检查多为局限性异常Q波、懒波为主,背景脑电图的改变较轻微。脑膜瘤的血管越丰富δ波出现越明显。
影像表现
X线:
1.平片
1)脑膜瘤易引起颅骨的各种改变,头颅平片的定位征出现率可达30%~60%。
2)颅骨内板增厚,骨板弥漫增生,外板骨质增生呈针状放射。
3)局部骨板变薄和破坏的发生率为10%左右。
4)颅板的血管压迹增多。
2.脑血管造影
1)脑膜血管多为粗细均匀、排列整齐的小动脉网,动脉管腔纤细,轮廓清楚呈包绕状。
2)肿瘤同时接受来自颈外、颈内动脉或椎动脉系统的双重供血。
3)可见对比剂在肿瘤中滞留和肿瘤染色。
4)肿瘤周围脑血管呈包绕状移位。
CT:
1.CT平扫见类圆形稍高密度边缘清楚具有脑外病变特征的肿块(脑外病变见第二章第三节颅内肿瘤的定位和定性诊断)。
2.广基征肿瘤以广基与骨板、大脑镰或天幕密切相连。骨窗像见骨板骨质增生或受压变薄,偶见骨破坏。
3.瘤内可见砂粒样或不规则钙化(10%~20%),亦可发生坏死、出血和囊变。
4.增强扫描肿瘤多呈均匀一致性中度增强,瘤周水肿程度不一,占位效应明显。
5.恶性脑膜瘤少见,肿瘤生长迅速,具有明显的侵袭性,瘤周水肿较明显。
6.鉴别诊断
1)位于脑室内的脑膜瘤多位于侧脑室三角区,易被误为胶质瘤,但后者密度多不均匀,边界多不规则。
2)脑室内脉络丛乳头状瘤表现有时与脑膜瘤极为相似,但前者可引起未阻塞部分或阻塞远端发生脑积水,并常见肿瘤悬浮在脑脊液中。
脑膜瘤的影像学诊断 一、病因学 任何脑膜细胞均有能力产生脑膜瘤,绝大多数脑膜瘤起于蛛网膜粒的特殊细胞即蛛网膜帽细胞(arachnoid cap cell),少数者来源于硬脑膜的成纤维细胞或附于颅神经、脉络丛的蛛网膜组织。染色体22在脑膜瘤发生上起重要作用,单一染色体见于72%病例,长臂缺失也较为多见。神经纤维瘤病Ⅱ型系遗传性病变,易发生脑膜瘤。脑膜瘤发生还可能与性激素有关,肿瘤易发生于女性,孕期增大,许多脑膜瘤中发现有孕激素、雌激素或雄激素受体。放射治疗可能也是脑膜瘤诱发因素之一。 二、病理学 脑膜瘤常有完整包膜,多属脑外肿瘤,大体形态有两种,即球形、分叶状肿块或为扁平状,后者易见于颅底部位。肿瘤可浸润硬脑膜及骨质。脑膜瘤的硬脑膜附着处常为宽基底,少数者狭窄而呈有柄肿瘤。通常,肿瘤与相邻脑质有明确分界,其间有裂隙状蛛网膜下腔并有陷入的CSF和血管。脑膜瘤血供丰富,多来自脑膜动脉分支,肿瘤周边部位可有软脑膜血管参与供血,侧脑室内脑膜瘤血供来自脉络膜动脉。肿瘤质地可较软,也可较硬,取决于瘤内纤维组织和钙化量。瘤内常可见到坏死和出血灶,然大量出血者少见,有
时瘤内也可发现囊变或黄色瘤样变。瘤周硬脑膜常有环状反应性增厚。 根据脑膜瘤细胞学表现,可将其分为合体细胞型、纤维型、过渡型、成血管细胞型和间变型,此外还有多个亚型。目前,WHO根据肿瘤增殖活跃程度、侵袭性等生物学行为,将脑膜瘤分为三型:典型或良性脑膜瘤,占88~94%;不典型脑膜瘤,占5~7%;间变型即恶性脑膜瘤,仅占1~2%。 三、部位 脑膜瘤易发生在静脉窦附近、颅缝封合处和有蛛网膜粒部位。 幕上者占90%,常见的部位是矢状窦旁(25%)和大脑突面(20%),两者之和几乎占全部脑膜瘤的1/2。矢旁区脑膜瘤多起于上矢状窦中1/3,易侵犯和闭塞上矢状窦。突面者起于大脑表面硬膜,常发生在冠状缝附近。幕上第三个常见位置是蝶骨嵴(15~20%),其中1/3起于蝶骨嵴内1/3,常侵犯视神经管。发生在鞍区及嗅沟、前额凹底的脑膜瘤各占5~10%。 后颅凹脑膜瘤约占10%,岩骨后缘、斜坡及小脑幕是常见的部位。 约2%脑膜瘤不与硬脑膜相连,通常位于侧脑室三角区,起于脉络丛间质细胞或脉络丛组织。其它少见部位是视神经鞘和松果体区。 发生在中枢神经系统硬脑膜之外的脑膜瘤罕见,仅占
脑膜瘤(meningioma),脑脊膜瘤;硬脑膜肉瘤;durosarcoma ,生长缓慢,病程较长,甚至可达10余年是颅内最常见的良性肿瘤。肿瘤往往长得很大,而临床症状(特别是颅内压增高症状)还不严重;脑膜瘤在儿童期极少见,仅占儿童期颅内肿瘤的0.4%~4.6%。 纠错编辑摘要 目录 ? 1 概述 ? 2 分类 ? 3 发病机制 ? 4 病因 ? 5 流行病学 ? 儿童脑膜瘤 X光图 脑膜瘤(meningioma),别名:硬脑脊膜肉瘤;脑脊膜瘤;硬脑膜肉瘤;durosarcoma ,生长缓慢,病程较长,甚至可达10余年,是颅内最常见的良性肿瘤。肿瘤往往长得很大,而临床症状(特别是颅内压增高症状)还不严重;脑膜瘤在儿童期极少见,仅占儿童期颅内肿瘤的0.4%~4.6%。 脑膜瘤(meningioma)来源于埋在上矢状窦两侧的蛛网膜绒毛的细胞(脑膜皮细胞),占颅内所有原发性肿瘤的20%左右。多为良性,生长缓慢,易于手术切除,此瘤在中枢神经系统肿瘤中预后最好。好发部位为上矢状窦两侧、大脑镰、蝶状嵴、嗅沟、小脑桥脑角,枕大孔及脊髓的周围。肉眼观,为不规则性肿瘤,与硬膜紧密相连,陷入脑表面,但脑内浸润很少,肿块质实,灰白色,呈颗粒状,可见白色钙化砂粒,偶见出血。镜下特征性图像为脑膜皮细胞呈大小不等同心圆状漩涡状,其中央血管壁常有半透明变性,以至于钙化形成砂粒体。(脑膜细胞型或融合细胞型—瘤细胞还可为梭形,呈致密交织束结构,有的胞核可呈栅栏状排列,其间可见网状纤维或胶原纤维(漩涡细胞型),有时可见囊性变或向黄*色瘤细胞、骨、软骨细胞分化,但这些组织学类型却与预后无关。以上所述组织型的脑膜瘤生长缓慢,组织学上也为良性。与此相反,呈乳头状构造的脑膜瘤呈恶性经过。有时直接生成恶性脑膜瘤,此时细胞分裂像多,有的出现脑内浸润,有的形态上很象纤维肉瘤。[1]
非典型脑膜瘤19例临床及病理分析 【摘要】目的:探讨非典型脑膜瘤(WHO grade II)临床特征及病理分析。方法:回顾性分析2004年9月至2008年12月在宁波大学附属李惠利医院神经外科手术治疗并经病理确诊的的病例19例非典型脑膜瘤临床及病理资料。结果:病理表现为脑膜上皮型2例,纤维型6例,过渡型3例,血管瘤型3例,砂粒型与微囊型各1例,均按Simpson手术分级手术全切。结论:该病大部分临床症状不典型,主要靠病理切片明确诊断,术中尽量切除瘤体,术后可进行化疗。 【关键词】非典型脑膜瘤;临床;病理分析;治疗 非典型性脑膜瘤(atypical meningioma,AM)是介于良性脑膜瘤(benign meningioma,BM)和恶性脑膜瘤(m alignant meningioma,MM)之间的中间型肿瘤,WHO中枢神经系统肿瘤分级为Ⅱ级,属于低恶性肿瘤[1]。临床表现与良性脑膜瘤类似,CT表现多样,确诊主要依赖病理诊断。现将本院2004年9月~2008年l2月收治的19例非典型脑膜瘤占收治脑膜瘤的9.04%(19/210):临床及病理资料总结如下: 1.临床资料 1.1 一般资料:按照2000年WHO的神经系统肿瘤分类标准,自病理资料完整的脑膜瘤210例中筛选出AM19例,占同期手术治疗脑膜瘤的4.52%;本组男性9例,女性10例,年龄24~78岁,平均49.3岁。 1.2 临床表现:初发症状为头痛、恶心与视力模糊4倒,肢体抽搐3例,癫痫2例,病程14天~7年(平均5个月)。肿瘤最大径3~9(平均4.62)cm。 1.3 影像学检查:查到CT和(或)MRI资料者15例,主要部位:大脑半球凸面5例,大脑镰或矢状窦旁8例,鞍区2例。主要表现为:类圆形7例,分叶状6例,扁平状2例;密度或信号不均匀者12例,基本均匀者3例,其中囊性脑膜瘤8例;平扫边界清楚者l1例(只有3例周围有不完整的黑环征),不清楚者3例;重度脑水肿6例,中度4例,轻度或无明显水肿者5例;不均匀强化l0例,表现为不规则强化或环形强化;混合强化3例;无强化2例。 1.4 治疗及预后:参照Simpson和手术后CT复查结果。将手术治疗分级:I级肉眼全切肿瘤及其附着的硬脑膜;Ⅱ级肿瘤肉眼全切及可见扩展的瘤组织,瘤周脑膜烧灼;Ⅲ级肿瘤大部分切除或部分切除;Ⅳ级只作减压术和活检。Simpson手术级别Ⅰ级切除10例,SimpsonⅡ切除4例,SimpsonⅢ级切除1例,无手术死亡。 2.病理资料 2.1 组织学检查:肿瘤与周围脑组织分界清楚。瘤细胞大小较为均匀,边界清楚。核位于中央,异型性不明显,无核仁或偶有细小核仁,无坏死。非典型性脑膜瘤
一、病因病机 1七情所伤,气机失调 人的情志由心所主而分属于五脏,正常的情志活动有懒于五脏六腑的正常功能活动,以五脏六腑的气血津液精为物质基础,如长期或突然而较剧烈的情志刺激,极易损伤脏腑正常功能活动,影响气血津液精的代谢,从而使情志与脏腑之间良性的互相依赖的调节方式遭到破坏。近年的研究表明,脑主情志比心主情志更为实际。所以,脑主情志、情志不遂、七情伤脑是脑瘤形成的重要因素。脑为诸阳之会,全身阳气通过阳经会聚于脑,一旦七情所伤,气机失调,阳气不能交会于脑,就会出现清阳不升、浊阴盘踞、痰瘀胶结的脑瘤病理基础。 2肾脑不足,痰瘀内阻,日久成毒 肾与脑密切相关,肾主骨生髓,髓在脊为脊髓,上聚脑为脑髓即脑海。肾精充则脑海足,脑海空虚,则肾精因上济脑海而虚少,导致精少髓亏。脑海是脑瘤所居之地,脑瘤的生长直接侵袭损伤脑海,耗竭脑髓,故当脑瘤生长到一定时期,必然会导致脑海空虚,肾精不足,肾脑两虚,出现头痛、头晕、头昏、健忘、少寐、胫酸膝软、耳鸣等。这些症状在脑瘤切除后还会存在较长的时间,甚至长期存在。 肾藏精,肝藏血,精血相生,故肝肾之阴相互滋生,肝肾同源,乙癸同源。 脑瘤患者每因肾精不足,阴液化源乏力,造成肾阴亏虚,。肾阴不能滋养肝阴,肝阳炽张,化火生风,风火相煽,脑络绌急,则出现剧烈头痛、头胀、耳鸣等。 肺主宣发肃降,通调水道;脾主运化水液;肾主蒸腾气化,调节尿液排泄。 肺脾肾功能异常,则水液的生成、输布、蒸腾、气化、排泄作用就异常,势必水湿停留为痰为饮。另外,肝郁不舒,气滞津停为痰;瘀血生成或因气虚气滞,或因痰阻寒凝,或因跌仆外伤,或因手术损伤,痰瘀胶滞,日久不除,成毒化热,痰热瘀毒聚于局部而为脑瘤。 因此,脑瘤的病位在脑,与肝肾脾胃关系密切。病机属本虚标实,本虚主要是肾脑两虚(肾阴肾精不足,髓海空虚),其次是肝阴虚及脾胃运化和升降功能失司;标实是肝火肝阳偏盛和痰热瘀毒内阻。 二、治疗总原则:脑瘤可分早期、中期和晚期。早期患者,肿瘤尚小,正气 尚盛,瘀毒不深,多采用以攻为主,或大攻小补,或先攻后调;中期,脑瘤发展到一定程度,正气亦伤,但正邪相争处于"势均力敌"阶段,宜攻补并重; 晚期,肿瘤已增至严重阶段,正虚邪盛,患者不任攻伐,当扶正为主,少佐
脑膜瘤(meningitoma)90%~95%为良性,占颅内肿瘤的13.4%,仅次于胶质瘤居第二位,发病的高峰年龄在45岁。女性发病多于男性,为2:1。脑膜瘤起源于脑膜及脑膜间隙的衍生物,大部分来自蛛网膜细胞,其好发部位与蛛网膜纤毛分布情况相平行,多分布于矢状窦旁、大脑凸面、蝶骨嵴、鞍结节、嗅沟、桥小脑角和小脑幕等部位。恶性脑膜瘤的生长特性、细胞形态具有恶性肿瘤的特点,并且可以发生转移。 临床要点 1.脑膜瘤生长缓慢,病程长,颅内压增高症状多不明显,常因肿瘤生长缓慢瘤体长得很大而临床症状轻微,出现早期症状平均2.5年。 2.局灶性症状,常以头痛和癫痫为首发症状。根据肿瘤部位不同还可出现视力、视野、嗅觉或听觉障碍及肢体运动障碍等。
3.常引起邻近的颅骨增生、受压变薄或破坏,甚至穿破骨板使头皮局部隆起。 4.脑电图检查多为局限性异常Q波、懒波为主,背景脑电图的改变较轻微。脑膜瘤的血管越丰富δ波出现越明显。 影像表现 X线: 1.平片 1)脑膜瘤易引起颅骨的各种改变,头颅平片的定位征出现率可达30%~60%。 2)颅骨内板增厚,骨板弥漫增生,外板骨质增生呈针状放射。 3)局部骨板变薄和破坏的发生率为10%左右。 4)颅板的血管压迹增多。 2.脑血管造影 1)脑膜血管多为粗细均匀、排列整齐的小动脉网,动脉管腔纤细,轮廓清楚呈包绕状。 2)肿瘤同时接受来自颈外、颈内动脉或椎动脉系统的双重供血。 3)可见对比剂在肿瘤中滞留和肿瘤染色。 4)肿瘤周围脑血管呈包绕状移位。 CT: 1.CT平扫见类圆形稍高密度边缘清楚具有脑外病变特征的肿块(脑外病变见第二章第三节颅内肿瘤的定位和定性诊断)。
脑膜瘤的典型影像学诊断分析 摘要:总结典型脑膜瘤在X线平片、C T 和磁共振成像( M R I ) 及脑功能成像检查的影像学表现, 对典型脑膜瘤的影像诊断进行了对 比分析,以进一步认识脑膜瘤各种影像学检查的影像表现及诊断意义。 关键词:脑膜瘤影像学诊断分析 流行病学:脑膜瘤是颅内第2 常见的肿瘤,脑膜瘤占颅内肿瘤的15% ~20%,中年以上多见。脑膜瘤是颅内最常见的非胶质细胞起源的肿瘤,可以发生在颅内有脑膜或脑膜细胞残余的任何部位, 但其发生与蛛网膜颗粒密切相关。50%的脑膜瘤位于矢状窦或附着于矢状窦,其他好发部位有外侧裂旁、蝶骨、鞍结节和鞍旁。随着影像技术的不断发展,脑膜瘤在普通平片诊断的基础上, 发展到C T 和磁共振成像( M R I )成为该肿瘤的主要检查方法。CT 和磁共振在脑膜瘤的诊断中起着关键的作用。典型的脑膜瘤在CT 和磁共振图像上都有典型的表现。 临床表现: 1.脑膜瘤绝大多数属良性,肿瘤生长缓慢,病程较长。有报道称脑膜瘤早期出现症状平均 2.5年,少数可达6年之久。但少数脑膜瘤呈恶性生长,发展较快,病程较短。 2.颅内压增高症状出现较晚,尤其在高龄病人。由于肿瘤生长缓慢,神经组 织有充分的时间来适应肿瘤的生长,所以往往肿瘤长得很大,而症状仍然较轻。患者可以有严重视乳头水肿或者已经有明显的继发性视神经萎缩,但是没有明显
头痛、呕吐等颅高压症状。高龄病人由于常常存在老年性脑萎缩,颅内代偿空间较大,所以颅高压症状出现更晚。但当肿瘤长得很大,神经系统失代偿时,可以出现病情迅速恶化乃至脑疝。 3.一般多先有局灶神经刺激症状。癫痫等刺激症状往往出现在神经麻痹症状(如偏瘫、失语、视野缺损等)之前,这是由脑膜瘤大多呈膨胀性缓慢生长的特点决定的。 4.颅骨受累表现。脑膜瘤可以引起邻近颅骨的增生或破坏。可引起颅骨内板 的增生增厚,少数可以引起局部骨板变薄和破坏。某些病例肿瘤可以长至头皮下方,形成包块。 典型脑膜瘤影像学表现: X线平片:脑膜瘤异常表现包括颅内压增高、松果体钙斑移位、骨质改变、肿瘤钙化 和血管压迹改变。单纯颅内压增高无定位、定性价值,松果体钙斑移位诊断价值也有限,其余征象则有定位和/或定性价值,其中脑膜瘤经平片检查定位者占30~75%,定性者为 20~30%。 1. 骨质改变 包括骨质增生和/或骨质破坏 骨质增生:可为弥漫性或局限性增生,前者表现骨质增厚及密度增高,后者则显示内板局限性向颅内突入,状如山峰,较为特征。 骨质破坏:可限于内板,或内、外板完全破坏而形成缺损,甚至肿瘤突入头皮形成肿块。 2. 肿瘤钙化 见于3~18%肿瘤,可为点、片状,明显者为雪团状,颇具特征。 3. 血管压迹改变 显示脑膜动脉压迹增宽,内板放射状血管压迹或棘孔扩大。 小结:头颅平片检查易于发现脑膜瘤引起的骨质变化,效果优于MR检查。并有可能因头外伤等原因检查而意外发现无症状脑膜瘤所致的骨质改变。内板局限性骨增生、脑膜血管压迹增宽和雪团状钙化均高度提示脑膜瘤,但不能确切指明肿瘤大小及与相邻结构关系,而需进一步行CT或MR检查 二)血管造影 血管造影检查,脑膜瘤可致血管移位,并能显示肿瘤的供血动脉、肿瘤循环及导出静脉。 1. 血管移位 由于肿瘤多位于脑外,易使邻近动脉突然转折或弧形移位,也可使血管发生分离而包绕肿瘤。脑突面肿瘤,则造成皮质动脉离开颅骨内板而形成无血管区。
恶性脑膜瘤的影像学表现(附45例分析) 作者:杨光雯杜金梁来源:中华现代影像学杂志打印本文放入收藏夹收藏到新浪 【摘要】目的为提高恶性脑膜瘤影像学认识水平,分析了45例恶性脑膜瘤的影像学表现。方法对45例病理证实为恶性脑膜瘤的病例从临床表现、病理、影像学表现进行分析。结果恶性脑膜瘤占脑膜瘤的2%~10%,男性多见,是侵袭性肿瘤,易复发和远处转移,影像学具有肿瘤密度不均匀、边界不规则、强化不均匀、明显的瘤周水肿等相对的特征性表现。结论头部CT与MRI检查是恶性脑膜瘤术前诊断最主要的诊断方法。 关键词磁共振成像体层摄影术X线计算机脑膜瘤恶性脑膜瘤 脑膜瘤的发病率仅次于胶质瘤,占颅内肿瘤的15%~20% [1]。脑膜瘤中瘤细胞明显分化不良者均称为恶性脑膜瘤,又称分化不良性脑膜瘤[2]。恶性脑膜瘤包括脑膜肉瘤,发病率占脑膜瘤的2%~10%,男性多见,患者年龄有年轻化的趋势,是侵袭性肿瘤,易复发和远处转移[3]。本文将我院经病理诊断证实为恶性脑膜瘤45例的影像学表现做一分析,旨在进一步提高对本病及影像学的认识,以提高其诊断正确率。 1 资料与方法 1.1 一般资料搜集我院1988~2004年12月经病理证实为恶性脑膜瘤患者45例,男27例,女18例,年龄5~70岁。发生在大脑凸面及矢状窦旁34例,后颅窝4例,侧脑室2例,蝶骨嵴2例,桥小脑角2例,前颅窝1例。本组病例均行头颅平片、CT平扫及增强扫描,39例行血管造影检查,38例行MRI检查,其中31例行MRI增强造影检查。 1.2 方法血管造影采用德国西门子Angiotvon系统;CT机采用美国皮克公司IQPremier扫描机及PQ2000SV全身CT机,先进行平扫后快速注入60%泛影葡胺行增强扫描;MRI使用GE公司Signa1.5T HorizonLX及Vactra0.5超导型磁共振系统,经静脉注入Dd-D TPA增强检查。 2 结果 2.1 头颅平片表现本组病例均行头颅平片检查,发现异常者39例,其中18例表现为颅内压增高征象:脑回压迹增多者8例;蝶鞍扩大、鞍背及后床突可见骨质吸收、鞍底轮廓模糊吸收者4例;儿童颅缝分离者3例。10例表现为广泛放射样骨针状骨质增生伴有不规则破坏。15例破坏颅骨内外板,其中7例在颅外形成软组织肿块。3例可见肿瘤样钙化、松果体钙斑移位。血管造影100%发现异常,可见异常的肿瘤血管和供血动脉,局部循环加速。 2.2 头部CT表现本组病例均行头部CT平扫及增强扫描,CT平扫45例表现为不均匀低密度肿块影;43例表现为肿块边缘不规则呈分叶状或结节状,其中29例可见结节状肿块明显突出并向肿块周围伸出一个或多个瘤节,即“蘑菇征”;22例表现为肿块,不具有完整的包膜;29例可见显著的瘤周水肿,使脑室结构受压,中线结构移位;15例可见肿块邻近颅骨骨质增生或破坏,其中7例穿透颅骨内外板,在颅外形成肿块;3例侵犯脑实质,部分边界显示不清。增强造影检查35例表现为肿瘤中等程度不均匀强化,不规则形的肿块影向脑实质侵入,使部分边界仍显示不清。 2.3 头部MRI表现本组病例38例行头部MRI平扫检查,其中T 1 WI呈等、低混杂信号者12例,T 2 WI均匀或混杂高信号者18例;29例瘤周可见中、重度大片环绕状水肿带;22例表现为包膜不完整且局部与脑组织分界不清;12例瘤内可见出血或大片状坏死及囊变。31例行增强造影检查,其中25例表现为分叶状、结节状、斑片状不均匀强化,肿瘤内的囊变、坏死区不强化。3例侵犯脑组织者表现为肿瘤部分或全部境界模糊与正常脑组织分界不清。4例可见部分肿瘤边缘硬膜强化,呈现粗细不规则形态的“硬膜尾征”改变。 3 讨论 3.1 恶性脑膜瘤的临床及病理学特点恶性脑膜瘤具有脑膜瘤相同的好发部位和好发年龄:多位于大脑凸面和矢状窦旁,男性多见,好发于青壮年[4]。恶性脑膜瘤不但具有脑膜瘤的压迫症状和颅内压增高症状的临床表现特点,还具有侵袭性和复发转移的危险。脑膜瘤病理组织学按肿瘤发育成熟程度分为4级[5],即Ⅰ级:良性;Ⅱ级:非典型性;Ⅲ级:发育不良性;Ⅳ级:肉瘤型。Ⅱ级属于间变型,Ⅲ/Ⅳ级属于恶性。据报道[6]随着恶性度的增加复发率明显提高。恶性脑膜瘤的病理学特点是[3]:富细胞成分,核分裂、坏死、浸润、分化不良,核染色粗糙且深染,有时可见脑浸润,经血行转移是肿瘤绝对性恶性征。